颅内动脉瘤的比较影像学研究

作者单位:071000 河北,保定中国人民解放军252中心医院放射科作者简介:田锦林(1970~),男,甘肃人,主治医师,硕士,主要从事CT诊断工作。?中枢神经影像学?
颅内动脉瘤的比较影像学研究
田锦林 陈为军 王宁
【摘要】 目的:比较分析DSA、3D TOF MRA及CT对颅内动脉瘤的诊断价值。方法:30例颅内动脉瘤均经血管造影和手术证实,所有病例均先后作CT、3D TOF MRA及DSA检查,对其影像学特征进行比较研究。结果:DSA显示全部瘤体,呈囊状、梭形局部突出影;3D TOF MRA显示28个动脉瘤(2个假阳性),4个未显示,其显示动脉瘤的敏感性为
86.7%,假阳性为6.7%。CT显示瘤体及蛛网膜下腔出血提示动脉瘤者15例,占50%;无异常者8例,占26.7%。结论:
DSA仍然是诊断颅内动脉瘤的金标准;3D TOF MRA虽然是显示颅内动脉瘤的敏感方法之一,但对确定治疗方案价值低于DSA;CT敏感性较差,但可通过显示其间接征象提示动脉瘤。
【关键词】 脑;动脉瘤;体层摄影术,X线计算机;磁共振成像
【中图分类号】R816.2;R445 【文献标识码】A 【文章编号】100020313(2003)0420249203
Comparison of DSA,MRA and CT in detecting intracranial aneurysms TIAN Jinlin,CHEN Weijun,WAN G Ning.Department of Radiology,Baoding PLA252Hospital,Hebei071000
【Abstract】 Objective:To compare DSA,3D TOF MRA and CT in diagnosis of intracranial aneurysm(IA).Methods:Thir2 ty patients with IA verified by surgery and angiography were studied by CT,3D TOF MRA and DSA.Their imaging manifesta2 tions were compared.R esults:All of30aneurysms were identified at intracranial DSA.28aneurysms(2false)were depicted and4 aneurysms were missed by MRA.Sensitivity and false positive of MRA for detecting IA were86.6%and6.7%respectively.CT demonstrated aneurysm itself and acute subarachnoid hemorrhage(SAH)suggesting aneurysm in15patients(50%).No a2 neurysm was found in8patients(6.7%)on CT scanning.Conclusion:DSA is still the gold standard for diagnosis of IA.3D TOF MRA is one of sensitive methods to identify IA and is currently inferior to DSA in assessment of IA.CT can display aneurysm it2 self and acute subarachnoid hemorrhage and cue aneurysm with lower sensitivity.
【K ey w ords】 Brain;Aneurysm;Tomography,X2ray computed;Magnetic resonance angiography
颅内动脉瘤发病率较高。患者症状主要表现为出血、神经功能障碍、脑血管痉挛。蛛网膜下腔出血有32%~52%为动脉瘤破裂引起,瘤体破裂出血后致死致残率很高,影像学检查对颅内动脉瘤的诊断及治疗具有重要作用。本文就颅内动脉瘤的DSA、磁共振血管成像(magnetic resonance angiography, MRA)、CT表现及诊断进行了比较研究,现报道如下。
材料与方法
1.一般资料
本组经血管造影和手术证实的颈内动脉瘤病例30例,男18例,女12例,年龄31~73岁,平均53岁。近期有蛛网膜下腔出血(subarachnoid hemorrhage,SAH)者13例,全部患者均行CT、MRA检查,在MRA后1周内行DSA者有20例,2~3周行DSA者6例,3周以上者4例。
2.影像学检查方法
CT检查:采用美国PICK IQ全身CT机(层厚10mm,层距10mm)及Marconi Mx8000双螺旋CT机(层厚6.5mm,螺距0.75mm)。4例行增强扫描。
MRA检查用Philips公司的Gyroscan Intera1.5T超导型磁共振装置,头颅线圈,先用自旋回波(SE)横断面、矢状面、冠状面成像:T1WI(TR400~600ms,TE20~30ms),T2WI(TR2000~3000ms,TE90ms)。层厚6mm,层间距1.5mm,矩阵256×256,FOV25cm。随后行3D TOF MRA检查:TR37ms,TE 10ms,翻转角20°,FOV20cm,采集容积块厚度64~80mm,矩阵256×256,扫描次数1次。图像重建采用最大密度投影(maxi2 mum intensity projection,MIP)。沿头颅冠状面上下方向和矢状面水平方向180°,每隔18°重建一幅图像。采集容积内包括颈内动脉海绵窦段、基底动脉环、前交通动脉、大脑中动脉M1段和基底动脉干。
DSA检查:采用Philips公司V3000DSA机。常规Seldinger 插管行全脑血管造影,对比剂用量为:颈总动脉6ml/s,椎动脉5ml/s,分别注射12ml及10ml,注射压力为300~350PSI,采集速度为6.3F/s,矩阵1024×1024,曝光条件为70~80kV,150~250mA,进行多角度投照,获取正位、斜位及侧位像。
结 果
1.CT检查结果
CT明确诊断2例,平扫表现为类圆形高密度影(图1a),增强后和脑血管强化程度一致。表现为SAH而提示动脉瘤可能
性者13例;表现为脑萎缩5例;表现为脑梗死者2例;CT 表现无异常者8例。
2.DSA 检查结果
30个动脉瘤均经DSA 显示,阳性率为100%,表现为颅内
动脉的囊状、梭形或不规则形局部膨出影(图1b 、2b 、3c );4个动脉瘤显示腔内血栓,阳性率为13.3%,表现为瘤体内充盈缺损;
24例显示清楚的瘤颈,显示的最小动脉瘤为0.2cm ×0.2cm 。
3.MRA 检查结果
本组MRA 显示28个动脉瘤(2个假阳性),4个未显示,其显示动脉瘤的敏感性86.7%,假阳性为6.7%,也表现为颅内动脉的囊状、梭形或不规则形局部膨出影(图3b 、4)。MRA 显示瘤体大小与DSA 比较不一致者占43.3%(13/30),其中MRA 显示偏小者10例,偏大者3例;有21例动脉瘤显示瘤颈,对于瘤颈的显示与DSA 不一致者1例,对瘤体的位置显示与DSA 不一致者4例。各征象与DSA 显示基本(瘤体大小相差1mm ,其它各项相同)或完全类似者12例,占40%。5例动脉瘤显示腔内血栓,阳性率为16.7%。显示的最小动脉瘤为0.4cm ×
0.3cm 。30例患者DSA 、MRA 及CT 检查结果比较见表1。
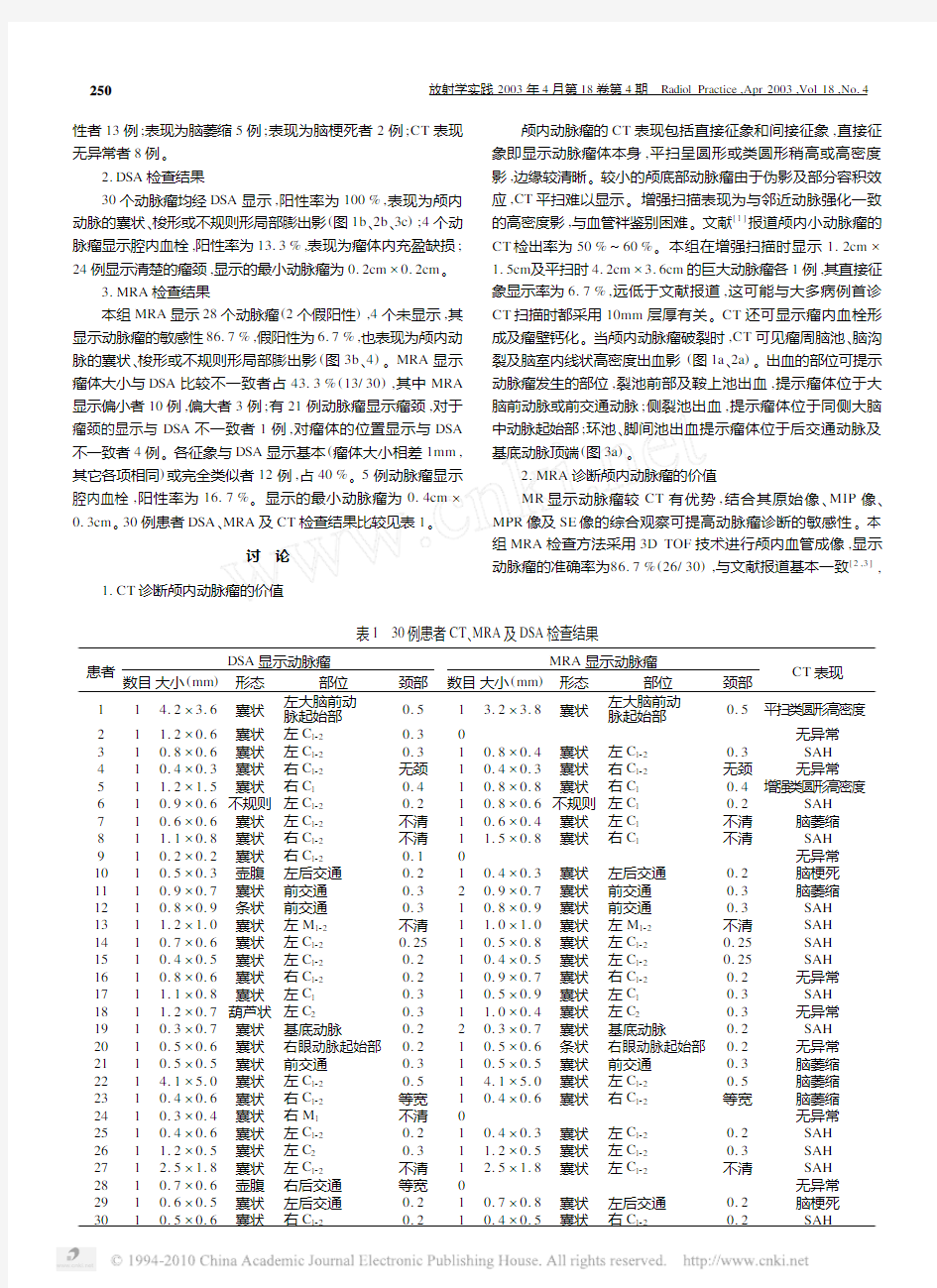
表1 30例患者CT 、MRA 及DSA 检查结果
患者
DSA 显示动脉瘤
数目大小(mm )
形态部位颈部
MRA 显示动脉瘤
数目大小(mm )
形态部位
颈部
CT 表现
11 4.2×3.6囊状
左大脑前动
脉起始部
0.51 3.2×3.8
囊状
左大脑前动脉起始部
0.5平扫类圆形高密度2
1 1.2×0.6囊状左C 1220.3
0无异常310.8×0.6囊状左C 1220.310.8×0.4囊状左C 1220.3SAH 410.4×0.3囊状右C 122无颈10.4×0.3囊状右C 122无颈无异常
51 1.2×1.5囊状右C 10.410.8×0.8囊状右C 10.4增强类圆形高密度
610.9×0.6不规则左C 1220.210.8×0.6不规则左C 10.2SAH 710.6×0.6囊状左C 122不清10.6×0.4囊状左C 1不清脑萎缩81 1.1×0.8囊状右C 122不清1 1.5×0.8囊状右C 1不清SAH 910.2×0.2囊状右C 1220.10无异常1010.5×0.3壶腹左后交通0.210.4×0.3囊状
左后交通0.2脑梗死1110.9×0.7囊状前交通0.320.9×0.7囊状前交通0.3脑萎缩1210.8×0.9条状前交通0.310.8×0.9囊状前交通0.3SAH 131 1.2×1.0囊状左M 122不清1 1.0×1.0囊状左M 122不清SAH 1410.7×0.6囊状左C 1220.2510.5×0.8囊状左C 1220.25SAH 1510.4×0.5囊状左C 1220.210.4×0.5囊状左C 1220.25SAH 1610.8×0.6囊状右C 1220.210.9×0.7囊状右C 1220.2无异常171 1.1×0.8囊状左C 10.310.5×0.9囊状左C 10.3SAH 181 1.2×0.7葫芦状左C 20.31 1.0×0.4囊状左C 2
0.3无异常1910.3×0.7囊状基底动脉0.220.3×0.7囊状基底动脉
0.2SAH 2010.5×0.6囊状右眼动脉起始部0.210.5×0.6条状右眼动脉起始部0.2无异常2110.5×0.5囊状前交通0.310.5×0.5囊状前交通0.3脑萎缩221 4.1×5.0囊状左C 1220.51 4.1×5.0囊状左C 1220.5脑萎缩2310.4×0.6囊状右C 122等宽10.4×0.6囊状右C 122等宽脑萎缩2410.3×0.4囊状右M 1不清0无异常2510.4×0.6囊状左C 1220.210.4×0.3囊状左C 1220.2SAH 261 1.2×0.5囊状左C 20.31 1.2×0.5囊状左C 1220.3SAH 271 2.5×1.8囊状左C 122不清1 2.5×1.8囊状左C 122不清SAH 2810.7×0.6壶腹右后交通等宽0无异常2910.6×0.5囊状左后交通0.210.7×0.8囊状左后交通0.2脑梗死30
10.5×0.6囊状右C 122
0.2
1
0.4×0.5
囊状
右C 122
0.2
SAH
讨 论
11CT 诊断颅内动脉瘤的价值
颅内动脉瘤的CT 表现包括直接征象和间接征象,直接征象即显示动脉瘤体本身,平扫呈圆形或类圆形稍高或高密度影,边缘较清晰。较小的颅底部动脉瘤由于伪影及部分容积效应,CT 平扫难以显示。增强扫描表现为与邻近动脉强化一致的高密度影,与血管袢鉴别困难。文献[1]报道颅内小动脉瘤的
CT 检出率为50%~60%。本组在增强扫描时显示1.2cm ×1.5cm 及平扫时4.2cm ×3.6cm 的巨大动脉瘤各1例,其直接征
象显示率为6.7%,远低于文献报道,这可能与大多病例首诊
CT 扫描时都采用10mm 层厚有关。CT 还可显示瘤内血栓形
成及瘤壁钙化。当颅内动脉瘤破裂时,CT 可见瘤周脑池、脑沟裂及脑室内线状高密度出血影(图1a 、2a )。出血的部位可提示动脉瘤发生的部位,裂池前部及鞍上池出血,提示瘤体位于大脑前动脉或前交通动脉;侧裂池出血,提示瘤体位于同侧大脑中动脉起始部;环池、脚间池出血提示瘤体位于后交通动脉及基底动脉顶端(图3a )。
21MRA 诊断颅内动脉瘤的价值
MR 显示动脉瘤较CT 有优势,结合其原始像、MIP 像、MPR 像及SE 像的综合观察可提高动脉瘤诊断的敏感性。本
组MRA 检查方法采用3D TOF 技术进行颅内血管成像,显示动脉瘤的准确率为86.7%(26/30),与文献报道基本一致[2,3],
图1 男,46岁。a )CT 示左侧鞍上池3.2cm ×3.8cm 的类圆形高密度影(箭);b )DSA 示左大脑前动脉起始部巨大动脉瘤
(箭)。 图2 男,61岁。a )CT 示双侧裂池、右侧脑室颞角高密度出血影(箭);b )DSA 示右大脑前动脉起始部动脉瘤(箭)。
图3 男,52岁。a )CT 示脚间池高密度出血影(箭);b )MRA 示基底动脉上端动脉瘤(箭);c )DSA 示基底动脉上端动脉瘤
(箭)。 图4 女,42岁。MRA 示左侧颈内动脉后交通支起始部动脉瘤(箭)。
但与DSA 显示基本(瘤体大小相差1mm ,其它各项相同)或完全类似者仅占40%(12/30)例。MRA 对动脉瘤的大小、数目、部位、瘤颈形态以及与载瘤动脉关系的显示,与传统DSA 相比还有一定差距,有报道其对指导治疗方法的选择(手术、血管内栓塞及保守治疗)的价值有限[4,5]。与其它检查方法相比,
MRA 的优点有:①通过MIP 重建可成横断面、矢状面及斜位平
面的图像,能多角度旋转观察;②无创、快捷及相对价廉;③结合MRI 对显示动脉瘤腔内血栓形成较敏感。其缺点为:①体素内的失相位所致的信号丢失,影响观察动脉瘤的大小、数目、形态、位置以及与载瘤动脉之间的关系,当沿动脉瘤壁的血流较慢时,其信号可能低于MIP 的阈值而导致信号的丢失,结果是显示的动脉瘤较真正动脉瘤小;②对较小动脉瘤显示不如
DSA ;③对于急性SAH 患者,其运动伪影出现率高,且瘤旁小血
凝块与小动脉瘤鉴别困难;④视野有限,空间分辨率较低。有报道应用高分辨率MRA 及动态增强MRA 能够提高其诊断动脉瘤的准确率[6,7],总之,应用MRA 诊断颅内动脉瘤具有乐观的前景,但是,目前MRA 能否替代DSA 仍不能确定,还有待进一步研究。
31DSA 诊断颅内动脉瘤的价值
DSA 为诊断颅内动脉瘤的金标准,不仅可良好地显示瘤体
本身,而且对其间接征象如脑血管痉挛、脑内血肿、脑水肿、脑积水及脑梗死的血管特征等可清楚地显示。文献[8]报道其诊断准确率达89%~95%。目前,尚无任何一种影像学检查可取代DSA 诊断颅内动脉瘤,尤其在为临床提供治疗方案方面更具优势。
参考文献
1 李松年.现代全身CT 诊断学[M ].北京:中国医药科技出版社,
2001.80281.
2 Huston ,Nichols DA ,Luetmer PH ,et al.Blinded prospective evaluation
of sensitivity of MR angiography to know intracranial aneurysms :impor 2tance of aneurysm size[J ].AJ NR ,1994,15(9):160721614.
3 Horikoshi T ,Fukamachi A ,Nishi H ,et al.Detection of intracrania l a 2
neurysms by three 2dimensional time 2of 2flight magnetic resonance angiog 2raphy[J ].Neuroradiology ,1994,36(3):2032207.
4 Adams WM ,Laitt RD ,Jackson A.The role of MR angiography in the
pretreatment assessment of intracranial aneurysms :a comparative study [J ].AJ NR ,2000,21(9):161821628.
5 Tsuchiya K ,Katase S ,Y oshino A ,et al.Preliminary evaluation of vol 2
um e 2rendered three 2dimensional display of time 2of 2flight MR angiogra 2phy in the diagnosis of intracranial aneurysms [J ].Neuroradio 2logy ,2001,43(8):6332636.
6 Suzuki IM ,Matsui ,Ueda F ,et al.Contrast 2enhanced MR angiography
(enhanced 32D fast gradient echo )for diagnosis of cerebral aneurysms [J ].Neuroradiology ,2002,44(1):17220.
7 Bernstein MA ,Huston J ,Lin C ,et al.High 2resolution intracranial and
cervical MRA at 3.0T :technical considerations and initial experience [M ].Magn Reson Med ,2001,46(5):9552962.
8 欧阳墉.数字减影血管造影诊断学[M ].北京:人民卫生出版社,
2000.61.
(2002210228收稿)
开颅动脉瘤夹闭术
开颅动脉瘤夹闭术 一、解剖关系及病理分型 颅内动脉瘤是指脑动脉壁的异常膨出部分,是引起自发性蛛网膜下腔出血的最常见原因。病因尚不明,但以先天性动脉瘤占大部分,任何年龄可发病,40-66岁常见。80%发生于脑底动脉环前半部。 部位与分类 常见部位: 颈内动脉系统动脉瘤:包括颈内动脉-后交通动脉瘤;大脑前动脉-前交通动脉瘤;大脑中动脉瘤 椎基底动脉系统动脉瘤:包括椎动脉瘤;基底动脉瘤;大脑后动脉瘤形态; 大致分为囊状(球形、葫芦形、漏斗形)梭形及壁间动脉瘤。
大小分类 小型:<0.5cm 普通型0.6-1.5cm 大型:1.6-2.5cm 局大型 >2.5cm 动脉瘤破裂导致颅内出血,引起一系列颅内血肿临床表现 国际常采用HUNT五级分类法: 一级:无症状,或有轻微头痛和颈强直。 二级:头痛较重,颈强直,除动眼神经等脑神经麻痹外,无其他神经症状。 三级:轻度意识障碍,躁动不安和轻度闹症状。 四级:半昏迷、偏瘫,早期去脑强直和植物神经障碍。 五级:深昏迷、去脑强直,濒危状态
二、手术体位及注意事项 2、1头钉固定平卧位(制动体位)。 2、2手术体位需要用物 2、3床单位的准备:将手术360°掉头,床头板卸下来。 同时按下左右两边的按钮
2.3.1 检查床单位的性能是否完好,检查电源是否有效,床是否能上下移动;床单干燥平整。 2.3.2 电凝脚踏、动力系统脚踏放置床头右下方;吸引器放置床头左下方。 2.4体位注意事项 2.4.1 制动体位,头部上头钉固定住,病人躯干部位要固定牢靠 不可以随意变换体位,必须整床上移或下移,以免对病人局部造成牵拉损伤。在医生的指示下调床,调动床单位前需口头提示医生,停止手术操作准备调床。 2.4.2 双腿分开,避免两腿相互接触使用电刀是造成烧伤。 2.4.3 神经外科手术时间较长,臀部啫喱垫放置臀部对应的手术床上位置;患者身下左右两侧的中单,从身下像上覆盖患者,再用长的约束带两根分别固定在胸部位置及骨盆位置。 2.4.4 平卧位后腘窝下垫膝枕维持正常生理弯曲,保持功能位置已达到舒适体位;脚踝部骨粗隆位置需要使用啫喱垫保护起来;很瘦的病人在腰下腾空的地方垫上适合的体位垫,避免术后腰痛。 固定头钉头架横栏 卸掉床头板后
颅内动脉瘤夹闭术的麻醉
【摘要】颅内动脉瘤患者手术治疗时,麻醉管理的主要问题是麻醉诱导期及手术过程中动脉瘤有破裂的可能,其次为脑血管痉挛和颅内压增高,而一旦发生破裂,病死率高达50%以上[1],所以对麻醉管理带来了一定难度,术中麻醉管理平稳得当,为手术的成功奠定了良好的基础。 【关键词】静吸复合麻醉;气管内插管;控制性降压;颅内动脉瘤夹闭术编辑。 1 资料与方法 1.1 一般资料 颅内动脉瘤手术患者10例,年龄36岁~67岁,男4例,女6例,术前均为蛛网膜下腔出血后住院手术治疗,asaⅰ级~ⅲ级。 1.2 麻醉方法 术前0.5 h给患者肌肉注射阿托品0.5 mg,咪唑安定5 mg。麻醉方式采用气管内插管,静吸复合麻醉。麻醉诱导用福尔利0.2 mg/kg~0.4 mg/kg,维库溴铵0.15 mg/kg,咪唑安定0.1 mg/kg~0.2 mg/kg,芬太尼4 μg/kg[2],氟哌利多0.1 mg/kg,快速诱导气管插管,术中维持用异氟醚持续吸入,芬太尼、维库溴铵间断追加,连续ecg、bp、spo2持续监测,根据血压水平和尿量,调整输血输液速度。其中有3例患者术中采取控制性降压[3],使平均动脉压保持在9.33 kpa~10.66 kpa(70.0 mmhg~80.0 mmhg)水平,术毕患者带气管导管送回icu。 2 结果 10例患者术中bp、ecg、spo2维持平衡,无一例血管破裂、痉挛,术后恢复良好。 3 讨论 颅内动脉瘤是为颅内动脉壁上的异常突起,好发于脑底大动脉上,常伴管壁结构的薄弱和缺损,内部压力增高而引起的一种瘤状突出。70%~80%为先天性的,其余为动脉硬化性和感染性的动脉瘤约占18%,极少数可以由外伤引起。据统计,每13 000人中,每年就有一名蛛网膜下腔出血的患者。而蛛网膜下腔出血的原因中,颅内动脉瘤占51%,该病多见于青、中年患者。起病急、症状重,如救治及时,非但可免于死亡,还可获得治愈,所以值得重视。 为确保颅内动脉瘤患者手术平稳顺利,我认为麻醉处理主要应注意以下几点: 3.1 术前准备必须充分 一般原则同脑出血的患者,对术前情绪紧张者应加用安定剂,剂量相对较大。如术前已处于中等意识障碍、偏瘫并有早期去大脑强直和神经障碍者,必须积极内科治疗及降低颅内压,解除脑血管痉挛,并卧床休息防止呛咳、便秘,控制血压在接近正常范围。 3.2 心电监测 术前对心电异常的患者应力求弄清病因,因颅内动脉瘤破裂患者大多合并心律失常。 3.3 麻醉诱导必须力求平稳 如血压过高则先控制在合理的水平后再开始诱导,同时诱导剂量要相对较大,尽可能减少气管插管所引起的心血管反应。我们体会采用咪唑安定量相对较大,氟哌利多、芬太尼、福尔利等静脉麻醉药的相对降压作用,再结合局部表面麻醉,或复合静脉注射利多卡因60 mg,可减轻气管插管时的心血管反应。
翼点入路脑动脉瘤夹闭术操作规范
翼点入路脑动脉瘤夹闭术操作规范 【适应证】 1.首选颈内动脉动脉瘤、大脑中动脉动脉瘤(M1段及分叉处动脉瘤)、前交通动脉瘤、大脑前动脉A1段动脉瘤、大脑后动脉P1段动脉瘤,基底动脉顶端动脉瘤。 2.可选部分基底动脉中上段动脉瘤 【禁忌症】 1.翼点入路不能显露的部位的动脉瘤。 2.病人身体状况不能承受手术的。 【术前准备】 1.全脑DSA 2.剃发、备皮 3.全麻、气管插管 4.留置导尿 【操作方法及程序】 1、全麻后侧卧位行腰椎穿刺,将硬脑膜外管置入脊髓蛛网膜下腔备用。(此步骤可酌情选。必要时可开放此管以使术中降低颅内压,减轻对脑组织的牵拉)。 2、体位 ⑴仰卧,手术侧肩部垫高。 ⑵头架固定头部,使头向对侧旋转10o~60o,颈部微后仰10o。保持手术侧颧弓位于最高点,保持颈静脉回流畅通。
3、头皮切口起自手术侧外耳道前1cm、颧弓上1cm,于发迹内向上延伸,止于中线上方发迹前缘,注意切开头皮时勿损伤颞浅动脉主干和后支。 4、沿颞浅筋膜平面钝性推离皮下组织,直至暴露帽状腱膜脂肪垫。 5、沿切口外缘切开颞浅筋膜,连同脂肪垫一起向前方翻起(使面神经额支上得到保护)。 6、于颞肌后部电凝切开,以骨膜剥离器从颞骨鳞部将颞肌推开,于颞肌附着点下0.5cm处切断(保留颞肌附着点),将颞肌向下方推离,暴露翼点正前方压迹(关键孔)及颧弓跟部。 7、颅骨关键钻孔位置:蝶骨嵴下方颞骨鳞处。 8、以硬脑膜剥离器分离骨孔周围硬脑膜同硬脑膜的粘连,以咬骨剪咬除骨孔缘内板。 9、用铣刀弧形铣开骨瓣,蝶骨嵴末端不易直接铣开,可用高速磨钻沿两骨孔磨开,取下骨瓣时用硬脑膜剥离器分离开粘连的硬脑膜,同时电凝脑膜中动脉并剪断之。骨瓣中部钻两微孔(用于关颅时悬吊硬脑膜)。骨蜡封闭骨缘的板障渗血。 10、磨除蝶骨嵴。用小双关节咬骨钳咬除蝶骨嵴,用高速磨钻磨平蝶骨嵴。骨蜡封闭蝶骨嵴残面渗血。尽量避免眼眶开放。 11、悬吊硬脑膜。用小圆针悬吊硬脑膜或用小号微钻于骨缘钻孔3~4个,以1号线悬吊硬脑膜于此微骨孔。 12、跨过外侧裂弧形剪开硬脑膜,翻向蝶骨嵴。
颅内动脉瘤夹闭术的手术配合
颅内动脉瘤夹闭术的手术配合 2010年9月第10卷第5期 (江西省湘雅萍矿合作医院 萍乡337000) 摘要: 关键词:动脉瘤;手术配合;手术体位 随着显微神经外科技术、设备、麻醉、影像的不断进步,动脉瘤手术夹闭的风险不断在下降,多数情况下能在术中清楚地分离并看清瘤颈及载瘤动脉,动脉瘤手术的原则是将动脉瘤排出于血循环之外,使之免于再破裂,同时保持载瘤动脉的通畅,防止发生脑缺血。苏州大学附属第一医院自2010年1月~2010年12月,行动脉瘤夹闭术163例,取得了比较满意的临床效果,现将手术配合体会报告如下。 1 临床资料 本组163例,其中男72例,女91例,年龄l8~64岁,平均44岁,经数字减影血管造影(DSA)和(或)CT血管成像(CTA)确诊(共计165个动脉瘤),术前Hunt-Hess分级Ⅰ~Ⅲ级。 2 术前准备 2.1 患者的准备:术前1天器械护士和巡回护士访视患者并向主刀医生全面了解患者病情及手术方案,确认手术部位,检查皮肤准备情况。针对患者对手术的恐惧进行心理安慰,介绍手术成功的案例,帮助患者树立信心,并简单介绍手术室的环境、手术方法、手术体位、配合要点等。手术患者入手术室时巡回护士主动在手术室门口迎接,全程护送至手术间,缓减患者的紧张情绪,避免由于寒冷、紧张、恐惧等引起血压变化,导致动脉瘤破裂。 2.2 物品准备:除准备常规的开颅手术器械外,另备显微镜,三点颅骨固定头架、蛇形牵开器,双极电凝、二台吸引器,电或(气动)钻,脑显微器械,施夹钳,各种型号永久性蛇牌动脉瘤夹、临时阻断夹等。药物:罂粟碱。 3 手术配合 3.1 巡回护士配合 3.1.1 协助麻醉师行颈内静脉或股静脉置管和有创动脉血压监测,并合理固定管道:全身麻醉后留置导尿,可防止在患者清醒时留置导尿而导致血压波动引起动脉瘤破裂。 3.1.2 合理放置手术体位:患者取仰卧位,肩下垫一小圆枕,头向对侧倾斜30°~45°,枕部垫头圈固定头部,身体受压部位(尾骶、足跟)用硅胶垫加以保护,术中在手术允许的情况下可每1~2小时给患者按摩减压1次,防止压疮发生。 3.1.3 合理的空间布局:应将手术间合理分为3个空间:即手术空间、器械护士空间、麻醉空间。电(气动)钻、显微镜、双极电凝位于患者右侧头侧由上而下摆放,电动吸引器、麻醉机、监护仪位于患者左侧,手术显微镜置于患者头部左上方,视频监视器面向器械护士,便于器械护士术中观察手术进展,配合手术。连接好两路吸引器,保证负压吸引的通畅,以备在分离动脉瘤时突然破裂大出血时急用。 3.1.4 严密观察病情:在分离动脉瘤时,巡回护士要协助麻醉师,密切观察患者的血压、中心静脉压、心率、尿量、呼吸等变化,发现异常情况及时报告手术医
-颅内动脉瘤夹闭术护理常规
颅内动脉瘤夹闭术 麻醉方式:静脉复合麻醉,气管内全身麻醉。麻醉诱导期应保持平稳,防止动脉瘤破裂,血压控制在正常偏低的水平,术中根据手术的进展再随时调整。 手术物品准备: 1、手术器械开颅基础器械包1个、干持物钳1套、蛇型自动拉勾1套、显微器械若干、各种动脉瘤夹闭合适的持夹钳若干。 2、敷料基础敷料包1个,大腹包1个、手术衣6件、消毒中单。 3、一次性物品骨蜡、切口膜、止血膜、止血纱布、明胶海绵、棉片、小纱布、丝线若干。 4、药品常用生理盐水、平衡液、双氧水、罂粟碱、止血用生物胶。 5、仪器双极电凝器1套、开颅电钻1套、中心吸引1套、手术显微镜。 手术体位:仰卧位,头侧向对侧450并下垂,可在肩下垫一小软枕。 手术步骤: 1.皮肤消毒 常规1%聚吡咯碘皮肤消毒,铺无菌巾,贴无菌切口膜 2.选择手术入路切开皮肤 2.1根据动脉瘤的位置选择合适的手术入路。(以下以翼点入路为例)额颞部做弧形切口,切开皮肤,上头皮夹进行切口周围出血点止血。 2.2切开皮下组织、帽状腱膜、电凝止血。 2.3翻开头皮、帽状腱膜,切开颞肌浅静脉和骨膜,连同皮瓣一起翻开至颞骨颧突,沿其后院切断颞肌,用骨膜剥离器将颞肌向下推,用2-0双丝线或皮肤固定勾固定,充分显露术野
3.骨瓣成型 3.1用电钻在颅骨上钻4个孔,刮匙刮除骨粉,钻孔时要注意冲水降温。空间插入线锯导板,用线锯将颅骨锯开。 3.2骨瓣游离取下放入双氧水中浸泡,骨窗周围用骨蜡封闭止血。 3.3鹰嘴咬骨钳咬除蝶骨嵴,切口周围敷以湿盐水棉片保护 4.切开硬脑膜 4.1用6*17圆针3-0丝线将骨窗周围硬脑膜悬吊于附近的骨膜或帽状腱膜 上。用11号刀片切开硬脑膜,用窄神经玻璃子轻轻分离后,精细长有齿镊提起硬脑膜,脑膜剪呈半圆形剪开硬脑膜。 4.2 6*17圆针3-0丝线将其悬吊于颞筋膜和骨膜上。 4.3切开硬脑膜后,有时脑肿胀,可行脑针穿刺针缓缓放出脑脊液降低脑压。 必要时可先放置一脑室引流管行脑室外引流,术毕拔除。 5.暴露动脉瘤 5.1放置手术用显微镜。充分显露外侧裂,安放蛇型自动拉勾窄脑压板。 5.2进一步一次显露颈内动脉、颈内动脉分叉处、大脑前动脉等分支结构。 5.3找到动脉瘤瘤颈所在部位,充分暴露载瘤动脉,用显微神经剥离子、显微神经拉勾、纤维剪刀再将近端和远端载瘤动脉游离清除,以备必要时做临时阻断。分离瘤颈直到足以伸进动脉瘤夹的宽度和深度 6.夹闭动脉瘤 6.1选择合适的动脉瘤夹,用持夹钳夹好张开动脉瘤夹,伸到瘤颈的两侧缓缓夹闭。
颅内动脉瘤夹闭术
颅内动脉瘤夹闭术(前交通动脉瘤夹闭术为例) 一、适应症:前交通动脉瘤、反交通动脉瘤、大脑中动脉瘤、颈内动脉分叉部动脉瘤等。 二、麻醉方式:气管插管全身麻醉。 三、手术体位:仰卧位,头前屈20°,保持颈部平直,颈部血管不受扭曲、牵拉、压迫。 四、手术切口:双额矢旁入路,冠状切口。 五、一般用物:脑科包、大盆包、敷料包、手术衣、纱布、头皮夹钳包、头皮夹、吸引器管、脑科电钻(钻头)、磨钻、双极电凝、脑棉片、明胶海绵、止血纱布、骨蜡、冲洗球(洗创器)、脑科手术贴膜;刀片:22#、11#刀片;缝线:1#、4#、7#线;缝针:6×17、8×24圆针、9×24角针各2根;12#、14#脑科引流管、引流袋; 10ml注射器2具;导尿包或导尿管、尿袋、10ml注射器一具。 六、特殊用物:血管夹、血管瘤夹及相应的夹持钳、自动脑固定牵引器、带孔神经剥离子、脑显微剪、显微镊、显微镰状刀、20%甘露醇。 七、手术步骤及配合 1.术前准备:20%甘露醇250~500ml加可的松静脉快速输入。 2.消毒皮肤,铺巾,贴手术贴膜。 3.头皮注射:沿切口每隔2-3cm做腱膜下注射。备生理盐水250ml+肾上腺素4-5滴,递10ml注射器做皮下注射,固定吸引器头、双极电凝器。 4.弧形切开皮肤,皮下及腱膜:递干纱布2块于切口两侧,递22#刀切开,上头皮夹止血,吸引器持续吸引。
5.暴露骨板:递22#刀片游离皮瓣,电凝止血,递头皮拉钩(弹簧拉钩)牵引拉开皮瓣,暴露骨板。 6.切开及剥离骨膜:递22#刀切开,骨膜剥离子剥离。 7.骨板上方钻孔:递手摇骨钻或电动颅骨钻钻孔,冲洗球(洗创器)抽吸生理盐水,边钻边滴于孔周围,骨蜡止血。递线锯导引、线锯柄、线锯条锯开骨板,骨蜡止血。 8.撬开骨瓣:递骨膜剥离子撬开骨瓣,浸泡于庆大盐水中。 9.显露硬脑膜:创面止血,冲洗切口,保护手术野。递鹰嘴咬骨钳咬除不整齐的骨缘,骨蜡止血;递冲洗球(洗创器)抽吸生理盐水冲洗;递盐水脑棉片保护脑组织,更换细吸引器头,术者洗手;显露硬脑膜。 10.“U”型切开硬脑膜(蒂在后方),向后翻开硬脑膜:递脑膜钩勾起脑膜,11#刀切一小孔,脑膜剪“U”形剪开硬脑膜;巡回护士协助摆好显微镜。 (以下步骤在显微镜下进行) 11.暴露瘤体:递神经剥离子、显微镊、显微剪、显微刀小心分离(勿做钝性分离,避免牵拉,勿使瘤体破裂)边剪断边游离,盐水脑棉片和明胶海绵保护。备好动脉夹,以备瘤体劈裂时临时夹闭动脉主干两端。 12.充分暴露动脉瘤颈:递显微剪分离,充分暴露动脉瘤颈,递动脉瘤夹钳夹。 13.彻底止血,冲洗切口:递电凝、止血纱布、明胶海绵,冲洗球(洗创器)冲洗切口。 14.缝合硬脑膜:清点物品无误后,递6×17的圆针1#线缝合。
颅内动脉瘤夹闭术后护理
颅内动脉瘤夹闭术后护理 (总3页) 本页仅作为文档页封面,使用时可以删除 This document is for reference only-rar21year.March
颅内动脉瘤夹闭术后护理 陈进艳 解放军第101医院 【摘要】目的:探讨颅内动脉瘤患者经动脉瘤夹闭术后可能发生的问题及护理要点。方法:回顾性分析我院自2006年7月至2008年12月61例行颅内动脉瘤夹闭术患者的临床资料和预后情况。结果:根据GOS方法评定患者恢复情况:恢复良好34例;中残18例;重残5例;死亡4例(均为术前瘤体破裂,急诊手术者)。结论:术后严密观察病情和细致的护理,有利于降低此类患者并发症的发生率及病死残率。 【关键词】:颅内动脉瘤动脉瘤夹闭术术后护理 颅内动脉瘤(Tntracranial aneurysms) 是指颅内动脉壁的异常限局性瘤样扩张,是一种致死率和致残率较高的脑血管疾病①。 1.临床资料 2006年7月至2008年12月在气管插管全身麻醉下行颅内动脉瘤夹闭术 61例,在手术显微镜下分离出载瘤动脉、动脉瘤瘤颈,后根据动脉瘤的大小,形状,瘤颈的宽度,动脉瘤的朝向等,选择合适的动脉瘤夹,将动脉瘤夹闭。其中女性32例,男性29例,年龄38—69岁,按部位分:前交通动脉瘤31例,后交通动脉瘤23例,大脑中动脉瘤5例,颈内动脉瘤2例;按Hunt-Hess病情分级,0级36例,1-3级20例,4-5级5例。 2 . 术后护理 术后患者均入住ICU,予以24小时的心电监护,严格观察患者的头痛情况、瞳孔、肢体活动、生命体征等变化;保证呼吸道通畅,及时清理呼吸道分泌物(尤其是术后未拔除气管插管者);持续低流量氧气吸入;高热患者做好降温处理,降低脑耗氧量,保护脑细胞;严格控制血压,根据患者的血压监测情况及时调整降压药,保持血压稳定,以降低再出血的危险;正确安排补液顺序,保证补液通畅;严格记录24小时出入量,保证出入量、水电解质平衡。 2.1 严密观察病情变化术后应主要观察患者的意识、瞳孔、肢体活动、生命 体征以及头痛情况。如果患者出现进行性意识加深改变或术后清醒后发生意识障碍;一侧肌体活动出现障碍;一侧瞳孔发生改变;头痛突然加剧;生命体征突然发生改变等情况时均应及时报告医生,及时处理。 2.2 防止颅内压及血压突然增高保持血压平稳,因为血压过高会造成手术部位血管破裂引起再出血,血压过低则会造成脑缺血、脑梗死;保持病室环境安静,避免情绪激动;保证大小便通畅,防止因尿潴留膀光过度充盈而导致患者躁动;口腔护理时棉球不宜过湿。进食不宜过快,防止呛咳、误吸。
(完整版)脑动脉瘤
脑动脉瘤 David S Liebeskind著 1引言 1.1背景 脑动脉瘤是有破裂倾向的脑血管结构的病理性局灶性扩张。这些血管异常通常根据假定的病因进行分类。囊状、浆果状或先天性动脉瘤占全部动脉瘤的90%,这些动脉瘤通常位于大动脉的主要分叉部。延长扩张型(dolichoectatic)、梭形或动脉粥样硬化性动脉瘤为近端动脉的延长膨出,占全部动脉瘤的7%。感染性或霉菌性动脉瘤主要位于动脉末端,占0.5%。其它动脉末端损害包括肿瘤性动脉瘤,为肿瘤碎片栓塞引起的罕见继发症和外伤性动脉瘤。外伤也可能引起动脉近端的夹层动脉瘤。高血压也可引起小的穿通动脉的微小动脉瘤。 囊状动脉瘤位于前循环,占85%~95%,而梭形动脉瘤主要影响椎基底动脉系统。由于研究人群的不同,囊状动脉瘤在某个特定的动脉节段的发生率有一定差异。多发性动脉瘤占20%~30%。 囊状动脉瘤通常破裂至蛛网膜下腔,占自发性蛛网膜下腔出血(SAH)的70~80%。动脉瘤破裂也可引起脑实质内、脑室内或硬膜下出血。巨大囊状动脉瘤(直径>25mm)占所有脑动脉瘤的3~5%。巨大动脉瘤也可引起SAH,但通常产生占位效应并导致远端血栓栓塞。 动脉瘤性SAH是一种严重情况,美国每年发生30,000人。这些病人中大部分(60%)死亡或留下长期残疾;预后较好的幸存者50%会遗留明显的神经心理障碍。20~50%的病人并发脑血管痉挛(即邻近动脉节段狭窄),是动脉瘤性SAH 病人死亡和致残的主要原因。 1.2病理生理 脑动脉瘤的发病机制与脑血管结构的先天性结构异常有关,这些异常的原因可能不同。动脉内弹力层的完整性受损,伴有邻近的中膜和外膜的有关弹性结构缺陷。中膜肌肉组织的缺陷及邻近脑组织对脑动脉无明显的支持,增加了作用于动脉管壁的慢性血液动力学应力的致病潜能。血管分叉部的局部湍流和正常结构失连续可能解释在这些部位形成囊性动脉瘤的倾向。 脑动脉瘤的发展一直是一个有争议的话题。动脉瘤的发展很可能是多种致病因素共同作用的结果,是环境因素如动脉粥样硬化或高血压,及与各种血管异常有关的先天性易患因素共同作用的结果。内弹力层的异常可能是先天性或退行性的。脑动脉瘤的形成可能与多种情况有关,包括: 常染色体性多囊肾,纤维肌肉发育异常,动静脉畸形,Osler-Weber-Rendu综合症(遗传性出血性毛细血管扩张综合症),主动脉狭窄,其它血管异常,脑底异常血管网病(烟雾病),Marfan综合症,Ehlers-Danlos综合症IV型,其他胶原III型疾病,假性弹力性黄色瘤,?1型抗胰蛋白酶缺乏,系统性红斑狼疮,镰刀状细胞性贫血,细菌性心内膜炎,真菌感染,神经纤维瘤病Ⅰ型,结节性硬化。环境紧张性刺激,如高血压病,与多发性动脉瘤的存在有关。少于2%的颅内动脉瘤病人具有家族性遗传病史。 脑动脉近侧的梭形动脉瘤很可能有动脉粥样硬化性病因。这种弯曲延长并扩张的动脉瘤没有真正的动脉瘤颈,常含有层状的血栓。虽也可发生动脉瘤性SAH,但这类病变的典型表现是对邻近的脑实质造成占位效应,出现脑干压迫和颅神经病变,或者导致脑脊液循环障碍或动脉末端血栓栓塞性后遗症。 典型的感染性动脉瘤主要位于大脑中动脉的末端分支(75~80%),证明这种病
颅内动脉瘤各种影像学诊断的比较
颅内动脉瘤各种影像学诊断的比较 【摘要】颅内动脉瘤多为发生在颅内动脉管壁上的异常膨出,是造成蛛网膜下腔出血的首位病因,在脑血管意外中,仅次于脑血栓和高血压脑出血,位居第三。而颅内动脉瘤破裂后出血的死亡率达40%以上,因此,在动脉瘤破裂出血后,早期检查、明确诊断、早期治疗可明显降低此类患者的死亡率,改善预后。目前数字减影全脑血管造影术(digital subtraction angiography,DSA)是临床诊断颅内动脉瘤的金标准[1]。随着计算机技术在医学领域的广泛应用,各种医学图像处理软件相继被应用,使得颅内动脉瘤的诊断有了更多的影像学检查方法,如三维数字减影血管造影术(three dimensional digital subtraction angiography,3D-DSA)、三维螺旋CT血管造影术(3D-CTA)、MR血管成像( MR angiography,MRA )等。现将这几种影像学检查方法对颅内动脉瘤的诊断作用综述如下。 【关键词】颅内动脉瘤;数字减影全脑血管造影术;3D-DSA;3D-CTA 1. 数字减影全脑血管造影术(DSA) 1.1 DSA简介 脑血管造影是90年代以来广泛应用于临床的一种崭新的X线检查新技术,它是先选一入路动脉,一般选用右股动脉,通过右股动脉放置一动脉鞘,通过该动脉鞘管选用不同导管,在导丝引导下,选进所要显示动脉,注入含碘造影剂。造影剂所经过的血管轨迹连续摄片,通过电子计算机辅助成像为脑血管数字减影造影(DSA)。 1.2 DSA的优点 DSA不但能清楚地显示颈内动脉、椎基底动脉、颅内大血管及大脑半球的血管图像,还可测定动脉的血流量,所以被广泛应用于脑血管病检查,特别是对于动脉瘤、动静脉畸形等定性定位诊断。DSA对微小脑动脉瘤亦能较好地显示, 特别是< 4 mm动脉瘤的显示明显优于CTA、MRA, 对于怀疑有脑动脉瘤, 而CTA、MRA检查为阴性的患者, 应加做DSA检查[2]。DSA 是诊断脑动脉瘤的金标准,准确性可达89%~95%,具有显示细节清晰,诊断的同时可行血管内治疗等优点[3]。 1.3 DSA的缺点 由于颅内血管的重叠和位置关系,常规2D-DSA对于微小动脉瘤检出率方面或对复杂动脉瘤的显影情况.以及在确定动脉瘤治疗方案时所提供的信息往往是不够的,容易遗漏小的动脉瘤,虽然加照多个斜位仍不能清楚显示动脉瘤的形态、瘤颈及动脉瘤与载瘤动脉的关系。如未能对动脉瘤及周围结构做出准确判断,易导致栓塞术中破裂出血、脑血管痉挛、血栓形成、意外栓塞等并发症[4,5]。 2. 三维数字减影血管造影术(3D-DSA) 2.1 3D-DSA简介 3D-DSA数据的采集是由C型臂围绕患者检查部位做2次旋转运动:第1次旋转是从开始位到反转位获得减影所需的蒙片。旋转DSA在采集实时图像时,以非减影显示;第2次旋转是从反转位到开始位。此时注射对比剂,获得一系列含对比剂的图像,这样可获得一系列不同角度的含对比剂多维空间图像。将两次采集的图像通过配对减影就可获得多角度动态减影图像。把旋转采集到的影像数据传送至3D-DSA影像工作站。采用各种后处理技术如最
颅内动脉瘤夹闭术的麻醉(一)
颅内动脉瘤夹闭术的麻醉(一) 【摘要】颅内动脉瘤患者手术治疗时,麻醉管理的主要问题是麻醉诱导期及手术过程中动脉瘤有破裂的可能,其次为脑血管痉挛和颅内压增高,而一旦发生破裂,病死率高达50%以上〔1〕,所以对麻醉管理带来了一定难度,术中麻醉管理平稳得当,为手术的成功奠定了良好的基础。 【关键词】静吸复合麻醉;气管内插管;控制性降压;颅内动脉瘤夹闭术 1资料与方法 1.1一般资料 颅内动脉瘤手术患者10例,年龄36岁~67岁,男4例,女6例,术前均为蛛网膜下腔出血后住院手术治疗,ASAⅠ级~Ⅲ级。 1.2麻醉方法 术前0.5h给患者肌肉注射阿托品0.5mg,咪唑安定5mg。麻醉方式采用气管内插管,静吸复合麻醉。麻醉诱导用福尔利0.2mg/kg~0.4mg/kg,维库溴铵0.15mg/kg,咪唑安定0.1mg/kg~0.2mg/kg,芬太尼4μg/kg〔2〕,氟哌利多0.1mg/kg,快速诱导气管插管,术中维持用异氟醚持续吸入,芬太尼、维库溴铵间断追加,连续ECG、BP、SpO2持续监测,根据血压水平和尿量,调整输血输液速度。其中有3例患者术中采取控制性降压〔3〕,使平均动脉压保持在9.33kPa~10.66kPa(70.0mmHg~80.0mmHg)水平,术毕患者带气管导管送回ICU。2结果 10例患者术中BP、ECG、SpO2维持平衡,无一例血管破裂、痉挛,术后恢复良好。 3讨论 颅内动脉瘤是为颅内动脉壁上的异常突起,好发于脑底大动脉上,常伴管壁结构的薄弱和缺损,内部压力增高而引起的一种瘤状突出。70%~80%为先天性的,其余为动脉硬化性和感染性的动脉瘤约占18%,极少数可以由外伤引起。据统计,每13000人中,每年就有一名蛛网膜下腔出血的患者。而蛛网膜下腔出血的原因中,颅内动脉瘤占51%,该病多见于青、中年患者。起病急、症状重,如救治及时,非但可免于死亡,还可获得治愈,所以值得重视。为确保颅内动脉瘤患者手术平稳顺利,我认为麻醉处理主要应注意以下几点: 3.1术前准备必须充分 一般原则同脑出血的患者,对术前情绪紧张者应加用安定剂,剂量相对较大。如术前已处于中等意识障碍、偏瘫并有早期去大脑强直和神经障碍者,必须积极内科治疗及降低颅内压,解除脑血管痉挛,并卧床休息防止呛咳、便秘,控制血压在接近正常范围。 3.2心电监测 术前对心电异常的患者应力求弄清病因,因颅内动脉瘤破裂患者大多合并心律失常。 3.3麻醉诱导必须力求平稳 如血压过高则先控制在合理的水平后再开始诱导,同时诱导剂量要相对较大,尽可能减少气管插管所引起的心血管反应。我们体会采用咪唑安定量相对较大,氟哌利多、芬太尼、福尔利等静脉麻醉药的相对降压作用,再结合局部表面麻醉,或复合静脉注射利多卡因60mg,可减轻气管插管时的心血管反应。
颅内动脉瘤夹闭术后护理
颅内动脉瘤夹闭术后护理 常鹏鹏 【摘要】目的:探讨颅内动脉瘤患者经动脉瘤夹闭术后可能发生的问题及护理要点。方法:回顾性分析我院自2014年7月至2015年2月61例行颅内动脉瘤夹闭术患者的临床资料和预后情况。结果:根据GOS方法评定患者恢复情况:恢复良好34例;中残18例;重残5例;死亡4例(均为术前瘤体破裂,急诊手术者)。结论:术后严密观察病情和细致的护理,有利于降低此类患者并发症的发生率及病死残率。 【关键词】:颅内动脉瘤动脉瘤夹闭术术后护理 颅内动脉瘤(Tntracranial aneurysms) 是指颅内动脉壁的异常限局性瘤样扩张,是一种致死率和致残率较高的脑血管疾病①。 1.临床资料 2014年7月至2015年2月在气管插管全身麻醉下行颅内动脉瘤夹闭术61例,在手术显微镜下分离出载瘤动脉、动脉瘤瘤颈,后根据动脉瘤的大小,形状,瘤颈的宽度,动脉瘤的朝向等,选择合适的动脉瘤夹,将动脉瘤夹闭。其中女性32例,男性29例,年龄38—69岁,按部位分:前交通动脉瘤31例,后交通动脉瘤23例,大脑中动脉瘤5例,颈内动脉瘤2例;按Hunt-Hess病情分级,0级36例,1-3级20例,4-5级5例。 2 . 术后护理 术后患者均入住ICU,予以24小时的心电监护,严格观察患者的头痛情况、瞳孔、肢体活动、生命体征等变化;保证呼吸道通畅,及时清理呼吸道分泌物(尤其是术后未拔除气管插管者);持续低流量氧气吸入;高热患者做好降温处理,降低脑耗氧量,保护脑细胞;严格控制血压,根据患者的血压监测情况及时调整降压药,保持血压稳定,以降低再出血的危险;正确安排补液顺序,保证补液通畅;严格记录24小时出入量,保证出入量、水电解质平衡。2.1 严密观察病情变化术后应主要观察患者的意识、瞳孔、肢体活动、生命体征以及头痛情况。如果患者出现进行性意识加深改变或术后清醒后发生意识障碍;一侧肌体活动出现障碍;一侧瞳孔发生改变;头痛突然加剧;生命体征突然发生改变等情况时均应及时报告医生,及时处理。 2.2 防止颅内压及血压突然增高保持血压平稳,因为血压过高会造成手术部位血管破裂引起再出血,血压过低则会造成脑缺血、脑梗死;保持病室环境安静,避免情绪激动;保证大小便通畅,防止因尿潴留膀光过度充盈而导致患者躁动;口腔护理时棉球不宜过湿。进食不宜过快,防止呛咳、误吸。 2.3 尼莫通的应用尼莫通是是新一代二氢吡啶类钙离子通道阻滞剂,能明显减轻患者继发性脑损害的发生,早期使用可有效扩张脑血管,晚期因为脑血管中膜变性、纤维增生,不能起解痉作用。尼莫通使用的注意事项:①避光保存,输注时使用避光注释器和延长管。②输液方式选择持续微泵泵入,以维持其有效、恒定的血药浓度,利于发挥疗效。③保持输注通畅,防止管路脱落,扭曲等干扰因素。④观察血压变化,血压低于预定值时先减少用输注量或暂停。⑤注意配伍禁忌,避免与其他钙离子拮抗剂合用,脑水肿或颅内压增高者禁用。 ⑥因尼莫通含有一定浓度的乙醇,单独使用可发生心率增快、面部潮红、胸闷不适等症状,对血管也有一定的刺激,故严密观察病情及有无静脉炎的发生②。 2.4切口护理术后应严密观察切口引流管的情况,若引流液为鲜红、粘稠可能有活动性出血,应及时报告医生;若引流液颜色为粉红色呈水样液,怀疑为血性脑脊液,及时报告医生,同时将负压改为常压,保持切口敷料外观整洁干燥,发现敷料潮湿应及时更换。
颅内动脉瘤夹闭术的麻醉处理 - 中华麻醉在线——中华医学会
颅内动脉瘤夹闭术的麻醉处理 (唐山钢铁集团公司医院麻醉科,063020) 杨广遂贾连海刘存仁 颅内动脉瘤手术是神经外科中的一个重要领域,其发病率约为1%,其中因动脉瘤破裂而死亡者约占半数,手术治疗的效果与麻醉处理是否得当有直接关系。现对在本院行颅内动脉瘤手术病人的麻醉处理总结如下。 1 资料与方法 1. 1 一般资料 2003 年1 月~2004 年12 月在本院确诊并行颅内动脉瘤夹闭术的病人24例。其中男9 例, 女15 例。年龄35~68岁。动脉瘤分别起源于前交通动脉10例,大脑前动脉7 例,大脑中动脉3 例,后交通动脉4 例。根据Hunt/ Hess 法分级为: I 级2 例,II 级15 例,III级7例。 1. 2 麻醉方法采用气管插管全身麻醉。围术期麻醉处理包括: ①术前用药:安定5mg或咪唑安定7.5mg术前晚口服。哌替啶50mg+异丙嗪25mg+东莨菪碱0.3mg术前30min肌注。②麻醉诱导: 2.5%硫贲妥钠5~6mg/kg 缓慢静注,病人安静入睡后+咪唑安定0.1mg/kg+万可松0.15mg/kg+ 芬太尼4~5μg/kg顺序静注,3min后再给艾司洛尔1~1.5mg/kg静注,若血压心率平稳即可气管内插管,若血压有升高的倾向,给氟哌啶1~2mg或适量硝酸甘油静注,气管插管后立即接呼吸机机械通气。③麻醉维持:静吸复合麻醉以低浓度异氟醚( < 1%) 和异丙酚75~100μg/kg/ min 输注维持,间断静注维库溴铵。④术中在硬脑膜切开之前,应用甘露醇(0. 5~1. 0g/kg) ,速尿(0. 3mg/ kg) 脱水利尿,过度通气( PetCO2 = 20~25mmHg) 等方法保证脑松弛,尽量减少周围脑组织和血管的牵拉和撕裂。并以硝普钠0.5~3 μg/kg/min 泵入行控制性降压,维持 MAP70~80mmHg,当牵动或分离和夹闭动脉瘤颈时,再降至60mmHg,夹闭后将MAP维持于80~ 90mmHg至术后。 1. 3 监测 (1) 除标准监测外,均在诱导前进行桡动脉和颈内静脉穿刺以监测实时动脉压和中 心静脉压, 并行尿量监测。 (2) 输血输液除中心静脉外,准备2 条外周静脉通路,备血2~4 单位,输注晶体液不超过10ml/ kg/ h。(3) 所有病人术毕送 ICU监护。 2 结果 24例患者中术前有2 例既往无心脏病史, 但心电图上出现ST段改变。麻醉诱导期间通过麻醉药和血管活性药物的调节,所有病人的血流动力学基本稳定。术中有2 例病人发生动脉瘤破裂而导致大量失血(平均失血量为1000 ml) 。由于准备充分,外科控制出血后及时纠正了低血压休克,术后神经功能评价未见明显异常。采用上述技术,20例病人在术毕30min 内苏醒。另外有2例在1h 后苏醒。2 例由于手术原因而导致术后昏迷需重症治疗(其中1 例于15天后死亡) 。 3 讨论 目前观点认为,对于神经功能分级较好(Hunt Hess分级I~III级)的患者,颅内动脉瘤必须在发生蛛网膜下腔出血(SAH)72 h内夹闭。早期手术的手术条件可能不是最佳,但能减少再出血的发生,可更积极治疗脑血管痉挛,并且可以降低长期卧床引起的医源性并发症(如深静脉血栓,肺不张,肺炎等)的发生。 颅内动脉瘤病人手术治疗时,麻醉管理的主要问题是麻醉诱导及手术过程中动脉瘤有破裂的可能,其次为脑血管痉挛和颅内压增高。因此麻醉的关键要将预防动脉瘤的破裂放在首位,采取一切措施降低颅内压、控制血压、避免脑血管痉挛、缺血、缺氧或CO2蓄积等。 术前准备重点也在于预防脑动脉瘤的破裂,需保持病人安静、给予镇静药、止血药、解除病人的心理障碍等。另外这类病人术前大多存在高血压,低血容量。术前控制血压和补充血容量非常重要。适当的液体预负荷更有利于血流动力学的稳定以及允许维持足够的麻醉深度。平稳的麻醉诱导,避免血压波动、呛咳、屏气是预防动脉瘤破裂的重要措施。 术中动脉瘤的破裂最重要的在于预防,此阶段再出血发生率大约为1%~2% ,一般认为与诱导期间血压未得到良好控制有关。在气管插管、放置头架、切皮以及开颅等对病人刺激很大的步骤时把平均动脉压控制在80~90mmHg , 并且注意避免颅内压的剧降以维持动脉瘤跨膜压。
