房颤治疗综述

房颤治疗近十年进展
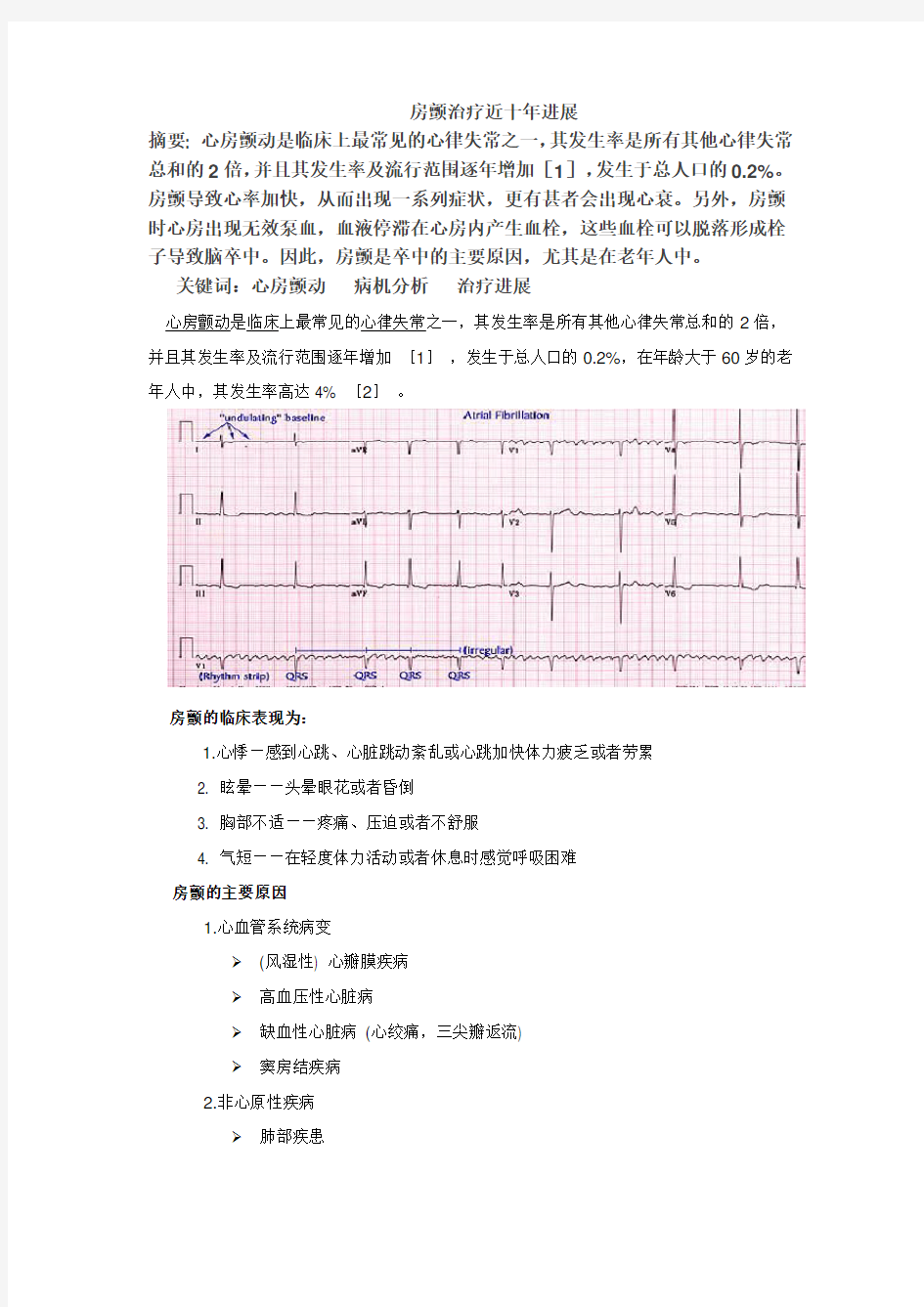
摘要: 心房颤动是临床上最常见的心律失常之一,其发生率是所有其他心律失常总和的2倍,并且其发生率及流行范围逐年增加[1],发生于总人口的0.2%。房颤导致心率加快,从而出现一系列症状,更有甚者会出现心衰。另外,房颤时心房出现无效泵血,血液停滞在心房内产生血栓,这些血栓可以脱落形成栓子导致脑卒中。因此,房颤是卒中的主要原因,尤其是在老年人中。
关键词:心房颤动病机分析治疗进展
心房颤动是临床上最常见的心律失常之一,其发生率是所有其他心律失常总和的2倍,并且其发生率及流行范围逐年增加[1],发生于总人口的0.2%,在年龄大于60岁的老年人中,其发生率高达4% [2]。
房颤的临床表现为:
1.心悸―感到心跳、心脏跳动紊乱或心跳加快体力疲乏或者劳累
2. 眩晕――头晕眼花或者昏倒
3. 胸部不适――疼痛、压迫或者不舒服
4. 气短――在轻度体力活动或者休息时感觉呼吸困难
房颤的主要原因
1.心血管系统病变
(风湿性) 心瓣膜疾病
高血压性心脏病
缺血性心脏病(心绞痛,三尖瓣返流)
窦房结疾病
2.非心原性疾病
肺部疾患
甲亢
中毒:酒精、咖啡
3.“孤立性”房颤
青年患者
30%
房颤的发生机制:多发子波学说心房基质的不均一性,引起多子波折返激动,要求:心房内同时存在3个以上的微折返环。
房颤的诱发因素:
?快速发放冲动的心房病灶
-房扑或房速的蜕变
房颤分为阵发性(发作通常≤7天,能自行终止)、持续性(通常)>7天,不能自行终止)及永久性(转复失败或不宜转复)房颤三类。
房颤对患者的危害在于:(1)快速心室率如果长期持续,容易增加心脏负担,引起左室功能损害、心室腔的扩张、心力衰竭。(2)房颤时心房血流缓慢,容易形成心房内血栓,血栓栓塞是严重的合并症[3]。房颤过去多发生于风湿性心脏瓣膜病患者,近年来非瓣膜病房颤的发病率越来越高,其中没有器质性心脏病证据者不在少数。房颤的治疗是针对房颤本身对患者的危害,控制心室率、预防血栓栓塞和减轻症状。治疗方法有两种:(1)复律并维持窦性心律;(2)控制心室率同时抗凝治疗。一般情况下,对每一次发作并且持续时间短于24h的房颤,选用复律治疗(包括药物复律和直流电复律),这一选择已成为共识[4]。问题在于,对于持续性的房颤治疗原则数十年来都基于经验,并无权威性的临床试验数据支持[5],由此而来,在房颤治疗方法上出现了至今无法统一的分歧。
1 维持窦性心律
对于房颤的患者,恢复并维持窦性心律能明显地改善血流动力学,提高左室射血分数和心输出量,降低血栓形成的风险和发生率,减轻心律失常的相关症状,并能减少抗凝药物的
使用[6,7]。所以,多数医师将复律并维持窦性心律作为优于控制心室率的选择。这
种方法适用于阵发性房颤和时间不超过半年的持续性房颤,目前,转复和维持窦律或预防房颤复发有药物、起搏、心房除颤器、射频消融等几种方法。药物治疗是转复房颤和维持窦性心律的最常用方法,与其它方法相比疗效最肯定。常用药物为Ⅰa、Ⅰc类和Ⅲ类抗心律
失常药,维持窦性心律最有效的药物包括奎尼丁、乙胺碘肤酮,或与施太可、异搏定、普罗帕酮联合使用。其中,胺碘酮是药物复律及维持窦律治疗中最安全而有效的药物[3]。房颤的非药物治疗也取得了一定的进展,但总的效果并不理想。基于房颤是心房存在多个折返子波的原理,Cox首创了迷宫术,迷宫术可以使一部分患者得到治愈,但其并发症发生率和死亡率高。有许多学者应用迷宫术或基于迷宫术的径线行心房内射频消融,射频消融的目的在于根治房颤。与治疗室上性心动过速和心房扑动相比,射频消融根治房颤操作复杂,风险大,复发率高,对于这样一种不危及生命的心律失常,现在还不宜作为临床常规治疗措施。也有学者根据冲动在心房间或房内传导缓慢,发生折返,导致房颤的理论,应用心房起搏技术或同时应用抗心律失常药物来控制房颤,但这种方法的确切临床效果和适用人群尚不明确。另外,有研究显示可植入复律除颤器(ICD),这可能是一种有发展前景的治疗方式。Stafford RS等随机抽取并分析了美国从1980~1996年间治疗的1555例患者,以了解美国在房颤
治疗中医师的选择趋势。发现选择控制心室率治疗的相对人数从1980~1981年度的79%
下降到1994~1996年度的62%;而选择复律治疗的人数则从1980~1981年度的18%虽一度下降到1992~1993年度的4%,但很快就上升到1994~1996年度的33%。这说明,在美国复律并维持窦性心律的治疗方法虽没有被广泛使用,但却正在逐步上升[8]。复律治疗的最大益处在于明显地改善心脏血流动力学,但这一疗法也存在潜在的危险,包括严重的致心律失常作用,可能引起导致危及生命的室性心律失常[9]。而且,用抗心律失常药物治疗房颤复发率很高,约50%以上的患者有复发倾向,所以,长期以来,许多学者也
选用另一完全不同的治疗方案,那就是:控制心室率,同时抗凝治疗。
2 控制心室率治疗
这一治疗方案能避免抗心律失常药物引起的猝死。对于高龄病人、房颤持续时间超过24个月及存在严重心脏瓣膜病变、严重左室功能障碍的病人,控制心室率是一个较好的选择[10]。它可以减轻患者心悸的症状、提高运动能力[9],但必须协同给予长期抗凝治疗,第一线用药包括:β-受体阻滞剂、钙通道阻滞剂及地高辛。此外,胺碘酮也是一个安全
的选择。抗凝剂可选用阿司匹林或华法令[11]。Jackson SL等[12]进行了500余病人的临床观察,认为华法令能明显降低中风的发生率,且仅有微小的出血并发症,而阿司
匹林没有显示能减少中风的发生。Wyndham [13]认为,在治疗房颤时,治疗措施的重要性顺序应当是:预防血栓形成,控制心室率,复律并维持窦性心律。
3房颤的导管根治治疗
房颤的导管治疗理论基础[14]:绝大多数病人房颤的发生与肺静脉及左房后壁有关,因此导管消融根治房颤主要是在左心房围绕肺静脉进行。该方法应用特殊的导管经过静脉插入到心脏,然后将这些导管送至肺静脉发放射频或采用其它能源,从而根治房颤。导管根治治疗与以往的药物治疗不同。药物治疗只是控制房颤的发作或减慢心室率。而导管根治治疗是消除房颤产生和维持的机制。
3.1射频消融术(RFCA)
3.1.1慢性房颤的导管射频迷宫术(线性消融)[15]基于外科迷宫术的原理,采用RFCA 的方法模仿迷宫术的线形消融,分别对左右心房(右房3条线,左房4条线,房间隔1条线)做划线消融根治慢性房颤。这种方法X线照射时间长、操作难度大、临床应用困难。即刻成功率低且复发率高。其方法学尚不成熟
3.1.2阵发性房颤的局灶性射频消融术(点状消融)[16]房颤发生的局灶性机制是局灶性房颤行射频消融术的理论基础。自1994年报道用点状消融(Diacrete ablation)治疗阵发性房颤取得较满意效果以来,阵发性房颤的RFCA已成为一个新热点。
3.1.3已发现的局灶性房颤发生的关键部位大多在肺静脉入口或入口内1—4mm,尤其上肺静脉更常见。可能与该部位组织的胚胎发育异常有关,也称为肌袖心律
3.2用于房颤的消融策略
3.2.1肺静脉(大静脉)隔离(PVI) 由法国Haissagurre等最先提出,只需消融肺静脉开口部或(和)开口近端一个或多个节段,而无需连续环状消融肺静脉开口,其对阵发性房颤成功率约60%,但其对持续性房颤效果不佳及较高的肺静脉狭窄发生率使其应用受限[17]。
3.2.2环肺静脉左房线性消融[18]:左心房线性消融术由意大利Pappone最提出,主要是在三维标测系统指导下对两侧肺静脉口外的左心房壁进行环状消融,把心房内膜分割为几个独立的线性损伤,使折返无法形成。
3.2.3合并应用的其他策略
3.2.4神经节消融
3.2.5复杂碎裂电位消融
3.2.6MASHALL韧带、左房顶及二尖瓣峡部消融等
3.3治疗后的抗凝治疗
4.总结与展望
房颤的诊治是目前在心律失常领域中亟待解决的问题之一。它的治疗虽有多种法可供选择, 但都未能达到根治的目的。外科手术和介入治疗虽属针对其发病机制的治疗方法, 但它们或者手术创伤大, 或者仍有一定的不成功率和较高的复发率, 效果还不够满意。随着三维电解剖标测CARTO系统和EnSite系统以及LASSO环状标测导管等的应用, 消融所用能源的改进、介入诊治的定位和消融水平将提高, 病人的选择会更合适。操作将简化而时间将缩短, 治疗的成功率将会增高而复发率降低, 并发症减少, 届时对药物复律反应不佳或不能耐受而有复律指征的病人, 应用介入消融治疗, 使之得到治愈将为期不远。
参考文献
1 Peters NS,Schiling RJ,et al.Atrial fibrillation strategies to control,con- bat and https://www.360docs.net/doc/3f11387657.html,ncet,2002,359(9306):593-603.
2 Jung F,DiMarco JP.Treatment strategies for atrial fibrillation.Am J Med,1998,104(3):272-286.
3 Mackstaller LL,Alpert JS,Atrial fibrillation:a review of mechanism,eti- ology and therapy.Clin Cardiol,1997,20(7):640-650.
4 Katcher MS,Foote CB,et al.Strategire for managing atrial fibrillation. Cleve Clin J Med,1996,63(5):282-294.
5 Volkmann H.Atrial fibrillation-frequency control or cardioversionZKardoil,2000,89(Suppl)10:21-27.
6 Antman EM.Atrial fibrillation and flutter:maintaining stability of sinus rhythm versus ventricular rate control.J Cardiovasc Electrophysiol,1995,6(10Pt2):962-971.
7 Singh BN,Mody FV.Antiarrhythmic agents for atrial fibrillation:focus on prolonging atrial repolarization.Am J Cardiol,1999,84(9A):161-173.
8 Stafford RS,Robson DC,et al.Rate control and sinus rhythm mainte-nance in atrial fibrillation:national trends in medication use,1980~1996.Arch Intern Med,1998,158(19):2144-2148.
9 Antman EM.Maintaining sinus rhythmwith antifibrillatory drugs in atrial fibrillation.Am J Cardiol,1996,78(4A):67-72.
10 Di Pasquale G,Biancoli S,et al.Atrial fibrillation always cardiover- sion?No.Ital Heart J,2002,3(1Suppl):81-90.
11 Reiffel JA.Drug choices in the treatment of atrial fibrillation.Am J Cardiol,2000,85(10Suppl1):12-19.
12 Jackson SL,Peterson GM,et al.Outcomes in the management of atrial fibrillation clinical trial results can apply in practice.Intern Mad J,2001,31(6):329-336.
13 Wyndham CR.Atrial fibrillation:the most common arrhythmia.Tex Heart Inst J,2000,27(3):257-267.
14 Hohnloser SH,Kuck KH,et al.Rhythm or rate control in atrial
fibrilla-tion-Pharmacological Intervention in Atrial Fibrillation(PIAF):a randomised https://www.360docs.net/doc/3f11387657.html,ncet,2001,357(9262):1127-1128.
15 Verdoes FF,Van Gelder I,Grijns HJGM,et al.Rate control versus electrical cardioversion for persistent atrial fibrillation:the RACE study design.Europace,2000,1(Suppl B):B14.
16 Carlsson J,Miketic S,Windeler J,et al.Randomized trial of rate-con-trol versus rhythm-control in persistent atrial fibrillation:the Strate-gies ofTreatment of Atrial Fibrillation(STAF)study.J Am Coll Cardi-ol,2003,41(10):1690-1696.
17 The AFFIRM Investigators.Baseline Characteristics of patients with a-trial fibrillation:the AFFIRM study.Am Heart J,2002,143(6):991- 1001.
18 Sugi K.Pharmacological restoration and maintenance of sinus rhythm by antiarrhythmic agents.J Cardiol,1999,33Suppl1:59-64.
房颤治疗综述
房颤治疗近十年进展 摘要: 心房颤动是临床上最常见的心律失常之一,其发生率是所有其他心律失常总和的2倍,并且其发生率及流行范围逐年增加[1],发生于总人口的0.2%。房颤导致心率加快,从而出现一系列症状,更有甚者会出现心衰。另外,房颤时心房出现无效泵血,血液停滞在心房内产生血栓,这些血栓可以脱落形成栓子导致脑卒中。因此,房颤是卒中的主要原因,尤其是在老年人中。 关键词:心房颤动病机分析治疗进展 心房颤动是临床上最常见的心律失常之一,其发生率是所有其他心律失常总和的2倍,并且其发生率及流行范围逐年增加[1],发生于总人口的0.2%,在年龄大于60岁的老年人中,其发生率高达4% [2]。 房颤的临床表现为: 1.心悸―感到心跳、心脏跳动紊乱或心跳加快体力疲乏或者劳累 2. 眩晕――头晕眼花或者昏倒 3. 胸部不适――疼痛、压迫或者不舒服 4. 气短――在轻度体力活动或者休息时感觉呼吸困难 房颤的主要原因 1.心血管系统病变 (风湿性) 心瓣膜疾病 高血压性心脏病 缺血性心脏病(心绞痛,三尖瓣返流) 窦房结疾病 2.非心原性疾病 肺部疾患
甲亢 中毒:酒精、咖啡 3.“孤立性”房颤 青年患者 30% 房颤的发生机制:多发子波学说心房基质的不均一性,引起多子波折返激动,要求:心房内同时存在3个以上的微折返环。 房颤的诱发因素: ?快速发放冲动的心房病灶 -房扑或房速的蜕变 房颤分为阵发性(发作通常≤7天,能自行终止)、持续性(通常)>7天,不能自行终止)及永久性(转复失败或不宜转复)房颤三类。 房颤对患者的危害在于:(1)快速心室率如果长期持续,容易增加心脏负担,引起左室功能损害、心室腔的扩张、心力衰竭。(2)房颤时心房血流缓慢,容易形成心房内血栓,血栓栓塞是严重的合并症[3]。房颤过去多发生于风湿性心脏瓣膜病患者,近年来非瓣膜病房颤的发病率越来越高,其中没有器质性心脏病证据者不在少数。房颤的治疗是针对房颤本身对患者的危害,控制心室率、预防血栓栓塞和减轻症状。治疗方法有两种:(1)复律并维持窦性心律;(2)控制心室率同时抗凝治疗。一般情况下,对每一次发作并且持续时间短于24h的房颤,选用复律治疗(包括药物复律和直流电复律),这一选择已成为共识[4]。问题在于,对于持续性的房颤治疗原则数十年来都基于经验,并无权威性的临床试验数据支持[5],由此而来,在房颤治疗方法上出现了至今无法统一的分歧。 1 维持窦性心律 对于房颤的患者,恢复并维持窦性心律能明显地改善血流动力学,提高左室射血分数和心输出量,降低血栓形成的风险和发生率,减轻心律失常的相关症状,并能减少抗凝药物的
心房颤动的临床治疗新进展
心房颤动的临床治疗新进展 发表时间:2011-06-10T09:46:10.933Z 来源:《中外健康文摘》2011年第13期供稿作者:王成张利壁[导读] 房颤并不是一种良性心律失常,存在多种重大的危害,应当给予积极的治疗。 王成张利壁(内蒙古鄂尔多斯市中心医院内蒙古鄂尔多斯 017300) 【中图分类号】R541.7+5 【文献标识码】A 【文章编号】1672-5085 (2011)13-0047-02 【关键词】心房颤动治疗 1 房颤的药物治疗 房颤并不是一种良性心律失常,存在多种重大的危害,应当给予积极的治疗,尤其对阵发性房颤更是这样。 房颤不伴心衰时心室率的控制:阵发性房颤是指窦性心律者突然发生的房颤,常伴明显的症状及快速的心室率,因而需要积极治疗。国内不少医生面对阵发性房颤患者,无论是否有合并心衰,总是首选静推西地兰。但近年来,国际房颤治疗指南中对于不伴心衰的阵发性房颤心室率控制的药物治疗,不论其是阵发性、持续性或持久性房颤,均Ⅰ类推荐口服β-受体阻滞剂或钙拮抗剂控制患者静息或活动后的心率,对伴有低血压或心室率过快需紧急治疗时,可应用这些药的静脉制剂。而控制心室率的药物洋地黄和胺碘酮仅为Ⅱ类推荐。 药物控制房颤心室率的目标为静息心率60~80次/分,活动后心率90~115次/分。 房颤伴发心衰时心室率的控制:心房颤动和心力衰竭是临床上常见的心血管病症,两者在危险因素和发病机制上有很多共同之处,例如高血压、冠心病、心力衰竭心脏瓣膜病、糖尿病五大疾病患者,心功能Ⅰ~Ⅳ级心衰患者的房颤发生率分别为4%、25%、30%、50%,平均28%。目前正在进行的AF-CHF研究,针对房颤合并充血性心衰这个特殊人群,比较恢复与维持窦律和控制心室率两种策略对心血管死亡或脑卒中的影响。阶段性的结果也未能证明前者优于后者。对于伴发心衰的房颤患者进行心室率控制治疗时,国际指南的推荐意见与上述无心力衰竭患者的治疗意见全然不同。2006年国际心房颤动治疗指南中Ⅰ类推荐口服或静脉使用洋地黄或胺碘酮,而这些患者的β-受体阻滞剂或钙拮抗剂的推荐意见变为Ⅱb类,甚至Ⅲ类推荐。这种患者的心室率控制还可适用地高辛加β-受体阻滞剂或非二氢吡啶类的钙拮抗剂。 2 房颤导管射频消融术 经导管射频消融治疗房颤发展迅速,术式不断推陈出新,现基本以两种术式为主,即节段性肺静脉电隔离(SPVI)和环肺静脉消融(CAPV)。这两种方法都以静脉为靶点,后者的成功率相对较高,所以更受青睐。从现有的研究看,达到肺静脉-心房的完全电隔离对于阵发性房颤即可取得较好的效果,不论SPVI还是CAPV,其总体有效率均可达90%左右。对于持续性和永久性房颤,仅仅隔离肺静脉是不够的,心房基质在房颤的维持中已经起主要作用,所以对心房,包括右心房内的特殊结构如界塉等部位的干预应当加强。 其方法是CAPV扩展术式,即在CAPV的基础上加做心房消融径线。目前常用的径线有左心房顶部径线、二尖瓣峡部径线、右心房峡部径线等,美国心律学会、欧洲心律学会、欧洲心律失常学会(HRS/EHRA/ECAS)2007经导管和手术消融治疗房颤的专家共识认为,对于持续性和永久性房颤,前两条径线可以常规应用,后一条径线则只对合并峡部依赖性房颤的患者适用。 总之,从现有的治疗手段看,对于阵发性房颤,经导管射频消融是较为理想的选择,一方面成功率较高,另一方面避免了阵发性房颤演化为持续性房颤,可使患者获得长期的益处。 3 房颤的抗凝治疗 心房颤动(简称房颤)导致血栓栓塞的发生率为3%~8%,其中以脑卒中的临床危害最为严重,对患者的生活质量影响最为显著。我国部分地区心房颤动住院病例回顾性调查资料显示,房颤脑卒中的发生率为17.5%。 由于房颤患者血栓栓塞风险明显升高,因此除非患者为孤立性房颤或存在禁忌证,所有房颤(包括阵发性、持续性或永久性房颤)患者均应接受抗栓治疗。然而,选择何种抗栓药物及如何确定抗栓治疗的强度,与房颤患者自身血栓栓塞事件风险高低有着密切关系,目前通常采用2006年ACC/AHA/ESC更新的房颤指南中制定的分层标准。 当前常用的抗栓药物有华法林、阿司匹林和氯吡格雷等。即使氯吡格雷与阿司匹林合用,其预防脑卒中的作用也明显差于华法林。华法林在房颤抗凝治疗中的有效窗是国际标准化比(INR)2.0~3.0,INR<2.0时抗凝不足,>3.0时又增加出血并发症风险。研究显示抗凝出血的独立危险因素为年龄>75岁、收缩压≥160mmHg、血肝酐升高、INR>3.0。INR>3.0是最强的预测因素。华法林的抗凝作用易受机体及外界因素的影响,个体差异大,应用过程中应严密监测INR,避免抗凝不足或过度。华法林的起始剂量为2.5~3.0mg/日,起效时间2~4天,5~7天达高峰。在开始治疗应隔天监测INR,直到INR连续2次在目标范围内,然后每周监测2次,稳定后每月复查1次。华法林剂量每次增减幅度一般在1.5mg/日以内,剂量调整后需重新监测INR。INR<5.0,临床上无明显出血,可将华法林减量或停服1~2次。INR>9.0而临床上无明显出血,或因急诊手术和拔牙而需要快速降低INR时,可口服2~5mg的维生素K1使INR在24小时内降低。对于严重出血或INR>20时,可根据情况应用维生素K110mg,新鲜血浆和凝酶原浓缩物缓慢静脉滴注,每12小时可重复静脉应用维生素K1。参考文献 [1]Hersi A,WyseDG.Management Of atrial Fibr,Ⅱ ation.Currprobl Cardiol,30:175-233. [2]Clel JG,ColettApAbde Ⅱ ah.AT,et al.Clinical trials update from the American Heart Association 2007:CORONA,KethinQ,MASCOA,AFCHF,HART,MASTEK,POISE and Setem ce Ⅱ therapy.EUr Heart Fai Iure,2008,10:102-108. [3]黄从新.不能忽视心房颤动的右心房起源.中国心脏起搏与电生理杂志,2007,21(2):95-96. [4]CaIKinsH,BrugadaJ,Packer DL,et al.HRS/EHRA/EcAS Expert consensus Statement on catheter and surgical abIation of atrial Fibrillation:recommendations for personnel policy,procedures and follow-up HeartRhythm,2007,4:816-861.
急性房颤处理原则
急性房颤处理原则 临床工作中,心房颤动是最常见的心律失常之一。因房颤去急诊科就诊的患者心室率通常都很快,静脉用地尔硫卓或艾司洛尔可以最快地控制心室率。 若患者血流动力学不稳定,应该立即电复律,但若房颤持续 48 小时以上,或者发作间隙不清楚且患者并未接受抗凝,那么理想的电复律应该在经食道心超排除左房栓塞后进行。 但是,在严重的心血管功能失代偿发生的时候,因为要评估是否有心房血栓而耽搁复律却也并不适当。 那么,面对急诊房颤究竟该如何处理呢? 01 判断是否需要复律 若患者血流动力学稳定,是否恢复窦律取决于几个因素,包括症状、房颤发作史、年龄、左房大小以及当前的抗心律失常药物治疗。比如:一个症状已经解除的老年患者一旦心室率已得到控制,如果使用控制节律的药物后仍有房颤复发,往往就不需要进一步去追求复律; 而对那些初发房颤或者在以往房颤发作中窦性间期较长的患者,我们可以积极追求复律。 02 判断早期复律 or 晚期复律 若血流动力学稳定的患者发作房颤且似乎非自行转复时,我们需要考虑早期复律还是晚期复律? 早期复律的优势是快速缓解症状,避免了经食道心超的必要性或者在复律前 3~4 周的治疗性抗凝,若复律是在房颤发作 48 小时内进行的,则早期房颤复发的风险更低,因为心房重构更少。 延迟复律的可能原因包括房颤发作 48 小时以上或没接受抗凝的患者,其发作间隙不明确以及没有做经食道心超,或经食道心超发现左房栓塞、怀疑房颤可能在未来几天内自行转复(基于以前房颤发作的间隙)以及可纠正的房颤原因(如甲亢)。 03 判断药物复律 or 电复律 房颤早期发作准备复律时,这就要选择药物复律或电复律。 药物复律
心房颤动的规范化治疗(完整版)
心房颤动的规范化治疗(完整版) 心房颤动(房颤)是临床最常见的快速心律失常之一,其导致的脑卒中及体循环栓塞事件、心功能不全等严重不良后果,常可危及生命并严重影响患者的生存质量。房颤的规范化治疗至关重要。本文结合《2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS》及中华医学会心电生理和起搏分会和中国医师协会心律学专业委员会发表的《心房颤动:目前的认识和治疗建议 -2018》及近期房颤领域的研究进展,就心房颤动的规范化治疗进行概述,旨在为临床工作提供一定的参考。 1.房颤的非药物治疗 1.1电复律 伴有严重血流动力学障碍的房颤,不论房颤时间、类型首选直流电同步电复律。电复律较药物转复成功率高,患者需镇静或麻醉。非血流动力学障碍,房颤持续时间不明或超过48 小时,目前仍推荐复律前抗凝治疗3周,复律后抗凝4 周的“前3后4”抗凝方案。如果经食道超声(TEE)检查排除左心房血栓,可进行即刻电复律。如果TEE检查确诊血栓,应再抗凝进行治疗≥3至4 周,复查TEE确定血栓消失后再行电复律。若仍存在血栓,不建议电复律治疗。对血流动力学不稳定需紧急复律的房颤患者,
不应因启动抗凝而延误复律时间。如无禁忌证,应尽早应用肝素或低分子肝素或NOAC,同时进行复律治疗。 建议 Ⅰ类:①血流动力学不稳定的房颤患者(证据级别B);②有症状的持续性或长期持续性房颤患者(证据级别B)③预激综合征旁路前传伴快速心室率的房颤患者(证据级别C)。 Ⅱa 类:电复律前使用胺碘酮、氟卡尼、伊布利特或普罗帕酮增加电复律成功率并预防房颤复发(证据级别B)。 1.2经导管射频消融(RFCA) 应在经过充分培训、有经验的中心进行房颤射频消融,维持窦性心律的效果优于抗心律失常药物。左心房/左心耳血栓是房颤导管消融的绝对禁忌证。患者年龄、左心房大小、房颤类型、房颤持续时间、有无二尖瓣反流及其程度、有无基础心血管疾病及其严重程度、术者经验等因素均是可影响导管消融的效果。左心房直径>55 mm、心房肌纤维化、房颤持续时间过长和伴有明确器质性心脏病而未完全纠正者,是导管消融术后复发率的影响因素。 建议
急性房颤处理4 大原则
急性房颤处理4 大原则 临床工作中,心房颤动是最常见的心律失常之一。因房颤去急诊科就诊的患者心室率通常都很快,静脉用地尔硫卓或艾司洛尔可以最快地控制心室率。 若患者血流动力学不稳定,应该立即电复律,但若房颤持续 48 小时以上,或者发作间隙不清楚且患者并未接受抗凝,那么理想的电复律应该在经食道心超排除左房栓塞后进行。 但是,在严重的心血管功能失代偿发生的时候,因为要评估是否有心房血栓而耽搁复律却也并不适当。 那么,面对急诊房颤究竟该如何处理呢? 01 判断是否需要复律 若患者血流动力学稳定,是否恢复窦律取决于几个因素,包括症状、房颤发作史、年龄、左房大小以及当前的抗心律失常药物治疗。比如: 一个症状已经解除的老年患者一旦心室率已得到控制,如果使用控制节律的药物后仍有房颤复发,往往就不需要进一步去追求复律; 而对那些初发房颤或者在以往房颤发作中窦性间期较长的患者,我们可以积极追求复律。 02 判断早期复律 or 晚期复律 若血流动力学稳定的患者发作房颤且似乎非自行转复时,我们需要考虑早期复律还是晚期复律?
早期复律的优势是快速缓解症状,避免了经食道心超的必要性或者在复律前 3~4 周的治疗性抗凝,若复律是在房颤发作 48 小时内进行的,则早期房颤复发的风险更低,因为心房重构更少。 延迟复律的可能原因包括房颤发作 48 小时以上或没接受抗凝的患者,其发作间隙不明确以及没有做经食道心超,或经食道心超发现左房栓塞、怀疑房颤可能在未来几天内自行转复(基于以前房颤发作的间隙)以及可纠正的房颤原因(如甲亢)。 03 判断药物复律 or 电复律 房颤早期发作准备复律时,这就要选择药物复律或电复律。 药物复律 药物复律的好处在于不需要全麻或者深度镇静。另外,房颤的即时复发率在药物复律比电复律要低。然而,药物复律伴随药物副作用的风险,且不如电复律有效,药物复律对发作 7 天内的房颤经常是无效的。 可用于静脉复律的药物有伊布利特、普鲁卡因胺和胺碘酮。在发作少于 2-3 天的房颤,这些药物的成功率,伊布利特是 60%-70%,胺碘酮是 40%-50%,普鲁卡因胺是 30%-40%。 为了最小化 QT 间期延长和减少多形性心动过速如(尖端扭转性室速)的风险,使用伊布利特应该仅限于那些 EF>35% 的患者。 紧急的房颤药物复律,也包括在无结构性心脏病患者中尝试口服药物用于紧急房颤复律。复律的最常用口服药物有普罗帕酮 300-600mg、氟卡尼 100-200mg。
综述房颤研究新进展
房颤研究新进展 何怒海杨浦区老年医院 摘要:心脏受到心迷走神经和心交感神经的双重自主神经支配,心迷走神经和心交感神经在房颤的发生和发展过程中具有不同的作用。心迷走神经可以通过对心房电生理指标的影响增加房颤时的心房易损性进而促进房颤的发生;心交感神经同样促进房颤的发生,但对心房电生理的影响较小。国内外学者在心迷走神经和房颤发生机制方面进行了大量的研究,然而,在心交感神经对房颤的影响方面研究力度单薄。外科术后的心脏去神经治疗可以有效的预防术后房颤的发生,是最近房颤神经机制研究的重要成果。大量心脏神经纤维的检测技术的引入,必将把房颤神经机制的研究推向另一个高峰。 1 心脏神经支配概述 调节心血管功能的神经中枢位于延髓,称之为心血管中枢(cardiovascular center)。心血管中枢通过各种心血管反射(cardiovascular reflex)实现对心血管系统的神经调节。支配心脏的神经属于自主神经系统(autonomic nervous system)即内脏神经系统(visceral nervous system)包括心交感神经和心迷走神经。心交感神经的节前神经元位于脊髓第1~5胸段,神经纤维进入交感干(sympathetic trunk)换元(颈上、中、下交感神经节和/或经胸交感神经节),节后神经元的轴突形成节后纤维与心副交感神经一起组成神经丛即心丛(cardiac plexus)支配心脏各个部分。现已证实,右侧心交感神经主要支配窦房结引起心率加快,左侧心交感神经主要支配房室交界区以及工作肌引起心肌收缩力增强。心交感神经末梢释放去甲肾上腺素norepinephrine,NE或noradrenaline,NA)通过G蛋白-AC-cAMP跨膜信号转导通路的激活产生正性变时(通过激活L型钙通道以及If通道实现)、正性变传导(通过激活L型钙通道实现)以及正性变力(通过激活L型钙通道以及肌浆网上ryanodine受体Ca2+释放实现)的效应。心迷走神经的节前神经元位于延髓的迷走神经背核和疑核,节前纤维在迷走神经干中行走。在心神经节(ganglion)以及心房壁内神经节换元,节后纤维支配窦房结、心房肌和房室交界区。心室的心迷走神经节后纤维分布较心房少。现已证实,右侧迷走神经主要影响窦房结功能,左侧迷走神经主要支配房室交界区。心迷走神经节后纤维释放乙酰胆碱(acetylcholine,Ach)通过G蛋白-AC-cAMP 跨膜信号转导通路的抑制实现副性变时、副性变传导以及副性变力的效应。心交感神和心迷走神经平时都有一定程度的冲动发放,分别成为心交感张力(cardiac sympathetic tone)和心迷走张力(cardiac vagal tone),可以用迷走神经阻滞和交感神经阻滞的方法来测量。两者相互影响、相互抑制,在心脏的神经调节中共同发挥作用。应该注意的是,传统心脏心脏神经支配的分类将心交感神经和心迷走神经,并没有将副交感神经包括在分类当中。对于心脏的神经支配而言,应该明确迷走神经和副交感神经的概念。迷走神经为第10对脑神经,是脑神经中最长,分布最广的一对。为混合型神经,包括内脏运动(副交感)纤维、躯体运动纤维、内脏感觉纤维及躯体感觉纤维。副交感神经系自主神经系统的一部分。由脑干和脊髓发出神经纤维到器官旁或器官内的副交感神经节,再由此发出纤维分布到平滑肌、心肌和腺体,调节内脏器官的活动。迷走神经中包括副交感神经的成分。对于整体自主神经系统的分类为:交感神经和副交感神经,对于心脏的自主神经分类包括:心交感神经和心迷走神经。心脏的副交感神经均来自迷走神经,心脏迷走神经中包含交感成分[1]将心脏的神经支配分为心交感神经和心迷走神经的观点已经被国内外学者认同并进入教科书。然而,在研究房颤发生的机制的研究中,学者们应用心脏外来(extrinsic)神经和心脏固有(intrinsic)神经的分类方法对心脏的神经支配加以加以分类[2-4],更有利于科学研究,并为房颤发生的神经机制提供了新线索。Ardell JL[4]等指出,心脏的外来神经包括心血管中枢的神经核团、交感干、迷走神经干以及围绕心脏的神经节;心脏的固有神经由心外膜脂肪垫内的神经节和神经纤维组成,
房颤卒中预防
心房颤动抗栓治疗规范与进展 浙江省人民医院屈百鸣 房颤发病率随年龄增长而增高,60岁以上的人群中,其发病率可高达6%以上[1]。房颤的主要并发症是血栓栓塞事件,房颤患者的病死率是对照组的2倍,死亡的最主要原因是缺血性脑卒中,其发生率在50~59岁组为1.5%,而在80~89岁组为30%[2]。Framingham研究显示,非风湿性房颤引起脑栓塞发生的危险是对照组的5.6倍,风湿性瓣膜病房颤是对照组的17.6倍[3]。胡大一等对中国房颤现状首次进行了大规模流行病学研究。对14个自然人群的29079人进行了调查,其中房颤患病人数为224例,房颤患病率为0.77%,根据中国1990年标准人口构成标准化后患病率为0.61%。其中1/3为阵发性房颤,2/3为持续或永久性房颤。两组患者的脑卒中发病率相近(13.1%对14.7%),而非房颤人群脑卒中的发病率仅为2.36%,提示房颤是严重危害国人健康的疾病之一。 脑栓塞(缺血性脑卒中)是房颤引起的主要栓塞性事件,同时也是房颤患者致残率最高的并发症。房颤时左心房收缩功能丧失,左心房尤其是左心耳内血流滞缓易形成血栓,新形成的血栓容易脱落,随血流流入体循环动脉,形成动脉栓塞,其中绝大部分是脑动脉栓塞,造成脑梗死。 理论上维持窦性心律是防止房颤卒中的最有效方法,但实际上药物治疗维持窦性心律的效果并不理想,AFFIRM研究等显示以维持窦性心律为目标的长期抗心律失常药物治疗并不能降低房颤卒中发生。 一.房颤危险分层及抗栓药物应用 2006年8月,ACC/AHA/ESC更新了房颤(Atrial Fibrillation,AF)治疗指南,按照卒中危险分层作为选择抗栓治疗策略的标准,推荐除孤立性房颤或存在禁忌证外,其它所有房颤患者均使用抗栓治疗预防血栓。可以不考虑房颤的类型(阵发性/持续性/永久性)选用相同标准的抗栓治疗。心房扑动的抗栓治疗如同房颤[9]。07年AHA/ASA卒中预防指南按CHADS2积分对房颤进行危险分层处理,比较简便、实用。心衰、高血压、年龄≥75岁、糖尿病,计分各为1分,卒中史(脑卒中、短暂脑缺血发作)为2分,CHADS2积分为0分者,可用阿司匹林抗栓,CHADS2积分≥2分,建议华法令抗凝,CHADS2积分=1分者,可用华法令或阿司匹林抗栓。有其他部位动脉栓塞、风湿性心脏瓣膜病、人工心脏瓣膜推荐华法令抗凝。 房颤阿司匹林抗栓治疗推荐75-325mg/d口服 华法令抗凝治疗推荐抗凝强度(使国际标准化比率INR 2.0~3.0,目标2.5)。 房颤抗栓药物有抗凝和抗血小板药物,抗凝药物主要有华法令;抗血小板药物主要是阿司匹林。肝素或低分子肝素为注射用药,一般用作华法令的短期替代治疗或华法令开始前的抗凝治疗。房颤产生的左房血栓以红血栓为主,在理论和实践上抗凝治疗的效果优于抗血小板治疗。5个临床试验(AFASAK、SPAF、BAATAF、SPINAF、CAFA)的荟萃分析结果显示,华法林抗凝治疗使脑卒中的发生率下降68%、死亡率下降33%、复合终点事件(脑卒中、体循环栓塞和死亡)的发生率下降48%。阿司匹林使房颤患者脑卒中的发生率降低36%。 房颤抗血小板治疗也有一定效果,血小板功能抑制剂,可抑制血小板的粘附、聚集和释放功能,阻抑血栓形成,最常用是阿司匹林。阿司匹林的作用机制,通过阻碍花生四烯酸(AA)衍变为血栓素(TXA2),抑制血栓素诱导的血小板聚集。口服阿司匹林后其抗血小板作用可持续5~7天。阿司匹林的优点是无需监测抗凝状态,出血危险性低。氯吡格雷通过选择性抑制二磷酸腺苷(ADP)与它的血小板受体的结合及继发的ADP介导的糖蛋白GPIIb/IIIa复合物的活化,因此可抑制血小板聚集,也可用于预防血栓栓塞。一项氯吡格雷加上阿斯匹林研究(ACTIVE-W)显示,其预防房颤脑卒中的效果不敌华法令[10]。09年公布的ACTIVE-A研究提示,氯吡格雷与阿斯匹林联用预防房颤卒中的效果优于单用阿司匹林。对于不适应华法令治疗的房颤患者的抗栓治疗两者联用也是一种选择。 抗凝药物华法令为维生素K拮抗剂,其抗凝疗效确切,缺点是易受食物、药物影响,存在明显的个体差异,需要定期监测INR。华法令为香豆素类抗凝药,香豆素类药物通过抑制维生素K环氧化物还原酶,阻止维生素K还原形式KH2的形成。抑制维生素K依赖性凝血因子Ⅱ、Ⅶ、Ⅸ、Ⅹ氨基末端谷氨酸残基的γ-羧化作用,而这种γ-羧化作用使这4种因子具有生物活性,促进凝血因子结合于磷脂表面,加速凝血过程。
房颤的处理策略
房颤的处理策略 1. 心室率控制——基本措施 室率控制是一项基本措施。血流动力学稳定的房颤应以控制心室率为主。适用于:(1)规律服用抗心律失常药物控制但仍反复发作的阵发性房颤或持续房颤;(2)伴有明确基础疾病如瓣膜性心脏病、心功能不全、高龄的患者。 急性发作期心室率控制的靶目标为80-100次/分。不伴心衰、低血压或预激综合征的患者可选静脉β受体阻滞剂(美托洛尔、艾司洛尔)或非二氢吡啶类钙拮抗剂地尔硫卓或维拉帕米。合并左心室功能不全、低血压者可选胺碘酮或洋地黄类药物。合并急性冠脉综合征的房颤患者,首选β阻滞剂或静脉胺碘酮,也可选非二氢吡啶类钙拮抗剂或洋地黄。 2014AHA/ACC/HRS房颤指南中对心衰合并房颤的I类推荐:(1)对射血分数正常的心衰合并持续性或永久性房颤的患者,应用β受体阻滞剂或非二氢吡啶类钙拮抗剂控制静息心率--证据级别:B;(2)无预激时,静脉给予β受体阻滞剂(或在射血分数正常的心衰患者给予非二氢吡啶类钙拮抗剂),减慢房颤急性期的心室反应,但是在有严重淤血、低血压或左室射血分数降低的心衰患者,应慎用--证据级别:
B;(3)无预激时,静脉给予地高辛或胺碘酮,迅速控制心衰患者的心率--证据级别:B;(4)对有症状的患者,在运动状态下评估心率控制并且调整药物方案,控制心室率在生理范围有益--证据级别:C;(5)对射血分数降低的心衰患者,应用地高辛控制静息心率有效--证据级别:C。 2. 节律控制——选择性措施 转复血流动力学不稳定以及症状不能耐受的房颤,一过性诱因所致。哪些患者需要节律控制?2010ESC房颤指南推荐下列患者需节律控制:(1)经过室率控制症状不能耐受,EHRA≥2分;(2)房颤相关的心衰,为改善症状;(3)有症状的年轻患者,不能排除RFCA的可能,选择节律控制作为初始治疗;(4)继发于缺血、甲亢等基础疾病的房颤,这些因素已经纠正,可考虑节律控制。 2014AHA/ACC/HRS房颤指南认为,房颤相关持续症状是节律控制的最强指征;心率控制困难、年轻人、心动过速心肌病和首次发作的房颤等情况需考虑节律控制,还要看患者的意愿。 房颤转复时抗心律失常药的选择要考虑有无器质性心脏病,有无心功能不全——有器质性心脏病只能选择胺碘酮,其他药物主要从安全性和价格上考虑。
房颤治疗 首选药物
房颤治疗首选药物 *导读:室率控制2006年美国心脏病学会、美国心脏学会和欧洲心脏学会房颤指南指出,对于持续性或永久性房颤,常用β受体阻滞剂和非二氢吡啶类钙通道阻滞剂控制室率(Ⅰ类);药物治疗效果不佳或副作用严重时,可考虑房室结或旁道射频消融治疗以控制心室率(Ⅱa…… ★我国多数房颤患者在中小型医院和基层医疗单位就诊,故药物治疗有其重要地位 ★投资较小、应用方便,是药物治疗之优势 ★药物治疗是房颤心率和节律控制的一线选择,预防血栓栓塞是房颤治疗的基石 地位为室率和节律控制首选 室率控制 2006年美国心脏病学会、美国心脏学会和欧洲心脏学会房颤指南指出,对于持续性或永久性房颤,常用β受体阻滞剂和非二氢吡啶类钙通道阻滞剂控制室率(Ⅰ类);药物治疗效果不佳或副作用严重时,可考虑房室结或旁道射频消融治疗以控制心室率(Ⅱa);药物不能控制心室率或怀疑心动过速性心肌病时,可考虑经导管射频消融房室结(Ⅱb)。未经药物治疗的患者不考虑射频消融房室结(Ⅲ)。 节律控制建议应用氟卡尼、多非利特、普罗帕酮、伊布利特(Ⅰ类)以及胺碘酮(Ⅱa)复律房颤。对于左房不大或轻度扩大的症状
性房颤患者,为预防房颤复发可以考虑射频消融作为药物治疗的替代选择(Ⅱa)。 作用警惕毒副作用 普罗帕酮有效转复新近发生的房颤,对持续房颤、房扑、器质性心脏病疗效较差,应避免用于器质性心脏病、心力衰竭、慢性阻塞性肺病患者。 奎尼丁有效转复新近发生的房颤与持续性房颤。但副作用较多,包括扭转性室速、恶心、腹泻等。 胺碘酮治疗房颤最为常用,具有抗交感和钙通道阻滞作用,可转复房颤、维持窦性心律、延缓房室传导及有效控制心室率。器质性心脏病和心衰患者也可应用该药。然而胺碘酮起效较慢,对多器官均有毒性作用,因而应用有限。 索他洛尔维持窦性节律作用欠佳,并具有致心动过缓、疲乏、支气管痉挛和呼吸困难的不良作用,与其对β肾上腺素能的阻滞作用有关。尖端扭转性室速发生率为2.4%,大多发生在起始治疗后第1周或剂量调整后,女性患者中常见。因此,应当在具备心电图监测和复苏急救条件下,在院内进行初始索他洛尔治疗。 华法林可有效降低血栓栓塞事件发生率,但诸多食物、药物及遗传等因素均可影响华法林疗效,并且华法林治疗谱窄,有出血风险,需在抗凝监测下调整剂量,导致很多房颤高危患者未接受抗凝治疗或抗凝力度不足。 进展暂无突破性进展
房颤的药物治疗
房颤的药物治疗 心房纤颤(简称“房颤”,Af)是临床最常见的心律失常之一。房颤的发生会增加血栓栓塞、心力衰竭等并发症,加速病情进展及增加病死率。房颤引起的心悸、气短、乏力症状也严重影响了患者的生活质量。《ACC/AHA/ESC房颤处理指南2006》指出房颤治疗策略应体现个体化,对确诊房颤进行评估,以确定是阵发性、持续性还是永久性房颤,明确有关心脏或心外因素,综合分析后采取综合措施。虽然近年来房颤的射频消融有了飞速发展,但药物治疗仍然是一线治疗,有时甚至是唯一可行的方法。本文将就药物治疗进展简要综述。 控制心室率 控制房颤心室率常是治疗中第一个要考虑的问题。目标是将心室率控制在静息时60-80/min,中度活动后90-115/min。AFFIRM研究目标为静息时≦80/min,6min步行试验最大心率≦110/min或24h平均心室率<100/min。治疗药物主要是β受体阻滞剂、非二氢吡啶类钙拮抗剂(维拉帕米、地尔硫卓)、洋地黄。β受体阻滞剂为控制心室率最有效的药物。β受体阻滞剂及钙拮抗剂主要用于运动状态下心室率的控制,首选用于永久性房颤伴有高血压、缺血性心脏病。对于无器质性心脏病的房颤或不伴心衰时可选用钙拮抗剂。洋地黄主要控制休息状态下的心室率,对于有心力衰竭伴快速性房颤首选。胺碘酮也有降低心室率作用,在其他药物控制无效或禁忌时可以考虑,一般作为二线用药。房颤心室率控制过程中值得注意的是,阵发性房颤不应该以洋地黄为唯一的心室率控制药物;对于尚未充分药物尝试控制心室率的患者不能进行房室结射频消融;对于伴心衰的患者不能使用非二氢吡啶类钙拮抗剂;有预激的患者不能使用洋地黄和非二氢吡啶类钙拮抗剂以免使心室率加快。 虽然有研究显示,控制心室率效果并不比药物维持窦性心律差,甚至在改善生活质量方面优于心律控制。但心室率的满意控制并不完全改善预后,对高危患者还需终生抗凝治疗。 恢复并维持窦律 药物复律适用于那些时间不超过半年、心房不大、无结构性心脏异常、触发因素已经去除的阵发性或持续性房颤。 转复药物包括Ia类、Ic类和III类抗心律失常药,这些药物主要作用于心房,延长心房肌的动作电位时程和有效不应期。选用复律药物时需考虑房颤持续的时间,对于新发房颤选用Ic类药物效果较好;因为I类药物可能增加室性心律失常,Ic类药物具有负性肌力作用,故这类药物不宜用于器质性心脏病和左心功能不全者。对于发作7天以内的房颤适合转复的药物主要有伊布利特和普罗帕酮。胺碘酮则为IIa 类选择。选用普罗帕酮时需注意是否房扑,对于房扑患者首先需要使用药物控制心室率,否则普罗帕酮可能导致过快心室反应而使临床加重。对于7天以上房颤国内目前能选择的药物主要为胺碘酮和伊布利特。伊布利特使用过程中患者可能出现一过性(多形)室性心律失常,一般不需要特殊处理可自行消失。该药尤以对于房扑的高转复率为临床青睐。 房颤转复后的窦律维持需要综合治疗。而抗心律失常药物方面目前可选用的有胺碘酮、普罗帕酮和施太可。胺碘酮因其较少心脏副作用而适合那些器质性心脏病人。普罗帕酮则对心脏结构正常的患者有价值。施太可归类为III类抗心律失常药物,但具有很强的β受体阻滞作用。使用过程中需注意对心功能和对气道阻力影响而产生的不良临床反应。此外,部分患者使用施太可可能发生尖端扭转型室性心律失常,这一不良反应与药物剂量有关,尤其当启用和加量时需要注意。 总之,药物治疗仍然是房颤处理过程中必不可少的选择。心室率控制是房颤处理的第一步,不但有利于稳定血流动力学,而且留给临床更多时间分辨、鉴别和思考能否立刻转复窦律(?)、是否需要抗凝(?)、有无特殊因素需要去除(?)等等。 另附胺碘酮药品说明
中医治疗房颤的偏方 介绍一些中药偏方
中医治疗房颤的偏方介绍一些中药偏方 房颤一种常见的心脏疾病。它会引起患者的心律失常。房颤如果比较严重就会引起缺血性卒中。如果出现房颤一定要进行及时的治疗。中医对于房颤的治疗也是很有疗效的。中医治疗讲究辩证治疗。不同症型的房颤需要不同的中药偏方来调理。房颤是指心房颤动的情况。房颤最大的表 现就是心率失常。中老年人是房颤的易发人群。如果中老年人经常出现心慌气短、胸闷乏力的症状,建议立即去做个心电图。房颤如果比较严重就会引起缺血性卒中。因此中老年人需要警惕房颤这种疾病。如果出现房颤一定要进行及时的治疗。对于房颤的治疗主要是为了预防血栓栓塞并发症和控制心室率、恢复窦性心律。房颤治疗的首选药物为普罗帕酮或莫雷西嗪。此外中医对于房颤的治疗也是很有疗效的。下面为大家推荐一些治疗房颤的中药偏方。中药偏方一:茯苓、桂枝、白术、甘草。以上中药水煎服用,每日一剂。此中药偏方是我们熟悉的苓桂术甘汤。苓桂术甘汤具有温阳益心安神的功效。它对于心阳不足引起的房颤具有很好的疗效。中药偏方二:龙眼肉、酸枣仁、净萸肉、柏子仁、生龙骨、生牡蛎、生明乳香、生明没药。以上中药水煎服用,每日一剂。此中药偏方是我们熟悉的定心汤。定心汤具有益气养阴,通络扭脉的功效。它对于气阴两虚引起的房颤具有
很好的疗效。中药偏方三:太子参、当归、炙甘草、酸枣仁、生白芍、龙眼肉、仙鹤草、紫贝齿、郁金、远志。以上中药水煎服用,每日一剂。此中药偏方是我们熟悉的复律汤。复律汤具有益气养血,宁心复律的功效。它对于阵发性房颤具有很好的疗效。以上就是一些常见的治疗房颤的中药偏方。研究表明高血压患者患上房颤的几率是正常人的好几倍。因此中老年人预防房颤首先需要控制自己的血压。长期处于血压很高的状态是非常危险的、中医的辩证治疗方法对于房颤的治疗是非常有帮助的。
“2020美国最新房颤指南解读
2019年1月28日,基于新临床证据的发布,AHA/ACC/HRS对2014年发布的房颤管理指南进行了重点更新。更新主要涉及抗凝(因为批准了新的药物和血栓栓塞封堵装置)、节律控制、以及特殊人群中的房颤管理三方面。本文对指南更新内容进行了详细解读。 一、房颤血栓栓塞的预防 在2014年版房颤指南的基础上,本次指南更新在瓣膜性房颤的定义、新型口服抗凝药的应用、左心耳封堵用于血栓栓塞事件的预防等方面进行了更新。 区分瓣膜和非瓣膜性房颤 指南首先对使临床医生感到困惑的非瓣膜性房颤和瓣膜性房颤的区别给予定义,瓣膜性房颤一般指在中度至重度二尖瓣狭窄(可能需要手术干预)或人工(机械)心脏瓣膜存在情况下发生的房颤,瓣膜性房颤认为是华法林长期抗凝的指征。 非瓣膜性房颤是指在无中度至重度二尖瓣狭窄或机械性心脏瓣膜情况下发生的房颤,如二尖瓣反流、三尖瓣反流,主动脉瓣狭窄或反流等,因其使用新型口服抗凝药预防血栓栓塞事件已有较多的临床证据,均归属为非瓣膜性房颤的范畴。 指南强调,进行瓣膜性房颤定义主要目的是区分哪些患者只能用华法林抗凝,而不是评估患者是否合并有瓣膜性心脏病。
抗凝剂的选择:平衡风险和利益 NOAC队列加入新成员:更新指南增加了新的批准的Xa因子抑制剂依多沙班(edoxaban),与直接凝血酶抑制剂达比加群,Xa因子抑制剂利伐沙班、阿哌沙班统称为非维生素K口服抗凝药(NOAC)。 NOAC取代华法林房颤抗凝统治地位:除了中度至重度二尖瓣狭窄或植入心脏机械瓣的患者,相比于华法林,本版新指南更推荐新NOAC(I,A)。更新指南指出,与华法林相比,大多数NOAC在预防房颤患者血栓栓塞方面取得了进展。NOAC房颤试验表明预防卒中或血栓栓塞NOAC是非劣效或优于华法林,NOAC与华法林相比可减少颅内出血。 选择房颤抗凝治疗策略取决于卒中风险:是否需要抗凝与房颤类型(阵发或持续)无关,而应根据卒中风险评估(目前推荐使用CHA2DS2-VASc评分)的结果决定。 新型口服抗凝药大出血了怎么办? 在发生危及生命的出血或需进行紧急手术时,推荐使用Idarucizumab(依达赛珠单抗)逆转达比加群的抗凝作用(I,B-NR)。 新指南中提到的另外一种NOAC的特异性拮抗剂是Andexanet alfa。对于这种药物,指南的建议是:在发生危及生命的出血时,Andexanet alfa可用于逆转利伐沙班和阿哌沙 班的抗凝作用(IIa,B-NR)。
房颤的治疗原则
长而增高,成人心房颤动发生率为0.3~0.4%,60岁以上发生率为2.0~4.0%,75岁以上发病率高达8.0~11.0%。 症,因此面对大量的房颤病人,如何治疗并避免合并症成为 治疗的关键。 首先了解心房颤动发生的机制:不论什么原因引发的房颤均由心房内多源性折返所致,即心房内存在3~6个以上折返环并同时运行,如能使该折返环数量减少到3个以下,颤动即不再维持,而且房颤发生的直接原因90%是因房性早搏的出现,所以治疗的重点应在于预防房早的出现和打断 心房内折返。 纵观多年来治疗房颤的传统方法和近年来治疗房颤的 新进展,其原则及方法不外乎以下几个方面: 一、控制心室率在合理范围 有报道认为休息时心室率为60~80次/分,中度活动达90~115次/分为宜。根据病情不同治疗也不相同。 同步直流电转复,具体方法见后。
2、在心室率快伴心悸、胸闷等症状的房颤病人采用静脉给药,常用毛地黄类、β受体阻滞剂、钙离子拮抗剂。如:西地兰0.4~0.8mg静推,美托洛尔5~15mg静推(心功能不全者慎用),硫氮 FDA7 酮10mg静推(对毛地黄类难以控制的肺部疾患、交感神经兴奋、发热等状态时的 房颤心室率有较好的效果)。 3、需长期控制心室率的房颤病人可用:维拉帕米120~480mg,qd,或氨酰心安25~100mg,qd(降低活动后心室率)或地高辛0.1~0.25mg,qd(降低休息时心室率)。 4.对药物治疗后仍有症状性的心室率快的房颤病人采用 介入治疗。 二、恢复窦性心律: 1、同步直流电转复:对于经过治疗或未经治疗心室率控制良好者以及无症状或症状轻微者不必考虑;对于恶性肿 者、左房内径大于60mm者不予考虑。首次电转复能量为 应在心电监护和有良好抢救设备的条件下进行复律,复律前应空腹6小时,同时给予抗凝治疗(具体方法见后)。转复率在90%左右。但是它的使用有时受到限制,如患者认为有
房颤的规范化治疗
遵循原则:1.发作频繁的阵发性房颤要积极恢复并维持窦性,首选药物治疗. 2.明确与肺静脉或上腔静脉肌袖相关的房颤可以进行电隔离消融治疗,但要严格掌握适应症. 3.偶发的房颤不须长期治疗,发作不能自行终止时予以电复律或药物终止即可。 4.病程不超过半年的持续房颤也应尽量恢复窦律并维持药物治疗,预防复发。 5.对于病程超过半年的持续房颤,不足一年者仍可试行电复律或药物转复。 6.永久性房颤、药物或电隔离未成功的阵发性房颤采用控制心室率的方法,同时要进行抗凝治疗。7.与甲状腺功能亢进有关的房颤首先要纠正甲状腺功能。 治疗策落:控制心室率、转复和维持窦性心律、以及预防栓塞性事件。 药物复律和电复律的治疗规程 1.复律病人选择 药物复律主要使用于频繁的阵发性房颤、时间不超过半年的持续房颤,房颤持续时间超过半年、不足一年者如果迫切要求复律也应给予机会。现有的临床实践表明,持续时间超过半年的房颤复律成功的机会明显减少,而超过一年者决大多数都不能成功转复。另外,持续时间越长,发生血栓栓塞的机会越多,转复后维持窦律越困难,因此一般将持续房颤复律的指征掌握在半年以内。 电复律使用于房颤发作时心室律恨快、患者出现血压下降或心功能不全需要立即终止的情况。2.复律前的准备 持续时间超过48小时的患者复律前要抗凝3周。一般使用华法令,使用剂量通过监测凝血指标来调整。INR值为2–3比较合适,既能达到有效抗凝目的,又不会发生出血并发症。对于持续时间不超过一周的患者,如果食管超声确认没有左心房内血栓的,可连用数日低分子肝素后进行复律治疗。 窦房结和房室结功能低下的患者,有明确永久起搏适应症的要安置起搏器后再进行复律。永久起搏治疗不明确者,需要在临时起搏保护下进行电复律;对于药物复律者,在心电监护下用药,如出现较多的长间歇或心动过缓的相关症壮,应停药,最好安置起搏器后再进行复律。 电解质不正常的要于纠正后再开始复律治疗。 甲状腺功能亢进应先行治疗。 无器质型心脏病或心功能不全的患者,要治疗基础心脏病和心功能不全,不能只着眼于房颤。3.同步直流电击复律 一般在病房即可,要在单间内进行,家属和其他患者不得在场,以免影响工作。复律前患者禁食4–6小时。如有活动义齿需摘除。连接好除颤器的心电监护,专人记录血压、心率、心律、用药情况。静脉注射咪唑3–5㎎,或20–30㎎使患者入睡,具体用药情况根据患者神智情况而定,以电击时患者无痛觉、电击后又能尽快醒来为度。对于老年人需特别注意剂量勿过,以免发生呼吸抑制。 两个除颤电极板通常分别放在心尖部和靠胸骨右缘锁骨下区域,一般阴极在心尖部,首次电击能量一般100–200J根据患者的胖瘦程度和以前的电击效果酌情决定。如果复律未成功,可每次增加电能50–100J,立即再次电击1–2次,如300J仍未成功,放弃电击复律。复律成功后立即呼唤病人,令起尽快醒来,并检查有无栓塞征象。有栓塞征象者,按其治疗原则进行治疗。无论复律成功与否,电击后都要继续监护1–2小时,注意患者血压、心率、心律情况及进行相应临床处理。 对于非急诊电击复律的患者,复律后继续用电击复律前的用药以维持窦性心律。对于急诊电击复律的患者,根据具体情况决定复律后的治疗方案。 4.药物复律 药物复律通常采用口服的方法,复律后要继续用药以维持窦性心律,复律和维持窦性心律是一连续治疗过程。在我国。常用药物有胺碘酮、普罗帕酮、莫雷西嗪、索他洛尔。阵发性房颤的药物复律可以在房颤发作时开始,也可在窦律时开始。
房颤病人的麻醉处理(内容参考)
房颤病人的麻醉处理 河南省镇平县人民医院(474250)赵钰 2007年至今,我院共进行了27例合并房颤实施非心脏手术的麻醉,现将术中处理体会报告如下。 【临床资料】 27例病人中,男性19例,女性18例,年龄24-81岁,其中甲状腺机能亢进者9例,冠心病9例,妊娠合并高血压5例,自我无症状者4例。均为择期手术。ASAⅠ—Ⅱ级。麻醉方法包括全身麻醉10例。硬膜外麻醉12例,神经阻滞麻醉5例。手术包括甲状腺次全切除8例,骨折内固定5例,开胸手术5例,下腹部手术手术9例。全麻以咪达唑仑,芬太尼,维库溴胺,丙泊酚诱导,持续滴注丙泊酚,间断推住芬太尼,维库溴胺维持麻醉;硬膜外麻醉以盐酸左布比卡因或盐酸罗派卡因注射,神经阻滞麻醉用盐酸左布比卡因+利多卡因或盐酸罗派卡因+利多卡因。 上述病人除自我无症状者,均接受内科抗心律失常药物治疗。甲亢病人每天服用心得30mg,地高辛0.25mg,.冠心病病人每天服用地高辛0.25mg.根据病情加用硫氮卓酮90mg.妊高症患者酌情选用心痛定20-60mg,控制心室率70-85次/分。 麻醉中8例血压和心率变化较大,血压50-160mm/hg,心率为55-140次/分,其中3例出现是室性心动过速,2例静注利多卡因2.0mg/kg恢复,1例加用普罗帕酮50mg好转。 【体会】
(一)对于术前准备,以控制心室率为主,可选用地高辛,硫氮卓酮,或心得安,上述病人均在内科进行正规治疗,心室率在80次/分左右,一般均可耐受麻醉手术 (二)术中的处理以维持循环系统稳定为主。甲亢病人我们采用颈丛阻滞与气管插管复合的方法避免单纯颈丛阻滞不完善,单纯全麻后疼痛恢复过早的弊端。椎管内麻醉对于下腹部和下肢手术还是比较安全的方法,维持手术需要的平面,适当辅助神经安定剂也有利于心率的稳定,如麻醉平面过高超过T6可引起心率和血压有较大的变化,应备好阿托品和异丙肾上腺素以及麻黄素等。开胸手术对于血流动力学影响较大,特别是纵膈的反常运动对于房颤病人来说是比较危险的,本组一例开胸由于麻醉偏浅而诱发心动过速,持续高血压,经利多卡因2.0mg,艾司洛尔50mg静注好转,因此保证合适的麻醉深度,包括良好的镇痛和肌松是至关重要的。神经阻滞麻醉在确切镇痛的基础上使病人保持镇静也会减少对心室率的影响 (三)对于进行过治疗的房颤病人还应注意识别洋地黄中毒,因为有可能产生房室传导阻滞的可能,特别是心室率下降的时候。 (四)此类患者还应注意输液的速度和总量,一般来说成人每小时可输300-500ml。总量在没有明显失血的情况下维持在50ml/kg.但有严重脱水,高热和椎管内麻醉引起血压下降时还应注意给以调控。 (五)术后根据病情选用合适的镇痛以降低肌体对疼痛的应激反应,减少心肌的氧耗。
