妇科腹腔镜手术不同气腹压力对患者气道压及呼气末二氧化碳分压的影响

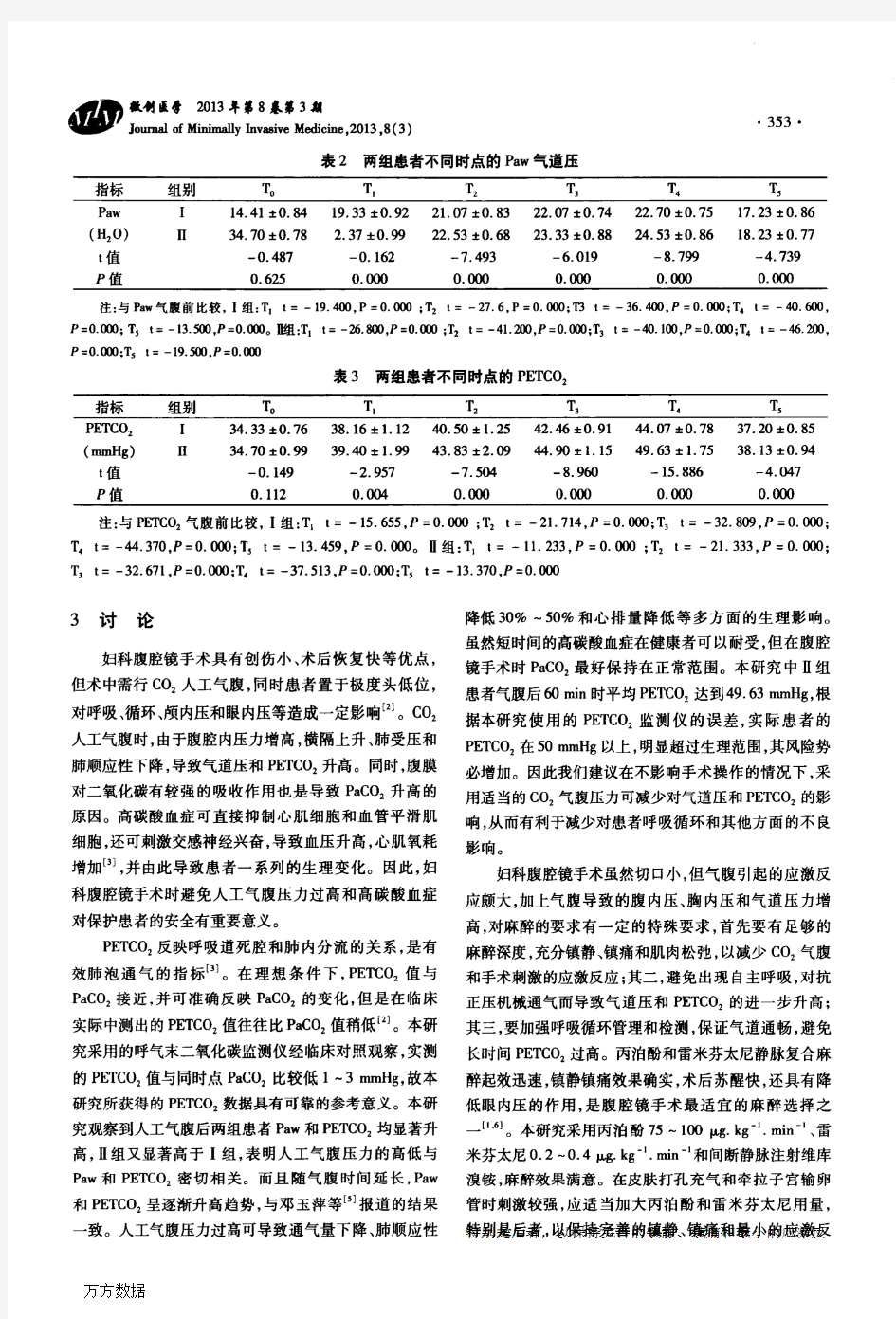
妇科腹腔镜手术不同气腹压力对患者气道压及呼气末二氧化碳分压的影
响
作者:何雪明, 何文评, 谭冠先
作者单位:何雪明,何文评(广西桂平市人民医院麻醉科,桂平市,537200), 谭冠先(广西医科大学第一附属医院麻醉科,南宁市,530021)
刊名:
微创医学
英文刊名:Journal of Minimally Invasive Medicine
年,卷(期):2013,8(3)
参考文献(6条)
1.姚献强;沈晓凤;翟健雷米芬太尼-丙泊酚静脉麻醉在妇科腹腔镜手术的应用 2007(12)
2.廖婧华;林财珠;高友光气腹对动脉血-呼气末二氧化碳分压的影响[期刊论文]-临床麻醉学杂志 2012(08)
3.谢咏秋;蔡宏伟低潮气量通气时非紫绀型先天性心脏病患儿心内直视术中呼吸力学及血气的影响[期刊论文]-中华麻醉学杂志
2004(09)
4.祁涛;丁正年腹腔镜手术CO2气腹及体位改变对眼内压的影响[期刊论文]-临床麻醉学杂志 2009(05)
5.邓玉萍;黄焕森腹腔镜手术中不同气腹对老年患者血流动力学及血气的影响[期刊论文]-临床麻醉学杂志 2011(08)
6.裴春明;张炳熙不同靶浓度瑞芬太尼复合异丙酚对患者麻醉诱导期眼内压的影响[期刊论文]-中华麻醉学杂志 2006(12)
引用本文格式:何雪明.何文评.谭冠先妇科腹腔镜手术不同气腹压力对患者气道压及呼气末二氧化碳分压的影响[期刊论文]-微创医学 2013(3)
免气腹腹腔镜在腹部手术中的应用进展
随着经济社会的进步,患者对微创手术的要求越来越迫切,由于CO2气腹带来诸多并发症(如高碳酸血症、空气栓塞、血流淤滞等),使其在组织器官未发育成熟的儿童、妊娠妇女以及合并基础疾病的老年患者中的应用受到限制。而免气腹腹腔镜具有无需气腹、操作简便、安全经济等优点,临床应用日益广泛,现就其在腹部外科领域的应用进展进行综述。 1免气腹腹腔镜兴起背景 免气腹腹腔镜手术最早兴起于20世纪90年代初,1991年日本Nagai完成世界首例胆囊切除术,我国1995年由北京大学人民医院王秋生教授首次用自制免气腹装置完成腹腔镜Miles手术,随后该技术逐渐在国内开展起来,目前该技术在腹部手术中发挥着极其重要的作用。 2免气腹腹腔镜手术优点 2.1无需建立CO2气腹免气腹腹腔镜是利用外部机械拉力为手术提供操作空间,不依赖人工气腹,减少了CO2气腹相关并发症,使具有微创手术指针但不能耐受全麻和气腹相关并发症的患者也可接受微创治疗,拓宽了微创手术适应证。 2.2可直视操作,安全可靠免气腹腹腔镜手术腹腔与外界相通,使整个手术在直视下操作,保证了手术操作的准确、安全,术中可通过操作孔抽吸电切组织时产生的烟雾及术野的渗血、渗液,保持术野清洁,在结直肠癌手术中,常规器械也可自由操作,如缝合、游离、结扎等,对重要血管甚至徒手进行丝线打结,安全可靠。同时,恢复了手的触觉功能,必要时可对某些病变进行探查,配合腹腔镜器械较好、较快地完成手术。 2.3降低住院费用免气腹腹腔镜省去CO2气腹装置及价格昂贵的缝合切割器,胆囊切除、阑尾切除、腹股沟疝修补等手术在硬膜外麻醉下即可进行,不需气管插管全麻术,减少了住院费用,更适合基层医院推广。 3免气腹腹腔镜在老年患者腹部手术中的应用 3.1急性胆囊炎急性胆囊炎、胆囊结石为老年常见病、多发病,手术是其首选治疗方法,腹腔镜下胆囊切除与开腹相比具有创伤小、出血少、恢复快等优点[1-2]。老年人胆囊炎、胆囊结石常合并冠心病、原发性高血压、糖尿病及呼吸系统疾病,常规腹腔镜胆囊切除因CO2气腹带来较多影响,在老年患者中的应用受到限制。免气腹腹腔镜国外最先是用来行胆囊切除术并取得较好疗效,国内亦有大宗病例证实其在老年患者胆囊切除术中具有安全、实用等优点,目前已广泛为肝胆科医生所应用[3-4]。 3.2急性阑尾炎阑尾炎为外科最常见急腹症,一旦诊断成立应掌握时机行阑尾切除术。1983年德国Semm成功完成世界首例腹腔镜阑尾切除术,开辟了阑尾切除新途径。腹腔镜行阑尾切除已由最初的三孔发展至目前单孔腹腔镜阑尾切除术,技术上得到了较大改进。赵春清等[5]对60例老年阑尾炎患者成功施行经脐单孔免气腹腹腔镜阑尾切除术发现,手术平均用时35min,术后肛门排气时间4~32h,住院时间明显缩短,并且避免了CO2气腹带来的不良影响,保障了老年心肺功能障碍患者的手术安全性,拓宽了微创手术适用范围。另外,杨立健等[6]和陈泛野等[7]分别对32例小儿及14例妊娠妇女合并急性阑尾炎患者行免气腹腹腔镜阑尾切除术均获圆满成功,进一步证明免气腹腹腔镜手术具有创伤小、并发症少、安全及住院时间短等优点,是治疗小儿、妊娠妇女及老年高危患者阑尾炎较为理想的手术方法。 3.3结直肠癌根治术孙建萍等[8]对18例合并严重心肺功能障碍的高龄结直肠癌患者行免气腹腹腔镜结直肠癌根治术,并与相同病例的开腹组、气腹组相比较,发现气腹组表现为二氧化碳分压、最大吸气压显著升高(P=0.005)及pH下降,与免气腹组相比差异有统计学意义;对心肺功能的监测表明,免气腹组不会对呼吸及循环系统产生严重影响,表明免气腹腹腔镜手术安全、可靠。在肿瘤根治术方面,手术切除肠管长度、清扫淋巴结个数、肿瘤上下缘距肠管切缘距离均达到结直肠癌手术切除范围的要求[9],说明这一新的腹腔镜手术方式完全满足肿瘤根治原则的要求。 3.4腹股沟疝修补术一般来说,腹股沟疝多见于老年患者,常合并心肺基础疾病不能耐受气腹及全麻相关并发症,使部分具备微创手术指针的老年患者被迫选择开放式手术。免气腹装置利用腹壁机械牵拉为术者提供操作空间,摆脱了全麻和气腹的限制,扩大了腹腔镜行腹股沟疝修补手术的适应证。花荣等[10]报道连续硬膜外麻醉下免气腹腹腔镜成功完成老年人全腹膜外腹股沟疝修补30例,提示免气腹腹腔镜在老年人腹股沟疝手术中应用前景良好。 3.5胃转流术目前,腹腔镜下行迷你胃转流术治疗2型糖尿病及非病理性肥胖较为普遍[11]。对于部分患者因自身基础疾病的限制不能于气腹腹腔镜下顺利完成Roux-en-Y吻合,但迫于对微创手术的追求,而应用免气腹腹腔镜在操作简便的同时也拓宽了手术适应证,满足了患者的愿望,临床上取得了良好的效果。 4免气腹腹腔镜的局限性及应用展望 免气腹腹腔镜主要缺点在于术野的显露不均衡,其靠外力机械牵拉形成楔形操作空间,手术难度加大;悬吊装置本身的悬吊棒和横杆也可对手术者造成一定影响;由于暴露不理想,机械拉力过紧,造成皮下腹壁组织的分离,术后患者腹壁疼痛;对于过度肥胖患者,过厚的皮下脂肪导致暴露空间差。有报道发现对部分特别肥胖者,采用平行双克氏针悬吊结合术中患者体位的变动,使空间显露更理想,可保证手术顺利进行[12]。 综上所述,免气腹腹腔镜可避免全麻和气腹引起的诸多并发症,对于组织器官未发育成熟的儿童、妊娠妇女以及合并基础疾 免气腹腹腔镜在腹部手术中的应用进展 张居易1综述,王继见2审校(1.重庆医科大学研究生学院,重庆400016;2.重庆医科大学附属第二医院普外科,重庆400010) 【关键词】腹部/外科学;气腹,人工;腹腔镜检查;老年 文章编号:1009-5519(2012)08-1199-02中图法分类号:R616.6文献标识码:A 通讯作者:王继见(E-mail:Wangjj1963@https://www.360docs.net/doc/6110038755.html,)。
腹腔镜手术和麻醉常见并发症及其防治
腹腔镜手术和麻醉常见并发症及其防治 微创手术对病人造成的创伤以及并发症要小于传统的外科手术。但是,由于其所特有的特点决定其有可能产生高碳酸血症、气体栓塞、气胸等并发症。这些并发症有的来源于手术本身,有的来源于麻醉的处理不当。微创手术虽然创伤小,但是对麻醉医生围麻醉期管理相当关键。所以,我们应该及时发现术中发生的意外。 一气胸 气胸是微创手术比较少见的严重并发症,主要发生在一些腹腔镜下治疗贲门失弛缓症和腹腔镜下膈疝修补等手术中。在一定的麻醉深 度肌肉松弛良好条件下下,病人突然发生大幅度心率加快,与此同时气道压力升高,一定要首先考虑可能发生气胸。一方面,马上停止人工气腹,排净腹腔内气体。另一方面,听一侧呼吸音消失,胸部X线片可进一步明确诊断。而发生气胸的主要原因有术者术中分离腹腔粘连时伤及胸膜以及气管插管误入一侧支气管,潮气量过大造成。 二皮下气肿 皮下气肿是长时间腹腔镜手术过程中比较常见的并发症,多发生于体格肥胖的老年病人。主要是因为气体经穿刺锥进入皮下,轻度的皮下气肿一般无需处理,术后很快自行吸收。而类似腹腔镜下直肠癌根治等手术,术中需要头低足高位,有时会有大量气体通过穿刺锥进入皮下,遍布前胸、乳房、颈部甚至面部眼睑。血气分析结果显示病
人存在因二氧化碳蓄积引起的呼吸性酸中毒。此时应立即停止手术, 排净腹腔内的残余气体,局部加压使气体尽量排除,过度通气同时更 换新鲜的钠石灰。 三气体栓塞 气体栓塞是腹腔镜手术中比较罕见的并发症,但绝对是最为严重的并发症。由于很多外科医生造人工气腹时不再使用气腹针,所以产生气体栓塞的主要原因为人工气腹压力过高、病人术中血压过低、手术创面优活动的静脉断裂出血点以及手术时间较长等。治疗原则为缓解临床症状、稳定生命体征、控制气体输入和扩散。具体措施包括立即解除人工气腹、吸入纯氧、左侧卧头低位通过中心静脉插管抽出中央静脉右心房内气体、高压氧治疗。如发生心跳骤停按心肺复苏处理。 四二氧化碳蓄积 二氧化碳蓄积是腹腔镜手术中最常见的并发症之一。主要发生于二氧化碳人工气腹后一小时以上的手术。在维持一定的麻醉深度下,当病人术中心率血压持续缓慢增高时,首先考虑人氧化碳蓄积。主要的原因还是吸收过快而排除缓慢。此时应及时降低人工气腹压力,更换新鲜的钠石灰的同时过度通气。必要时血气分析来明确诊断。 五反流误吸
腹腔镜操作流程
腹腔镜操作流程 1.准备仪器设备及手术器械。 (1)准备腹腔镜仪器设备,合理摆放在内镜台车上。包括监视器、摄像主机、光源、气腹机、高频电刀、冲洗泵等。 (2)根据需要备超声刀和结扎速。 (3)准备已灭菌腹腔镜镜头、手术器械、超声刀头、导光束、气腹输出管、单极电凝线或双极电凝线等。 2.根据手术要求摆放好内镜台车的位置及调整好监视器的位置(有多个监视器时)。如腹腔镜下胆囊切除术时内镜台车须置于病人右上方,腹腔镜下直肠癌根治术监视器须调整到病人左下方。 3.接通各仪器设备电源,如监视器、摄像主机、光源、气腹机、高频电刀、超声刀等。 4.接通CO2气源。 (1)若用中心管道供气,则将气腹机连接管插入中心管道插口。 (2)若用瓶装气体,则牢固连接CO2钢瓶与气腹机,打开CO2钢瓶总开关,调节CO2减压表输出压力(大于1kg)。 5.打开气腹机。按下气腹机电源开关,自检完成后,设定好气腹压力(一般成人为12~14mmHg,小儿为11mmHg以下)备用。 6.开启无菌腹腔镜镜头、手术器械、气腹输出管、单极电凝线或双极电凝线、超声刀手柄及连接线等。 7.洗手护士将无菌(或无菌保护套套好的)摄像头数据线、导光束、气腹输出管、单极带凝线或双极电凝线、超声刀手柄连接线等预留好适当长度,用纱布或专用固定绳编排后用鼠齿钳妥善固定在铺好的无菌单上,将设备端逐一递给巡回护士。 8.正确连接各仪器管线,将气腹管、数据线、电刀线等插入对应插口。 9.超声刀、高频电刀仪器自检。根据手术要求或手术医生习惯选择好设备工作模式,调节好输出功率,将脚踏放置于合适位置备用。 10.当气腹针穿刺成功后,按下气腹机工作开关“START”键,待进气量显示超过0.2L后,按下高流量进气开关,建立气腹。 11.依次打开监视器、摄像主机、光源等仪器设备的电源开关,调节好亮度。 12.根据手术需要和进展随时调整各仪器设备参数。 13.手术结束后,首先关闭CO2钢瓶总开关,如为中心供气则拔出CO2插头,再拔出除气腹输出管、放余气至气腹机面板上,气源指示灯闪红灯后再按下工作开关“STOP”键,然后关闭气腹机电源开关。 14.将光源亮度调到最小,依次关闭摄像主机、光源、监视器、电刀等仪器的电源开关。 15.拔出摄像头数据线,导光束,单极、双极电凝线等附件。 16.若有连台内镜手术,台车上仪器设备就地备用;若当日内镜手术结束,则拔除总电源插头,将仪器台车归位。 17.按内镜处理规范要求处理镜头及可重复使用的器械。
免气腹腹腔镜的前世今生
免气腹腹腔镜手术的前世今生 腹腔镜技术诞生于19世纪末20世纪初。早期的腹腔镜都是无气腹的,那时人们还不知道使用气腹,其操作空间狭小,使用范围十分有限,仅能作一些简单的检查,腹腔镜技术的发展举步维艰。至上世纪20年代,科学家发明了二氧化碳气腹,它大大的扩展了腹腔镜手术视野及操作空间,使其诊断治疗功能得到很好的发挥,腹腔镜技术也完成了它的第一次蝉变,进入了快速发展的黄金时期。此后,随着电视腹腔镜的出现、手术器械的改进,一些手术禁区陆续被打破,腹腔镜技术在各个领域都得到了空前的发展。用一位专家的话来形容:“腹腔镜技术是迈着豪迈的步伐走进了微创外科的新时代”。 然而,腹腔镜技术走进肿瘤外科领域时却忐忑不安、犹豫不前,因为人们最担心一点:气腹是否会引起肿瘤细胞在腹腔中种植与播散;此外,气腹引起的皮下气肿、腹压增高、血管栓塞、心肺功能受限等并发症也让人们望而生畏。于是,科学家们又将目光重新投向了免气腹手术,悬吊式腹腔镜便应运而生。 悬吊式腹腔镜是上世纪90年代由日本人首先采用,后传入我国。相较传统腹腔镜而言,悬吊式腹腔镜有诸多优势:它没有气腹固有的一些并发症,手术操作时也不必顾及二氧化碳气体的泄露,手术所需器械相对简单,病人经济负担较轻等。从理论上讲它应是治疗肿瘤的理想术式,但为什么它的发展却步履蹒跚、行进缓慢呢?这主要是因为其操作空间相对狭小,按照日本人推荐的悬吊方式,只能做一些诸如胆囊切除、子宫肌瘤剜除等小型手术,因而受到了那些习惯于气腹技术的外科医生的冷落。近年来,在长期的临床实践中,我们观察发现,只要腹壁悬吊方法科学恰当,就能提供足够的工作空间,顺利完成免气腹大肠癌根治术等大型手术。经过不断的改进和实验,我们设计了改良的悬吊式腹腔镜。 目前,我们采用的改良腹壁悬吊方式,不但手术空间可以比肩传统的气腹手术,而且操作更简单、安全。由于没有气腹对人体内坏境的扰乱,病人恢复更快,对心肺功能较差或病期较晚的肠癌病人同样适用。可以预见,随着手术技术不断进步及相关手术器械的开发,免气腹腹腔镜手术必将进入一个崭新的发展时期。 肠道外科唐自元
妇科腹腔镜操作规范方案
妇科腹腔镜 一、腹腔镜检查 (一)适应症 1.各种不明原因盆腔疼痛的鉴别诊断 2.开腹指征不确切的盆腔包块性质的鉴别诊断。 3.原因不明的少量腹腔出血的检查。 4.原因不明的少量腹水的检查。 5.原发不孕、继发不孕或不育的检查。 6.异位妊娠的鉴别和诊断。 7.生殖器畸形的诊断,如子宫畸形、两性畸形、R-K-H 综合征(Rokitansky-Kuster-Hauser syndrome)等。 8.子宫膜异位症的诊断、分期及药物治疗后再次腹腔镜检查评估疗效。 9.分泌疾病的诊断,如多囊卵巢综合征、卵巢早衰等。 10.盆腔恶性肿瘤二次探查的疗效评估,以及卵巢癌的横隔探查或腹腔液抽吸细胞学检查。 11.子宫穿孔的检查及宫腔操作时的监视,如子宫穿孔后的吸宫术、畸形及病理子宫的宫腔操作、宫腔镜下电切。 12.寻找或取出迷路在腹腔的宫节育器或其他异物。 13.复孕手术前的评估。 (二)禁忌症
1.有严重的心血管疾病、肺功能不全。 2.各种类型的肠梗阻及弥漫性腹膜炎。 3.脐疝、膈疝、腹壁疝、腹股沟疝或股疝等。 4.腹部肿块大于妊娠4个月或中、晚期妊娠者。 5.凝血功能障碍、血液病等。 6.既往有腹部手术史,有广泛的腹壁疤痕或腹腔广泛粘连者。 7.过度肥胖或过度消瘦者。 8.局限性腹膜炎。 9.年龄大于60岁妇女。 二、腹腔镜手术 Ⅰ类: 1.囊肿的细针穿刺:如黄素囊肿、卵巢冠囊肿的穿刺。 2.活组织检查:如卵巢的或组织检查。 3.局部注药:如异位妊娠或滋养细胞肿瘤局部注射氨甲喋呤(MTX)或5氟尿嘧啶(5-Fu)等药物。 4.轻度盆腔粘连分离,如膜状粘连或少量的索状粘连。 5.美国生育协会(AFS)评分为Ⅰ—Ⅱ级的子宫膜异位症的激光或电凝治疗。 6.多囊卵巢综合征的腹腔镜下治疗。 7.黄体破裂的局部止血及腹腔清理。 Ⅱ类:
最新腹腔镜手术的麻醉
腹腔镜手术的麻醉相关要点 1 2 3 一、腹腔镜手术的病理生理特点 4 Co2人工气腹内压一般维持10—15mmhg、注气速度0.5—2L/min,成人腹内 5 气体维持3—4L。主要经腹膜吸收,吸收率约14ml—90ml/min。腹腔内的co2 6 在腹膜内压小于10mmhg时,co2吸收量与腹内压成正比,大于10mmhg时,co2 吸收量不再增加而呈平台,因腹内压增高,腹膜毛细血管受压,血流量减少,7 8 阻止了co2进一步吸收。吸收后的co2进入血液中的红细胞,形成碳酸氢盐, 9 与血红蛋白结合而运输。血中的co2主要经肺排除,未排除的暂时贮存在体内, 主要在骨骼肌和骨内,术后逐渐排除。 10 11 12 二、人工气腹对呼吸功能影响 13 腹内压升高,使膈肌上抬,运动受限,至呼吸道峰压值增加,肺顺应性和 14 肺活量降低,呼吸死腔增大,co2排除减少,Paco2明显升高,BE和PH降低, 15 可出现高碳酸血症,因此,要求在人工气腹中施行过度通气。 16 17 三、人工气腹对循环系统影响 18 腹内压增高,小于18mmhg,可促使腹内脏器和下腔V的血回心,增加前负 荷;大于20mmhg,则阻碍血液回流,使前负荷降低。腹内压和co2刺激儿茶酚19 20 胺、血管加压素等分泌增多,使外周血管阻力增加。呼吸性酸中毒,缺o2反应 21 性交感神经刺激,都可能导致心律失常,特别是在手术牵拉内脏和吸痰易于发 生。急性高co2血症可引起强烈的脑血管扩张,当Paco2从40mmhg上升到60mmhg, 22 23 脑血流量增加一倍,脑血容量也增加一倍,使颅内压升高
24 25 四、麻醉选择的原则 26 应以快速、短效,能解除人工气腹不适,能避免co2气腹性生理变化为原则。 27 1.全身麻醉,采用气管插管、肌松剂、施行控制呼吸,利于保证适当的麻醉28 深度和维持有效的通气,又可避免膈肌运动,利于手术操作,时最适宜的麻醉29 方法。 30 2.硬膜外麻醉则要求麻醉平面很宽,对循环影响大,手术刺激牵拉反射病人31 不适,常需辅用强效麻醉性镇痛剂,将带来呕吐、误吸的危险,加上气腹所致32 的生理改变不易纠正和控制,这些均是硬膜外麻醉难以解决的问题,不宜推荐33 采用。 34 35 五、麻醉中应注意的问题 36 1. 人工气腹后,因胃内压升高可能致胃液返流,出现误吸可导致吸入性37 肺炎、术前禁食、禁饮和应用抗酸药和H2受体阻滞剂以提高胃液PH。 38 2.在腹腔镜手术中较易出现气胸和皮下气肿,气胸多与膈肌损伤或先天39 性膈肌缺损有关,皮下气肿可能是穿刺部位有大量co2弥入皮下组织或腹内压40 过高所致。一旦出现,解除气腹并作腹腔闭式引流,观察呼吸情况作相应处理。 41 3.手术时间一般较短,要求麻醉诱导快,苏醒快,后遗症少。 42 4.麻醉诱导可采用芬太尼、咪唑安定、维库溴铵等。 5.麻醉维持可采用:七氟醚、安氟醚、异氟醚吸入,其中七氟醚的组织血 43 44 液溶解度低,血气分配系数也低,因此诱导和苏醒更迅速。
(整理)妇科腹腔镜手术记录
妇科腹腔镜手术记录 ●手术记录 科别:妇科住院号:******日期:**年**月**日 姓名:***性别:女年龄:35岁血压120/86mmHg 术前诊断:巧克力囊肿 拟施手术:腹腔镜卵巢囊肿剥除. 手术后诊断:盆腔子宫内膜异位症,左卵巢畸胎瘤,右卵巢巧克力囊肿. 已施手术:腹腔镜卵巢囊肿剥除,加粘连分离加宫腔镜检查. 手术医生:***第一助手:***第二助手:*** 手术开始:09:59.53AM 手术完成:10:05.53AM 共计6分钟护士:*** 麻醉开始09:40 麻醉停止10:05 共计25分麻醉师:*** 麻醉品名:****方法:持续硬膜外用量:**** 手术过程: 一,患者取膀胱截石位,头低脚高倾斜30度 二,胺尔碘液消毒腹壁皮肤,外阴,阴道二次,常规铺消毒巾,导尿管. 三,脐孔处气腹针穿刺,CO2气腹形成.气腹维持压力14mmHg. 四,横形切开脐孔皮肤长10mm,10mm套管针穿刺进入腹腔,顺利,放入腹腔镜探查腹腔,所见:子宫大小正常,左输卵管与左卵巢紧密粘连,并与子宫后壁及肠管紧密粘连.右输卵管与右卵巢紧密粘连并与子宫后壁及阑尾粘连.五,下腹部穿刺:左10mm,右5mm. 六,(1)钝,锐性分离粘连.恢复子宫,输卵管及卵巢正常解剖位置,分离过程左卵巢肿物破裂,渗出豆渣样内容物,完整剥离囊壁送病检.右输卵管肿物于分离过程破裂流出巧克力样内容物,完整剥离囊壁另送病检.子宫后壁放置速即沙止血. (2)转宫腔镜检查见子宫内膜至肌层见散在紫兰色出血点. (3)NS冲洗盆腔,放尽CO2,拔除各导管,切口各缝合可吸收线,左下腹切口放置引流条,留置导尿管. (4)术中出血40mm.麻醉满意,生命体征平稳,安返病房.本送病理.
探讨单针腹壁皮下悬吊法免气腹腹腔镜与气腹腹腔镜手术治疗卵巢良
探讨单针腹壁皮下悬吊法免气腹腹腔镜与气腹腹腔镜手术治疗卵巢良性囊肿临床效果观察 发表时间:2016-08-30T14:38:37.747Z 来源:《健康世界》2016年第14期作者:张俊刚 [导读] GLLS术治疗卵巢良性囊肿对患者血压影响小,且安全可靠。 黑龙江省龙江县龙江镇卫生院 161100 摘要:目的:研究分析单针腹壁皮下悬吊法免气腹腹腔镜手术(Gasless laparoscopy,GLLS)与气腹腹腔镜手术(laparoscopy,LS)治疗卵巢良性囊肿疗效及安全性。方法:此次研究的对象是选择2012年1月至2014年6月在我院接受治疗的卵巢良性囊肿患者96例,将其临床资料进行回顾性分析,并随机分为观察组和对照组,各48例。观察组采用GLLS术;对照组接受常规气腹下LS手术。观察两组患者手术时间、术中失血量、术后肠道功能恢复时间、围术期收缩压、舒张压、平均血压及术后并发症发生情况。结果:观察组手术时间、术中失血量、术后肠道功能恢复时间与对照组比较,差异无统计学意义(P>0.05);术前两组SBP、DBP和MAP相比,差异无统计学意义,术中观察组SBP、DBP、MAP明显低于对照组(P<0.05);对照组并发症率为16.7%(8/48),观察组为2.1%(1/48),差异具有统计学意义(P<0.05)。结论:GLLS术治疗卵巢良性囊肿对患者血压影响小,且安全可靠。 关键词:免气腹腹腔镜手术;卵巢良性囊肿 [Abstract] Objective:treatment of benign ovarian cysts clinical efficacy and safety of single needle abdominal wall subcutaneous suspension method analysis of gasless laparoscopic surgery(Gasless laparoscopy,GLLS)and gasless laparoscopic surgery (laparoscopy,LS). Methods:the research object is to choose a 2012 January to June 2014 in our hospital received 96 cases of treatment of benign ovarian cyst patients,their clinical data were retrospective analysis,and randomly divided into observation group and control group,48 cases in each. The observation group was treated with GLLS operation;the control group received conventional pneumoperitoneum under LS operation. The operation time,blood loss,postoperative intestinal function recovery time,perioperative systolic pressure,diastolic blood pressure,mean blood pressure and postoperative complications of the two groups were observed. Results:the operative time,blood loss,postoperative intestinal function recovery time and compared to that of the control group were observed,the difference was not statistically significant(P > 0.05). Compared to the preoperative SBP,DBP and map,the difference was not statistically significant,intraoperative observation group,SBP,DBP,map was significantly lower than the control group(P < 0.05);the control group complication rate was 16.7%(8 / 48),the observation group was 2.1%(1 / 48),the difference is statistically significant(P < 0.05). Conclusion:GLLS is safe and reliable in the treatment of patients with benign ovarian cysts and has little effect on blood pressure. [Key words] gasless laparoscopic surgery;benign ovarian cyst 卵巢良性囊肿包括卵巢子宫内膜异位囊肿及卵巢单纯性囊肿等,是导致育龄妇女不孕原因之一。目前手术是治疗较大囊肿(直径>5 cm)主要方式 [1]。腹腔镜手术(LS)以其损伤小、出血少、手术效果好和术后恢复快优势成为良性妇科肿瘤首选术式[2-3]。在LS手术中需要向腹腔内注入CO2气体建立气腹,为操作者提供相对宽广的手术视野和易于操作手术环境,但是气腹易引起高碳酸血症、皮下气肿及气胸等并发症。为减轻气腹并发症,我院在2012年1月至2014年6月期间,对48例卵巢良性囊肿患者采取单针腹壁皮下悬吊法(GLLS)进行治疗,取得了满意疗效。 1 一般资料 1.1 研究对象 选择2012年1月至2014年6月在我院接受手术治疗卵巢良性囊肿患者96例。纳入标准:⑴有痛经和慢性盆腔痛症状;⑵中度或重度卵巢良性囊肿;⑶18~45岁育龄妇女,月经周期规则(25~35d);⑷病历资料齐全,配合本次研究,且随访无脱落。排除标准:⑴排除多卵巢综合征或恶性卵巢良性囊肿患者;⑵排除严重心、肺、肝功能不全,无法耐受手术者;⑶排除合并内分泌系统疾病或高泌乳血症,甲状腺功能障碍,先天性肾上腺皮质增生症或肾上腺素瘤患者。入选患者随机分为观察组:年龄24~48岁,平均年龄(33.7±12.4)岁,囊肿直径2~12cm,平均直径(7.2±3.2)cm,单侧囊肿35例,双侧囊肿13例,病程10~32个月,平均(21.4±8.2)个月;对照组:年龄22~47岁,平均年龄(32.8±12.8)岁,囊肿直径3~11cm,平均直径(7.0±3.5)cm,单侧囊肿32例,双侧囊肿16例,病程13~31个月,平均(22.5±7.8)个月。两组患者年龄、囊肿大小、囊肿部位等一般资料相比,差异无统计学意义(P>0.05)。本次研究经过医院伦理委员会批准,并在患者知情同意情况下进行。 1.2 方法 观察组行GLLS术:采用日本生产悬吊式腹腔镜手术专用器械,悬吊架、长电凝钳、持针器、打结器、冲洗漏斗等配套设备。选择脐孔为第一穿刺孔,穿刺后置镜,以骨科Kirschner Wire针在脐下约2 cm沿腹白线向下自耻骨联合上约4 cm穿出。针两端固定后用吊链挂于悬吊棒横杆上,腹壁悬吊高度通过吊链调节,行为手术空间。在下腹两侧穿刺建立Trocar操作孔,其余操作同对照组。 对照组行LS术:完善术前准备。患者全麻,腹部消毒、铺巾,在脐孔下缘横行切开皮肤,切口1.2 cm。10 mm Trocar穿刺置镜形成人工气腹,行手术[4]。行患侧卵巢切除术16例,以1号薇乔线双重套扎后切除,其余患者均电针穿刺后吸净囊内液,沿囊壁剥离囊肿并经穿刺孔取出送检。手术后常规抗感染。 1.3 观察指标 统计两组患者手术时间、术中失血量、术后肠道功能恢复时间、术中血气分析(SBP、DBP、MAP)和并发症发生情况。 1.4 统计学处理 统计学处理本组采用SPSS19.0进行统计分析,计量资料采用(x±s)表示,行t检验,计数资料比较采用卡方检验,以P<0.05为有显著
经鼻持续气道内正压通气(CPAP)
经鼻持续气道内正压通气 经鼻持续气道内正压通气(nasal-continuous positive airway pressure, CPAP) 一、作用模式与基本原理 CPAP主要是对上气道提供一种物理性的“压力”支撑,内窥镜观察,CPAP治疗下的CT、MRI检查等均证实了这一点。经鼻CPAP I均主要特点是使口咽部压力升高,从而使整个咽部气道跨压倾斜度逆转(图10-2)。为获得适当的口咽部压力,给予压力的方式至关重要,必须考虑静态压和吸气过程中的压力经鼻腔气道提供压力的仪器装置必须具有在吸气过程中保持任何设定压力的“电容”。 (二)相关神经反射:许多强有力的神经反射起源于上气道,CPAP对各种神经反射具有一定的影响。但各种实验表明,各种神经反射对CPAP治疗的影响作用很小,物理性的压力支撑是CPAP成功治疗作用的主要因素。经鼻CPAP可能改变上气道肌肉的活动。当上气道受到负压(吸气压力)影响时,则出现增强上气道扩大肌作用的反射,如颏舌肌等。因此,CPAP所诱发的神经反射促进(而非减轻)上气道阻塞。经鼻CPAP导致的其他类型的气流传入刺激也可能有一定作用。例如,气流、温度和湿度的改变可能对呼吸都有神经反射作用。经鼻CPAP导致功能残气量的增加,理论上讲,可通过改变迷走神经反馈和胸壁神经传入而影响上气道。 研究表明肺的充气导致扩大上气道的反射。这可能是通过逐渐适应的肺牵张感受器的调节来实现的。因此,CPAP通过导致功能残气量增加,在理论上可引起上气道扩大的反射,然而,这些实验是通过使受试者主动吸气至最大肺容量来实现肺充气的。在未麻醉的动物实验中(清醒状态),发现被动的肺充气使上气道轻度收缩。相反,当大进行自然深呼吸(形成类似的大量的肺充气),出现与吸气驱动相应的上气道明显扩大。因此,上气道并不因肺充盈传入而反射性扩大;其扩大与中枢神经呼吸驱动输出量成比例。这项研究证据显不,肺反射不可能有助于经鼻CPAP的作用。 三、CPAP治疗适应证与禁忌证 (一)主要适应证: 1.阻塞性睡眠呼吸暂停低通气患者的长期治疗:首选CPAP治疗者包括合并心脑血管等并发症者、重叠综合征患者、年老体弱者、上气道检查末发现手术可以解除的解剖l型狭窄者、大部分中重度OSAHS患者。 2. UARS的长期治疗:多数手术效果良好,但对于不愿接受手术者,或上气道检查末发现手术可以解除的解剖型狭窄者,可以采用CPAP长期治疗。 3 . UARS患者的诊断性治疗,UARS确诊方法复杂,如果患者有白天嗜睡、夜间憋气等症状,多道睡眠监测(PSG)不符合OSAHS,则高度怀疑为UARS对这部分患者可采用合适的治疗压力进行诊断性治疗。如果患者应用CPAP 治疗3~7天症状解除,则可诊断为UARS。 4.中枢性呼吸暂停的治疗:(1)OSAHS患者所发生的呼吸暂停中包括阻塞性、混合性和中枢性呼吸暂停,其中以阻塞性呼吸暂停为主。CPAP可以消除OSAHS患者所出现的中枢性和混合性呼吸暂停。(2)部分CSAS患者存在上气道阻力增高的因素,应用CPAP治疗效果良好。(3)心功能衰竭所导致的CSAS,应用CPAP治疗效果良好。 5.心功能衰竭:OSAHS及CSAS在心功能衰竭患者中常见,两者均诱发或加重患者心衰,而心衰又可导致CSAS。CPAP可有效治疗心衰患者存在的OSAHS及CSAS,有效改善患者的心功能。
呼吸机通气模式全
1、胸廓肺组织的弹性阻力,气体在呼吸道运动 产生的以摩擦力为主的非弹性阻力 2、间歇正压通气:(IPPV)也称机械控制通气CMV是呼吸机最基本 的通气模式之一。此方式时,呼吸机不管病人自己呼吸的情况如何,均按预调的通气参数为病人间歇正压通气。主要用于无自主呼吸的病人。 3、叹息的应用(SIGH):在IPPV期间,每隔一定的IPPV或时间, 供给一个1.5-2倍的潮气量。目的在于预防长期IPPV时肺泡凹陷性肺不张。实际上是模仿人体在正常安静呼吸一段时间后有1-3次深呼吸设计的。 4、同步间歇正压通气(SIPPV):在于病人自主吸气触发呼吸机供 给IPPV通气。 5、间歇指令性通气(IMV):在病人自主呼吸的同时,间断给予IPPV 通气,即自主呼吸+IPPV。自主呼吸的气流由呼吸机的持续大流量恒流供给。IPPV由呼吸机按预调的频率、潮气量、吸气时间供给。总分钟通气量等于机械MV+自主呼吸MV。 6、分钟指令性通气(MMV);在撤机过程中,自主呼吸不稳定的患 者,IMV并不能保证其获得恒定的通气,故设想研制一个每分钟通气量恒定的系统,以保证同期不稳定的患者在撤机的过程中的安全。当患者自主呼吸降低时,该系统会主动增加机械通气的水平;相反,恢复自主性呼吸的患者,在没有改变呼吸机
参数的情况下会自动将通气水平越降越低。 7、呼气末正压(PEEP):吸气由病人自发或呼吸机产生。而呼气末 借助于装在呼气端的限制气流活瓣等装置,使气道压力高于大 气压。 8、持续气道正压(CPAP):是在自主呼吸条件下,整个呼吸周期过 程中气道内均保持正压的通气模式。病人通过按需活瓣或快速、持续正压气流系统进行自主呼吸,正压气流>吸气气流,呼气 活瓣系统对呼出气流给予一定的阻力(多用对射气流或(和) 球囊活瓣)使吸气期和呼气期气道压均大于大气压。呼吸机内 装有灵敏的气道压测量和调节系统,随时调整正压气流的流速,维持气道压基本恒定在预调的CPAP水平,波动较小。 9、压力支持通气(PSV):自主呼吸期间,病人吸气相一开始,呼 吸机即开始送气并使气道压迅速上升到预置的压力值,并维持 气道压在这一水平。当自主吸气流速降低到最高吸气流速的 25%时,送气停止,病人开始呼气。 10、高频通气(HFV):通气频率超过呼吸频率4倍的机械通气,称 为高频通气。在成人>60次/min者称之。 11、低频通气(LFV)的概念:维持分钟通气量(MV)不变,减慢呼 吸频率(2-4次/min),延长吸气时间(6-20秒),增大潮气量,行IPPV。 12、气道压力释放通气(APRV): 是为了急性肺损伤等气体 交换障碍病人进行机械通气,同时避免气道压力过高而开发的
呼吸机常用参数、通气模式设置
呼吸机常用参数、通气模式设置
呼吸机常用参数、通气模式设置 一、机械通气的基本模式 (一)分类 1.“定容”型通气和“定压”型通气 ①定容型通气:呼吸机以预设通气容量来管理通气,即呼吸机送气达预设容量后停止送气,依靠肺、胸廓的弹性回缩力被动呼气。 常见的定容通气模式有容量控制通气、容量辅助-控制通气、间歇指令通气(IMV)和同步间歇指令通气(SIMV)等,也可将它们统称为容量预设型通气(volume preset ventilation, VPV)。 VPV能够保证潮气量的恒定,从而保障分钟通气量;VPV的吸气流速波形为恒流波形,即方波,不能适应患者的吸气需要,尤其存在自主呼吸的患者,这种人-机的不协调增加镇静剂和肌松剂的需要,并消耗很高的吸气功,从而诱发呼吸肌疲劳和呼吸困难;当肺顺应性较差或气道阻力增加时,使气道压过高。 ②定压型通气:呼吸机以预设气道压力来管理通气,即呼吸机送气达预设压力且吸气相维持该压力水平,而潮气量是由气道压力与PEEP之差及吸气时间决定,并受呼吸系统顺应性和气道阻力的影响。 常见的定压型通气模式有压力控制通气(PCV)、压力辅助控制通气(P-ACV)、压力控制-同步间歇指令通气(PC-SIMV)、压力支持通气(PSV)等,统称为压力预设型通气(pressure preset ventilation,PPV)。 PPV时潮气量随肺顺应性和气道阻力而改变;气道压力一般不会超过预置水平,利于限制过高的肺泡压和预防VILI;流速多为减速波,肺泡在吸气早期即充盈,利于肺内气体交换。 2.控制通气和辅助通气 ①控制通气(Controlled Ventilation,CV):呼吸机完全代替患者的自主呼吸,呼吸频率、潮气量、吸呼比、吸气流速,呼吸机提供全部的呼吸功。 CV适用于严重呼吸抑制或伴呼吸暂停的患者,如麻醉、中枢神经系统功能障碍、神经肌肉疾病、药物过量等情况。在CV时可对患者呼吸力学进行监测时,如静态肺顺应性、内源性PEEP、阻力、肺机械参数监测。 CV参数设置不当,可造成通气不足或过度通气;应用镇静剂或肌松剂将导致分泌物清除障碍等;长时间应用CV将导致呼吸肌萎缩或呼吸机依赖。故应用CV时应明确治疗目标
持续正压通气(CPAP)相关知识
持续正压通气(CPAP)相关知识 CPAP即持续正压通气(Continuous Positive Airway Pressure),即用面罩将持续的正压气流送入气道. 用此种方式给氧的机器称CPAP呼吸机。指在自主呼吸条件下,患者应有稳定的呼吸驱动力和适当潮气量,在整个呼吸周期内人为地施以一定程度的气道内正压,从而有利于防止气道萎陷,增加功能残气量,改善 肺顺应性,并提高氧合作用。在这种模式下,呼吸机只维持一定的气道正压,不进行机械通气。仅限于有 自主呼吸的患者。菲萍可补偿最多50%的气体泄漏。如果病人出现呼吸暂停,菲萍可以根据预设的频率进 行必要的机械通气,来保障患儿的安全。 CPAP如何起到治疗作用? 气流从呼吸机内产生经过管路和面罩,再通过鼻腔、咽喉,在这里具有一定压力的气流维上气道的开放。 低的压力不会影响呼吸,但是有些病人需要数晚来适应正压气流的感觉。 开始CPAP治疗 恰当的治疗压力,舒适的治疗系统,相关知识的教育会使CPAP使用者治疗成功或失败存在差异。 治疗成功意味着睡得更好,获得更多生活乐趣。 同时也意味着降低血压,缓解OSA的症状。 什么是压力滴定? 调节CPAP设备,使它输送恰当的治疗压力。 不像药剂师有标准的处方用量,CPAP治疗需要每一个病人精确地压力滴定,并且随着时间可能发生改变。 压力滴定通常在睡眠实验室进行,包括整夜的监测和调整呼吸机设置。这是由有经验的技术人员进行的非常细致的工作需要很长时间是因为病人所需的压力由于睡眠期、体位和其它因素的变化而不同。 CPAP的处方压力是你在整夜需要的最高治疗压力,开具这样的压力是因为医生希望尽可能防止所有的呼吸暂停和低 通气。这是好的方面,但是从另一个角度来说CPAP使用者必须在整夜承受较高的治疗压力,虽然他可能只是在睡眠的
通气模式
常用通气模式 1 IPPV间歇正压呼吸(intermittent positive pressure ventilation,) 2 CMV控制机械通气(Controlled Mechanical Ventiation,) 3 A/C辅助/控制模式(Assist/Control Mode,) 4 IMV间歇强制通气(Intermittent Mandatory Ventilation,) 5 SIMV同步间歇指令通气(synchronized intermittent mandatory ventilation,) 6 CPAP气道持续正压通气(continue positive airway pressure,)自主呼吸的患者, 在呼吸周期的全过程中使用正压的一种通气模式 7 PSV压力支持(Pressure support,)患者的自主呼吸再加上通气机能释出预 定吸气正压的一种通气,当患者触发吸气时,通气机以预先设定的压力释放出气流,并在整个吸气过程中保持一定的压力。 8PEEP呼气末正压通气(positive end expiratory pressure,) 9 PCV压力控制通气(Pressure Controlled Ventilation,)预置压力控制水平和吸气 时间。吸气开始后,呼吸机提供的气流很快使气道压达到预置水平,之 后送气速度减慢以维持预置压力到吸气结束,之后转向呼气 PCV与PSV之差别 PCV 时间切換病人可有或无触发 PSV流量切換仅在Spont.起作用务必病人触发 10VCV容量控制通气VCV 的吸气压力呈递增形态, 在达到峰压(PIP)后出现平台,VCV 有恒流速的方波和非恒流速的递减波可事先选择,而VCV 取决于有无预设吸气后摒气 11sigh深呼吸或叹息 12 NIPSV无创伤正压支持通气(Noninvasive Pressure Support NIPSV 也称为 双水平气道正压通气(BiPAP 13BiPAP双水平正压通气模式(BiLevel Ventilation,同时设定呼吸道内吸气正压水平(IPAP)和气道内呼气正压水平(EPAP)。如与常规通气机比较,若有自主呼吸, IPAP等于PSV,EPAP则等于PEEP。PH持续时间与PL持续时间比即呼吸机的I/E比 VCV时PH=平台压 BIPAP--- Biphasic Positive Airway Pressure 双水平气道正压Drager呼吸机首创模式,两个气道正压周期性转换,产生潮气量,同时允
腹腔镜手术并发症:人工气腹篇
腹腔镜手术并发症:人工气腹篇 导读 目前,无气腹腹腔镜技术的适应证有所扩大,但绝大多数的腹腔镜手术仍然需要借助于仍气腹来充分暴露手术视野。对于有气腹腹腔镜手术而言,人工气腹是关系手术成败的第一步。今天我们来聊一聊腹腔镜手术中人工气腹相关并发症的预防及处理。 01高碳酸血症和低氧血症 常见原因 不恰当的人工气腹压力和腹腔镜手术特有的体位往往会导致患者出现高碳酸血症和低氧血症。 腹腔气腹压力过高(>15mmHg)和特殊体位,如:术中采用头低足高位(盆腔和妇科手术等),可使膈肌抬高、肺底部运动受限、肺顺应性下降,影响通气功能,从而导致患者出现高碳酸血症和低氧血症。虽然主要发生在原有肺功能障碍的患者以及手术时间较长的情况下,但仍应给予足够重视。 预防及处理 除了术前严格掌握手术适应证外,还要在术中进行适当的监测,了解脉率、血氧饱和度、肺通气量、气道压力、血气分析等指标的变化情况。
同时,严格控制人工气腹压力,如:腹腔气腹压力不应超过15mmHg颈部气腹压力不应超过8~10mmHg。一旦发生高碳酸血症,可行过度通气以排出体内蓄积的CO2。若仍无法纠正则须中转行常规手术。 皮下气肿 02 常见原因 ? 气腹针穿刺失误,气体直接注入腹膜外间隙。 ? ? 切口过大,尤其是腹膜、筋膜切口过大。 ? ? 反复穿刺后套管锥偏离原穿刺部位,在腹壁上形成多个创道,CO2经创道进入皮下;或应用扩张器使皮下组织疏松致使腹膜外造成裂孔。 ? ? 手术操作空间内注入的CO2压力过高,手术时间过长。 ? 预防及处理 ? 正确放置气腹针。气腹针是否进入腹腔可以通过以下试验加以验证: ? ①注入5m性理盐水后无液体流出;若回抽出血液、肠液或尿液等,则提示气腹 针放置的位置有误。
(完整版)腹腔镜的手术步骤(精)
腹腔镜手术的步骤 以下是腹腔镜操作的基本步骤。 1、人工气腹 于脐轮下缘切开皮肤1cm,由切口处以45度插入气腹针,回抽无血后接一针管,若生理盐水顺利流入,说明穿刺成功,针头在腹腔内。接CO2 充气机,进气速度不超过1L/min,总量以2-3L为宜。腹腔内压力不超过2.13KPa(16mmHg)。 2、套管针穿刺 腹腔镜需自套管自套管插入腹腔,故需先将套管针刺入,方法见本章腹腔穿刺节。腹腔镜套管较粗,切口应为1.5cm。提起脐下腹壁,将套管针先斜后垂直慢慢插入腹腔,进入腹腔时有突破感,拔出套管芯,听到腹腔内气体冲出声后插入腹腔镜,接通光源,调整患者体位成头低臀高15度位,并继续缓慢充气。 3、腹腔镜观察 术者手持腹腔镜,目镜观察子宫及各韧带、卵巢及输卵管、直肠子宫陷凹。观察时助手可移动举宫器,改变子宫位置配合检查。必要时可取可疑病灶组织送病理检查。 4、取出腹腔镜 检查无内出血及脏器损伤,方可取出腹腔镜,排出腹腔内气体后拔除套管,缝合腹部切口,覆以无菌纱布,胶布固定。 5、腹腔镜检查后处理: (1)应给予抗生素预防感染; (2)缝合腹部切口前虽已排气,腹腔仍可能残留气体而感肩痛和上腹部不适感,通常并不严重,无需特殊处理。 腹腔镜手术与传统开腹手术的区别 1、腹腔不被切开,不暴露于空气中。 2、借助于摄象系统手术野的暴露比传统手术充分。 3、手术操作以上的部位不会受到不必要的操作干扰。 4、切开、结扎、止血主要依赖电凝外科来完成,手术部位异物明显减少,盆腔粘连减少。 腹腔镜手术后多久怀孕最好呢 腹腔镜手术后3--6月受孕比较好。
腹腔镜在妇科中的作用 随着腹腔镜设备的不断完善,腹腔镜医生的不懈努力,手术技巧的不断提高及手术方式的不断改进,相信腹腔镜能完成的手术种类也越来越多,手术适应症必将越来越宽,禁忌症将越来越少,现在认为是手术禁忌症的疾病,可能会逐渐列入相对禁忌症的范畴,最终绝大多数盆腔手术可通过腹腔镜等微创技术完成。 腹腔镜的优越性 对腹腔干扰少、损伤小,能保持机体内环境的稳定,可直视盆腔脏器,了解子宫、输卵管和卵巢的形态、大小、周围粘连等情况,全面、精确、及时地判断各脏器病变性质程度和病灶大小。 目前,国际上又发展了许多腹腔镜的新技术,如手助腹腔镜、无气腹腹腔镜、微型腹腔镜、经阴道注水腹腔镜等等,此外,腹腔镜手术还可用于盆腔重建,如盆底缺损修补、阴道侧壁缺损修补、肠疝修补、宫骶韧带折叠缩短、阴道骶骨固定等。 1、患者创伤小:腹腔镜手术腹部穿刺镜下手术,既避免了传统手术的开腹,在解除病痛的同时又避免了留下手术疤痕的尴尬。 2、住院时间短:腹腔镜手术因其创伤小、术中对临近脏器的干扰和影响小,术后2-3天即可痊愈出院。国内一组经腹和腹腔镜术后平均住院日对比分别为11.8天、6.3天,P<0.001。 3、节省费用开支:秉着为病员服务、为让更多病员享受高水平医疗服务的原则,该手术与同种病开腹手术收费相当。 4、疗效显著:腹腔镜手术因其不开腹、微创,进一步减少了开腹手术后盆腹腔不同程度的粘连。(剖腹术后发生盆腔粘连原因是纤维蛋白溶解酶活性受到抑制。)对有生育要求的病员更增添了希望。 腹腔镜手术的特点及优势 腹腔镜是用于腹腔内检查和治疗的内窥镜。其实质上是一种纤维光源内窥镜,包括腹腔镜、能源系统、光源系统、灌流系统和成像系统。在完全无痛情况下应用于外科患者,可直接清楚地观察患者腹腔内情况,了解致病因素,同时对异常情况做手术治疗。腹腔镜手术又被称为“锁孔”手术。运用腹腔镜系统技术,医生只需在患者实施手术部位的四周开几个“钥匙孔”式的小孔,无需开腹即可在电脑屏幕前直观患者体内情况,施行精确手术操作,手术过程仅需很短的时间,治疗技术达到国际先进水平。 新型的腹腔镜手术是现代高科技医疗技术用电子、光学等先进设备原理来完成的手术,是传统剖腹手术的跨时代进步,它是在密闭的腹腔内进
