鼻窦的解剖图

鼻窦的解剖图
鼻窦的解剖图
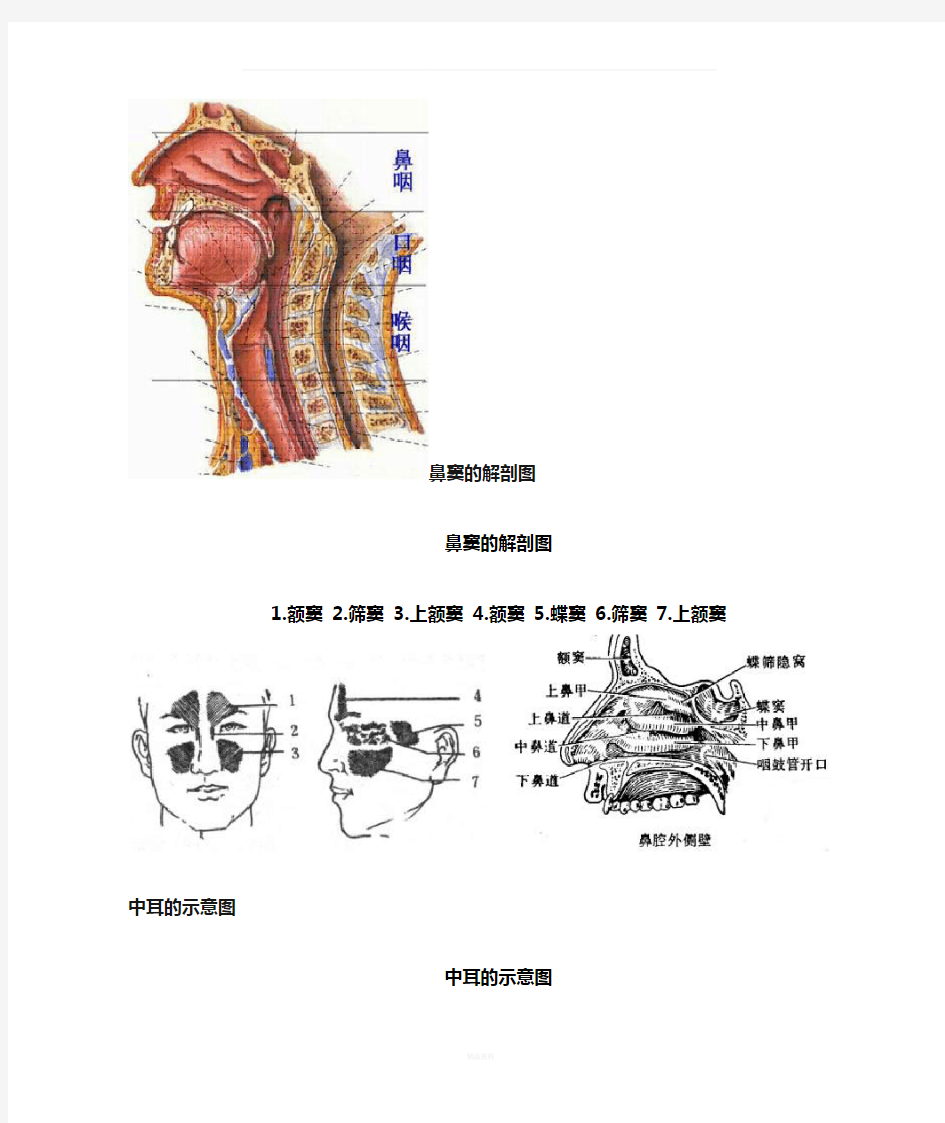
1.额窦
2.筛窦
3.上额窦
4.额窦
5.蝶窦
6.筛窦
7.上额窦
中耳的示意图
中耳的示意图
中耳分为四部分,即:鼓室、鼓膜、鼓窦和乳突气房。
1.外耳道
2.乳突
3.茎突
4.鼓膜
5.锤骨
6.砧骨
7.镫骨
8.外半规管
9.后半规管 10.前半规管 11.耳蜗 12.蜗神经和前庭神经 13.咽鼓管
慢性咽炎图片
慢性咽炎导致咽后壁弥漫性充血
鼻腔外侧壁彩色图片
鼻窦炎色彩图片
鼻窦一共有四对,筛窦在颅内较深处,故在正面观无法看到
筛窦
Welcome To Download !!!
欢迎您的下载,资料仅供参考!
内窥镜鼻窦手术技巧并发症处理
内窥镜鼻窦手术技巧及并发症的处理 功能性鼻内镜手术概念的引入是鼻科疾病治疗的一次质的飞跃 和革新,是一种创伤小、痛苦小的新手术方法。该手术避免了传统术式视觉效果差,病变清除不彻底易复发的特点,特别是功能性内窥镜鼻窦手术是近年来治疗慢性鼻窦炎、鼻息肉的最有效的方法。1手术中易损伤的位置(1)前筛筛顶内侧,此处为前颅窝骨板最薄弱处,如损伤易出现脑脊液鼻漏。(2)筛泡上前筛动脉处,此处前筛动脉管菲薄,如有黏膜增生息肉样变需要清理时易发生前筛动脉出血,继而造成眶内血肿。(3)筛泡外侧眶纸板处,如损伤眶纸板造成内直肌损伤术后有复视可能。(4)后筛外侧,视神经及眼动静脉的损伤常常造成不可逆的失明。(5)蝶窦外侧的视神经的颈内动脉管损伤引起颅内出血,患者死亡不可避免。 2术中技巧及注意事项(1)手术中要时时刻刻寻找可资判断的解剖标志,如:①上颌窦口,上颌窦口通常是眼眶内壁和下壁相交之位置,找到了上颌窦口,向上的延长线就是眼眶的内侧壁(纸样板)。 ②基板,基板是前后筛的分界线,通过基板到达后筛意味着进入高危区域,时刻保持高度注意,开筛钳不要轻易向外侧开放,如确实要开放,也要先用钝器再用锐器,最后再用吸切器,以免造成不可逆的损伤。(2)开放筛窦时一定要勤按眼球,如观察到眶内脂肪膨出,则应停止开放。(3)国内鼻窦炎鼻息肉患者有很大一部分来自农村,病理较长,炎症重,既使术前应用抗生素治疗,术中采取降压,仍不能避免手术起始阶段的出血,在开放前筛、切除钩突时会
有较多出血,严重影响手术安全,在这个阶段应两侧交替进行,在明视情况下迅速清除病变。相对面言,只要开放了前筛,开放了上颌窦,出血就会大大减少,这个阶段大约有15~30min左右,而且息肉呈软性时出血会较多,而息肉较硬时,则出血较少,年轻的患者出血较多,年老的患者出血较少,黏膜充血的患者出血多,黏膜较白的患者出血少。 3并发症的观察及处理由于鼻窦解剖部位的毗邻关系复杂,如病变严重或范围广泛,术中易损伤周围组织而发生出血、眼眶并发症。(1)出血。鼻腔鼻窦手术后鼻腔少量渗血是正常的,术后应注意:①观察鼻腔出血量,术后鼻前庭放置棉球,防止血性分泌物流出,如渗血流出应及时擦去,嘱患者及时吐出口腔分泌物,密切观察咽腔有无活动性出血,以因免填塞不紧致血液由后鼻孔流下造成隐性失血;②患者术后如口吐胃内容物呈黑色为术中咽下血液所致,可不做处理,如持续黑便提示有活动性出血;③术后48h内嘱患者勿用力咳嗽、打喷嚏、擤鼻,避免剧烈运动以免诱发血压增高和出血; ④术后1~2天鼻黏膜会有反应性肿胀,鼻塞可能比手术前还要严重,告诉患者术腔上皮化至少需要1个月左右,在此期间鼻腔有结痂和少许分泌物是正常的;⑤术后24h内局部可冷敷以减少出血及疼痛,24h后可以热敷。同时观察有无眼球运动及视力障碍。(2)眼眶并发症。鼻内镜手术最常见的是:①眶周淤血。主要是术中眶纸样板的损伤引起,轻者表现为眶周皮肤如涂脂样稍发红发暗,重者淤斑如“熊猫眼”。较重的患者术后即可出现,较轻的术后第1
第一节 鼻及鼻窦的解剖及生理
第一节鼻及鼻窦的解剖及生理 鼻(nose)由外鼻、鼻腔、鼻窦三部分构成。外鼻位于面部中央。鼻腔是位于两侧面颅之间的腔隙,其上、后、旁由左右成对的鼻窦环绕,与颅前凹、颅中凹、口腔和眼眶紧密眦邻,仅由一层薄骨板相互隔开,故严重的鼻外伤可伴发其周围结构的外伤,鼻疾病亦可向邻近器官扩散。鼻窦开口于鼻腔,两者粘膜互相移行连为一整体。 一、外鼻 外鼻(external nose)由骨、软骨构成支架,外覆软组织和皮肤,略似锥形,有鼻根(nasal root )、鼻尖(nasal apex)、鼻梁(nasal bridge)、鼻翼(nasal alae)、鼻前孔(anterior nares,nostril)、鼻小柱(nasal columella)、等几个部分(图1-1)。 图1-1 外鼻 外鼻的骨性支架:由鼻骨、额骨鼻突、上颌骨额突组成。 鼻骨左右成对,中线相接,上接额骨鼻突,两侧与上颌骨额突相连。鼻骨下缘、上颌骨额突内缘及上颌骨腭突游离缘共同构成梨状孔(pyriform aperture)。
外鼻软骨性支架:由鼻中隔软骨(septal cartilage)、侧鼻软骨(lateral nasal cartilage)、大、小翼软骨(alar cartilage)等组成。各软骨之间为结缔组织所联系。 大翼软骨左右各一,底面呈马蹄形,各有内外两脚,外侧脚构成鼻翼的支架,两内侧脚夹鼻中隔软骨的前下构成鼻小柱的主要支架(图1-2)。 图1-2 外鼻骨和软骨支架 鼻尖、鼻翼及鼻前庭皮肤较厚,且与皮下组织及软骨膜粘连紧密,并富有皮脂腺、汗腺,为粉刺、痤疮和酒渣鼻的好发部位,当疖肿炎症时,稍有肿胀,疼痛较剧。 外鼻的静脉经内眦静脉及面静脉汇入颈内、颈外静脉,内眦静脉与眼上静脉、眼下静脉相通,最后汇入颅内海绵窦。面静脉无瓣膜,血液可上下流通,当鼻或上唇(称危险三角区)患疖肿处理不当或随意挤压,则有可能引起海绵窦血栓性静脉炎等严重颅内并发症的危险(图1-3)。
内镜鼻窦手术并发症的预防与处理
内镜鼻窦手术并发症的预防与处理 中华耳鼻咽喉头颈外科杂志, 2015,50(11): 884-889. DOI: 10.3760/cma.j.issn.1673-0860.2015.11.002 鼻内镜外科技术始 于20 世纪80 年代初,由奥地利学者Messerklinger 所创立。该技术是在鼻腔鼻窦解剖和病理生理学研究不断取得进展的基础上发展起来的,它的出现彻底改变了鼻科学领域的治疗方式和治疗范围。随着基础和临床研究以及临床实践的不断深入,加之影像技术特别是螺旋CT的广泛应用,手术设备的不断改进,鼻科医生手术技巧的提高,其应用范围已不仅局限于鼻腔鼻窦疾病的治疗,业已向泪道系统、眶内、眶尖、翼腭窝、颞下窝及颅底甚至颅内等相邻区域拓宽,并取得了较之传统手术方式更好的疗效。目前,鼻内镜手术已广泛应用于慢性鼻-鼻窦炎的治疗,并取得了良好的疗效,已成为慢性鼻-鼻窦炎的主要治疗手段[1,2]。鼻内镜技术极大地提高了慢性鼻-鼻窦炎的手术疗效,但另一方面,内镜鼻窦手术的并发症和传统手术方式相比,不但没有降低,反而有增加的趋势,特别是严重手术并发症报道的增加趋势更加明显。有学者认为,手术范围的扩大,对过去不敢触及的危险区域(如蝶窦区域、眶尖、颅底)病变的处理增加了手术并发症发生的机会,但更多的原因在于缺乏解剖训练、手术设备差、术前CT对解剖的评估不足、缺乏有效的控制术
中术野出血的措施和良好的外科技巧等。鼻窦毗邻复杂,与很多重要的解剖结构如眼眶、颅底、视神经、颈内动脉和海绵窦等关系密切。术中对解剖结构辨认不清和错误的操作都可能造成严重的并发症。一、内镜鼻窦手术常见并发症的分类对并发症的分类目前仍存在着不同的方法。按并发症的严重程度可分为轻微并发症和严重并发症。May 等[3]认为,应将需要治疗以防止发展为严重后果和虽经治疗仍不可避免发展为严重后果者纳入严重并发症。他强调,眶内损伤、颅内损伤和泪道损伤无论其治疗效果如何或是否不治而愈亦均应划入严重并发症的范畴。按并发症发生的部位可分为局部并发症和全身并发症两类。局部并发症又可分为鼻部并发症、血管损伤、眼部并发症、颅底颅内并发症等。常见的全身并发症有哮喘发作、麻醉意外、下肢血栓形成、心肌梗死或脑梗死、偏瘫、植物人、死亡等。鼻部并发症包括大出血、鼻中隔穿孔、嗅觉减退、鼻腔粘连、鼻窦黏液囊肿等。眼部并发症包括:眶周淤血、眶周气肿、眶内血肿、内直肌损伤、鼻泪管损伤、视神经损伤、视力下降、视野缺损、眼底动脉痉挛或栓塞、眶内感染、眼睑或眶内脂质肉芽肿等。血管损伤包括筛前、筛后动脉、蝶腭动脉和颈内动脉损伤。颅内并发症包括脑脊液鼻漏、脑膜炎、脑脓肿、颅内出血、脑实质损伤、气脑、海绵窦损伤等。二、内镜鼻窦手术并发症的发生率内镜鼻窦手术并发症的发生率文献报道有较大差
4 鼻窦炎(手术)
慢性鼻-鼻窦炎临床路径 (县级医疗机构版) 一、慢性鼻-鼻窦炎临床路径标准住院流程 (一)适用对象。 第一诊断为慢性鼻-鼻窦炎(ICD-10:J32) 行鼻内镜手术(ICD-9-CM-3:(二)诊断依据。 根据《慢性鼻-鼻窦炎诊断和治疗指南》(中华耳鼻咽喉头颈外科杂志,2009年): 1.症状:鼻塞,黏性或脓性鼻涕;可伴有头痛、面部胀痛等。 2.体征:鼻腔、中鼻道黏液或脓性分泌物,鼻腔、中鼻道黏膜充血、肿胀或伴有鼻息肉。 3.影像学检查(CT):提示鼻腔、鼻窦黏膜慢性炎性改变。 (三)治疗方案的选择。 根据《慢性鼻-鼻窦炎诊断和治疗指南》(中华耳鼻咽喉头颈外科杂志,2009年) 鼻内镜手术: 1.鼻中隔矫正术; 2.中鼻甲、下鼻甲骨折移位固定术; 3.前或后筛窦开放术; 4.上颌窦开放术;
5.额窦开放术; 6.蝶窦开放术; 7.眶尖部手术; 8.鼻息肉切除术。 (四)标准住院日为≤10天。 (五)进入路径标准。 1.第一诊断必须符合ICD-10:J32慢性鼻-鼻窦炎疾病编码。 2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。 (六)术前准备≤3 天。 1.必需的检查项目: (1)血常规、尿常规; (2)肝肾功能、电解质、血糖、凝血功能; (3)感染性疾病筛查(乙肝、丙肝、梅毒、艾滋等); (4)胸片、心电图; (5)鼻腔鼻窦CT。 2.根据患者病情,可选择检查项目: (1)过敏原及相关免疫学检测; (2)鼻功能测试。 (七)预防性抗菌药物选择与使用时机。
1.抗菌药物:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)合理选用抗菌药物。 2.糖皮质激素:鼻内局部喷雾,酌情口服或静脉使用。 (八)手术日为入院后4天内。 1.麻醉方式:全身麻醉或局部麻醉。 2.术中用药:全身止血药物,局部减充血剂。 3.手术:见治疗方案的选择。 4.鼻腔填塞止血,保持引流通气。 5.标本送病理检查。 (九)术后住院治疗≤8天。 1.根据病情可选择复查部分检查项目。 2.术后用药:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)合理选用抗菌药物;糖皮质激素鼻内局部喷雾,酌情口服或静脉使用;酌情使用黏液促排剂。 3.鼻腔冲洗。 4.清理术腔。 (十)出院标准。 1.一般情况良好。 2.没有需要住院处理的并发症。 (十一)变异及原因分析。 1.伴有影响手术的合并症,需进行相关诊断和治疗等,导致住院时间延长,治疗费用增加。
鼻内镜鼻窦手术技术操作规范
鼻内镜鼻窦手术技术操作规范 【适应证】 1慢性鼻窦炎及慢性鼻窦炎合并鼻息肉。 2鼻中隔偏曲。 3肥厚性鼻炎或泡状中鼻甲等导致鼻阻塞者。 4脑脊液鼻漏修补。 5鼻腔、鼻窦异物及前颅底异物。 6恶性突眼、眶内脓肿或急性眶内出血。 7外伤性视神经管骨折。 8鼻腔、鼻窦及鼻咽囊肿和良性肿瘤。 9慢性泪囊炎、外伤性泪囊炎及泪囊异物或泪囊黏液囊肿。10蝶鞍区占位性病变。 11局限鼻腔鼻窦的恶性肿瘤或可疑鼻腔鼻窦恶性肿瘤的探查等。 【禁忌证】 1伴急性传染病、血液病或严重心血管病等全身疾病,且
未良好控制。 2侵犯广泛的恶性肿瘤。 【操作方法及程序】 1熟悉解剖,在内镜下必须熟悉鼻腔内立体视野下的解剖结构才能进行手术,否则易发生错误或不必要的损伤,术者最好能先做尸解训练后,再进行临床实践。 2内镜和手术器械同时通过鼻阈后,钳头并不在视野中,寻视中易损伤出血而影响手术。要求内镜先进入鼻腔,然后手术器械沿镜杆进入视野。 3内镜下手术配合,要多次反复练习后才能熟练掌握,30°内镜应为首选用镜,其视野宽,死角小,手术适应性强,一般无须频频更换其他角度内镜。 4微创概念与功能保存是内镜手术的灵魂。在清除病变,建立引流通道时,必须保存正常的组织结构,保护鼻黏膜功能。术中的操作方法及程序,应根据手术适应证和目的来认真选择。 一、钩突切除术
钩突切除术(又称筛漏斗切开术)是鼻内镜下行中鼻道手术的基本步骤。 【适应证】 1钩突畸形、生理性肥大或息肉样改变,影响窦口鼻道复合体引流者。 2半月裂及筛漏斗中有息肉或瘢痕粘连或其他局限性病灶。 3为开放筛漏斗,进一步为鼻额裂、筛窦或上颌窦手术提供进路。 【禁忌证】 1急性鼻炎和鼻窦炎者。 2中鼻道有占位病变,钩突窥视不清者。 【操作方式及程序】 1仰卧位头抬高30°。 2全身麻醉或局部麻醉。 3鼻腔黏膜以1%鼻卡因(加1‰肾上腺素)表面麻醉,收
鼻及鼻窦的解剖及生理.
第一篇耳鼻咽喉基础 第一章耳鼻咽喉的解剖及生理 第一节鼻及鼻窦的解剖及生理 鼻(nose由外鼻、鼻腔、鼻窦三部分构成。外鼻位于面部中央。鼻腔是位于两侧面颅之间的腔隙,其上、后、旁由左右成对的鼻窦环绕,与颅前凹、颅中凹、口腔和眼眶紧密眦邻,仅由一层薄骨板相互隔开,故严重的鼻外伤可伴发其周围结构的外伤,鼻疾病亦可向邻近器官扩散。鼻窦开口于鼻腔,两者粘膜互相移行连为一整体。 一、外鼻 外鼻(external nose由骨、软骨构成支架,外覆软组织和皮肤,略似锥形,有鼻根(nasal root 、鼻尖(nasal apex、鼻梁(nasal bridge、鼻翼(nasal alae、鼻前孔(anterior nares,nostril、鼻小柱(nasal columella、等几个部分(图1-1。 图1-1 外鼻 外鼻的骨性支架:由鼻骨、额骨鼻突、上颌骨额突组成。
鼻骨左右成对,中线相接,上接额骨鼻突,两侧与上颌骨额突相连。鼻骨下缘、上颌骨额突内缘及上颌骨腭突游离缘共同构成梨状孔(pyriform aperture。 外鼻软骨性支架:由鼻中隔软骨(septal cartilage、侧鼻软骨(lateral nasal cartilage、大、小翼软骨(alar cartilage等组成。各软骨之间为结缔组织所联系。 大翼软骨左右各一,底面呈马蹄形,各有内外两脚,外侧脚构成鼻翼的支架,两内侧脚夹鼻中隔软骨的前下构成鼻小柱的主要支架(图1-2。 图1-2 外鼻骨和软骨支架 鼻尖、鼻翼及鼻前庭皮肤较厚,且与皮下组织及软骨膜粘连紧密,并富有皮脂腺、汗腺,为粉刺、痤疮和酒渣鼻的好发部位,当疖肿炎症时,稍有肿胀,疼痛较剧。 外鼻的静脉经内眦静脉及面静脉汇入颈内、颈外静脉,内眦静脉与眼上静脉、眼下静脉相通,最后汇入颅内海绵窦。面静脉无瓣膜,血液可上下流通,当鼻或上唇(称危险三角区患疖肿处理不当或随意挤压,则有可能引起海绵窦血栓性静脉炎等严重颅内并发症的危险(图1-3。
鼻窦内窥镜手术180例观察
鼻窦内窥镜手术180例观察 发表时间:2016-03-11T14:46:38.193Z 来源:《中国综合临床》2015年12月供稿作者:田海芳 [导读] 北京中医医院顺义医院北京101300讨论⑴慢性鼻窦炎患者,往往以鼻塞、头痛、工作时注意力不集中、记忆力及嗅觉减退等症状就诊, 田海芳 北京中医医院顺义医院北京101300 【摘要】目的:探讨鼻窦内窥镜手术治疗鼻腔鼻窦疾病的临床疗效.方法:根据患者术后6个月临床症状评定疗效,分治愈、好转、无效.结果:术后138例治愈,20例好转,总有效率为88%.结论:鼻窦内窥镜治疗慢性鼻及鼻窦疾病疗效显著. 【关键词】鼻腔鼻窦疾病;鼻窦内窥镜【中图分类号】R444【文献标识码】B 【文章编号】1008-6315(2015)12-1161-02 传统的鼻腔鼻窦手术,多注重病灶切除以改善病情,但疗效并不十分理想,我院自2011年-2015年,使用鼻窦内窥镜手术治疗慢性鼻窦炎、鼻息肉180例,经随访观察,疗效显著,现报告如下: 1资料与方法1.1临床资料本组180例中,男100例、女80例,年龄24-78岁,均主诉以持续性鼻塞、头晕、头痛为主,伴有嗅觉减退,病史最短1年,最长40年,首次手术者129例, 手术次数最多者达5次,CT 示全组鼻窦炎93例,筛颌窦炎36例,额筛颌窦炎25例,筛颌窦蝶窦炎26例,所有病例双侧鼻腔均有所累及. 手术前处理:术前1周开始使用局部糖皮质激素喷鼻、配合口服泼尼松0.5mg/kg/d,需注意糖皮质激素食用禁忌症和可能出现井发疤.[1]手术中处理:所有病例均在局麻或全麻下经鼻内窥镜监视系统及电动吸切器,基本采用Messerklingers术式完成手术.[3]采用有鼻中隔偏曲者同时行鼻中隔矫正,有中、下鼻甲肥大者同时行中鼻甲或下鼻甲部分切除术,鼻道窦口复合体矫治术,及包括传统手术:鼻息肉摘除术、中鼻甲部分切除术、钩突切除、上颌窦口扩大术、鼻内筛窦开放术、中鼻甲内侧壁外移及开放嗅裂等,手术要点:①保留中鼻甲内侧鼻粘膜及至少是部分中鼻甲骨.②切除钩突,扩大中鼻道空间.③扩大上颌窦自然窦口.④将保留的中鼻甲内侧壁向外推移,开放嗅裂.⑤嗅裂及中鼻道皆用止血塞或止血纱布填塞.用可吸收止血塞填塞中鼻道和鼻腔,部分患者用高膨胀止血塞填塞. 手术后处理: 术后给予全身应用静点抗生素和口服激素,48~ 72小时取出填塞物,术腔暂不作任何清理,撤出填塞物后第二天在额镜下用吸引器或枪状镊清除积血、浮动的血痂、融化的止血塞、鼻涕等混合分泌物以便患者鼻腔通畅,能够呼吸.部分患者在撤出鼻腔填塞物后鼻腔肿胀明显,甚至伴有头沉闷感,在撤出填塞物后第二天给予呋卡麻点鼻,给予应用3~5天以便患者鼻腔能够通气及缓解头沉闷等不适.撤出鼻腔填塞物后第二天给予患者复方薄荷滴鼻剂或鼻腔护理器点鼻每3小时一次起到湿润鼻腔及软化干痂的作用,防止鼻腔过于干燥,患者感觉不适.教患者学会自行冲洗鼻腔,撤出鼻腔填塞物后第二天开始用生理盐水冲洗鼻腔,2次/天,直到3个月或长期坚持鼻腔冲洗,布地奈等鼻喷激素,8~12周,全身应用大环内酯类抗生素(250mg/d)4周.嘱患者定期门诊复诊,尤其是手术后一个月的时候,在鼻窦内窥镜下复查鼻腔及鼻窦腔, 观察鼻腔及鼻窦腔的恢复程度、上皮化情况、水肿程度、囊泡增生情况以及中鼻道残留的未排出的陈旧性血痂等,如果水肿较严重或伴过敏、哮喘予口服醋酸泼尼松片0.5mg/kg/d,一个月之后复查鼻窦内窥镜,如还有水肿较明显现象可继续口服醋酸泼尼松片0.5mg/kg/d 一周并嘱患者定期复诊鼻窦内窥镜检查恢复情况.据研究分析鼻内窥镜术后术腔创面愈合的过程,大致分为3个阶段:(1)水肿、渗出阶段.大约12周,该阶段的主要病理改变是创面渗血凝固、黏膜纤维素渗出、分泌物潴留以及黏膜反应性水肿;(2)竞争性生长阶段. 大约310周,此阶段是术后术腔综合性治疗的最关键时期,表现为黏膜再生、上皮化与病理性改变相互竞争,正确判断病理性改变和合理的综合性治疗以达到术腔创面良性转归的目的;(3)黏膜转归和上皮化阶段.大约24周,合理的术后术腔综合性治疗使病理性改变逐渐消失、黏膜良性转归和最终完成上皮化.我们在临床实践中也发现有一部分因各种原因术后4周甚至更长时间才复诊的病例,术后清理术腔主要是以清除不易冲洗的血痂及黏稠分泌物、防止鼻腔黏连为目的,过于频繁地在内镜下用器械清理术腔无必要,反而容易造成新的损伤机会.如8~10周后后仍存在或是肉芽组织可酌情处理[4]疗效评定:我们在鼻内窥镜术后综合性的治疗中以局部治疗为主,结合全身治疗为辅, 把清理术腔、局部用药和患者自行冲洗鼻腔放在同等重要的位置. 术后6个月以后进行疗效评定,其中138例症状消失,内窥镜坚持窦口开放良好,窦腔粘膜上皮化,无脓性分泌物,为临床治愈;20例症状明显改善,内窥镜监视见窦腔粘膜部分水肿、肥厚或肉芽组织形成、有少量脓性分泌物,为临床好转;22例症状无改善,内窥镜监视见术腔粘连、窦口狭窄或闭锁、息肉形成、有脓性分泌物,为无效,总有效率为88%. 2讨论⑴慢性鼻窦炎患者,往往以鼻塞、头痛、工作时注意力不集中、记忆力及嗅觉减退等症状就诊,药物治疗无明显效果,经手术治疗后往往渐觉头脑清醒, 工作质量提高.⑵功能性鼻窦内窥镜手术是在鼻窦内窥镜及电视监视系统下直接在鼻腔进行的鼻窦开放手术,它使深在的、难窥的术野暴露在电视屏幕上,使手术更直观,对局部的创伤和正常解剖结构的破坏相对较小,将传统根治性大部或全部刮出窦内粘膜的破坏性手术,变为根据病变的程度在彻底清除病变的基础上尽可能保留鼻腔、鼻窦的正常粘膜和结构,形成良好的通气与引流,促使鼻腔鼻窦粘膜的形态和生理功能恢复的功能手术,以达到依靠鼻腔、鼻窦自身生理功能的恢复治愈鼻窦炎和鼻息肉,并防止病变的目的,鼻窦内窥镜手术使病人的痛苦性大大减小,但又有许多因素制约着内窥镜鼻窦手术的治疗.实施分类、分层、阶梯建立个性化治疗原则,确立术前术后规范化药物治疗建立规范化鼻内镜手术流程和手术准则保障手术质量及恰当的术后处理和定期鼻内窥镜随访是提高手术近期和远期疗效的关键所在. 参考文献[1] 中华医学会耳鼻咽喉科分会,中华耳鼻咽喉科杂志编辑委员会.慢性鼻窦炎鼻息肉临床分型分期及内窥镜鼻窦手术疗效评定标准(1997,海口)[S].中华耳鼻咽喉科杂志,1998,33:134. [2] 中华耳鼻喉头颈外科杂志编辑委员会鼻科组、中华医学会耳鼻喉头颈外科学分会鼻科学组、慢性鼻窦炎诊断和治疗指南(2012年昆明)中华耳鼻喉头颈外科杂志,2013,48(2):92-94. [3] 李源、周兵,实用鼻内镜外科学技术和应用.北京:人民卫生出版社,[ 2009:362.4] 李华斌,史剑波,谢民强,等.功能性内窥镜鼻窦手术后术腔黏膜转归阶段的划分及处理原则[J].中华耳鼻咽喉科杂志,1999,34:302G305.
鼻及鼻窦的解剖及生理
第一篇 耳鼻咽喉基础 第一章 耳鼻咽喉的解剖及生理 第一节 鼻及鼻窦的解剖及生理 鼻(nose)由外鼻、鼻腔、鼻窦三部分构成。外鼻位于面部中央。鼻腔是位于两侧面颅之间的腔隙,其上、后、旁由左右成对的鼻窦环绕,与颅前凹、颅中凹、口腔和眼眶紧密眦邻,仅由一层薄骨板相互隔开,故严重的鼻外伤可伴发其周围结构的外伤,鼻疾病亦可向邻近器官扩散。鼻窦开口于鼻腔,两者粘膜互相移行连为一整体。 一、外鼻 外鼻(external nose)由骨、软骨构成支架,外覆软组织和皮肤,略似锥形,有鼻根(nasal root )、鼻尖(nasal apex)、鼻梁(nasal bridge)、鼻翼(nasal alae)、鼻前孔(anterior nares,nostril)、鼻小柱(nasal columella)、等几个部分(图1-1)。 图1-1 外鼻 外鼻的骨性支架:由鼻骨、额骨鼻突、上颌骨额突组成。
鼻骨左右成对,中线相接,上接额骨鼻突,两侧与上颌骨额突相连。鼻骨下缘、上颌骨额突内缘及上颌骨腭突游离缘共同构成梨状孔(pyriform aperture)。 外鼻软骨性支架:由鼻中隔软骨(septal cartilage)、侧鼻软骨(lateral nasal cartilage)、大、小翼软骨(alar cartilage)等组成。各软骨之间为结缔组织所联系。 大翼软骨左右各一,底面呈马蹄形,各有内外两脚,外侧脚构成鼻翼的支架,两内侧脚夹鼻中隔软骨的前下构成鼻小柱的主要支架(图1-2)。 图1-2 外鼻骨和软骨支架 鼻尖、鼻翼及鼻前庭皮肤较厚,且与皮下组织及软骨膜粘连紧密,并富有皮脂腺、汗腺,为粉刺、痤疮和酒渣鼻的好发部位,当疖肿炎症时,稍有肿胀,疼痛较剧。 外鼻的静脉经内眦静脉及面静脉汇入颈内、颈外静脉,内眦静脉与眼上静脉、眼下静脉相通,最后汇入颅内海绵窦。面静脉无瓣膜,血液可上下流通,当鼻或上唇(称危险三角区)患疖肿处理不当或随意挤压,则有可能引起海绵窦血栓性静脉炎等严重颅内并发症的危险(图1-3)。
鼻及鼻窦的解剖
鼻及鼻窦的解剖(一) 鼻(nose)由外鼻、鼻腔、鼻窦三部分构成。外鼻位于面部中央。鼻腔是位于两侧面颅之间的腔隙,其上、后、旁由左右成对的鼻窦环绕,与颅前凹、颅中凹、口腔和眼眶紧密眦邻,仅由一层薄骨板相互隔开,故严重的鼻外伤可伴发其周围结构的外伤,鼻疾病亦可向邻近器官扩散。鼻窦开口于鼻腔,两者粘膜互相移行连为一整体。 一、外鼻 外鼻(external nose)由骨、软骨构成支架,外覆软组织和皮肤,略似锥形,有鼻根(nasal root )、鼻尖(nasal apex)、鼻梁(nasal bridge)、鼻翼(nasal alae)、鼻前孔(anterior nares,nostril)、鼻小柱(nasal columella)、等几个部分(图1-1)。 图1-1 外鼻 外鼻的骨性支架:由鼻骨、额骨鼻突、上颌骨额突组成。 鼻骨左右成对,中线相接,上接额骨鼻突,两侧与上颌骨额突相连。鼻骨下缘、上颌骨额突内缘及上颌骨腭突游离缘共同构成梨状孔(pyriform aperture)。 外鼻软骨性支架:由鼻中隔软骨(septal cartilage)、侧鼻软骨(lateral nasal cartilage)、大、小翼软骨(alar cartilage)等组成。各软骨之间为结缔组织所联系。 大翼软骨左右各一,底面呈马蹄形,各有内外两脚,外侧脚构成鼻翼的支架,两内侧脚夹鼻中隔软骨的前下构成鼻小柱的主要支架(图1-2)。 图1-2 外鼻骨和软骨支架
鼻尖、鼻翼及鼻前庭皮肤较厚,且与皮下组织及软骨膜粘连紧密,并富有皮脂腺、汗腺,为粉刺、痤疮和酒渣鼻的好发部位,当疖肿炎症时,稍有肿胀,疼痛较剧。 外鼻的静脉经内眦静脉及面静脉汇入颈内、颈外静脉,内眦静脉与眼上静脉、眼下静脉相通,最后汇入颅内海绵窦。面静脉无瓣膜,血液可上下流通,当鼻或上唇(称危险三角区)患疖肿处理不当或随意挤压,则有可能引起海绵窦血栓性静脉炎等严重颅内并发症的危险(图1-3)。 图1-3 外鼻静脉与海绵窦的关系 鼻及鼻窦的解剖(二) 二、鼻腔 鼻腔(nasal cavity)为一顶窄底宽的狭长腔隙,前起前鼻孔,后止于后鼻孔,与鼻咽部相通。同鼻中隔分隔为左右两腔,每侧鼻腔包括鼻前庭及固有鼻腔两部分。 (一)鼻前庭(nasal vestibule) 位于鼻腔最前部,由皮肤复盖,富有皮脂腺和汗腺,并长有鼻毛,鼻前庭皮肤与固有鼻腔粘膜交界处称为鼻阈。 (二)固有鼻腔 通称鼻腔,有内、外、顶、底四壁。 1.内壁:即鼻中隔(nasal septum),由鼻中隔软骨(septal cartilage)、筛骨正中板,又称筛骨垂直板(perpendicular plate of ethmoid bone)及犁骨(vomer)组成(图1-4)。
