2014-9-25计算肠外营养液配置

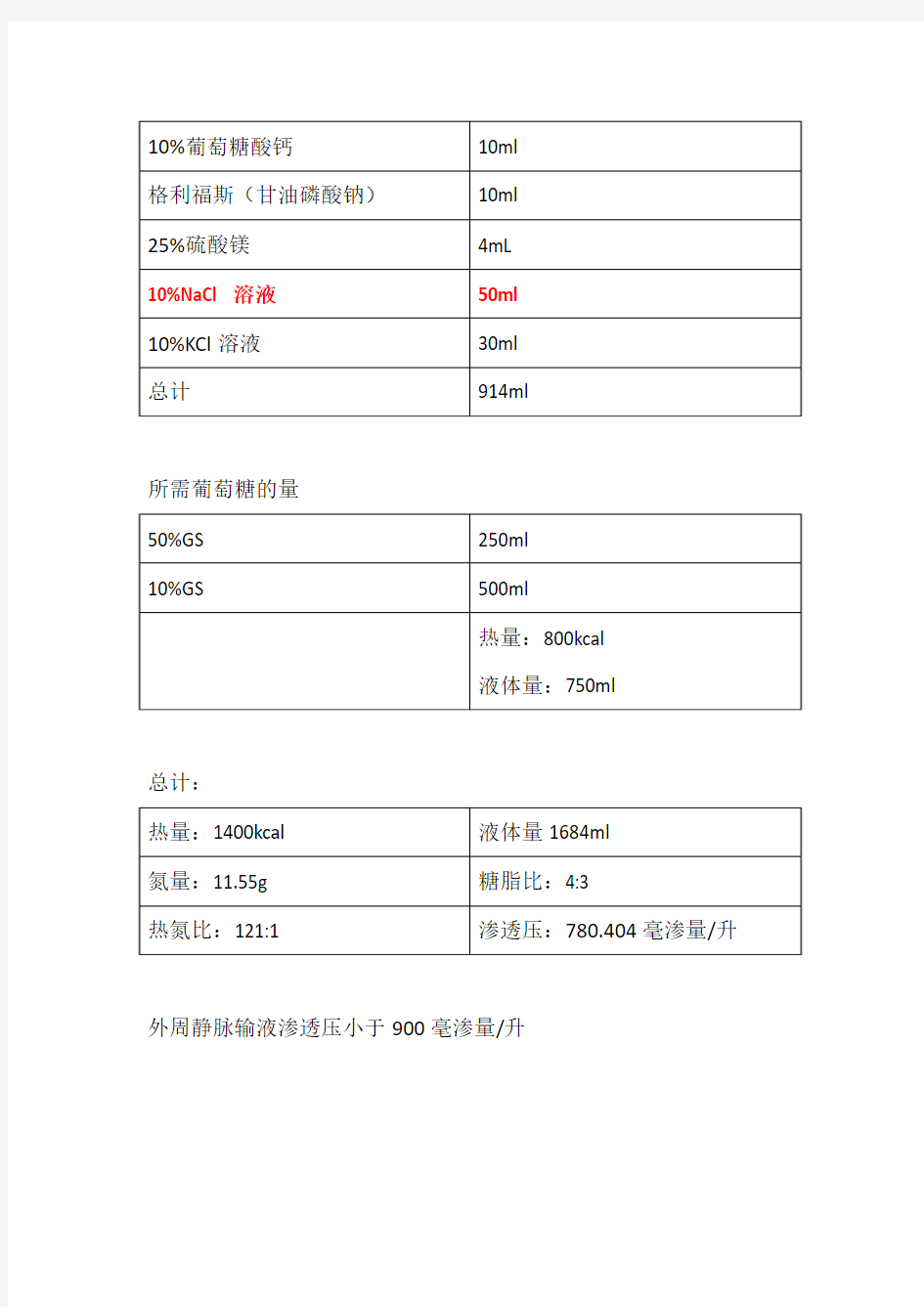
液体量=2000ml
瑞素:500ml
1.预计能量:1500kcal
2.根据糖脂比:6:4 ,预计葡萄糖900Kcal,30%脂肪乳200mL(600kcal)
3. 热氮比100~150:1,氮量:10~15g,青少年建议为15g
4. 复方氨基酸(20AA)500mL,氮量为7.65,
丙胺酰谷氨酰胺(20g)100ml,氮量3.9g,
总氮量为11.55g。
5.水溶性维生素、脂溶性维生素,安达美、格利福斯,10%葡萄糖酸钙各一支
6.调整电解质
氯化钠每天生理需要量4.5g (50ml)
钾缺乏量(mmol/L)=[正常血清钾(4.5mmol/L)-测得值]×0.4×体重(kg)=(4.5-3.0)×0.4×47.5=28.5mmol/L
换算成10%KCl溶液:28.5÷13.4 ≈2.1g(30mL)
所需葡萄糖的量
总计:
外周静脉输液渗透压小于900毫渗量/升
操作步骤:
严格无菌操作
1. 用70%酒精擦试超净工作台。
2. 按医嘱或营养处方单准备好药品。从传递窗接收排药者已排好的静脉输液药品;核对标签内容是否与药品相符。
3. 检查一次性静脉营养输液袋包装是否密封完整、有效期等是否合格后才能使用。
4.将不含磷酸盐的电解质、微量元素、胰岛素加入到复方氨基酸中,充分混匀,以避免局部浓度过高。
5. 将磷酸盐加入到葡萄糖溶液中,充分振荡均匀。
6. 关闭静脉营养输液袋的所有输液管夹,然后分别将输液管针头插入葡萄糖溶液和氨基酸溶液中,倒转这两种输液容器,悬挂在水平层流工作台的挂杆上,先打开氨基酸溶液输液管夹,再打开葡萄糖溶液输液夹,待葡萄糖和氨基酸溶液全部流入到“全合一”营养输液袋后,关闭输液管夹。
7. 翻转“全合一”营养输液袋,使这两种溶液充分混匀。
8. 将脂溶性维生素加入水溶性的维生素(粉剂)中,充分溶
解后加入脂肪乳,混匀。
9. 最后连接第3根输液管针头到含有维生素的脂肪乳中,打开输液管夹,边放边摇晃输液袋,在脂肪乳全部流入到“全合一”营养输液袋后,关闭输液管夹。
10. 轻轻摇动静脉营养输液袋,使内容物充分溶解后,将“全
合一”营养输液袋口朝上竖起,打开其中一路输液管夹,待袋子中多余的空气排出后关闭输液管夹。
11. 用密封夹关闭“全合一”营养输液袋口,拆开输液管,用备用的塑料帽关闭“全合一”营养输液袋袋口。
12. 挤压“全合一”营养输液袋,排出袋内空气,并观察是否有液体渗出,如有则须丢弃。
13. 所有这些操作均应在水平层流工作台上进行,并严格按照无菌操作技术操作,保持处于“开放窗口”。
14. 将配方标签贴在“全合一”营养输液袋表面,签名认可后,传递外送到成品间,由药师检查核对。
15. 药师应仔细检查有无发黄、变色、出现浑浊、沉淀、剂量等现象出现,如有则须丢弃核对结束后,将“全合一”营养输液袋装入避光袋中交给病区,如不马上使用,则应放入冰箱中冷藏保存。
16.留样:“全合一”溶液配制完毕后,应常规留样,保存至患者输注该混合液完毕24小时后。
17.保存:避光,无脂肪乳剂的混合营养液尤应注意避光。建议现配现用,如不马上使用,则应暂时放入冰箱中冷藏(4℃-8℃)保存。国产聚氯乙烯袋建议24小时内输完。
肠外营养能量计算
营养代谢 一、机体能量储备 机体能量储备包括糖原、蛋白质和脂肪。 糖原的含量有限,供能仅约(900Kcal),只占一天正常需要的1/2左右。 体内无储备的蛋白质,均是各器官、组织的成份,若蛋白质作为能源而被消耗,必然会使器官功能受损。 体脂则是体内最大的能源仓库,贮量15kg,饥饿是消耗脂肪以供能,对组织器官的影响不大。 机体能量的需要,按Harris-Benedict公式计算基础能量消耗(basal energy expenditure,BEE) 男性BEE(kal)=+×W+××A 女性BEEkal)=+×W+××A W:体重,H:身高,A:年龄 1、产热效能:1g糖=1g蛋白质=4kcal,1g脂肪=9kcal 2、所需能量:1kcal=, 一般病人=20~30kcal/kg/d, 危重病人=30~40kcal/kg/d, 一般情况下推荐的非蛋白热卡和氮之比为150∶1 临床上常采用下列公式计算肿瘤患者的每日能量需要量: 日能量需求=25~30千卡/千克×体重(千克)×年龄系数×活动系数(AF)×体温系数(TF) (年龄系数为:18~60岁,60~70岁,70岁以上。 AF为:卧床,卧床和室内活动,轻体力活动。 TF为:38℃,39℃,≥40℃~。) 85%~90%的能量来自非蛋白质,维持氮平衡所需的蛋白质及能量供应均应充足。 3、蛋白需要量=1g/kg/d,体内蛋白质约含氮16%,1g氮=蛋白质 4、糖脂肪混合性能源中:糖/脂=1~1,非蛋白热/氮=150/1 另外,简易的估计热量需要方法:机体每天所需热量为7531~8368KJ(1800~2000kcal),以公斤体重计,每天基本需要量为(25kcal) 机体热量来源:15%来自氨基酸,85%来自碳水化合物及脂肪。在营养支持时,非蛋白质热量(kcal)与氮量(g)之比为100~150:1 营养状态的评定:
最新肠外营养液的配制管理规定(建议收藏)
肠外营养液的配制管理规定 为规范本院临床科室肠外营养液分散调配操作规程,根据《静脉用药集中调配质量管理规范》、《静脉用药集中调配操作规程》及临床《肠外与肠内营养》(第2版),制定本规定。 一、全静脉营养又称肠外营养(PN),即从胃肠道外途径供给患者所需的全部营养成分,其所用的营养液称为静脉营养液,即将机体所需的营养要素按一定的比例和速度,以静脉滴注方式,直接输入体内的注射剂。它可为患者提供足够的热量及人体组织或组织修复所需的必需和非必需氨基酸、脂肪酸、维生素、电解质、微量元素,使患者在不能进食或高代谢的情况下,仍能维持良好的营养状况,增进自身免疫力,促进伤口愈合,帮助机体渡过危险病程。......感谢聆听 二、全静脉营养有单瓶串输与“全合一”营养输注两种给药方式。鉴于“全合一”营养液有利于代谢、输入均匀、使用方便、可减少污染和避免单独输注可能发生的不良反应和并发症的诸多优点,应积极推广“全合一”营养药物治疗方式。......感谢聆听 三、“全合一”营养液的成分包括水、碳水化合物、氨基酸、脂肪、维生素以及电解质和微量元素。 四、“全合一”营养液的混合配制应设立专用的配制室,配制过程应在100级层流洁净台上进行。 五、要在洁净、无菌的环境中,由经过无菌和“全合一”营养液调配技术培训和取得资格认证的药学或护理人员按照标准流程配制。......感谢聆听 六、为了保证肠外营养混合液中各成分(尤其是脂肪乳剂中的乳糜微粒)的稳定性,避免配制过程中的污染,必须建立与遵循完善的配制规则与程序,包括处方规范化书写与核对,配制环境准备、配制药物准备、配制步骤等。......感谢聆听 七、调配标准流程 1、首先将不含磷酸盐的电解质、水溶性维生素和微量元素加入到复方氨基酸中,充分混匀,以避免局部浓度过高。......感谢聆听 2、将磷酸盐加入到葡萄糖溶液中,并充分振荡混匀。 3、关闭EVA(乙烯乙酸乙酰酯)或PVC(聚氯乙烯)静脉营养输液袋的所有输液管夹,然后分别将输液管连接到葡萄糖溶液和氨基酸溶液中,倒转这两种输液容器,悬挂在水平层流工作台的挂杆上,打开这两根输液管夹,待葡萄糖溶液和氨基酸溶液全部流
肠外营养液有关数据要求
肠外营养液(TPN)有关数据要求 TPN的组成:TPN的一般组成包括糖(5%GS、10%GS、50%GS)、脂肪(MCT、LCT、MCT/LCT、结构脂肪乳)、氨基酸(普通氨基酸、肝安、肾安)、电解质(10%Nacl、10%Kcl、25%MgS04、%乳酸钠、10%葡萄糖酸钙)、维生素(脂溶性维生素、水溶性维生素、复合维生素)、微量元素。处方中不应单用其中几种,特别是不单用脂肪乳或氨基酸。此外,肝素钠、雷尼替丁、磷制剂。 肠外营养液(TPN)有关数据要求: 1、液体量规定:一般方法:液体量:1500ml/20kg体重,体重每增加1kg,一般液体量增加20ml液体。可视临床情况加以调整,鼻胃管引液、腹泻、烧伤、创伤需增加液体量;肝病、肾病、心肺疾病、闭合性脑外伤需减少液体量,但总体积一般不少于1500ml。成人每天需水量30~40ml/Kg/d,儿童每天需水量50~100ml/Kg/d。 2、葡萄糖浓度规定:若液体量需要限制,可以配合使用5%、10%葡萄糖和50%葡萄糖注射液。葡萄糖在TPN中的比例(g/ml)一般应小于23%,最好小于15%,PN稳定,如外周途径则<10%,减少刺激。 3、能量规定和糖脂比:非蛋白质热卡由葡萄糖和脂肪提供,能量的需要量取决于病人的基础代谢和病情需要,一般在1800~4000 kcal,每日推荐供能20~30Kcal/Kg/d。糖与脂肪热量的1:1~2:1,能量供给应循序渐进式,如从20 kcal/kg/日逐增,对于严重应激病人,短期内予以“允许的摄人不足”(permissive under feeding) 反而对病情有利。肿瘤患者糖:脂肪供能少于1:1或倒置,高糖代谢增加脂肪供能,胰岛功能或肺功能受损者,应降低葡萄糖的热卡比;血脂偏高者,应适当降低脂肪乳的热卡比,而脂代谢失常、休克、急性胰腺炎患者要禁用脂肪。非蛋白质热卡中的脂肪与糖的比例:按规范,脂肪供能占PN应<50%,一般30~50%,每日不超过2g/d;糖供能占PN的50%~70%,每日不超过7g/d。 4、热卡计算方法:a)葡萄糖:1g=4Kcal(千卡)b)脂肪:1g=9Kcal(千卡)20%脂肪乳:1ml=2Kcal(250ml=500Kcal);20%橄榄油脂肪乳:1ml=2Kcal(250ml=500Kcal);20%结构脂肪乳:力文:1ml=(250ml≈500Kcal);20%中/长链脂肪乳:乔光卡路:1ml=(250ml≈500Kcal);力能:1ml=(250ml≈500Kcal);ω-3鱼油脂肪乳:尤文:1ml=(100ml≈100Kcal) 5、氨基酸计算方法:复方氨基酸(18AA-Ⅱ)%(乐凡命)14gN/L(250ml=);复方氨基酸(18AA-Ⅲ)% L(250ml=);丙氨酰谷氨酰胺(力太、玺太)32gN/L(100ml=);复方氨基酸(9R)%(肾安)L(250ml=);复方氨基酸(17AA-H)(绿甘安)(500ml=);复方氨基酸(20AA-H)10%(安平)L(500ml=) 6、非蛋白质热卡与氨基酸氮比例:非蛋白质热卡包括葡萄糖、脂肪的贡献。非蛋白质热卡与氨基酸氮比例=150~200(Kcal):1g(高应激状况、高蛋白质需要时可达到100:1)。 7、氨基酸规定:1g氮=6.25g蛋白质,正常蛋白需要量约1g/Kg/d,每天需提供的氨基酸量约1~1.5g/Kg体重,氨基酸氮量0.15g~0.2g/Kg/d(肿瘤患者0.12g~0.15g/Kg/d),感染病人应增加氮量,降低非蛋白热卡(100kcal:1g),肾衰和氮质血症病人应减少氮量,提高非
肠外营养液(TPN)的配置
肠外营养液(TPN)的配置 一、TPN的计算 1.根据患者的情况计算每日所需能量。 计算: a. 基础能量消耗(BEE):Harri-Benedict公式:男BEE(kcal/d)=66.47+13.75W+5.0H-6.76A 女BEE(kcal/d)=655.10+9.56W+1.85H-4.68A (W:体重(kg);H:身高(cm);A:年龄(年)) b. 总能量消耗(TEE)(kcal/d)=BEE*应激指数*活动指数 应激指数(超过BEE的百分比) 大手术10~20 感染20 骨折20~40 外伤40~60 败血症60 烧伤60~100 活动指数(超过BEE的百分比) 卧床20 下床30 或无应激25kcal/d 轻度应激28kcal/d 中度应激30kcal/d 重度应激35kcal/d 或总能量消耗约=25~30kcal/(kg*d) 2.根据患者的情况计算每日所需蛋白质(氨基酸)的量 无应激,正常基础代谢0.8g/(kg.d)住院患者,轻度应激1~1.2g/(kg.d)中度应激 1.2~1.5 g/(kg.d)重度应激 1.5~2.0 g/(kg.d)或 无应激至轻度应激氮需要量:0.15g/(kg.d)热氮比:150~190:1 蛋白质:0.7~1.0 g/(kg.d)中度应激氮需要量:0.20g/(kg.d)热氮比:150:1 蛋白质:0.7~1.0 g/(kg.d)重度应激氮需要量:0.30g/(kg.d)热氮比:120~150:1 蛋白质:0.7~1.0 g/(kg.d) 蛋白质的需要量:6.25 * 氮的需要量(g/(kg.d)) 3.计算每日所需脂肪乳的需要量 脂肪乳可占机体总能量摄入的20%~50%。可提供1.2~1.5g/(kg.d)的脂肪乳 脂肪乳的量:0.2~0.3*总能量/10(g/d) 脂肪乳的液体量10%脂肪乳:0.2~0.3*总能量/1.1(ml)
肠道外营养管理规范
. 肠道外营养管理规范 肠外营养(PN)是经静脉途径供应病人所需要的营养要素,包括热量(碳水化合物、脂肪乳剂)、必需和非必需氨基酸、维生素、电解质及微量元素。肠外营养分为完全肠外营养和部分补充场外营养。目的是使病人在无法正常进食的状况下仍可以维持营养状况、体重增加和创伤愈合,幼儿可以继续生长、发育。静脉输注途径和输注技术是肠外营养的必要保证。 一.适应证 肠外营养的基本适应证是胃肠道功能障碍或衰竭者,也包括需家庭肠外营养支持者。 (一)肠外营养疗效显著的强适应证 1.胃肠道梗阻 2.胃肠道吸收功能障碍:①短肠综合征:广泛小肠切除>70% - 80%;②小肠疾病:免疫系统疾病、肠缺血、多发肠瘘;③放射性肠炎;④严重腹泻、顽固性呕吐>7天。 3.重症胰腺炎:先输液抢救休克或MODS,待生命体征平稳后,若肠麻痹未消除、无法完全耐受肠内营养,则属肠外营养适应证。 4.高分解代谢状态:大面积烧伤、严重复合伤、感染等。 5.严重营养不良:蛋白质-热量缺乏型营养不良常伴胃肠功能障碍,无法耐受肠内营养。(二)肠外营养支持有效的适应证 1.大手术、创伤的围手术期:营养支持对营养状态良好者无显著作用,相反可能使感染并发症增加,但对于严重营养不良病人可减少术后并发症。严重营养不良者需在术前进行营养支持7-10天;预计大手术后5-7天胃肠功能不能恢复者,应于术后48h内开始肠外营养支持,直至病人能有充足的肠内营养或进食量。 2.肠外瘘:在控制感染、充分和恰当的引流情况下,营养支持已能使过半数的肠外瘘自愈,确定性手术成为最后一种治疗手段。肠外营养支持可减少胃肠液分泌及瘘的流量,有利于控制感染,改善营养状况、提高治愈率、降低手术并发症和死亡率。 3.炎性肠道疾病:Crohn氏病、溃疡性结肠炎、肠结核等病人处于病变活动期,或并发腹腔脓肿、肠瘘、肠道梗阻及出血等,肠外营养是重要的治疗手段。可缓解症状、改善营养,使肠道休息,利于肠粘膜修复。 4.严重营养不良的肿瘤病人:对于体重丢失≥10%(平时体重)的病人,应于术前7-10天进行肠外或肠内营养支持,直至术后改用肠内营养或恢复进食为止。 . . 5.重要脏器功能不全:①肝功能不全:肝硬化病人因进食量不足致营养负平衡,肝硬化或肝肿瘤围手术期、肝性脑病、肝移植后1-2周,不能进食或接受肠内营养者应给予肠外营养支持(表4-2-1)。②肾功能不全:急性分解代谢性疾病(感染、创伤或多器官功能衰竭)合并急性肾衰竭(表4-2-2)、慢性肾衰透析病人合并营养不良,因不能进食或接受肠内营养而需肠外营养支持(表 4-2-3)。慢性肾衰透析期间可由静脉回输血时输注肠外营养混合液。③心、肺功能不全:常合并蛋白质-能量混合型营养不良。肠内营养能改善慢性阻塞性肺病(COPD)临床状况和胃肠功能,可能有利于心衰病人(尚缺乏证据)。COPD病人理想的葡萄糖与脂肪比例尚未定论,但应提高脂肪比例、控制葡萄糖总量及输注速率、提供蛋白质或氨基酸(至少lg/kg·d),对于危重肺病病人应用足量谷氨酰胺,有利于保护肺泡内皮及肠道相关淋巴组织、减少肺部并发症。④炎性粘连性肠梗阻:围手术期肠外营养支持4-6周,有利于肠道功能恢复、缓解梗阻。 二.禁忌证
肠外营养配比及渗透压的计算
肠外营养配比及渗透压的计算 1.能量的计算:Harris-Bendeict公式至今一直作为临床上计算机体基础能量消耗(BEE)的经典公式: 男:BEE(kcal/d)=66.4730+13.7513W+ 5.0033H-6.7750A 女:BEE(kcal/d)=655.0955+9.5634W+ 1.8496H-4.6756A (W:体重,Kg; H:身高, cm A:年龄,年) 2.每日所需能量的粗略估算: 基础代谢:20kcal/kg 安静基础值:25~30kcal/kg 轻活动:30~40kcal/kg 发热或中等活动:35~45kcal/kg 3.肠外营养配比方案: 一般糖脂比=1:1 a.葡萄糖:占总热量的50%±1g:4Kcal b.氨基酸:氮源(合成蛋白质)1~1.5g/Kg 1g:4Kcal c.脂肪:①热量②必需脂肪酸0.5~1g/Kg(<3g/Kg)1g:9Kcal d.维生素和微量元素 水溶性:复合制剂不能满足需要,需要额外补充VitC及B族维生素 脂溶性:代谢慢,禁食时间>1周,应用 e.水:尿≥800ml,不显失水600ml,粪100ml 1000Kcal=1000-1500ml补水量
总结肠外营养每日推荐量 4.营养液渗透压的计算 营养液渗透压高于1200mOsm/LH2O应给予中心静脉,低于于1200mOsm/LH2O可给予外周静脉。 各种溶液渗透压数值: 1%GS渗透压值为50 mmol/L 5%GS为250 mmol/L
10% GS为500 mmol/L 12.5% GS为631 mmol/L 50% GS为2500 mmol/L 1%NaCl为340 mmol/L 0.9%NaCl 为308 mmol/L 10%NaCl 约为3400mmol/L 10%中型脂肪是129~158 mmol/L(以150 mmol/L计算)20%中型脂肪是258~315 mmol/L(可以300 mmol/L计算)30%长链脂肪酸310 mmol/L 1% 氨基酸为100 mmol/L 5% 氨基酸为500 mmol/L(6.74%AA大约600mmol/L)10%氯化钾为2666 mmol/L 25%硫酸镁约为4166 mmol/L 多种微量元素注射液约为1900 mmol/L 3.实例: 生理盐水13毫升,10%氯化钾1.5毫升,5%氨基酸20毫升,20%脂肪10毫升,10%葡萄糖40毫升,50%葡萄糖液15毫升。 上述液体每100毫升含葡萄糖11.5克、蛋白质1克、脂肪2克。 渗透压值计算: 50%葡萄糖15毫升=(2500 x 0.015)=37.5 mmol
肠外营养液的配制管理规定
肠外营养液的配制管理 规定 Company number:【0089WT-8898YT-W8CCB-BUUT-202108】
肠外营养液的配制管理规定 为规范本院临床科室肠外营养液分散调配操作规程,根据《静脉用药集中调配质量管理规范》、《静脉用药集中调配操作规程》及临床《肠外与肠内营养》(第2版),制定本规定。 一、全静脉营养又称肠外营养(PN),即从胃肠道外途径供给患者所需的全部营养成分,其所用的营养液称为静脉营养液,即将机体所需的营养要素按一定的比例和速度,以静脉滴注方式,直接输入体内的注射剂。它可为患者提供足够的热量及人体组织或组织修复所需的必需和非必需氨基酸、脂肪酸、维生素、电解质、微量元素,使患者在不能进食或高代谢的情况下,仍能维持良好的营养状况,增进自身免疫力,促进伤口愈合,帮助机体渡过危险病程。 二、全静脉营养有单瓶串输与“全合一”营养输注两种给药方式。鉴于“全合一”营养液有利于代谢、输入均匀、使用方便、可减少污染和避免单独输注可能发生的不良反应和并发症的诸多优点,应积极推广“全合一”营养药物治疗方式。 三、“全合一”营养液的成分包括水、碳水化合物、氨基酸、脂肪、维生素以及电解质和微量元素。 四、“全合一”营养液的混合配制应设立专用的配制室,配制过程应在100级层流洁净台上进行。 五、要在洁净、无菌的环境中,由经过无菌和“全合一”营养液调配技术培训和取得资格认证的药学或护理人员按照标准流程配制。 六、为了保证肠外营养混合液中各成分(尤其是脂肪乳剂中的乳糜微粒)的稳定性,避免配制过程中的污染,必须建立与遵循完善的配制规则与程序,包括处方规范化书写与核对,配制环境准备、配制药物准备、配制步骤等。
肠外营养液的配置标准
肠外营养液的配置管理标准 1、用物准备齐全,洗手、戴口罩。配置时严格执行无菌技术操作原 则。操作前治疗室要做好消毒、保持清洁、避免人员流动。 2、严格执行“三查八对”:床号、姓名、药名、剂量、浓度时间、用法及 药物有效期。 3、严格检查静脉营养输液袋的有效期、外包装、输液袋、输液管道是否 密闭,有无破损等。 4、严格核查药物配伍禁忌。最大程度减少维生素C及其他还原性维生素 的氧化反应,在配置完成以后,要排尽营养袋中残存的空气。 5、在加入脂肪乳前,要仔细观察营养液中是否有沉淀或浑浊现象及加入 后有无沉淀或浑浊现象,如有此现象禁止使用。 6、已破乳的肠外营养液严禁使用。 7、要注意输液速度(特别是氨基酸、脂肪乳单独使用时),开始15-20 滴/分,维持速度35-50滴/分。 8、现用现配,24小时内输完,不用时放入4℃冰箱内保存。为减少光敏 感性维生素的降解,在储存和输注过程中,要注意避光。 9、部位:选择血流速度快,走向直且粗大,远离关节的静脉进行穿刺。首选上肢与远端,下肢静脉不作为优选,但儿童除外。应尽可能避免接受放射治疗侧或乳腺切除术等患侧手臂。 配制步骤: 1、营养液根据当日医嘱配制。 2、混合顺序: (1)将电解质溶液、微量元素、胰岛素先加入葡萄糖或氨基酸溶液中。
(2)再将磷酸盐加入另一瓶氨基酸溶液中。 (3)将水溶性维生素和脂溶性维生素混合加入脂肪乳中。 (4)将氨基酸、磷酸盐、微量元素混合液加入脂肪乳中。 (5)最后将脂肪乳、维生素混合加入静脉输液袋中 (6)轻轻摇动三升袋中的混合物,排气后封闭备用。 (7)电解质不宜直接加入脂肪乳剂中。 (8)避免在肠外营养液中加入其它药物。 注:破乳定义:将脂肪乳加入到全胃肠道营养液中以后,有多种因素可能使脂肪乳的油滴相互融合,粒径增大,继而析出肉眼可见的黄色油滴,发生明显的两相分离,此称为脂肪乳的“破乳”。 通辽市医院护理部 2013年7月29日
肠外营养配比及渗透压的计算
肠外营养配比及渗透压的计算 1. 能量的计算:Harris-Bendeict 公式至今一直作为临床上计算机体基础能量消耗(BEE)的经典公式: 男:BEE(kcal /d)=66.4730+13.7513W+ 5.0033H-6.7750A 女:BEE(kcal /d)=655.0955+9.5634W+ 1.8496H-4.6756A (W :体重,Kg; H :身高,cm A :年龄,年) 2. 每日所需能量的粗略估算: 基础代谢: 20kcal/kg 安静基础值:25?30kcal/kg 轻活动:30?40kcal/kg 发热或中等活动: 35?45kcal/kg 3. 肠外营养配比方案: 一般糖脂比=1: 1 a. 葡萄糖:占总热量的50% ±1g:4Kcal b. 氨基酸:氮源(合成蛋白质)1?1.5g/Kg 1g:4Kcal c. 脂肪:①热量②必需脂肪酸0.5?1g/Kg(v 3g/Kg) 1g:9Kcal d. 维生素和微量元素 水溶性:复合制剂不能满足需要,需要额外补充VitC 及 B 族维生素 脂溶性:代谢慢,禁食时间>1 周,应用 e. 水:尿》800ml,不显失水600ml,粪100ml 1000Kcal=1000-1500ml 补水量
总结肠外营养每日推荐量 电解质(肠外营养成人平均日需量) 4. 营养液渗透压的计算 营养液渗透压高于1200mOsm/ LH2O应给予中心静脉,低于于1200mOsm/ LH2O可给予外周静脉。 各种溶液渗透压数值: 1%GS渗透压值为50 mmol/L 5%GS 为250 mmol/L
10% GS 为500 mmol/L 12.5% GS 为631 mmol/L 50% GS 为2500 mmol/L 1%NaCl 为340 mmol/L 0.9%NaCl 为308 mmol/L 10%NaCl 约为3400mmol/L 10% 中型脂肪是129~158 mmol/L (以150 mmol/L 计算)20% 中型脂肪是258~315 mmol/L (可以300 mmol/L 计算)30%长链脂肪酸310 mmol/L 1% 氨基酸为100 mmol/L 5% 氨基酸为500 mmol/L (6.74%AA 大约600mmol/L ) 10% 氯化钾为2666 mmol/L 25% 硫酸镁约为4166 mmol/L 多种微量元素注射液约为1900 mmol/L 3.实例: 生理盐水13毫升,10%氯化钾1.5毫升,5%氨基酸20毫升,20%脂肪10 毫升,10%葡萄糖40 毫升,50%葡萄糖液15 毫升。 上述液体每100 毫升含葡萄糖11.5 克、蛋白质 1 克、脂肪2 克。 渗透压值计算:
肠外营养液(TPN)有关数据要求
肠外营养液(TPN)有关数据要求 TPN 的组成:TPN 的一般组成包括糖(5%GS、10%GS、50%GS)、脂肪(MCT、LCT、MCT/LCT、结构脂肪乳)、氨基酸(普通氨基酸、肝安、肾安)、电解质(10%Nacl、10%Kcl、25%MgS04、11.2%乳酸钠、10%葡萄糖酸钙)、维生素(脂溶性维生素、水溶性维生素、复合维生素)、 微量元素。处方中不应单用其中几种,特别是不单用脂肪乳或氨基酸。此外,肝素钠、雷尼替丁、磷制剂。 肠外营养液(TPN )有关数据要求: 1、液体量规定:一般方法:液体量:1500ml/20kg体重,体重每增加1kg,一般液体量增加20ml液体。可视临床情况加以调整,鼻胃管引液、腹泻、烧伤、创伤需增加液体量;肝病、 肾病、心肺疾病、闭合性脑外伤需减少液体量,但总体积一般不少于1500ml。成人每天需 水量30~40ml/Kg/d,儿童每天需水量50~100ml/Kg/d。 2、葡萄糖浓度规定:若液体量需要限制,可以配合使用5%、10%葡萄糖和50%葡萄糖注射液。葡萄糖在TPN中的比例(g/ml)一般应小于23%,最好小于15%,PN稳定,如外周途径则v 10%,减少刺激。 3、能量规定和糖脂比:非蛋白质热卡由葡萄糖和脂肪提供,能量的需要量取决于病人的基 础代谢和病情需要,一般在1800?4000 kcal,每日推荐供能20~30Kcal/Kg/d。糖与脂肪热 量的1:1?2:1,能量供给应循序渐进式,如从20 kcal/kg/日逐增,对于严重应激病人,短期 内予以"允许的摄人不足”(permissive under feeding)反而对病情有利。肿瘤患者糖:脂肪 供能少于1:1或倒置,高糖代谢增加脂肪供能,胰岛功能或肺功能受损者,应降低葡萄糖的热卡比;血脂偏高者,应适当降低脂肪乳的热卡比,而脂代谢失常、休克、急性胰腺炎患者要禁用脂肪。非蛋白质热卡中的脂肪与糖的比例:按规范,脂肪供能占PN应v 50%,一般 30~50%,每日不超过2g/d ;糖供能占PN的50%~70%,每日不超过7g/d。 4、热卡计算方法:a)葡萄糖:1g=4Kcal (千卡)b)脂肪:1g=9Kcal (千卡)20%脂肪乳:1ml=2Kcal (250ml=500Kcal ); 20%橄榄油脂肪乳:1ml=2Kcal (250ml=500Kcal ); 20%结构脂肪乳:力文:1ml=1.95Kcal (250ml疋500Kcal); 20%中/长链脂肪乳:乔光卡路:1ml=1.95Kcal (250ml ?500Kcal);力能:1ml=1.95Kcal (250ml ?500Kcal); ? -3 鱼油脂肪乳:尤文: 1ml=1.12Kcal (100ml ~ 100Kcal) 5、氨基酸计算方法:复方氨基酸(18AA- II) 8.5% (乐凡命)14gN/L (250ml=3.5gN );复方氨基酸(18AA-川)10.36% 15.2gN/L (250ml=3.8gN );丙氨酰谷氨酰胺(力太、玺太)32gN/L (100ml=3.2gN );复方氨基酸(9R)5.33% (肾安)8.8gN/L (250ml=2.2gN );复方氨基酸(17AA-H )(绿甘安)13.2gN/ (500ml=6.6gN );复方氨基酸(20AA-H )10% (安平)15.3gN/L (500ml=7.7gN ) 6、非蛋白质热卡与氨基酸氮比例:非蛋白质热卡包括葡萄糖、脂肪的贡献。非蛋白质热卡 与氨基酸氮比例=150~200(Kcal):1g (高应激状况、高蛋白质需要时可达到100:1 )。 7、氨基酸规定:1g氮=6.25g蛋白质,正常蛋白需要量约1g/Kg/d,每天需提供的氨基酸量 约1~1.5g/Kg体重,氨基酸氮量0.15g~0.2g/Kg/d (肿瘤患者0.12g~0.15g/Kg/d ),感染病人应增加氮
肠外营养液的配置标准完整版
肠外营养液的配置标准 Document serial number【NL89WT-NY98YT-NC8CB-NNUUT-NUT108】
肠外营养液的配置管理标准 1、用物准备齐全,洗手、戴口罩。配置时严格执行无菌技术操作原 则。操作前治疗室要做好消毒、保持清洁、避免人员流动。 2、严格执行“三查八对”:床号、姓名、药名、剂量、浓度时间、用法 及药物有效期。 3、严格检查静脉营养输液袋的有效期、外包装、输液袋、输液管道是否 密闭,有无破损等。 4、严格核查药物配伍禁忌。最大程度减少维生素C及其他还原性维生素 的氧化反应,在配置完成以后,要排尽营养袋中残存的空气。 5、在加入脂肪乳前,要仔细观察营养液中是否有沉淀或浑浊现象及加入 后有无沉淀或浑浊现象,如有此现象禁止使用。 6、已破乳的肠外营养液严禁使用。 7、要注意输液速度(特别是氨基酸、脂肪乳单独使用时),开始15-20滴/分,维持速度35-50滴/分。 8、现用现配,24小时内输完,不用时放入4℃冰箱内保存。为减少光敏 感性维生素的降解,在储存和输注过程中,要注意避光。 9、部位:选择血流速度快,走向直且粗大,远离关节的静脉进行穿刺。首选上肢与远端,下肢静脉不作为优选,但儿童除外。应尽可能避免接受放射治疗侧或乳腺切除术等患侧手臂。 配制步骤: 1、营养液根据当日医嘱配制。 2、混合顺序:
(1)将电解质溶液、微量元素、胰岛素先加入葡萄糖或氨基酸溶液中。 (2)再将磷酸盐加入另一瓶氨基酸溶液中。 (3)将水溶性维生素和脂溶性维生素混合加入脂肪乳中。 (4)将氨基酸、磷酸盐、微量元素混合液加入脂肪乳中。 (5)最后将脂肪乳、维生素混合加入静脉输液袋中 (6)轻轻摇动三升袋中的混合物,排气后封闭备用。 (7)电解质不宜直接加入脂肪乳剂中。 (8)避免在肠外营养液中加入其它药物。 注:破乳定义:将脂肪乳加入到全胃肠道营养液中以后,有多种因素可能使脂肪乳的油滴相互融合,粒径增大,继而析出肉眼可见的黄色油滴,发生明显的两相分离,此称为脂肪乳的“破乳”。 通辽市医院护理部 2013年7月29日
肠外营养液配制流程
肠外营养液配制流程 评估: 用物准备: 步骤: 一、肠外营养液的配制 (一)配制前准备: 1、环境清洁 2、检查物品是否准备齐全,避免走动过多增加污染机会。 3、检查营养袋外包装有无破损,检查所有营养液有无变质、浑浊,有无絮状物,检查各种药品、用物的有效期,并经2人核对后方可加药。 (二)配制顺序: 1、将微量元素和电解质制剂分别加入氨基酸液及葡萄糖液内。 2、将水溶性维生素、磷酸盐制剂加入葡萄糖液内。 3、用脂溶性维生素乳剂稀释水溶性维生素后,再加入脂肪乳内。 4、将配制好的氨基酸溶剂及配置好的葡萄糖溶液同时混入营养袋内,并用肉眼检查液体有无沉淀。 5、将配制好的脂肪乳加入已装有氨基酸液及葡萄糖的营养袋内。 6、将配制好的溶液轻轻摇匀。 (三)整理用物 (四)洗手,记录。记录配制营养液的时间,在营养液的标签上注明患者的科室、姓名、床号、剂量。
二、肠外营养液的输注及护理 (五)准备用物至患者床旁 (六)选择合适的输注途径:周围静脉、锁骨下静脉、PICC均可。(七)给药前护士应认真核对标签上的信息,确保患者姓名、病案号、瓶子编号、液体配制日期与过期日期。 (八)输注速度开始时低于40ml/h,以后按20ml/h递增,直到所需速度,通常不超过120ml/h。输注过程中。观察患者的神志变化,有无脱水、发热、电解质紊乱及胃肠道反应。 (九)给药后,洗手记录。 (十)停止肠外营养液的输注时,需用生理盐水或肝素盐水进行静脉管路的冲洗。 三、配制静脉营养液时注意事项 1、静脉营养液中不要加入其他药物,除非已有资料报道或临床验证过的可以配伍使用的药物,如西咪替丁和雷尼替丁。 2、配制过程中应避免电解质与脂肪乳剂直接接触,避免钙和磷直接接触。 3、静脉营养液应现配现用,并在24小时内输完,存放时间一般不超过48小时,并且应在4度冰箱中保存。 4、静脉营养液中PH≥5.0,总量≥1.5L,葡萄糖的浓度为10℅~23℅,钠钾等一价阳离子浓度<150MMOL/L,镁离子浓度<3.4MMOL/L,钙离子浓度<1.7MMOL/L。 5、配制过程中严格无菌操作,注意配伍禁忌。
肠外营养治疗的规范及管理规定[1]
肠外营养治疗的规范及配制管理规定 肠外营养治疗的规范 为了规范肠外营养药物在临床上使用合理,控制医保费用的支出,减少药品不良反应的发生,特制定本规定。 一、全胃肠外营养治疗(简称TPN)是指用完全的营养要素由胃肠外途径直接输入到血液中,起到营养支持作用。TPN必须包括所有必需营养素(氨基酸、碳水化合物、脂肪、水、电解质、维生素及微量元素)。 二、严格掌握肠外营养治疗的适应症: 凡不能或不宜经口摄食超过5-7天的病人,都是胃肠外营养的适应症。 (一)消化系统疾病: 1、消化道瘘、气管食管瘘,高位小肠瘘等。 2、炎症性肠病:,如溃疡性结肠炎、克隆氏病。 3、广泛小肠切除后的短肠综合征。 4、急性胰腺炎的非手术治疗或手术前后的营养支持。 5、胃肠梗阻,如贲门癌、幽门梗阻、高位肠梗阻、新生儿胃肠闭锁等。 6、严重营养不良伴胃肠功能障碍者。 (二)、严重创伤、大面积烧伤、破伤风、大范围的手术等患者处于强烈的应激状态,存在严重的分解代谢状态(5-7天内胃肠道无法利用者)。 (三)、严重感染与败血症。 (四)、中度以上营养不良患者必须进行重大手术时,尤其是消化道重建手术的病人,应给予手术前后的营养支持。建议术前营养治疗7~10d。 (五)、急性肾功能衰竭。 (六)、妊娠剧吐与神经性厌食。早孕反应所致的严重恶心、妊娠呕吐超过5~7天。(七)昏迷病人。 (八)晚期肿瘤病人化疗和放疗引起的胃肠管反应等短期内不能由肠内获得营养的患者。(九)其他无肠外营养的禁忌症的:如严重循环、呼吸功能衰竭,严重水、电解质平衡紊乱,肝、肾功能衰竭等;需急诊手术、术前不可能实施营养支持者。 三、肠外营养药及配合肠外营养药包括: 肠外营养药:氨基酸类,脂肪乳剂类;
肠外营养液的配制指引
广医一院全肠外营养混合液配制指引 目录 一引言 二全肠外营养混合液配制的最佳步骤 三注意事项 四解释说明 1 葡萄糖 2 氨基酸 3 脂肪乳 4 丙氨酰-谷氨酰胺 5 电解质 1)一价阳离子 2)二价阳离子 3)三价阳离子 6 维生素 7 微量元素 8 全肠外营养混合液与药物的相容性 五附录 1 我院常用营养类输液成份详细列表 2 全肠外营养混合液主要成分毫渗量查询表 3 参考资料 广医一院全肠外营养混合液配制指引 一引言 全肠外营养混合液(total nutrient admixture,TNA)成份复杂,在配制过程和静脉滴注过程中均存在多种安全隐患,首要隐患包括产生粒径大于5 μm的物质(如固体沉淀和液体乳滴)阻塞病人微血管和维生素降解导致长期依赖肠外营养的病人患维生素缺乏症[1, 2]。 为了降低上述隐患的发生率,本指引通过文献检索、药品说明书和药典查阅等方式,根据本院实际情况,主要从全肠外营养液的稳定性和相容性方面来制定
本指引。本指引所说的全肠外营养液的组成成份包括葡萄糖、氨基酸、脂肪乳、丙氨酰-谷氨酰胺、电解质、维生素、微量元素。除了葡萄糖、氨基酸和脂肪乳为必需成份外,其它成份并不要求每袋全肠外营养混合液都包含在内。 二全肠外营养混合液配制的最佳步骤 第一步加入葡萄糖 第二步加入氯化钠,氯化钾,门冬氨酸镁钾,磷酸盐,胰岛素 第三步加入氨基酸 第四步加入丙氨酰-谷氨酰胺 第五步加入微量元素 第六步加入葡萄糖酸钙 第七步用脂溶性维生素溶解水溶性维生素后加入脂肪乳 第八步将“第七步”所得溶液加入“第六步”所得溶液中 第九步挤出多余空气,并检查袋内有无沉淀产生 三注意事项 1.在配制过程中尽可能多地用轻摇方法混匀内容物,以减少配制和混合过程中 因未将各成分充分稀释而发生沉淀反应的机率。 2.抽取各种针剂的注射器应按稀释的原则分开使用,以免在针管内发生化学变 化。 3.葡萄糖的最高浓度不得超过25 %。 4.氨基酸的最佳浓度范围为2 %~10 %,其最低浓度不得低于2 %。 5.禁止将脂肪乳与葡萄糖溶液、未稀释的电解质和微量元素直接混合。 6.丙氨酰-谷氨酰胺的浓度不得超过3.5 %。
(完整版)肠外营养液的配置及应用
肠外营养液(TPN)的配置及临床应用 一、TPN的定义 即不经口也不经胃管或胃肠造口,而是经静脉输注营养液来供应病人所需要的全部营养物质。 二、TPN的适应症及禁忌症 1、适应症:(1)胃肠道梗阻; (2)胃肠道吸收功能障碍; (3)重症胰腺炎; (4)高分解代谢状态:大面积烧伤、严重复合伤、感染等; (5)严重营养不良的肿瘤病人。 2、禁忌症:(1)胃肠道功能正常,适应肠内营养。 (2)心血管功能或严重代谢紊乱需要控制者。 (3)需急诊手术,不因应用TPN而耽误时间。 (4)不可治愈、无存活希望、临终或不可逆昏迷病人 三、TPN的处方组成 TPN处方主要包含糖类、脂肪、氨基酸、维生素、电解质及微量元素等成分,此外可根据病情需要加入胰岛素等药物。 通常情况TPN的处方总液量为1.5L-2.5L。 1.糖类: 是主要热能来源,每克葡萄糖代谢可产热量4.1Kcal。TPN处方中葡萄糖含量为5%-25%。 对于创伤应激和糖尿病患者行TPN支持时需加用外源性胰岛素,一
般用量为4-8克糖比1个单位胰岛素。 2.脂肪: 脂肪乳一般浓度为10%、20%,每克可产热量9.3Kcal,且可帮助脂溶性维生素的吸收。 3.氨基酸: 人体所需氨基酸可分为必需氨基酸、半必需氨基酸和非必需氨基酸三类。为使人体保持正氮平衡.所输氨基酸输液中必须含有各一定比例的复方制剂,即非必需氨基酸与必需氨基酸总氮盈之比为2:l或3:1。 4. 维生素: 在体内作为辅酶或辅基的组成成分参于代谢过程,使机体各有关生化反应能正常进行。分脂溶性和水溶性两大类。现在常用于TPN的多数为复合维生素制剂。 5. 电解质: 最常使用的有10%KCl和10%NaCl。成人每天的输入量分别为Na+40~160 mmol。K+60~100mmol。 6. 微量元素: 长期TPN支持的患者可因微量元素的摄入不足而导致机体不适。现在使用的一般为多种微量元素的复合制剂。 四、TPN的配置 (一) 配制前准备: 1、与药品有关的准备及检查
肠外营养治疗要求规范
肠外营养治疗规范 肠外营养(parenteral nutrition,PN)是经静脉途径供应病人所需要的营养要素,包括能量物质(碳水化合物、脂肪乳剂)、必需和非必需氨基酸、维生素、电解质及微量元素。目的是使病人在无法正常进食的状况下仍可以维持营养状况、使体重增加和创伤愈合,幼儿可维持生长、发育。肠外营养分为完全肠外营养和部分补充肠外营养。全部营养从肠外供给称全胃肠外营养(total parenteral nutrtion,TPN)。肠外营养的途径有周围静脉营养和中心静脉营养。 一、肠外营养治疗适应症: 肠外营养是临床营养治疗的重要组成部分,凡是需要营养治疗,但又不能或不宜接受肠内营养治疗的患者均为肠外营养治疗的适应症。 (一)基本适应症: 胃肠道功能障碍或衰竭患者 1.肠功能衰竭:胃肠道梗阻(贲门癌、幽门梗阻、肠梗阻)、胃肠道吸收面积不足(短肠综合征、肠瘘等)、小肠疾病(Crohn’s病、肠结核、小肠缺血性病变等)、放射性肠炎、严重腹泻及顽固性呕吐等; 2.重症胰腺炎 3.高代谢状态危重病人:大面积烧伤、严重复合伤、感染等; 4.蛋白质-能量营养不良合并脏器功能衰竭、严重感染、某些恶性肿瘤或创伤者5.严重腹泻、顽固性呕吐>7天; 6.大剂量化疗、放疗或接受骨髓移植病人; 7.大手术、创伤的围手术期:营养支持对营养状态良好者无显著作用,相反可能使感染并发症增加,但对于严重营养不良病人可减少术后并发症。严重营养不良者需在术前进行营养支持7-10天;预计大手术后5-7天胃肠功能不能恢复者,应于术后48h内开始肠外营养支持,直至病人能有50%的肠内营养或进食量;8.重要脏器功能不全: ①肝功能不全:肝硬化病人因进食量不足易导致营养不良,肝硬化或肝肿瘤围手术期、肝性脑病、肝移植后1~2周,不能进食或接受肠内营养者不足50%者应
2014-9-30计算肠外营养液配置
液体量=1200ml 1.预计能量:1000kcal 2.根据病情,只能由葡萄糖提供全部能量:1000kcal。 3.氮量:3AA氨基酸,250ml 总氨基酸:10.65g 5.水溶性维生素、脂溶性维生素,安达美、格利福斯,10%葡萄糖酸钙各一支 6.调整电解质 氯化钠每天生理需要量4.5g (50ml) k+的生理需要量为40 mmol,每1g氯化钾的含钾量为13.4mmol。因此,所需kcl为40÷13.4=2.9g,由于肠内营养剂瑞素补充量为0.6g。因此,建议10%kcl为20ml。
所需葡萄糖的量 总计: 热量:1000kcal 液体量1264ml 监测肝肾功能、电解质及血糖血脂水平。
操作步骤: 严格无菌操作 1. 用70%酒精擦试超净工作台。 2. 按医嘱或营养处方单准备好药品。从传递窗接收排药者已排好的静脉输液药品;核对标签内容是否与药品相符。 3. 检查一次性静脉营养输液袋包装是否密封完整、有效期等是否合格后才能使用。 4.将不含磷酸盐的电解质、微量元素、胰岛素加入到复方氨基酸中,充分混匀,以避免局部浓度过高。 5. 将磷酸盐加入到葡萄糖溶液中,充分振荡均匀。 6. 关闭静脉营养输液袋的所有输液管夹,然后分别将输液管针头插入葡萄糖溶液和氨基酸溶液中,倒转这两种输液容器,悬挂在水平层流工作台的挂杆上,先打开氨基酸溶液输液管夹,再打开葡萄糖溶液输液夹,待葡萄糖和氨基酸溶液全部流入到“全合一”营养输液袋后,关闭输液管夹。 7. 翻转“全合一”营养输液袋,使这两种溶液充分混匀。 8. 将脂溶性维生素加入水溶性的维生素(粉剂)中,充分溶 解后加入脂肪乳,混匀。 9. 最后连接第3根输液管针头到含有维生素的脂肪乳中,打开输液管夹,边放边摇晃输液袋,在脂肪乳全部流入到“全合一”营养输液袋后,关闭输液管夹。
肠外营养液的配置标准
肠外营养液得配置管理标准 1、用物准备齐全,洗手、戴口罩。配置时严格执行无菌技术操作原 则。操作前治疗室要做好消毒、保持清洁、避免人员流动。 2、严格执行“三查八对”:床号、姓名、药名、剂量、浓度时间、用法及 药物有效期。 3、严格检查静脉营养输液袋得有效期、外包装、输液袋、输液管道就是 否密闭,有无破损等。 4、严格核查药物配伍禁忌。最大程度减少维生素C及其她还原性维生素 得氧化反应,在配置完成以后,要排尽营养袋中残存得空气。 5、在加入脂肪乳前,要仔细观察营养液中就是否有沉淀或浑浊现象及加 入后有无沉淀或浑浊现象,如有此现象禁止使用。 6、已破乳得肠外营养液严禁使用。 7、要注意输液速度(特别就是氨基酸、脂肪乳单独使用时),开始15-20 滴/分,维持速度35-50滴/分。 8、现用现配,24小时内输完,不用时放入4℃冰箱内保存。为减少光敏 感性维生素得降解,在储存与输注过程中,要注意避光。 9、部位:选择血流速度快,走向直且粗大,远离关节得静脉进行穿刺。首选上肢与远端,下肢静脉不作为优选,但儿童除外。应尽可能避免接受放射治疗侧或乳腺切除术等患侧手臂。 配制步骤: 1、营养液根据当日医嘱配制。 2、混合顺序: (1)将电解质溶液、微量元素、胰岛素先加入葡萄糖或氨基酸溶液中。(2)再将磷酸盐加入另一瓶氨基酸溶液中。
(3)将水溶性维生素与脂溶性维生素混合加入脂肪乳中。 (4)将氨基酸、磷酸盐、微量元素混合液加入脂肪乳中。 (5)最后将脂肪乳、维生素混合加入静脉输液袋中 (6)轻轻摇动三升袋中得混合物,排气后封闭备用。 (7)电解质不宜直接加入脂肪乳剂中。 (8)避免在肠外营养液中加入其它药物。 注:破乳定义:将脂肪乳加入到全胃肠道营养液中以后,有多种因素可能使脂肪乳得油滴相互融合,粒径增大,继而析出肉眼可见得黄色油滴,发生明显得两相分离,此称为脂肪乳得“破乳”。 通辽市医院护理部 2013年7月29日 附: 1、置管后得护理: (1)留置时间应为72~96h。封管液肝素浓度:50u/ml,若老年、肿瘤等血液高凝得病人可100u/ml。透明贴膜无卷边、脱落。 (2)注意保护穿刺肢体,不输液时,也要尽量避免肢体下垂姿势,以免因重力作用致使回血堵管,对能离床活动得病人应避免使用下肢静脉。 (3)每次输液前后,均应检查穿刺部位及静脉走向有无红肿,询问病人有无疼痛、不适,重视病人得主诉。如有异常,及时拨管再做局部
肠外营养能量计算
1、产热效能:1g糖=1g蛋白质=4kcal,1g脂肪=9kcal 2、所需能量:1kcal=, 一般病人=20~30kcal/kg/d, 危重病人=30~40kcal/kg/d, 一般情况下推荐的非蛋白热卡和氮之比为150∶1 临床上常采用下列公式计算肿瘤患者的每日能量需要量: 日能量需求=25~30千卡/千克×体重(千克)×年龄系数×活动系数(AF)×体温系数(TF)(年龄系数为:18~60岁,60~70岁,70岁以上。 AF为:卧床,卧床和室内活动,轻体力活动。 TF为:38℃,39℃,≥40℃ ~。) 85%~90%的能量来自非蛋白质,维持氮平衡所需的蛋白质及能量供应均应充足。 3、蛋白需要量=1g/kg/d,体内蛋白质约含氮16%,1g氮=蛋白质 4、糖脂肪混合性能源中:糖/脂 =1~1,非蛋白热/氮=150/1 另外,简易的估计热量需要方法:机体每天所需热量为7531~8368KJ(1800~2000kcal),以公斤体重计,每天基本需要量为(25kcal) 机体热量来源:15%来自氨基酸,85%来自碳水化合物及脂肪。在营养支持时,非蛋白质热量(kcal)与氮量(g)之比为100~150:1 营养状态的评定: 人体测量体重低于标准体重的15%,提示存在营养不良 三甲基组氨酸测定:尿中其值越大,反应体内分解亢进,负氮平衡明显
内脏蛋白测定:白蛋白、转铁蛋白、前白蛋白 淋巴细胞计数 <1500常提示营养不良 氮平衡试验 创伤感染后的代谢变化 创伤感染时视其严重程度,REE可增加20%~40%. 大面积烧伤,REE才会增加50%~100% 通常的择期手术,REE的增幅度不大,约10%左右. 二、营养支持原则 评估手术病员的营养状况:对于重度营养不良或营养预后指数大于40的病员,要给予营养支持。对于中度负氮平衡、免疫力相对缺乏者,应尽量给予营养支持,轻度营养不良者,一般暂不给营养支持。 急症手术病员不可能做到营养状况改改善后手术 总热量供应除用上述25~30kcal(105~125kj)/kg?d,还可以用HB公式计算。非蛋白质热量(kcal)与氮量(g)之比为100~150:1。有建议总热量中三种营养素比例为蛋白15%~20%,糖50%~65%、脂肪20%~30% 营养补充途径不外乎肠外及肠内。 手术创伤一般经历应激、缺血、缺氧、感染等相互交叉的病变过程,释放一系列炎症介质,可以引起脏器功能损害。代谢营养支持应结合其他措施调理这些反应,不使之过低或过高,促进手术创伤的修复。 三、肠外营养 1.肠外营养制剂 脂肪乳剂:10%、20%30% Intralipid 10%20% Lipofundin 下列情况应慎用或禁用:脂肪代谢异常、脂肪栓塞倾向、肝和(或)肾功能不全、胰腺炎伴高脂血症、肺部疾病、休克、脓毒血症、酸碱失衡、凝血障碍。 脂肪乳剂的副作用:其一,输注过快时或偶有过敏反应,表现寒战、发热、胸痛、气急发绀、心悸。其二,长期应用,有类似脂肪过量的表现,高血脂、肝肿大、肝功能异常、淤积性黄疸、脂肪浸润、血小板及白细胞减少 2.氨基酸制剂: 凡命氨基酸注射液:平衡型氨基酸,含氮量高,营养支持效果较确实,渗透压适中。 氨命复14S注射液 18-AA
