丙肝标志物的临床意义

丙肝病毒标志物的临床意义
检验科:郭洪晨
一丙型肝炎病毒抗体(HCV-Ab/抗-HCV)
抗-HCV是丙肝病毒感染筛查和诊断较为常用的检测指标,目前多抗原(HCV Core 、NS3 、NS4和NS5抗原)包被的检测试剂(第3代抗-HCV)平均“窗口期”是70天,也就是说人体感染丙肝病毒大约70天以后产生的抗体滴度才能达到试剂检测最低限,70天之前要么没有产生抗体,要么抗体滴度过低不足以被检出,窗口期容易出现漏检的情况。
抗-HCV不是保护性抗体,不能中和或清除丙肝病毒,对人体亦没有保护作用,该抗体阳性只是提示感染了丙肝病毒。丙肝病毒感染者即便自愈或治疗后抗HCV也不一定阴转,仍可持续阳性多年甚至终生。
注意:《丙型肝炎防治指南》(2015年更新版)中明确指出一些自身免疫性疾病患者可出现抗-HCV 假阳性;血液透析和免疫功能缺陷或合并HIV 感染者可出现抗-HCV 假阴性,这些患者和可能处于窗口期的急性丙肝患者加测HCV- RNA有助于确诊。
二丙型肝炎病毒核心抗原(HCV cAg)
丙肝核心抗原检测“窗口期”大约是14天, 与HCV- RNA具有较好的相关性,是间接反应体内病毒载量和复制程度的指标,阳性代表体内存在丙肝病毒,有一定的传染性。
丙肝核心抗原检测适用于丙型肝炎抗HCV血清阳转前“窗口期”感染者及免疫受损或先天性免疫缺陷群体如HIV感染者、长期透析的肾病患者、器官移植患者或先天性免疫功能缺陷的丙肝感染者的筛查。
三丙型肝炎病毒核糖核酸(HCV- RNA)
HCV- RNA是反应丙肝病毒载量和复制情况的直接指标,检测“窗口期”一般是7-11天。
HCV-RNA 定量检测适用于HCV 现症感染的确认、抗病毒治疗前基线病毒载量分析,以及抗病毒治疗过程中及治疗结束后的应答评估。
注意:HCV-RNA是单股正链RNA,本身不稳定;自然界中到处存在大量的RNA酶,加之RNA又不耐高温,所以容易降解,易出现假阴性,不能仅凭一次阴性结果就排除诊断,至少需要在不同时间连续检测两次,结果都阴性才能排除丙肝病毒现症感染。
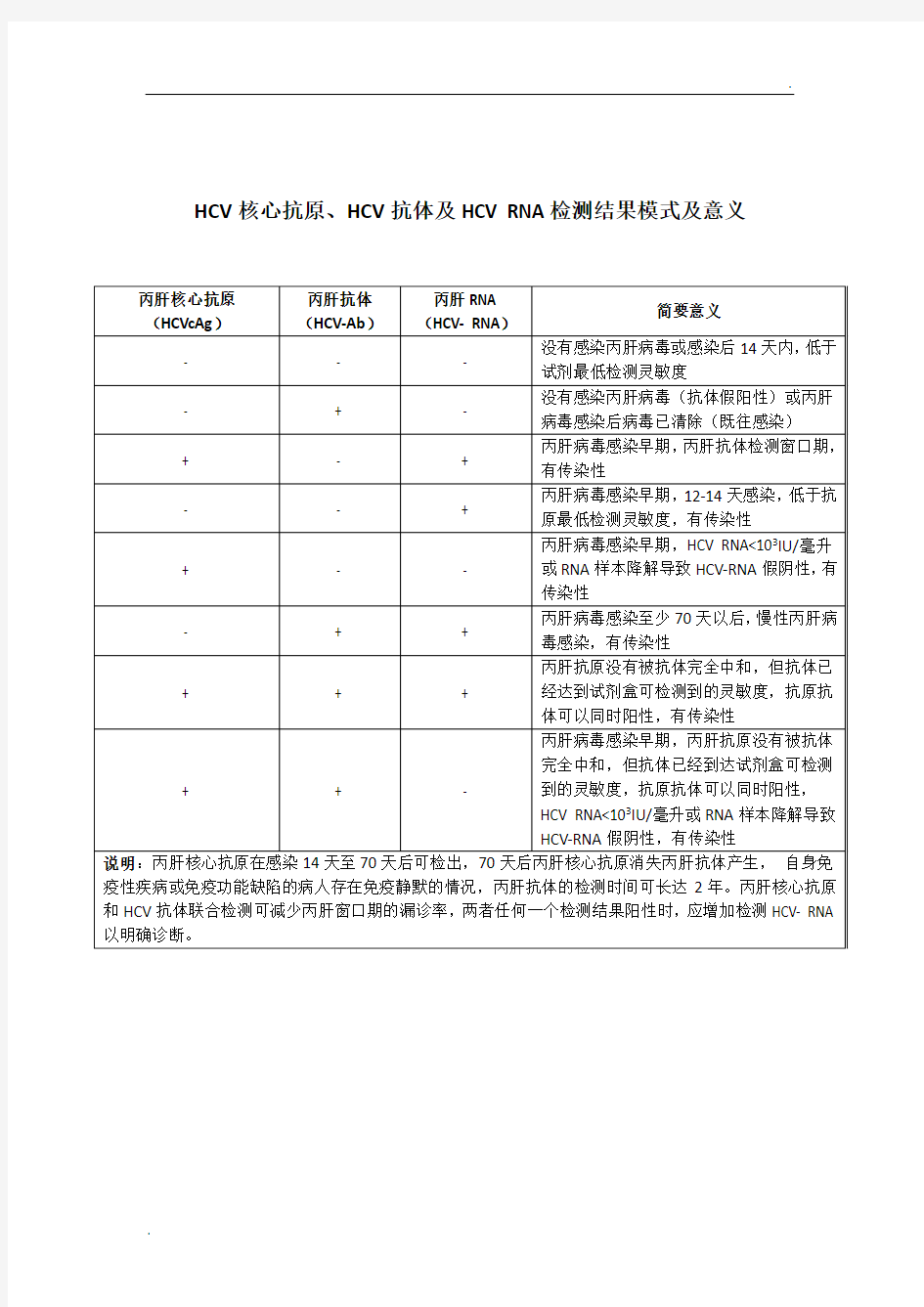
HCV核心抗原、HCV抗体及HCV RNA检测结果模式及意义
各种肿瘤标志物及其临床意义
各种肿瘤标志物及其临床意义为方便大家学习记忆肿瘤标志物的参考意义现总结归纳如下:甲胎蛋白(AFP):60%~70%原发性肝癌患者甲胎蛋白可升高,为肝癌的早期诊断提供重要依据特别是有乙肝、肝硬化的患者应定期监测。 癌胚抗原(CEA):胃肠道肿瘤,特别是肠癌,癌胚抗原会升高。癌胚抗原对手术后监测有重要意义,肠癌患者经过治疗癌胚抗原可下降或恢复正常,如果手术后癌胚抗原持续升高,就要考虑复发转移的可能,所以应定期监测。 前列腺特异抗原(PSA):广泛应用于前列腺癌的肿瘤标志物,65岁以上老年男性特别要注意,前列腺癌与前列腺肥大症状相似,两者都有尿频、尿急、排尿困难、夜尿增多等表现,如果出现这些症状,务必检测前列腺特异抗原,以排除是否患有前列腺癌。 糖类抗原19-9(CA19-9):对于诊断胰腺癌的临床应用价值较高,高敏性为91.7%,特异性为85% 糖类抗原125(CA-125):80%~90%女性卵巢癌患者糖类抗原125可升高。但也有不少非卵巢癌的恶性肿瘤可升高,如胰腺癌、肝癌、胃肠癌、乳腺癌。 化验患者血液或体液中的肿瘤标志物,可在肿瘤普查中早期发现肿瘤,并观察肿瘤治疗的疗效以及判断患者预后。目前临床上常用的肿瘤标志物有:
1)甲胎蛋白(AFP)为原发性肝癌、睾丸癌、卵巢癌等肿瘤的标志物; 2)癌胚抗原(CEA)为消化系统肿瘤、肺癌、乳腺癌等肿瘤的标志物; 3)糖类抗原125(CA125)为卵巢癌等肿瘤的标志物; 4)糖类抗原153(CA153)为乳腺癌等肿瘤的标忐物; 5)糖类抗原19-9(CA19-9)为消化系统肿瘤的标志物; 6)糖类抗原724(CA724)为胃癌、卵巢癌等肿瘤的标志物 7)糖类抗原242(CA242)为消化系统肿瘤的标志物; 8)糖类抗原50(CA50)为消化系统肿瘤、乳癌、肺癌等肿瘤的标志物; 9) CYFRA21-1(cy211)为非小细胞肺癌等肿瘤的标志物; 10)神经元特异性烯醇化酶(NSE)为小细胞肺、神经内分泌肿瘤等肿瘤的标志物; 11)前列腺特异性抗原(PSA)为前列腺癌的肿瘤标志物; 12)人绒毛膜促性腺激素(HCG)为胚胎细胞癌、滋养层肿瘤(绒癌、葡萄胎)等肿瘤的标志物: 13)甲状腺球蛋白(TG)为甲状腺癌的标志物 14)铁蛋白 (SF)为消化系统肿蜜、肝癌、乳腺、肺癌等肿瘤的标志物: 15)B2微球蛋白(B2MG)在慢性淋巴细胞白血病、淋巴瘤、骨髓瘤、肺癌、甲状腺癌、鼻咽等患者体液中升高; 16)鱗状细胞抗原(SCC)为宫颈瘟、肺鳞癌、食管癌等肿瘤标志物。目前临床上检测的肿瘤标志物绝大多数不仅存在于恶性肿瘤中,也存在于良性肿瘤、胚胎组织甚至正常组织中。因此,肿瘤标志物有动态
常见乙型肝炎病毒标志物及其检测意义
常见乙型肝炎病毒标志物及其检测意义 乙肝病毒表面抗原(HBsAg): HBsAg是乙肝病毒外壳部分的蛋白质,乙肝病毒感染人体后,便在肝细胞内复制装配,其中外壳部分常有剩余,此剩物进入血液就形成HBsAg血症。由于HBsAg本身不是完整的乙肝病毒,不含核酸,也无DNA 聚合酶活力,故无传染性,但有抗原性。由于它常伴随乙肝病毒的存在,故已被定为现症HBV感染的指标之一。检测HBsAg有助于乙型肝炎的诊断。 在急性乙型肝炎,HBsAg常在感染乙肝病毒后6-12周出现,当氨基转移酶(ALT、AST)或胆红素开始上升时,HBsAg滴度达到高峰;当症状出现后HBsAg滴度开始下降,多在发病4-5个月内消失。由于HBsAg 是感染乙肝病毒后出现的第一个乙肝病毒标志物,故常用于急性乙型肝炎的早期诊断。 在乙型肝炎急性症状消失、肝功能恢复后,仍持续阳性者,常提示肝炎慢性化。另外需要指出的是:有相当一部分HBsAg阳性的肝炎病人,其原先可能就有乙肝病毒感染,常表现为无症状带毒者,病情在不知不觉中进展,一旦出现症状,已是慢性乙型肝炎,甚至已是肝硬化了。 HBsAg是乙肝病毒感染的主要指标,但HBsAg阴性并不能排除乙型肝炎,约有5%的乙型肝炎病人出现HBsAg阴性。原因如下:1:急性乙型肝炎HBsAg阴性可能是抗HBs出现前的窗口期,即HBsAg消失,抗HBs尚未出现之际。2:乙肝病毒和丁肝病毒重叠感染,丁肝病毒大量复制,对HBsAg合成有抑制作用。3:乙肝病毒的S基因变异,不表达HBsAg。4:低水平的乙肝病毒感染,其HBsAg阴性是因为目前检测HBsAg 的方法还不够灵敏。另外,即使HBsAg阳性,亦需澄清是否有其他肝炎病毒的混合感染。因甲型和乙型、乙型和丙型、乙型和丁型以及乙型和戊型肝炎病毒均有双重感染。 乙肝病毒表面抗体(抗HBs) 乙肝病毒表面抗原(HBsAg)可使机体产生相应的抗体,即乙肝病毒表面抗体(抗HBs)。抗HBs可作为乙肝病毒既往感染的判断指标。抗HBs在感染乙肝病毒后4-5个月出现,多数病例随着它的出现HBsAg消失,也偶有HBsAg和抗HBs同时出现,或HBsAg消失而抗HBs仍阴性的“窗口”现象。抗HBs是保护性抗体,它的出现多数意味着乙肝病毒感染的恢复,并已产生免疫力。 临床上常遇到单项抗HBs阳性的情况,其出现原因及意义如下: (1)正常人群有5%-10%的人仅检出单项抗HBs,其中大多数滴度较低,多由于非特异性反应反映所致,这种低滴度抗体不能防止乙肝病毒再感染,仍应作为乙肝疫苗接种的对象。少数滴度较高,对乙肝病毒具有免疫力。 (2)在注射乙肝疫苗或高效价乙肝免疫球蛋白(HBIG)后出现单纯抗HBs是正常现象。 (3)婴儿可出现一过性抗HBs阳性,这是因为少数人抗HBs可通过胎盘破损面或分娩过程母血污染而进入胎儿体内。但这种乙肝表面抗体持续时间短暂,仅为数周至数月。 乙肝病毒e抗原(HBeAg) 乙肝病毒e抗原(HBeAg)是乙肝病毒核心部分的可溶性蛋白,一般认为,HBeAg是病毒复制和具有传染性的指标。 在急性乙型肝炎发病早期HBsAg出现阳性后数日至2周,几乎所有病人血清都可检出HBeAg持续阳性,为时短暂,呈一过性,此时传染性最强,如HBeAg持续阳性,提示肝炎慢性化。 在慢性乙型肝炎,HBeAg可与乙肝病毒脱氧核糖核酸聚合酶(DNAP)同时存在,并与血中丹氏(Dane)颗粒密切相关。另外,HBeAg持续阳性,还是慢性乙型肝炎活动期的标志。在HBsAg携带者中,HBeAg持续不消失,提示有肝损害。
肿瘤标志物
肿瘤标志物的临床解析 全网发布:2011-06-23 21:59 发表者:曹水江(访问人次:4326) 肿瘤标志物(tumor marker)定义 1978年NCI提出 1979年确认并开始使用 由肿瘤组织产生的存在于肿瘤组织本身,或分泌至血液或其他体液,或因肿瘤组织刺激,由宿主细胞产生而含量明显高于正常参考值的一类物质。 应当具备:特异性强;敏感性好 肿瘤标志物常用检测技术 免疫学检测技术 酶免疫测定技术, 荧光免疫测定技术, 放射免疫测定技术(RIA), 免疫组织化学技术 分子生物学检测技术 DNA提取技术, DNA杂交技术, 限制性内切酶片段长度多态分析(RFLP),PCR技术 肿瘤标志物分类 蛋白质类肿瘤标志物 甲胎蛋白(AFP)癌胚抗原(CEA)β 2微球蛋白本-周蛋白铁蛋白前列腺特异性抗原甲状腺球蛋白SCC-Ag CYFRA21-1,组织多肽抗原(tissue polypeptide antigen,TPA) 糖类肿瘤标志物 CA19-9 CA50 CA242 CA72-4 CA125 CA15-3(CA-27-29) 酶类肿瘤标记物 α-L-岩藻糖苷酶碱性磷酸酶酸性磷酸酶乳酸脱氢酶神经元特异性烯醇化酶 激素类肿瘤标志物 促肾上腺皮质激素降钙素儿茶酚胺类人绒毛膜促性腺激素 多胺类肿瘤标志物 5-羟色胺 蛋白质类肿瘤标志物(9) 甲胎蛋白(AFP)癌胚抗原(CEA)β 2微球蛋白本-周蛋白铁蛋白前列腺特异性抗原甲状腺球蛋白SCC-Ag CYFRA21-1 甲胎蛋白(AFP) 1956年在人胎儿血清中发现,单链糖蛋白590aa, MW70000, 胎儿6周开始合成,12-15周高峰,出生后1-2年降至成人水平, 正常妊娠中期达90-500ng/ml, 正常参考值:<10ug/L AFP临床意义 (1)原发肝癌 80% AFP>400ng/ml, 原发肝癌近20% AFP正常 (2)病毒性肝炎、肝硬化绝大部分AFP<400ng/ml (3)内胚层癌、畸胎瘤、睾丸癌、卵巢癌、胃癌与其伴肝转移者AFP可升高 (4)妇女妊娠3个月后,AFP开始升高,7-8个月时达高峰,一般在400ng/ml以下,分娩后3周恢复正常
病毒性肝炎血清标志物检查(一)
病毒性肝炎血清标志物检查(一) 【摘要】病毒性肝炎的病原体为肝炎病毒,目前已明确的肝炎病毒有,5种,即甲型肝炎病毒(HAV)、乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)、丁型肝炎病毒(HDV)、戊型肝炎病毒(HEV)。除HBV为双链DNA病毒外,其余均为单链RNA病毒。我国是病毒性肝炎的高发区,尤以HAV、HBV、HCV的感染更为突出。因此,准确、快速地检测肝炎病毒的标志物,对于病毒性肝炎的防治具有重要的意义。临床上根据各种肝炎病毒有特异性的血清标志物,能准确地进行病毒性肝炎的分型。 【关键词】病毒性肝炎血清标志物 (一)甲型肝炎病毒IgM、IgG抗体(抗-HAVIgM、抗-HAIgG) 目前主要通过ELISA检测抗-HAVIgM和抗-HAVIgG两种血清标志物对甲型肝炎进行病原学的检测。 在甲型肝炎感染的早期(发病后几天)血清中即可出现抗-HAVIgM,滴度很快升至峰值并持续2~4周,发病后1~2个月滴度和阳性率下降,于3~6个月消失。因此,抗-HAVIgM阳性,尤其是滴度较高时(>103),常表明急性HAV感染或复发。抗-HAVIgG出现较抗-HAVIgM稍晚,几乎可终身存在,抗-HAVIgG抗体阳性,则表示过去曾受过HAV感染,但体内已无HAV,是一种保护性抗体,可用于甲型肝炎(简称甲肝)的流行病学调查。 (二)甲型肝炎抗原(HAV-Ag) 在粪便或肝组织中检测到HAV-Ag可作为急性甲肝的证据,但检测不到HAV-Ag也不能排除感染甲肝的可能性,因为HAV-Ag的排出期很短,而且通常只在潜伏晚期。 发病前1~2周内,感染者可通过常规粪便检测HAV-Ag而被发现。此时尚未出现ALT/AST 升高,也未出现抗甲肝抗体。早期发现对于预防治疗很重要(在接触者中给予免疫球蛋白预防)。 粪便中HAV-Ag排泄的持续时间与传染持续时间之间的相关性很好。如果粪便HAV-Ag阴性,那么特殊的卫生措施,例如粪便消毒或隔离患者,就势在必行。 (三)乙型肝炎病毒表面抗原(HBsAg) 1.HBsAg是检测HBV感染的主要标志,主要在感染HBV后1~2个月在血清中出现,可以维持数周、数月、数年,也可能长期存在。 2.血清HBsAg阳性提示HBV感染,可见以下几种情况:乙型肝炎潜伏期和急性期;②慢性迁延性肝炎、慢性活动肝炎、肝硬化、肝癌;③慢性HBsAg携带者。 3.HBsAg也可从许多患者的体液和分泌物中测出,如唾液、乳汁、精液、阴道分泌物等。4.HBsAg阴性的HBV感染也有报道,可能与S基因变异使其抗原性和免疫原性改变所致。HBsAg阴性、HBV-DNA阳性的患者中发现其124位的半胱氨基缺失,结果导致HBsAg的分泌障碍。目前,临床检测发现HBsAg和抗-HBs同时阳性的检出率有增高趋势,提示有免疫复合物的形成、HBV多种亚型的交叉感染,以及机体免疫功能紊乱等多种可能。 (四)乙型肝炎病毒表面抗体(抗-HBs) 1.抗-HBs是机体针对HBsAg产生的中和抗体,它是一种保护性抗体,能够清除病毒,防止HBV感染,在急性乙肝中出现最晚,表示机体开始恢复,其抗体可持续多年,滴度与特异性保护作用相平行。 2.抗-HBs阳性意义:既往曾经感染过HBV,但现已恢复,且对HBV有一定的免疫力;②乙肝疫苗接种后已产生抗体。 3.抗-HBs如果以与HBsAg形成免疫复合物的形式出现,提示可能与肝细胞的免疫病理损伤有关。 (五)乙型肝炎病毒e抗原(HBeAg) 1.HBeAg位于Dane颗粒的核心部分,是一种可溶性抗原,其合成受HBV遗传基因调控,
丙肝标志物的临床意义
丙肝病毒标志物的临床意义 检验科:郭洪晨 一丙型肝炎病毒抗体(HCV-Ab/抗-HCV) 抗-HCV是丙肝病毒感染筛查和诊断较为常用的检测指标,目前多抗原(HCV Core 、NS3 、NS4和NS5抗原)包被的检测试剂(第3代抗-HCV)平均“窗口期”是70天,也就是说人体感染丙肝病毒大约70天以后产生的抗体滴度才能达到试剂检测最低限,70天之前要么没有产生抗体,要么抗体滴度过低不足以被检出,窗口期容易出现漏检的情况。 抗-HCV不是保护性抗体,不能中和或清除丙肝病毒,对人体亦没有保护作用,该抗体阳性只是提示感染了丙肝病毒。丙肝病毒感染者即便自愈或治疗后抗HCV也不一定阴转,仍可持续阳性多年甚至终生。 注意:《丙型肝炎防治指南》(2015年更新版)中明确指出一些自身免疫性疾病患者可出现抗-HCV 假阳性;血液透析和免疫功能缺陷或合并HIV 感染者可出现抗-HCV 假阴性,这些患者和可能处于窗口期的急性丙肝患者加测HCV- RNA有助于确诊。 二丙型肝炎病毒核心抗原(HCV cAg) 丙肝核心抗原检测“窗口期”大约是14天, 与HCV- RNA具有较好的相关性,是间接反应体内病毒载量和复制程度的指标,阳性代表体内存在丙肝病毒,有一定的传染性。 丙肝核心抗原检测适用于丙型肝炎抗HCV血清阳转前“窗口期”感染者及免疫受损或先天性免疫缺陷群体如HIV感染者、长期透析的肾病患者、器官移植患者或先天性免疫功能缺陷的丙肝感染者的筛查。 三丙型肝炎病毒核糖核酸(HCV- RNA) HCV- RNA是反应丙肝病毒载量和复制情况的直接指标,检测“窗口期”一般是7-11天。 HCV-RNA 定量检测适用于HCV 现症感染的确认、抗病毒治疗前基线病毒载量分析,以及抗病毒治疗过程中及治疗结束后的应答评估。 注意:HCV-RNA是单股正链RNA,本身不稳定;自然界中到处存在大量的RNA酶,加之RNA又不耐高温,所以容易降解,易出现假阴性,不能仅凭一次阴性结果就排除诊断,至少需要在不同时间连续检测两次,结果都阴性才能排除丙肝病毒现症感染。
肿瘤标志物的临床意义
肿瘤标志物 1、甲胎蛋白(AFP):参考值:<20ng/ml (放免法) <10.9ng/ml (化学发光法) .原发性肝细胞癌>200ng/m1,且渐升高,可达400ng/m1。急慢性活动性肝炎可>100ng/m1,但随转氨酶恢复正常可逐渐降低。 .妊娠、睾丸及卵巢肿瘤、某些消化系肿瘤伴肝转移者水平增高。 2、癌胚抗原(CEA):参考值:放免:<15ng/m1 发光:<5ng/ml .对消化道肿瘤如:胃、结直肠、胰腺、胆囊肿瘤有较好的阳性检出率,亦可作为肺癌、乳腺癌等恶性肿瘤的辅助诊断指标。因其在良恶性疾病间可有交叉,对其特异性有一定影响,但良性病变一般仅有暂时低度增高。亦可作为肿瘤病人的一般追踪随访指标。 3、β2-微球蛋白(β2-Mg): 参考值:血清1.675±0.335ug/ml,尿0.091±0.068ug/ml .体内正常有核细胞均能合成,肿瘤细胞代谢活性增高,至血中水平升高,各类白血病、何杰金氏病、多发性骨髓瘤等诊断为有价值指标。 .亦可作为其它肿瘤辅助指标。血、尿中β2-Mg可作为灵敏的肾功能评价指标。 4、血清铁蛋白(Ferritin,Fer或SF) 参考值:成年男性:28-397ng/ml,女性:6-159ng/m1 .贫血或肝功能异常,可使Fer的水平增高。原发性肝癌患者70%以上Fer水平增高,与AFP联合应用可提高阳性率。 .血液淋巴系统,及其它系统实体肿瘤可有一定程度增高。 5、糖类抗原CA-50:血清中阳性界值:<25U/m1 .广谱肿瘤标志物,主要为胃、结直肠肿瘤,其它消化系统及卵巢、膀胱,前列腺,肺、乳等均有一定阳性率。可作为其它肿瘤标志物的辅助指标。可做为放化疗及术后观察,或复发监测。 6、糖类抗原CA-19-9:血清中阳性界值:<37U/m1 .胰腺癌、胆管癌特异性升高,可大于200-240U/ml以上。胰腺炎,阻塞性黄疸病人可呈轻、中度升高,症状改善可恢复正常,持续高水平应警惕恶性肿瘤的存在。 .结肠癌、胃癌也可有较高阳性率,可与胃肠道肿瘤标志物联合检测,提高阳性率。 .用于肿瘤治疗中追踪、随访,对复发的早期诊断亦有重要价值。 7、糖类抗原CA-724:血清中阳性界值:<6 U/ml .对胃癌的敏感度为60%,亦适合术后及化疗后疗效观察和追踪复发的指标。 .对胆道系统、结直肠、胰腺肿瘤等亦有一定敏感性,可作为联合检测指标。 8、糖类抗原CA-125:血清中阳性界值:<21 U/m1。 .卵巢上皮细胞癌等卵巢肿瘤指标,并有助确定化疗疗程,监视病情发展和预后期。 .对肝癌、肺癌、结直肠癌诊断有一定辅助参考价值. 9、糖类抗原CA-15-3:正常参考值:<38U/ml .乳腺癌治疗后追踪监视的特异指标; .对卵巢癌、子宫内膜癌有一定阳性率。 1O、肺癌抗原CYFRA-21-1:阳性界值:<3.3ng/ml .各类非小细胞肺癌(NSCLC).阳性检出率为70-75%,随临床分期升高。 .可作为肺癌手术和放化疗后追踪早期复发的有效指标。 .对其它肿瘤,如头颈部、乳腺、宫颈、膀胱、消化道肿瘤均有一定的阳性率。 11、神经特异性烯醇化酶(NSE): 参考值:血清:4.7-14.7ng/ml 脑脊液:O.5-2.0ng/ml
精选-肿瘤标志物12项及临床意义
(1) AFP:甲胎蛋白: (2)CEA:癌胚抗原 (3)CA199:糖类抗原199 (4)CA125:癌抗原125 (5)CA153:肿瘤抗原153 (6)CA50:癌抗原50 (7)CA242:糖类抗原242 (8)β2—MG:β2—微球蛋白 (9)Fe Pro:血清铁蛋白: (10)NSE:神经元特异性烯醇化酶 (11)HCG:人绒毛膜促性腺激素 (12)TNF:肿瘤坏死因子 AFP:甲胎蛋白: 甲胎蛋白是一种糖蛋白,英文缩写AFP。正常情况下,这种蛋白主要来自胚胎的肝细胞,胎儿出生约两周后甲胎蛋白从血液中消失,因此正常人血清中甲胎蛋白的含量尚不到20微克/升。但当肝细胞发生癌变时,却又恢复了产生这种蛋白质的功能,而且随着病情恶化它在血清中的含量会急剧增加,甲胎蛋白就成了诊断原发性肝癌的一个特异性临床指标。 检测甲胎蛋白的方法有好几种,放射免疫法测得的甲胎蛋白大于500微克/升、且持续4周者,或甲胎蛋白在200~500微克/升、持续8周者,在排除其它引起甲胎蛋白增高的因素如急、慢性肝炎、肝炎后肝硬化、胚胎瘤、消化道癌症后,需再结合定位检查,如B超、CT、磁共振(MRI)和肝血管造影等即可作出诊断。不过,正常怀孕的妇女、少数肝炎和肝硬化、生殖腺恶性肿瘤等情况下甲胎蛋白也会升高,但升高的幅度不如肝癌那样高。肝硬化病人血清甲胎蛋白浓度多在25~200微克/升之间,一般在2个月内随病情的好转而下降,多数不会超过2个月;同时伴有转氨酶升高,当转氨酶下降后甲胎蛋白也随之下降,血清甲胎蛋白浓度常与转氨酶呈平行关系。如果甲胎蛋白浓度在 500 微克/升以上,虽有转氨酶升高,但肝癌的可能性大,转氨酶下降或稳定,而甲胎蛋白上升,也应高度怀疑肝癌。 甲胎蛋白在肝癌出现症状之前的8个月就已经升高,此时大多数肝癌病人仍无明显症状,肿瘤也较小,这部分患者经过手术治疗后,预后可得到明显改善,故肝硬化、慢性肝炎病人、家族中有肝癌患者的人应半年检测一次。 CEA:癌胚抗原 CEA最初发现于结肠癌和胎儿肠组织中,故名癌胚抗原。CEA升高常见于大肠癌、胰腺癌、胃癌、小细胞肺癌、乳腺癌、甲状腺髓样癌等。但吸烟、妊娠期和心血管疾病、糖尿病、非特异性结肠炎等疾病,15%~53%的病人血清CEA也会升高,所以CEA不是恶性肿瘤的特异性标志,在诊断上只有辅助价值。此外,血清CEA水平与大肠癌的分期有明确关系,越晚期的病变,CEA浓度越高。 97%的健康成人血清CEA浓度在2.5ng/mI以下。
肿瘤标志物临床意义
常见肿瘤标志物的意义 1.甲胎蛋白(AFP) AFP是早期诊断原发性肝癌最敏感、最特异的指标,适用于大规模普查。与ALT结合用于肝炎和肝癌的鉴别。 2.癌胚抗原(CEA) CEA是一种重要的肿瘤相关抗原,70-90%的结肠腺癌患者CEA高度阳性,在其它恶性肿瘤中的阳性率顺序为胃癌(60-90%)、胰腺癌(70-80%)、小肠腺癌(60-83%)、肺癌(56-80%)、肝癌(62-75%)、乳腺癌(40-68%)、泌尿系癌肿(31-46%)。胃液(胃癌)、唾液(口腔癌、鼻咽癌)以及胸腹水(肺癌、肝癌)中CEA的阳性检测率更高。CEA的检测对肿瘤术后复发的敏感度极高,可达80%以上,往往早于临床、病理检查及X光检查。3.癌抗原125 (CA125) CA125是卵巢癌和子宫内膜癌的首选标志物,如果以65U/ml为阳性界限,Ⅲ-Ⅳ期癌变准确率可达100%。CA125迄今为止是用于卵巢癌的早期诊断、疗效观察、预后判断、监测复发及转移的最重要指标。 4.癌抗原15-3(CA15-3) CA15-3是乳腺癌的最重要的特异性标志物。其含量的变化与治疗效果密切相关,是乳腺癌患者诊断和监测术后复发、观察疗效的最佳指标,但要排除部分妊娠引起的含量升高。 5.癌抗原19-9(CA19-9) CA19-9是胰腺癌,胃癌,结、直肠癌、胆囊癌的相关标志物,是至今报道的对胰腺癌敏感性最高的标志物。胃肠道和肝的多种良性和炎症病变,如胰腺炎、轻微的胆汁郁积和黄疸,CA19-9浓度也可增高,但往往呈“一过性”,而且其浓度多低于120U/ml。 6.癌抗原72-4(CA72-4) CA72-4是目前诊断胃癌的最佳肿瘤标志物之一,对胃癌具有较高的特异性,与CA19-9及CEA联合检测可以监测70%以上的胃癌。与其它标志物相比,CA72-4最主要的优势是其对良性病变的鉴别诊断有极高的特异性,在众多的良性胃病患者中,其检出率仅0.7%。CA72-4与CA125联合检测,作为诊断原发性及复发性卵巢肿瘤的标志,特异性可达100%。7.非小细胞肺癌相关抗原(CYFRA 21-1) CYFRA 21-1是非小细胞肺癌最有价值的血清肿瘤标志物,尤其对鳞状细胞癌患者的早期诊断、疗效观察、预后监测有重要意义。CYFRA 21-1也可用于监测横纹肌浸润性膀胱癌的病程,特别是对预计膀胱癌的复发具有较大价值。在疾病的发展过程中,CYFRA 21-1值的变化常常早于临床症状和影像检查。 CYFRA 21-1与良性肺部疾病(肺炎、结核、慢性支气管炎、支气管哮喘、肺气肿)的鉴别特异性比较好。 8.小细胞肺癌相关抗原(神经元特异性烯醇化酶,NSE) NSE被认为是监测小细胞肺癌的首选标志物。小细胞肺癌患者首轮化疗后24-72小时内,由于肿瘤细胞的分解,NSE呈一过性升高。 NSE也可作为神经母细胞瘤的标志物,对该病的早期诊断具有较高的临床应用价值。血清NSE水平的测定对于神经母细胞瘤的监测疗效和预报复发均具有重要参考价值,比测定尿液中儿茶酚胺的代谢物更有意义。 9.总前列腺特异性抗原(TPSA) PSA是前列腺癌的特异性标志物,也是目前公认的唯一具有器官特异性肿瘤标志物,是
肿瘤标志物12项及临床意义
(1) AFP:甲胎蛋白: 令狐采学 (2)CEA:癌胚抗原 (3)CA199:糖类抗原199 (4)CA125:癌抗原125 (5)CA153:肿瘤抗原153 (6)CA50:癌抗原50 (7)CA242:糖类抗原242 (8)β2—MG:β2—微球蛋白 (9)Fe Pro:血清铁蛋白: (10)NSE:神经元特异性烯醇化酶 (11)HCG:人绒毛膜促性腺激素 (12)TNF:肿瘤坏死因子 AFP:甲胎蛋白: 甲胎蛋白是一种糖蛋白,英文缩写AFP。正常情况下,这种蛋白主要来自胚胎的肝细胞,胎儿出生约两周后甲胎蛋白从血液中消失,因此正常人血清中甲胎蛋白的含量尚不到20微克/升。但当肝细胞发生癌变时,却又恢复了产生这种蛋白质的功能,而且随着病情恶化它在血清中的含量会急剧增加,甲胎蛋白就成了诊断原发性肝癌的一个特异性临床指标。
检测甲胎蛋白的方法有好几种,放射免疫法测得的甲胎蛋白大于500微克/升、且持续4周者,或甲胎蛋白在200~500微克/升、持续8周者,在排除其它引起甲胎蛋白增高的因素如急、慢性肝炎、肝炎后肝硬化、胚胎瘤、消化道癌症后,需再结合定位检查,如B超、CT、磁共振(MRI)和肝血管造影等即可作出诊断。不过,正常怀孕的妇女、少数肝炎和肝硬化、生殖腺恶性肿瘤等情况下甲胎蛋白也会升高,但升高的幅度不如肝癌那样高。肝硬化病人血清甲胎蛋白浓度多在25~200微克/升之间,一般在2个月内随病情的好转而下降,多数不会超过2个月;同时伴有转氨酶升高,当转氨酶下降后甲胎蛋白也随之下降,血清甲胎蛋白浓度常与转氨酶呈平行关系。如果甲胎蛋白浓度在 500 微克/升以上,虽有转氨酶升高,但肝癌的可能性大,转氨酶下降或稳定,而甲胎蛋白上升,也应高度怀疑肝癌。 甲胎蛋白在肝癌出现症状之前的8个月就已经升高,此时大多数肝癌病人仍无明显症状,肿瘤也较小,这部分患者经过手术治疗后,预后可得到明显改善,故肝硬化、慢性肝炎病人、家族中有肝癌患者的人应半年检测一次。 CEA:癌胚抗原 CEA最初发现于结肠癌和胎儿肠组织中,故名癌胚抗原。CEA 升高常见于大肠癌、胰腺癌、胃癌、小细胞肺癌、乳腺癌、甲状腺髓样癌等。但吸烟、妊娠期和心血管疾病、糖尿病、非特
肝炎血清标志物的临床意义
课目:病毒性肝炎血清学标志物的临床意义 学时:3学时 方式:多媒体教学 目的:使学生掌握病毒性肝炎的基本分类,熟悉病毒性肝炎的传播途径及各种疾病的实验室特点。 重点:1)乙型病毒肝炎血清学标志物临床常见模式。 2)某些乙肝病毒血清学标志物异常模式的临床意义。 病毒性肝炎血清学检测 近年来,病毒性肝炎广泛传播,严重危害人民健康,已成为主要的社会公共卫生问题。如何有效地防治、控制其传播已是当前医学界研究的重点课题之一。 病毒性肝炎是由嗜肝脏病毒感染引起的,以肝脏炎症损伤和坏死病变为主,伴全身性反应,有急性、慢性、慢性迁延性和慢性活动性等类型的传染性疾病。肝炎病毒侵犯肝脏后,在肝细胞内复制增殖,引起病毒性肝炎。目前已知的有甲、乙、丙、丁、戊、己、庚七种肝炎病毒,最近我国发现第八种-辛型肝炎病毒,日本又发现一种新的输血后肝炎病毒-TTV。另外,一些如EB病毒、巨细胞病毒、黄热病毒、风疹病毒等也可引起肝炎,但一般不列入肝炎病毒范围之内。 一、甲型肝炎病毒检测 甲型肝炎病毒(Hepatitis A virus, HA V)是小核糖核酸病毒科,属于嗜肝RNA病毒属,直径27~30nm,呈球形,无包膜,有蛋白外壳。它存在于被感染人和动物的肝细胞、血浆、胆汁和粪便中。粪—口传播是HA V最主要的传播途径,传染性极强,目前我国人群感染率为70~80%。 机体感染HA V后,可产生HA V抗体,早期为IgM,维持2个月左右,恢复后期出现IgG,可维持多年,对同型病毒的再感染有免疫力。 (二)临床意义 1、HA V-IgM型抗体是感染HA V后的早期抗体,感染后1周即可产生,并在疾病急性期 持续6周;在症状出现前存在于血清中的HA V-RNA通常与抗HA V-IgM的峰值相关,但持续时间短。它可作为诊断急性甲型病毒性肝炎的根据。 2、HA V-IgG型抗体的产生稍晚于IgM型,一般感染HA V3周后能在血中检出,2~5个 月后到达高峰,以后有所降低但长期存在高滴度IgG对诊断HA V感染有参考和辅助价值,低滴度为既往感染指标。 3、HA V-IgA型抗体是在感染HA V后肠道粘膜细胞分泌的局部性抗体,可在感染早期和 急性期病人的粪便中查出。 4、HA V Ag存在于甲型肝炎病毒感染潜伏期和发病早期患者的胆汁和粪便中,具有确诊甲 型病毒性肝炎的价值。当临床表现、流行病学极似甲肝时,而HA V Ag呈阴性,可能是病毒血症期已过,病毒在血中消失,此时应检查抗体,以帮助诊断。 二、乙型肝炎病毒检测 乙型肝炎病毒(Hepatitis B Virus,HBV)属嗜肝病毒科DNA病毒,又称Dane颗粒。HBV 衣壳直径42nm,分核心和外壳两部分,是乙型病毒性肝炎的病原体,可急性发病、持续带病毒感染、症状不明显和迁延不预形成慢性肝炎等。乙肝患者的潜伏期、急性期以及乙肝病毒携带者的血液具有高度传染性,其危害性大于甲肝,少数可导致肝硬化、肝癌。 (一)实验室检测 HBV临床实验室常规检查的是病毒基因产物乙型肝炎病毒表面抗原(HBsAg)、乙型肝炎病毒e抗原(HBeAg),以及机体对这些产物产生的相应的特异性抗体—-乙肝病毒表面抗体
肿瘤标志物临床应用
肿瘤标志物及其临床应用 肿瘤标志物概念 肿瘤标志物是癌细胞在发生过程中产生的一种或几种正常细胞所没有的或含量很低的“特异性”物质,或者是宿主细胞对癌细胞入侵反应所产生的正常细胞成分,但在量或质上与正常细胞或良性疾病相比有显著差异 肿瘤标志物很重要,但目前尚无统一的分类和命名 分类: 细胞肿瘤标志物(cellular Tumor Marker) 主要是指肿瘤组织或肿瘤细胞膜上表达的标志如生长因子、激素受体、癌基因以及抗癌基因表达产物P53等 体液肿瘤标志物(humoral Tumor Marker) 是指由肿瘤组织分泌到外周血和尿等体液物质中中的标志,其浓度高于正常生理水平,如肿瘤相关抗原(CEA、AFP和CA系列抗原)以及肿瘤诱导产生的物质(如CRP) 根据肿瘤标志物的来源、分布、增殖程度 及其与肿瘤的关系,有可分为5类: ⑴原位性肿瘤相关物质:在同类的正常细胞中含量甚微,但当细胞癌变时迅速增加,如一些细胞蛋白、各种细胞的酶。特异性不强。 ⑵异位性肿瘤相关物质:是由突变的肿瘤细胞产生,不是同类正常细胞的组分,如异位性激素、脑癌血ACTH可明显升高。小细胞肺癌时血,NSE明显增加,这类物质表达的特异性较强 ⑶胎盘和胎儿性肿瘤相关物质:在胎儿过程中可升高,当胎儿成长后开始消失,而在成人组织细胞癌变时,这类物质又再次产生或表达;癌胚性物质如CEA、AFP、碱性胎儿蛋白(BFP)
和组织多肽抗原(TPA);癌胎盘性物质,如妊娠蛋白(SP);激素如HCG、酶和同工酶。 ⑷病毒性肿瘤相关物质:可引起人或动物肿瘤生成或细胞恶性转化病毒,分为DNA和RNA 病毒两种,如HTC-1病毒(成人T细胞白血病);EB病毒(伯基特化淋巴瘤),HS病毒(宫颈癌与皮肤癌),HB病毒(肝癌)和人巨细胞病毒等 ⑸癌基因、抗癌基因及其产物:癌基因激活和抗癌基因失活及其产物表达异常,是肿瘤发生和发展的重要标志,如CD117阳性表达,是确诊胃肠间质瘤(GIST)的依据。 综上所述,人体的细胞、组织、血液或体液中有许多物质可作为肿瘤标志物,如酶、激素、抗原、多肽和蛋白质等,广义的肿瘤标志物还 包括肿瘤相关抗原,肿瘤相关基因及其产物等 肿瘤标志物的临床用途 ㈠肿瘤筛查应是一份方便简易的方法,但由于大多数肿瘤标志物同时存在于健康人组、良性疾病组和恶性肿瘤组的循环血液中,而且浓度水平有较大的重叠,其特异性不足以用于癌症普查的过筛试验,只在肿瘤的高发区或有肿瘤家族史的高危人群中作为过筛试验。 ㈡临床诊断:由于大多数肿瘤标志物的特异性和灵敏度尚不够高,难以准确区别恶性肿瘤和良性疾病。标志物浓度轻度升高,可能属于正常范围内的变异,也可见于非恶性疾病。因此,不能单纯依靠某一肿瘤标志物的测定诊断癌症。但作为肿瘤的辅助诊断,特别是肿瘤标志物联合检测,可提高肿瘤诊断的特异性,取得非常成功。 联合检测 一般选择细胞类型相同的肿瘤所共同表达的标志物,有助于鉴定癌的原发部位。 以上皮细胞癌检测盘为例,乳腺癌、卵巢癌肠癌、前列腺癌、胃癌和胰腺癌等来自上皮细胞都含有类似的遗传组分,但由于各种细胞的细胞分化不同,标志物的表达水平有差别,即
73系统精讲传染病病毒性肝炎病人的护理
1.患者男性,54岁,乙肝病毒携带者,请问HBV感染时产生的具有保护性抗体是 A.HBsAg B.HBcAg C.HBsAb D.HBeAg E.HBeAb 【答案】:C 【解析】:考察病毒性肝炎临床表现。HBV感染后体内产生的保护性抗体是HBsAb。 2.乙型肝炎的潜伏期是 A.平均30天 B.平均40天 C.平均50天 D.平均60天 E.平均70天 【答案】:E 【解析】:考察病毒性肝炎临床表现。请记忆乙型肝炎潜伏期是30~180天,平均70天。 3.患者女性。50岁,4年前发现HBsAg(+),近两年来出现ALT升高,伴有食欲下降、乏力,查体:颈部出现蜘蛛痣,未见黄疸,请问下列哪项不是病毒性肝炎的治疗原则 A.综合性治疗 B.以休息、营养为主 C.适当药物治疗 D.避免使用损害肝脏的药物 E.戒烟 【答案】:E 【解析】:考察病毒性肝炎治疗原则。病毒性肝炎目前仍无特效治疗。治疗原则为综合性治疗,以休息、营养为主;辅以适当药物治疗;避免用损害肝脏的药物。
4.关于病毒性肝炎的流行病学表现,下列哪项是错误的 A.甲型肝炎可呈食物型或水型爆发流行 B.母婴垂直传播可见于乙型肝炎 C.家庭内密切接触传播可见于各型肝炎 D.输血后肝炎仅见于乙型肝炎 E.HBsAg阳性者常呈家庭集聚现象 【答案】:D 【解析】:考察病毒性肝炎病因及发病机制。主要经血液途径传播的有乙型肝炎、丙型肝炎及丁型肝炎。 5.患儿女性,6岁,近3天出现低热、伴有食欲不振,恶心呕吐2次,不愿意活动,今日家长发现患儿眼睛发黄来医院就诊,医生经过检查诊断为病毒性肝炎,请问该病人早期护理最主要的是 A.卧床休息 B.保肝药物 C.免疫制剂 D.抗病毒药物 E.维生素类药物 【答案】:A 【解析】:考察急性病毒性肝炎护理措施。该病发病早期,尤其有较深黄疸者,应强调卧床休息,症状明显好转后,逐渐增加活动,卧床可以增加肝脏的血流量,对肝功能的恢复有利。 6.慢性病毒性肝炎病程大约是 A.3个月以上 B.半年以上 C.1年以上 D.2年以上 E.3年以上 【答案】:B
常用肿瘤标志物及临床意义
常用肿瘤标志物及临床意义 全网发布:2011-02-28 07:56:57 发表者:许洪斌 (访问人次:2708) 长久以来,普通大众将恶性肿瘤冠以“不治之症”及“谈癌色变”之称号,同时 也认为某项肿瘤标志物高就证明患了某种肿瘤。这些认知都已很根深根深蒂固 了,但它却是极端错误的。 我们先看看近一个世纪来,医学对恶性肿瘤都做了些什么? 在人类发展历史中,恶性肿瘤曾作为“不治之症”的确在肆意吞噬人类的生命,而人类对它却束手无策。但时至今日,随着肿瘤研究的不断发展,人们对肿 瘤的认识越来越深,防治肿瘤的方法也逐渐增多,并日臻完善。医学家们已能很有把握地说:“恶性肿瘤是能够治疗的”。世界卫生组织顾问委员会早于1981年提出:三分之一的癌症如能早期诊断是可以治愈的,三分之一的癌症是可以 减轻痛苦、延长寿命的。可见治与不治要因病、因期、因人而异。切不可因对 恶性肿瘤怀有恐惧心理而“讳疾忌医”,甚至即便已发现某些肿瘤的可疑征兆,也不愿往这方面想,有意回避医疗检查,最终导致延误病情,治之晚矣。这种惨 痛病例比比皆是。 但是“道高一尺,魔高一丈”,虽然医学有了飞速的发展,在近20年来,经济社会的高速发展,也使得环境、空气、食品、水的污染日渐加剧以及人口的 老龄化导致我国恶性肿瘤发病率急剧上升:据调查,20年来我国恶性肿瘤发病和死亡呈明显上升趋势,年发病人数由90万上升到130万,现有癌症病人200多万,预计到2025年时将上升至270万。卫生部公布2006年恶性肿瘤已成为城乡居民首要死因。它也可以称为危协生命的“头号杀手”。据研究表明:我国恶性肿瘤高发的三大主要原因: 1 环境、空气和水的污染日渐加剧。 2 食品污染严重。3 细菌、病毒性疾病引发恶性肿瘤。 由此可见,肿瘤的高发病率并非是医学的停滞,而是文明社会所带来 的必然结果。恶性肿瘤成为危协人类生命的“头号杀手”已是一个不可争辩的事实,它如同我们身边常见的心脑血管病及其它良性疾病一样成为了常见病,而且大多数恶性肿瘤是可以治疗的。因此,我们没有理由回避恶性肿瘤,不但要坦然对之而且还应该积极了解各种恶性肿瘤的防治,并自觉参与支持环境污染的治 理、保护我们的家园等社会公益活动。 恶性肿瘤虽然可以治疗,但要取得更好的疗效还得早期诊断、早期治疗。 所以,有人会提出能不能发明一种检查,这种检查能很早的发现你是否患有癌症。其实,医学家们就是怀着这种朴素的想法一直在苦苦摸索这种神奇的检查――肿 瘤标志物。不过,肿瘤标志物在目前阶段还达不到人们所想象的神奇高度,但已经有了可喜的发展。因此,我们对它要有正确的理解,合理地应用它,协助肿瘤 的早期检出。 那么什么是肿瘤标志物呢?它们都有什么作用呢? 肿瘤标志物又称为肿瘤Marker,它是在1848年首次发现,于1979年在英国正式命名使用,并确定它的概念:肿瘤标志物是癌细胞分泌或脱落到体液或组
肿瘤标志物检查及其临床意义
肿瘤标志物检查及意义 肿瘤标志物是指癌细胞分泌或脱落到体液或组织中的物质,或是患者对自身体内癌变细胞发生反应而产生并进入到体液或组织中的物质。这些物质,有的是不存在于正常人体内,只见于胚胎时期;有的是存在于正常人体内但含量微弱,患癌症时才超过正常值。通过对肿瘤标志物检测,可以早期预警或辅助诊断、分析病程、指导治疗、监测复发或转移、判断预后等。 1、甲胎蛋白(AFP):在胎儿时期存在,出生后下降,正常人<5微克/升,肝细胞发生癌变后明显升 高,是诊断肝癌的常用指标。一般来说,AFP>500微克/升L时,其诊断肝癌的阳性率可以达到70%~90%,特异性较好。(主要看肝癌) 2、癌胚抗原(CEA):存在于胚胎胃肠黏膜上皮细胞和一些恶性组织的细胞表面,正常人血清值<30 微克/升(不同实验室正常值有差别),CEA升高主要见于(结肠癌),但也见于胰腺癌、乳腺癌、肺癌、甲状腺癌以及某些非癌患者,因此,CEA作为诊断意义并不大,但作为已经明确诊断癌症
并进行手术等治疗后,定期进行检测(2~4周1次),可以帮助分析疗效、判断预后、预测复发已经是否转移有价值。 3、CA19-9:是一种神经节苷酯,没有器官特异性,在多种腺癌中升高,如胰腺癌、肺癌、结肠癌、 胃癌,其中以胰腺、胃、胆管癌的敏感性较高,(是胰腺癌的较可靠标志)。CA19-9测定有助于判断预后,其复发和转移的预测往往先于放射线检查发现。CA19-9与CEA联合检测鉴别胆结石和胆囊癌,还可以提高对胃癌筛选普查的敏感性和特异性。 4、CA12-5:正常胎儿和成人卵巢细胞不表达CA12-5抗原,卵巢癌上皮细胞敏感性高,但特异性 不高,因为它也存在于乳腺、肺、良性和恶性渗出液中。CA12-5与肿瘤复发有关,因此,有助于随访病情,而且它是第二次治疗的重要参考指标。(主要看卵巢癌) 5、CA24-2:在正常的胰腺、结肠黏膜中存在,但很微弱。在胰腺癌和结肠癌中升高,对胰腺癌的 诊断的阳性率高达74%~79%。 6、CA15-3 是监测(乳腺癌)的重要抗原,存在于多种腺癌细胞中,如乳腺癌、肺腺癌、卵巢癌、 胰腺癌等。对乳腺癌的相关性较高,对乳腺癌的敏感性和特异性都高于CEA,因此,主要用于判断乳腺癌的进展和转移、监测治疗和复发。
常用肿瘤标志物及主要临床意义
常用肿瘤标志物及主要临床意义 1.SCCA 鳞状细胞癌相关抗原(≤1.5ng/ml) 0.8 对宫颈鳞癌、肺和头颈部鳞癌诊断和疗效监测,复发监测有重要意义。 2.NSE 神经元特异性烯醇化酶(0-13ug/L)在SCLC、神经母细胞瘤、APUD系统肿瘤均可增高。14.99 3.TPA 组织多肽抗原(0-1ug/L) 为角蛋白8、18、19片段,可反映肿瘤增殖状态,用于膀胱癌、乳腺癌、肺癌、结直肠癌、宫颈癌、卵巢癌和肝胆肿瘤的辅助诊断。 4.TPS组织特异性多肽抗原(≤80u/L) 为角蛋白18片段M3抗原决定簇,是反映肿瘤
细胞分裂和增殖活性的特异指标。与反映肿瘤容量的标志物CA153、CA125、CA199、CEA、PSA等联用,既可反映肿瘤增殖活性,亦可反映瘤负荷大小,在乳腺癌、卵巢癌、肺癌、前列腺癌、膀胱癌、肝癌和胃肠道肿瘤均可增高。5.Cyfra21-1 (0-6ng/L) 89 为细胞角蛋白19片段。Cyfra21-1对鳞癌敏感性76.5%,腺癌47.8%、小细胞肺癌(SCLC)42.1%。在肺鳞癌:I、II、III、VI期分别为60%、88.8%、80%和100%。在恶性胸水和间皮瘤,诊断的敏感性和特异性也较高。 6.CA72-4 肿瘤相关糖蛋白(0-6 u/ml) 53.87 是乳腺癌、胃肠道癌和卵巢癌的标志物。在胃癌和卵巢癌敏感性45-50%,特异性几乎100%。
7.CA242 唾液酸化鞘糖脂抗原(0-20u/ml) 10.17 对胰腺癌和胆道肿瘤的诊断较CA199更具特异性。在结直肠癌、胃癌、卵巢癌、子宫癌、肺癌、头颈部肿瘤等有较高敏感性和特异性。 8.CA199低聚糖类肿瘤相关抗原(0-37u/ml) 10.64 是胰腺癌敏感标志物,与AFP、CEA联用对胃肠道肿瘤的诊断更有价值。在卵巢癌、淋巴瘤、胃癌、肺癌、食道癌和乳腺癌阳性率约30%。 9.CA153 粘蛋白样大分子抗原(0-30u/ml) 7.0 在非转移性乳腺癌有30-40%增高,而转移性乳腺癌有70-80%增高。在肺癌、卵巢癌、胰腺癌、结直肠癌均可升高。
浅析病毒性肝炎血清标志物检查
浅析病毒性肝炎血清标志物检查 摘要】病毒性肝炎的病原体为肝炎病毒,目前已明确的肝炎病毒有,5种,即 甲型肝炎病毒(HAV)、乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)、丁型肝炎病毒(HDV)、戊型肝炎病毒(HEV)。除HBV为双链DNA病毒外,其余均为单链RNA病毒。我国是病毒性肝炎的高发区,尤以HAV、HBV、HCV的感染更为突出。因此,准确、快速地检测肝炎病毒的标志物,对于病毒性肝炎的防治具有重要的意义。 临床上根据各种肝炎病毒有特异性的血清标志物,能准确地进行病毒性肝炎的分型。 【关键词】病毒性肝炎血清学诊断 1 甲型肝炎病毒IgM、IgG抗体(抗-HAV IgM、抗-HAIgG) 目前主要通过ELISA检测抗-HAV IgM和抗-HAV IgG两种血清标志物对甲型肝 炎进行病原学的检测。 在甲型肝炎感染的早期(发病后几天)血清中即可出现抗-HAV IgM,滴度很快升 至峰值并持续2~4周,发病后1~2个月滴度和阳性率下降,于3~6个月消失。因此,抗-HAV IgM阳性,尤其是滴度较高时(>103),常表明急性HAV感染或复发。抗-HAV IgG出现较抗-HAV IgM稍晚,几乎可终身存在,抗-HAV IgG抗体阳性,则 表示过去曾受过HAV 感染,但体内已无HAV,是一种保护性抗体,可用于甲型肝 炎(简称甲肝)的流行病学调查。 2 甲型肝炎抗原(HAV-Ag) 在粪便或肝组织中检测到HAV-Ag可作为急性甲肝的证据,但检测不到HAV- Ag也不能排除感染甲肝的可能性,因为HAV-Ag的排出期很短,而且通常只在潜 伏晚期。 发病前1~2周内,感染者可通过常规粪便检测HAV-Ag而被发现。此时尚未 出现ALT/AST升高,也未出现抗甲肝抗体。早期发现对于预防治疗很重要(在接触 者中给予免疫球蛋白预防)。 粪便中HAV-Ag排泄的持续时间与传染持续时间之间的相关性很好。如果粪 便HAV-Ag阴性,那么特殊的卫生措施,例如粪便消毒或隔离患者,就势在必 行。 3 乙型肝炎病毒表面抗原(HBsAg) 3.1 HBsAg是检测HBV感染的主要标志,主要在感染HBV后1~2个月在血清 中出现,可以维持数周、数月、数年,也可能长期存在。 3.2 血清HBsAg阳性提示HBV感染,可见以下几种情况:①乙型肝炎潜伏期 和急性期;②慢性迁延性肝炎、慢性活动肝炎、肝硬化、肝癌;③慢性HBsAg 携带者。 3.3 HBsAg也可从许多患者的体液和分泌物中测出,如唾液、乳汁、精液、阴 道分泌物等。 3.4 HBsAg阴性的HBV感染也有报道,可能与S基因变异使其抗原性和免疫原性改变所致。HBsAg阴性、HBV-DNA阳性的患者中发现其124位的半胱氨基缺失,结果导致HBsAg的分泌障碍。目前,临床检测发现HBsAg和抗-HBs同时阳性的检出率有增高趋势,提示有免疫复合物的形成、HBV多种亚型的交叉感染,以及机 体免疫功能紊乱等多种可能。 4 乙型肝炎病毒表面抗体(抗-HBs) 4.1 抗-HBs是机体针对HBsAg产生的中和抗体,它是一种保护性抗体,能够
