急性心肌梗死处置流程(全院).(精选)
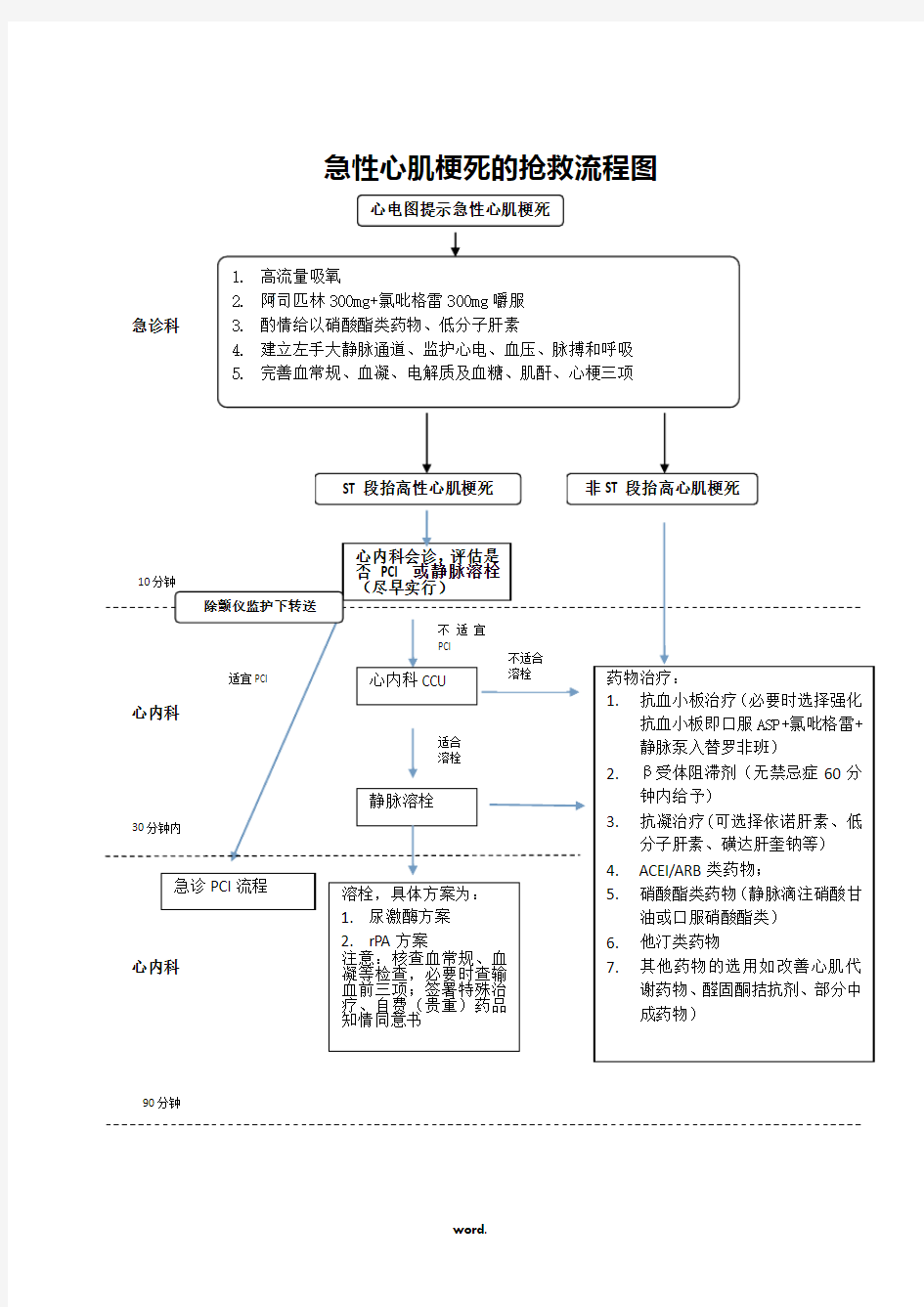
急性心肌梗死的抢救流程图
急诊科
word.
急性心肌梗死抢救流程
急性心肌梗死抢救流程 怀疑缺血性胸痛 紧急评估 1、有无气道阻塞 2、有无呼吸,呼吸的频率和程度 3、有无脉搏,循环是否充分 4、神志是否清楚 气道阻塞 呼吸异常 呼之无反应,无脉搏 1、清除气道异物,保持气道通畅;大管径管吸痰 2、气管切开或者插管 心肺复苏 无上述情况或经处理解除危及生命的情况 稳定后
停止活动,绝对卧床休息,拒探视 大流量吸氧,保持血氧饱和度95%以上 阿司匹林160-325mg嚼服 硝酸甘油0.5mg(舌下含化),无效5-20pg/min静脉滴进 胸痛不能缓解则给予吗啡2-4mg静脉注射、必要时重复 建立大静脉通道、监护心电、血压、脉搏和呼吸 快速评估(<10分钟) 迅速完成12导联的心电图 简洁而有目的询问病史和体格检查 审核完整的溶栓清单(参见《急救流程》一书)、核查禁忌症检查心肌标志物水平、电解质和凝血功能 必要时床边X线检查 回顾初次的12导联心电图 ST段抬高或新出现(或可能新)的LBBB ST段压低或T波倒置
ST段和T波正常或变化无意义 ST段抬高性心肌梗死(STEM) 非ST段抬高心肌梗死(NSTEMI)或高危性不稳定型心绞痛(UA) 中段危性不稳定型心绞痛(UA) 辅助治疗(根据禁忌症调节) β—受体阻滞剂(紧急时改用钙离子拮抗剂如地尔硫卓15-20mg缓慢静脉推注) 氯吡格雷 普通肝素/低分子肝素 血管紧张素酶抑制剂(ACE) 他汀类 不能延迟心肌再灌注治疗 辅助治疗(根据禁忌症调整) 硝酸甘油 β—受体阻滞剂 氯吡格雷
普通肝素/低分子肝素 GPllb/lllα拮抗剂 血管紧张素转换酶抑制剂(ACE) 他汀类 辅助治疗(根据禁忌症调整) 硝酸甘油 β—受体阻滞剂 氯吡格雷 普通肝素/低分子肝素 低危者GPllb/lllα拮抗剂 胸痛发作时间≤12小时 是 溶栓治疗 入院溶栓针剂至血管的时间≤30分钟
急性心肌梗死溶栓疗法指南(最新版)
急性心肌梗死溶栓疗法指南 一、原则 应在急性心肌梗塞发病后,争分夺秒,尽力缩短患者入院至开始溶栓的时间,目的是使梗塞相关血管得到早期、充分、持续再开通。 二、选择对象的条件 1.持续性胸痛≥半小时,含服硝酸甘油症状不缓解。 2.相邻两个或更多导联ST段抬高在肢体导联>0.1mV、胸导>0.2mV。 3.发病≤6小时者。 4.若患者来院时已是发病后6~12小时,心电图ST段抬高明显伴有或不伴有严重胸痛者仍可溶栓。 5.年龄≤70岁。70岁以上的高龄AMI患者,应根据梗塞范围,患者一般状态,有无高血压、糖尿病等因素,因人而异慎重选择。 三、禁忌证 1.两周内有活动性出血(胃肠道溃疡、咯血等),做过内脏手术、活体组织检查,有创伤性心肺复苏术,不能实施压迫的血管穿刺以及有外伤史者。 2.高血压病患者经治疗后在溶栓前血压仍≥21.3/1 3.3kPa(160/100mmHg)者。 3.高度怀疑有夹层动脉瘤者。 4.有脑出血或蛛网膜下腔出血史,>6小时至半年内有缺血性脑卒中(包括TIA)史。 5.有出血性视网膜病史。
6.各种血液病、出血性疾病或有出血倾向者。 7.严重的肝肾功能障碍或恶性肿瘤等患者。 四、溶栓步骤 溶栓前检查血常规、血小板计数、出凝血时间及血型。 (一)即刻口服水溶性阿司匹林0.15~0.3g,以后每日0.15~ 0.3g,3~5日后改服50~150mg,出院后长期服用小剂量阿司匹林。 (二)静脉用药种类及方法: 1.尿激酶(UK):150万IU (约 2.2万IU/kg)用10ml生理盐水溶解,再加入100ml 5%~10%葡萄糖液体中,30分钟内静脉滴入。尿激酶滴完后12小时,皮下注射肝素7500U,每12小时一次,持续3~5天。 2.链激酶(SK)或重组链激酶(rSK):150U用10ml生理盐水溶解,再加入100ml 5%~10%葡萄糖液体中,60分钟内静脉滴入。 3.重组组织型纤溶酶原激活剂(rt-PA):用rt-PA前先给予肝素5000U 静脉滴注。同时按下述方法应用rt-PA: (1)国际习用加速给药法:15mg静脉推注,0.75mg/kg(不超过50mg)30分钟内静脉滴注,随后0.5mg/kg(不超过35mg)60分钟内静脉滴注。总量≤100mg。 (2)近年来国内试用小剂量法:8mg静脉推注,42mg于90分钟内静脉滴注。总量为50mg。rt-PA滴毕后应用肝素每小时700~1000U,静脉滴注48小时,监测APTT维持,在60~80秒,以后皮下注射肝素7500U,每12小时一次,持续3~5天。
版急性心肌梗死急救演练
版急性心肌梗死急救演 练 Document serial number【NL89WT-NY98YT-NC8CB-NNUUT-NUT108】
急性心肌梗死急救演练方案 目的:通过模拟急性心梗急救,规范院内急诊急性心梗病人的急救程序与方法,在急诊流程规定的时限内快速有序完成急诊诊断与急诊处理,提高全科医护人员急性心梗病人的早期救治能力和水平。 总指挥:高秋萍主任宋红护士长 参加人员:本科室全体医务人员 方法: 1.模拟患者本人来诊急性心梗病人就诊 2.演练内容 2.1急救反应:急性胸痛病人优先诊治,开通绿色通道。 护士分诊:胸痛病人诊治优先,送入抢救室,及时通知当值医生。 2.2医疗救助 1.医生:早期诊断并下达医嘱 患者男50岁,因“持续胸痛4小时。”就诊。体温:36.5℃,呼吸:18次/分,脉搏:85次/分,血压:120?/?80mmHg,发育营养正常,平车推入病室,自主体位,查体合作。神志清楚,皮肤粘膜正常,浅表淋巴结未触及肿大,五官正,口唇无发绀,无颈静脉怒张,胸廊对称,双肺呼吸音清,未闻及干湿啰音,叩诊心界不大,心率85次/分,听心律齐,各瓣膜听诊区未闻及杂音,腹平软,无压痛及反跳痛,肝脾未触及,双下肢无水肿。生理反射存在,病理反射未引出。 1.1简要问诊:1.胸痛部位、疼痛性质、持续时间、是否用药、有无缓解 2.与急性胸痛鉴别的有关现病史 3.既往病史、有无类似疼痛的情况、有无高血压病史 4.用药史(阿司匹林、溃疡病、出血等病史及药敏史 1.2查体(能体现鉴别诊断)1.一般情况、生命体征 2.心肺体征:心律、心率、心音、杂音,双肺听诊(排除气胸),双上肢挠动脉搏动 1.3急诊辅助检查:协助护士完成心电图检查:必要时18导 1.4急诊科医师下达口头医嘱:1.体位 2.吸氧 3.阿司匹林300mg、波立维600mg嚼服,瑞脂10mg 口服4.建立静脉通道5.吗啡5mgiv(胸痛剧烈者)6.心电监护7.备除颤仪8.下 达辅助检查医嘱:血常规、心肌早期损伤三项、凝血四项+D二聚体、急诊肾 功能、急诊离子分析等9请心内科会诊 1.5写病历、补录医嘱、书面病危 2.护士 2.1吸氧 2.2测血压、血糖 2.3心电图 2.4静脉通路,复诵并执行药物治疗医嘱 2.5通知化验室采血 2.6心电监护 2.7备除颤仪 2.8通知心内科会诊 3.绿色通道:通知担架队、电梯,通知导管室及手术室做好准备 4.转运:医生护士陪同,持续吸氧,监护,携带抢救药品及器材 5.点评与总结 主任及护士长点评总结经验,指出不足,规范方法,持续改进。
急性心肌梗死溶栓疗法指南
一、原则 应在急性心肌梗塞发病后,争分夺秒,尽力缩短患者入院至开始溶栓的时间,目的是使梗塞相关血管得到早期、充分、持续再开通。 二、选择对象的条件 1.持续性胸痛≥半小时,含服硝酸甘油症状不缓解。 2.相邻两个或更多导联ST段抬高在肢体导联>、胸导>。 3.发病≤6小时者。 4.若患者来院时已是发病后6~12小时,心电图ST段抬高明显伴有或不伴有严重胸痛者仍可溶栓。 5.年龄≤70岁。70岁以上的高龄AMI患者,应根据梗塞范围,患者一般状态,有无高血压、糖尿病等因素,因人而异慎重选择。 三、禁忌证 1.两周内有活动性出血(胃肠道溃疡、咯血等),做过内脏手术、活体组织检查,有创伤性心肺复苏术,不能实施压迫的血管穿刺以及有外伤史者。 2.高血压病患者经治疗后在溶栓前血压仍≥(160/100mmHg)者。 3.高度怀疑有夹层动脉瘤者。 4.有脑出血或蛛网膜下腔出血史,>6小时至半年内有缺血性脑卒中(包括TIA)史。 5.有出血性视网膜病史。 6.各种血液病、出血性疾病或有出血倾向者。 7.严重的肝肾功能障碍或恶性肿瘤等患者。
四、溶栓步骤 溶栓前检查血常规、血小板计数、出凝血时间及血型。 (一)即刻口服水溶性阿司匹林~0.3g,以后每日~0.3g,3~5日后改服50~150mg,出院后长期服用小剂量阿司匹林。 (二)静脉用药种类及方法: 1.尿激酶(UK):150万IU (约万IU/kg)用10ml生理盐水溶解,再加入100ml 5%~10%葡萄糖液体中,30分钟内静脉滴入。尿激酶滴完后12小时,皮下注射肝素7500U,每12小时一次,持续3~5天。 2.链激酶(SK)或重组链激酶(rSK):150U用10ml生理盐水溶解,再加入100ml 5%~10%葡萄糖液体中,60分钟内静脉滴入。 3.重组组织型纤溶酶原激活剂(rt-PA):用rt-PA前先给予肝素5000U 静脉滴注。同时按下述方法应用rt-PA: (1)国际习用加速给药法:15mg静脉推注,kg(不超过50mg)30分钟内静脉滴注,随后kg(不超过35mg)60分钟内静脉滴注。总量≤100mg。 (2)近年来国内试用小剂量法:8mg静脉推注,42mg于90分钟内静脉滴注。总量为50mg。rt-PA滴毕后应用肝素每小时700~1000U,静脉滴注48小时,监测APTT维持,在60~80秒,以后皮下注射肝素7500U,每12小时一次,持续3~5天。 五、监测项目 (一)临床监测项目 1.症状及体征:经常询问患者胸痛有无减轻以及减轻的程度,仔细观察皮肤、粘膜、咳痰、呕吐物及尿中有无出血征象。
8、急性心肌梗死应急预案与处理流程
8、急性心肌梗死应急预案 与处理流程 -标准化文件发布号:(9556-EUATWK-MWUB-WUNN-INNUL-DDQTY-KII
急性心肌梗死应急预案与处理流程 【应急预案】 1、发现患者烦躁不安、心前区压榨样室息感或烧灼样疼痛、口服硝酸甘油无效等急性心肌梗死症状时,嘱绝对卧床休息,不能用力排便,同时通知医生。 2、吸氧3-4L/min,持续心电监护,密切监测病人生命体征及心电图情况,发现异常情况及时报告。 3、迅速建立静脉通道,遵嘱给予溶栓(如尿激酶、链激酶)、纠正心律失常(如利多卡因、 可达龙等)、扩张血管(如硝酸甘油)、止痛(如杜冷丁、吗啡)、抗心源性休克等治疗。 4、需急诊行溶栓治疗及PTCA手术者,做好手术前准备。 5、发生心室颤动时,立即行非同步直流电除颤,必要时安装临时心脏起搏器。 6、采集血标本,监测血肌钙蛋白、心肌酶变化。 7、密切观察并记录意识、心率、心律、血压、呼吸、心电图以及胸痛性质、持续时间等,及时发现并发症,采取措施。 8、做好心理护理与健康指导。 、临床表现:心前区压榨样窒息感或灼烧样疼 1-2小时,、检查异常:心电图表现为宽而深的Q波、ST段 T波倒置,肌钙蛋白、心肌酶 、嘱患者绝对卧床休息,不能用力排便,取适当体、吸氧3-4L/min,持续心电监护; 、迅速建立静脉通道,遵嘱给予溶栓、抗心律失 、急诊行溶栓治疗及PTCA手术者,做好术前准备。、发生心室颤动时,立即行非同步直流电除颤,必 、密切观察意识、心率、心律、血压、呼吸、心电、监测血肌钙蛋白、心肌酶变化; 、观察药物疗效及有无各种并发症的发生; 、做好心理护理与健康指导。 、记录意识、生命征等变化; 、记录用药疗效及不良反应等; 、及时准确记录抢救过程。
急性心肌梗塞抢救流程图
急性心肌梗死抢救流程 1 怀疑缺血性胸痛 2 紧急评估气道阻塞清除气道异物,保持气有无气道阻塞道通畅;大管径管吸痰 有无呼吸,呼吸的频率和程度 呼吸异常 气管切开或者插管有无脉搏,循环是否充分 神志是否清楚 呼之无反应,无脉搏心肺复苏无上述情况或经处理解除危 3及生命的情况后 4 稳定后停止活动,绝对卧床休息,拒探视快速评估(<10 分钟) 大流量吸氧,保持血氧饱和度95%以上迅速完成 12 导联的心电图 160~325mg 嚼服 阿司匹林简捷而有目的询问病史和体格检查 硝酸甘油 0.5mg(舌下含化),无效 5~20μg/min静脉滴注审核完整的溶栓清单(参见《急救流程》一书)、核查禁忌证胸痛不能缓解则给予吗啡 2~4mg 静脉注射,必要时重复检查心肌标志物水平、电解质和凝血功能 10 分钟内建立大静脉通道、监护心电、血压、脉搏和呼吸 必要时床边 X 线检查 5 回顾初次的12 导联心电图 678 ST段抬高或新出现(或可能新)的 LBBB*ST段压低或 T 波倒置ST段和 T 波正常或变化无意义 910 11 ST段抬高性心肌梗死非 ST段抬高心肌梗死( NSTEMI) 中低危性不稳定型心绞痛( UA) 20 分钟内(STEMI)或高危性不稳定型心绞痛( UA) 12 16 19 辅助治疗**(根据禁忌症调节)辅助治疗**(根据禁忌症调整)辅助治疗**(根据禁忌症调整)β-受体阻滞剂(禁忌时改用钙离子拮抗剂如硝酸甘油硝酸甘油 地尔硫卓 15~20mg 缓慢静脉推注)β-受体阻滞剂β-受体阻滞剂 氯吡格雷氯吡格雷氯吡格雷 普通肝素 / 低分子肝素普通肝素 /低分子肝素普通肝素 /低分子肝素 血管紧张素酶抑制剂(ACEI)GPⅡb/ Ⅲ a 拮抗剂低危者 GPⅡ b/ Ⅲa 拮抗剂他汀类血管紧张素转换酶抑制剂( ACEI) 不能延迟心肌再灌注治疗他汀类 20 是是否进展为高中危心绞痛或肌钙1317蛋白转为阳性胸痛发作时间≤12 小时收住监护室进行危险分层,高危:否 否顽固性缺血性胸痛 21 反复或继续 ST段抬高 是收住急诊或者监护病房: 室性心动过速连续心肌标志物检测 14血流动力学不稳定 溶栓治疗反复查心电图,持续 ST段监护 左心衰竭征象(如气紧、咯血、肺啰音) 入院溶栓针剂至血管的时间≤精神应急评估 30 分钟内 30 分钟诊断性冠脉造影 18 早期介入治疗的适应症和时机22 15 介入治疗(有无溶栓禁忌症)存在争议。给予最理想药物治疗如无心肌梗死或缺血证据,允许出院 早期 PCI:入院 -球囊介入≤ 90 分后仍有明显进行性的或反复发生 钟缺血才介入治疗 CABG:(冠状动脉搭桥手术) 90分钟内 LBBB:左房室束支传导阻滞 辅助治疗药物: β-受体阻滞剂:普奈洛尔10~30mg/ 次, 3~4 次/ 日或 1~ 3mg 缓慢静脉注射;美托洛尔 6.25 ~ 25mg Tid 氯吡格雷:首剂300mg,此后 75mg/d ,连续 8 天 普通肝素 60U/kg 静脉注射,后继12U/ (kg·h)静脉滴注;低分子肝素3000~ 5000U 皮下注射, Bid GPⅡb/ Ⅲa 拮抗剂:阿昔单抗0.25mg/kg 静脉推注,继以10μg/(kg·h)静脉滴注12 小时;替罗非班10μg/kg静脉推注,继以 ACEI/ARB:卡托普利 6.25~50mg Tid ,氯沙坦 50~100mg Qd,厄贝沙坦150~300mg Qd 0.15 μg/(kg·min )维持48 小时他汀类:洛伐他汀20~40mg Qn,普伐他汀10~20mg Qn,辛伐他汀20~40mg Qn;也可以选择氟伐他汀、西立伐他汀
急性心肌梗死溶栓方案
秦皇岛市骨科医院内一科 急性心肌梗死的溶栓治疗 溶栓治疗的适应症 1、缺血性胸痛持续>30min,含硝酸甘油不缓解。 2、至少2个相邻的胸前导联或II、III、avF 3个肢体导联中的两个出现ST 抬高0.1mv。 3、发病在12小时内。 溶栓治疗的禁忌症 1、已知的出血倾向。 2、活动性溃疡出血。 3、2个月内的大手术、创伤。 4、出血性脑卒中,6小时-6个月缺血性脑卒中,或TIA。 5、SBE 6、高度怀疑有主动脉夹层动脉瘤。 7、肝或肾功能不全。 8、妊娠。 9、严重的未控制的高血压。 10、最近的头颅外伤,已知的颅内肿物和血管畸形。 11、无法压迫的血管穿刺。 注:短时间(10min)的心肺复苏如无肋骨骨折,不是溶栓的禁忌症。
溶栓药物的选择、剂量和给药方法 选择:1、下壁心梗合并明显的低血压,链激酶不作为首选。 2、年轻,梗死面积大,首选t-PA。 3、病人的经济承受力。 剂量:尿激酶、链激酶:150万u,30min内静脉滴入。 t-PA:总量50mg。先8mg 6分钟静脉推入后,42mg按每分钟0.5mg 静点,共用90min。 再通的判定 (一)冠脉造影:标准的观察时间是溶栓治疗开始后90min梗死相关冠脉血流为TIMI 2-3级灌注时为开通或再通。 (二)临床判定: 1、溶栓治疗开始后2小时内胸痛减轻或消失。胸痛缓解>50%以上。 2、开始给药后半小时内心电图ST段抬高最明显的导联迅速下降>50%。 3、溶栓治疗开始后2-3小时内出现再灌注心律失常。 4、CK-MB峰值提前至发病14小时内,或CK提前至发病16小时内。 注:单独具备1+3不能判定为再通。
急性心梗处理预案[1]
急性心梗处理预案 【概述】 1.定义:急性心肌梗死是指由于冠状动脉急性狭窄或闭塞,供血持续减少或终止,所产生的心肌严重缺血 和坏死。 2.临床表现:持续性心前区或胸骨后或剑突下出现难以忍受的压榨样剧烈疼痛,持续超过30分钟;口含 硝酸甘油不能缓解,伴有出汗,面色苍白和恶心呕吐.可放射至左上肢尺侧,也可向两肩、两上肢、颈部、颏部或两肩胛区放射. 3.诱发因素: 1)精神紧张、情绪激动时:精神紧张、情绪激动时,交感神经兴奋,儿茶酚胺分泌增多,使冠状动脉痉挛, 心肌供血减少,可发生心绞痛甚至心肌梗死。有些人看到亲人因情绪过分激动突发心肌梗死而双手紧捂胸口,猝然倒下,也有因知道将要手术而心情过于紧张而诱发急性心肌梗死。 2)饱餐:饱餐、进食大量脂肪物质等均有诱发急性心肌梗死的危险,尤其多见于老年病人。进食高热量高脂 肪餐后可使血脂浓度突然升高,血液粘滞度增加,引起局部血流缓慢,促使血栓形成而导致急性心肌梗死。 3)便秘,尤其是在老年人中,因排便用力屏气而导致心肌梗死。因排便用力屏气而导致心肌梗死者并非少 见。所以,有冠心病的老年人应注意养成定时排便的习惯,必要时可采取一些润肠通便的措施。 4)寒冷刺激:寒冷刺激,特别是患者长时间外出检查时,未有保暖,引起交感神经兴奋。一方面使血压升高, 心率加快,体循环血管收缩,外周阻力增加,心肌耗氧量增多;另一方面使血管收缩,减少心肌供血量,二者促使心肌缺血,严重而持久的缺血可使心肌坏死。 5)有创操作及检查:冠脉造影可触发粥样硬化斑块破裂、血栓形成而导致持续的心肌缺血,促发心肌梗死。【目的】保护和维持心脏功能,改善心肌血液供应,挽救濒死心肌,缩小心肌梗塞范围,处理并发症防止猝死【适用范围】急性心梗 【应急处理措施】 1、协助患者取平卧位,立即通知医生(值班医生及主管医生)。 2、鼻导管或面罩吸氧,4~5L/min。 3、立即给予心电血压监护,监测体温、脉搏、呼吸、血压,氧饱和度。 4、遵医嘱给予硝酸甘油片舌下含服。 5、迅速建立静脉通路,输液速度宜慢。 6、剧烈疼痛烦躁不安者,安慰患者,遵医嘱给予吗啡皮下注射(不执行口头医嘱),使用前严格二人查对。
急性心肌梗死应急演练方案
急性心肌梗死应急演练方案 急性心肌梗死抢救应急预案演练 一、目的 为提高急性心肌梗死抢救成功率,保障医疗安全,进一步加强医疗质量管理,提高急性危重病例抢救的能力,结合医院实际,开展一场急性心肌梗死抢救应急预案演练。 二、演练时间: 三、地点: 四、演练内容 1、职责分工医生:负责接诊病人患者家属: 护士: A护士A:上氧、建立静脉通道、抽血 B护士B:床旁心电监护、测血压、配置液体注射 C护士C:记录、查对用药患者: 2、演练场景: 2017年2月5日15:00,患者陈某由家属张某送入我院急诊科就诊,A医生接诊病人 (1)患者入院时情况: 患者:陈某男性 60岁,退休人员,汉族,已婚主诉:发作性胸闷、胸痛1年,再发加重3小时现病史:患者1年来活动中出现胸闷、胸痛症状,阵发性发作,放射至左肩左臂,伴心悸、乏力、出汗,休息数分钟或含服速效救心丸后缓解,未进行特殊诊治。3小时前早餐后进行晨练,活动中胸闷、胸痛症状再发加重,疼痛呈持续性发作,
放射至左肩左臂及下颌,伴心前区压迫感、心悸乏力、烦躁不安、出汗、恶心,休息或含服速效救心丸后无明显缓解,家属立即扶送入我院、病程中患者无大小便失禁,精神差。 既往史:有“冠心病”家族史。否认“高血压、糖尿病”病史,无传染病史,无手术、外伤史,无药物过敏史。个人史:吸烟30年余,20支/日。 体格检查:T 37.2℃,P 98次/分,R 22次/分,Bp 110/70mmHg,神志清楚,查体合作,口唇轻度发绀,双肺呼吸音粗,双肺底可闻及细湿罗音,心浊音界正常,心率98次/分,律不齐,可闻及早搏5次/分,未闻及明显杂音,双下肢无水肿。辅助检查:心电图提示:V1-6导联ST段弓背向上抬高0.3-0.5mv,QRS波宽大畸形。 诊断:冠心病,急性广泛前壁心肌梗死,室性早搏,心功能Ⅱ级。(2)10:00进入初步抢救 处置流程: 1. 何铭医生让患者取卧位。 2.嘱护士给以患者低流量吸氧、量血压。护士遵医嘱,予普通鼻导管给氧,浓度1-3L/min。测血压提示:Bp 110/70mmHg。 3. 医生给患者做体格检查及心电图检查,体格检查后提示:口唇轻度发绀,双肺呼吸音粗,双肺底可闻及细湿罗音,心浊音界正常,心率98次/分,律不齐,可闻及早搏5次/分,未闻及明显杂音,双下肢无水肿。心电图提示:V1-6导联ST段弓背向上抬高0.3-0.5mv,QRS 波宽大畸形。根据症状体征、心电图辅助检查,初步诊断:冠心病,
急性心肌梗死急救护理工作流程(医学参照)
急性心肌梗死护理常规 按内科系统及本系统疾病的一般护理常规执行。 【病情观察】 1.病人对有关疾病知识的了解程度、心理状态、自理能力。 2.血压、脉搏、心率、心律变化。 3.有无潜在并发症的发生。 【症状护理】 1.加强心电监护,密切观察24小时心电图、血压、呼吸,必要时进行血流动力学监测,注意尿量、意识等情况。 2.经溶栓治疗,冠状动脉再通后又再堵塞,或虽再通但仍有重度狭窄者,可紧急行经皮腔内冠状动脉成形术放支架术扩张病变血管。 3.疼痛发作时绝对卧床休息,注意保暖,遵医嘱给予及时有效的解除疼痛的药物。 4.合并心源性休克的护理:按休克护理常规执行。 5.合并心律失常与心衰的护理:按心率失常及心衰护理常规执行。 6.密切观察生命体征变化,预防并发症,如乳头肌功能失调或断裂、心脏破裂、室壁瘤、栓塞等。 7.行溶栓治疗时应密切观察有无出血倾向,发现异常及时报告医生。 【一般护理】 1.床边心电、呼吸、血压的监测,配备必要的抢救设备和用物。 2. 卧床休息,协助日常生活,避免不必要的翻动,并限制探视,防止情绪波动。病情稳定鼓励病人床上做肢体活动,并发症者应适当延长卧床休息时间。
3.给予清淡流质或半流质饮食,伴心功能不全者应适当限制钠盐。 4.保持大便通畅,必要时服用缓泻剂。 5.与病人保持良好的沟通,了解病人的思想活动,尊重病人的人格,确认病人的痛苦,接受病人对疼痛的行为反应。 6.在病人活动耐力范围内,鼓励病人从事部分生活自理活动。 【健康指导】 1.积极治疗高血压、高脂血症、糖尿病等疾病,避免肥胖及缺乏运动等不良因素。 2.合理调整饮食,适当控制进食量,禁忌刺激性食物及烟、酒,少吃动物脂肪及胆固醇、热量、糖类含量较高的食物,多吃蔬菜、水果。 3.避免各种诱发因素,如紧张、劳累、情绪激动、便秘、感染等。 4.注意劳逸结合,康复期适当进行康复锻炼。 5.按医嘱服药,随身常备保健盒等,并定期门诊随访,坚持治疗。 6.指导病人及家属当病情突然变化时应采取简易应急措施。
急性心肌梗死应急预案与处理流程
【处理流程】 患者发生心肌梗死 评估要点 通知医生,积极配合抢救 急性心肌梗死应急预案与处理流程 【应急预案】 1、 发现患者烦躁不安、心前区压榨样室息感或烧灼样疼痛、口服硝酸甘油无效等急性心肌梗死 症状时,嘱绝对卧床休息,不能用力排便,同时通知医生。 2、 吸氧3-4L/min ,持续心电监护,密切监测病人生命体征及心电图情况,发现异常情况 及时报告。 3、 迅速建立静脉通道,遵嘱给予溶栓(如尿激酶、链激酶)、纠正心律失常(如利多卡因、 可达龙等)、扩张血管(如硝酸甘油)、止痛(如杜冷丁、吗啡)、抗心源性休克等治疗。 4、 需急诊行溶栓治疗及 PTCA 手术者,做好手术前准备。 5、 发生心室颤动时,立即行非同步直流电除颤,必要时安装临时心脏起搏器。 6、 采集血标本,监测血肌钙蛋白、心肌酶变化。 7、 密切观察并记录意识、心率、心律、血压、呼吸、心电图以及胸痛性质、持续时间等, 及时发现并发症,采取措施。 8、做好心理护理与健康指导。 「1、临床表现:心前区压榨样窒息感或灼烧样疼痛, 伴大 汗及烦躁不安,持续时间长达1-2小时,口服硝 酸甘油无效; 2、检查异常:心电图表现为宽而深的 Q 波、ST 段弓 稗背 向上明显抬高、T 波倒置,肌钙蛋白、心肌酶升高。 厂1、嘱患者绝对卧床休息,不能用力排便,取适当体位; 2、 吸氧3-4L/min ,持续心电监护; 3、 迅速建立静脉通道,遵嘱给予溶栓、抗心律失常、 扩张血管、止痛、抗休克等治疗; 4、 急诊行溶栓治疗及 PTCA 手术者,做好术前准备。 5、 发生心室颤动时, 立即行非同步直流电除颤,必要 L 时安装临时心脏起搏器。 「1、密切观察意识、心率、心律、血压、呼吸、心电图 以 及胸痛性质、持续时间等变化; 2、 监测血肌钙蛋白、心肌酶变化; 3、 观察药物疗效及有无各种并发症的发生; J 4、做好心理护理与健康指导。 厂1、记录意识、生命征等变化; 2、记录用药疗效及不良反应等; ^3、及时准确记录抢救过程。
急性心梗急诊救治流程(内容清晰)
急性心梗急诊救治流程 90分钟内 30分钟内 20分钟内 10分钟内 是 是 否 否 14 18 22 21 20 17 13 19 16 12 11 10 9 8 7 6 5 4 3 无上述情况或经处理解除危 及生命的情况后 ST 段抬高性心肌梗死 (STEMI ) 稳定后 紧急评估 有无气道阻塞 有无呼吸,呼吸的频率和程度 有无脉搏,循环是否充分 神志是否清楚 气道阻塞 呼吸异常 呼之无反应,无脉搏 清除气道异物,保持气道 通畅;大管径管吸痰 气管切开或者插管 心肺复苏 停止活动,绝对卧床休息,拒探视 大流量吸氧,保持血氧饱和度95%以上 阿司匹林160~325mg 嚼服 硝酸甘油0.5mg (舌下含化),无效5~20μg/min 静脉滴注 胸痛不能缓解则给予吗啡2~4mg 静脉注射,必要时重复 建立大静脉通道、监护心电、血压、脉搏和呼吸 回顾初次的12导联心电图 快速评估(<10分钟) 迅速完成12导联的心电图 简捷而有目的询问病史和体格检查 审核完整的溶栓清单(参见《急救流程》一书)、核查禁忌证 检查心肌标志物水平、电解质和凝血功能 必要时床边X 线检查 ST 段抬高或新出现(或可能新)的LBBB* ST 段压低或T 波倒置 ST 段和T 波正常或变化无意义 非ST 段抬高心肌梗死(NSTEMI )或高危性不稳定型心绞痛(UA ) 中低危性不稳定型心绞痛(UA ) 辅助治疗**(根据禁忌症调节) β-受体阻滞剂(禁忌时改用钙离子拮抗剂如地尔硫卓15~20mg 缓慢静脉推注) 氯吡格雷 普通肝素/低分子肝素 血管紧张素酶抑制剂(ACEI ) 他汀类 不能延迟心肌再灌注治疗 辅助治疗**(根据禁忌症调整) 硝酸甘油 β-受体阻滞剂 氯吡格雷 普通肝素/低分子肝素 GP Ⅱb/Ⅲa 拮抗剂 血管紧张素转换酶抑制剂(ACEI ) 他汀类 胸痛发作时间≤12小时 溶栓治疗 ?入院溶栓针剂至血管的时间≤30分钟 辅助治疗**(根据禁忌症调整) 硝酸甘油 β-受体阻滞剂 氯吡格雷 普通肝素/低分子肝素 低危者GP Ⅱb/Ⅲa 拮抗剂 早期介入治疗的适应症和时机存在争议。给予最理想药物治疗后 仍有明显进行性的或反复发生缺 血才介入治疗 如无心肌梗死或缺血证据,允许出院 收住监护室进行危险分层,高危: ?顽固性缺血性胸痛 ?反复或继续ST 段抬高 ?室性心动过速 ?血流动力学不稳定 ?左心衰竭征象(如气紧、咯血、肺啰音) 收住急诊或者监护病房: ?连续心肌标志物检测 ?反复查心电图,持续ST 段监护 ?精神应急评估 ?诊断性冠脉造影 是否进展为高中危心绞痛或肌钙蛋白转为阳性
ST段抬高型急性心肌梗死院前溶栓治疗中国的专家共识
《ST 段抬高型急性心肌梗死院前溶栓治疗中国专家共识》一、院前溶栓治疗对STEMI患者远期预后尤为重要 STEMI患者的再灌注治疗策略包括药物溶栓治疗、PPCI 及急诊外科冠状动脉旁路移植术。在不能及时进行PPCI 的情况下,药物溶栓治疗是一种重要的再灌注治疗策略,院前溶栓治疗效果优于入院后溶栓,有条件时可在救护车上开始溶栓治疗。与院内溶栓相比,院前溶栓治疗的早期死亡率降低17%,尤其是发病时间<120分钟的患者。 二、STEMI早期诊断和早期处理 大多数STEMI患者有冠心病病史和放射至颈部、下颌、左臂的疼痛表现。依据缺血症状(持续胸痛)和12 导联心电图(最好是18导联)可诊断STEMI(表1) 表1:STEMI早期诊断与早期处理 对所有疑诊STEMI的患者应尽快启动心电监测,以便发现危及生命的心律失常,必要时迅速电复律。疑诊STEMI的患者必须在首次医
疗接触时尽快获得并判读12导联心电图,加速STEMI 的早期诊断和处理。 对于确诊STEMI的患者,需尽快启动再灌注治疗。心电图表现不确定或没有证据支持心肌梗死的怀疑诊断时,应重复心电图检查,尽可能与既往心电图记录进行对比。 就STEMI的早期处理而言,对于仍有胸痛及存在低氧血症的患者应尽快处理,静脉注射阿片类药物(例如吗啡)是目前最常用的方法。 三、院前急救中早期再灌注治疗策略选择 院前救护车接诊到STEMI 患者后选择何种再灌注治疗策略时应依据以下原则(图2),若附近有可行PPCI 的医院,且能在120分钟内将患者转运至医院并完成PPCI,则优先选择PPCI 策略;对于发病早期的患者,即使转运时间非常短,立即溶栓策略也优于延迟于延迟急诊PCI,包括老年人在内的高危人群在发病后120 分钟内溶栓绝对获益最大。在没有禁忌证的情况下,预计从FMC 开始120分钟以上才能完成PCI 的患者,应在30 分钟内给予溶栓治疗。患者就诊越晚(尤其是发病3小时后),越应考虑转运至PCI医院实施PPCI (而不是溶栓治疗)。
最新急性心肌梗死临床路径标准住院流程
ST段抬高急性心肌梗死(STEMI)临床路径标准住院流程 一、适用对象:第一诊断为ST段抬高急性心肌梗死(STEMI)(ICD10:I21) 二、诊断依据: 根据《临床技术操作规范-心血管病学分册》(中华医学会编著,人民军医出版社,2007年1月第1版)等国内、外治疗指南 1.持续剧烈胸痛>30分,不缓解(NIG); 2.相邻两个或两个以上导联心电图ST段抬高〉0.1mv ; 3.心肌血清生化标记物(肌酸激酶CK.CK同功酶MB,心脏特异的肌钙蛋 白和肌红蛋白)升高。 三、选择治疗方案的依据: 根据《临床技术操作规范-心血管病学分册》(中华医学会编著,人民军医出版社,2007年1月第1版)等国内、外治疗指南 1.直接PCI; 2.静脉溶栓治疗; 3.一般治疗; 4.征得患者及家属的同意。 四、再灌治疗目标: 1.急诊PCl目标:从急诊室到血管开通(door-to ballon time)<90分钟; 2.溶栓目标:从急诊室到溶栓治疗开始(door-to needle time)<30分钟。 五、临床路径标准住院日为7-10 天 六、进入路径标准: 1.第一诊断必须符合急性ST段抬高心肌梗塞ICD10:I21疾病编码; 2.除外主动脉夹层、急性肺栓塞等同时存在合并症.并发症者; 3.当患者同时具有其他疾病诊断时,但在住院期间不需特殊处理也不影响第
一诊断的临床路径流程实施时,可以进入路径。 七、术前准备(术前评估)0 天所必须的检查项目: 1. ECG; 2. 心电监护; 3. 血常规+血型; 4. 凝血五项; 5. 心肌血清生化标记物; 6. 肝、肾功能、离子、血糖; 7. D-Dimer; 8. 感染筛查血样采集(甲、乙、丙型肝炎、HIV、梅毒)。 根据患者具体情况可查: 1. 血脂、BNP、UCG; 2. 尿、便常规+OB、酮体; 3. 血气分析; 4.X-ray(胸片); 5. 心功能及心肌缺血评估。 八、选择用药:抗血小板药物、抗凝药物(TPⅡb Ⅲa 受体拮抗剂) 九、手术时间:为AMI起病24小时内 1.麻醉方式:局部麻醉; 2.手术内置物:冠状动脉内支架; 3.术中用药:抗血栓药、血管活性药、抗心律失常药; 4.住院术后第1天需检查项目:血生化全项、心脏超声心动图、胸片、心肌血清生化标记物、血气分析、BNP、血常规、尿常规、便常规、BPC聚集率、凝血
