鼻咽癌的颈部淋巴结转移
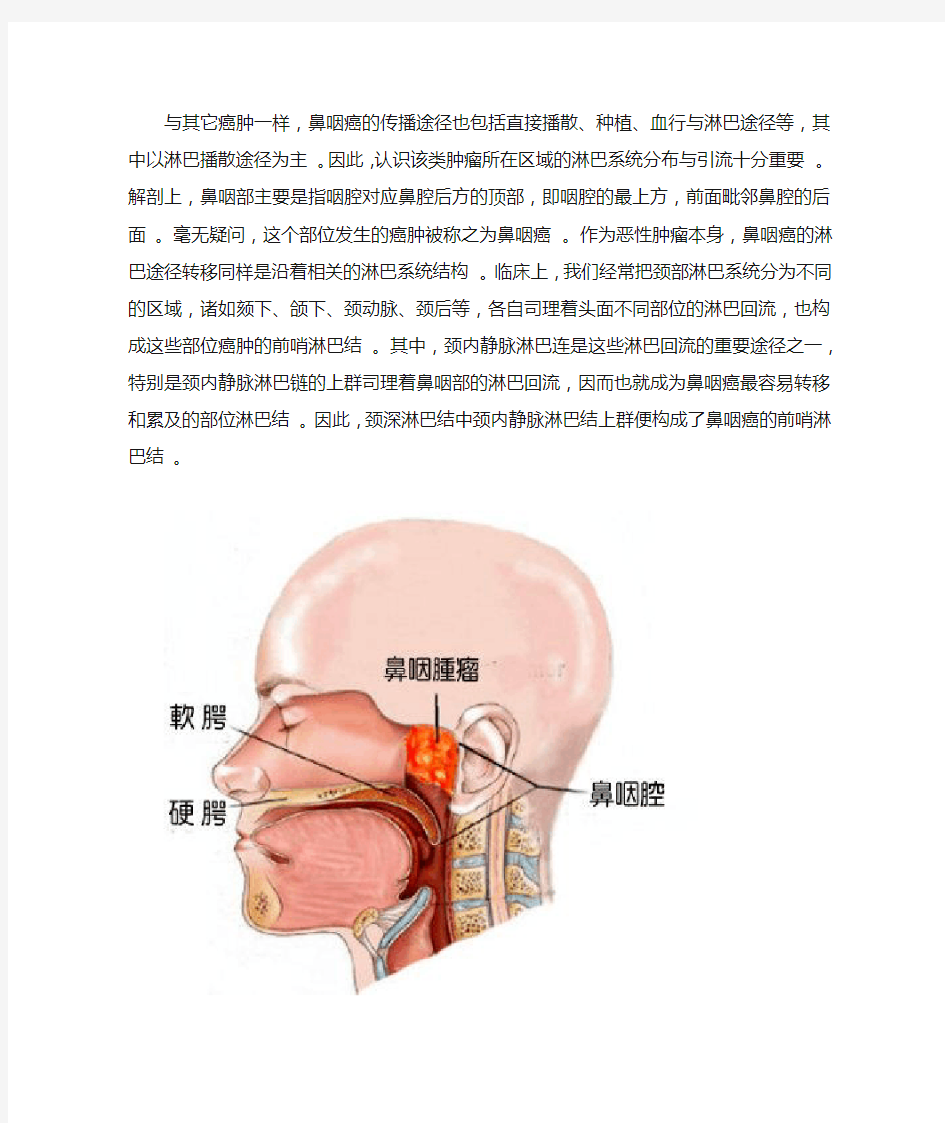

与其它癌肿一样,鼻咽癌的传播途径也包括直接播散、种植、血行与淋巴途径等,其中以淋巴播散途径为主。因此,认识该类肿瘤所在区域的淋巴系统分布与引流十分重要。解剖上,鼻咽部主要是指咽腔对应鼻腔后方的顶部,即咽腔的最上方,前面毗邻鼻腔的后面。毫无疑问,这个部位发生的癌肿被称之为鼻咽癌。作为恶性肿瘤本身,鼻咽癌的淋巴途径转移同样是沿着相关的淋巴系统结构。临床上,我们经常把颈部淋巴系统分为不同的区域,诸如颏下、颌下、颈动脉、颈后等,各自司理着头面不同部位的淋巴回流,也构成这些部位癌肿的前哨淋巴结。其中,颈内静脉淋巴连是这些淋巴回流的重要途径之一,特别是颈内静脉淋巴链的上群司理着鼻咽部的淋巴回流,因而也就成为鼻咽癌最容易转移和累及的部位淋巴结。因此,颈深淋巴结中颈内静脉淋巴结上群便构成了鼻咽癌的前哨淋巴结。
头颈的淋巴系统
淋巴系统的回流
淋巴结标本
癌肿淋巴结组织切片
颈部淋巴系统的分区
鼻咽癌的颈部淋巴结转移
颈部淋巴结的触诊方法
鼻咽癌的内窥镜所见
鼻咽癌的MRI影像
从临床治疗的角度,我们通常的做法并不是首先对鼻咽癌的转移淋巴结实施有创性的活检和病理学诊断,而是根据这类转移淋巴结的解剖特点,对相应引流区域进行原发病变的排查,以便弄清楚原发癌的存在情况。根据原位癌和淋巴结转移情况设计治疗方案,而对于鼻咽癌而言,主要是放射治疗为首选,因而照射的部位与范围就显得十分重要。当我们发现颈部淋巴结时,通常的做法是透过鼻内窥镜了解鼻咽部是否存在诸如黏膜溃疡或肿物,必要时进行组织活检,以求确定鼻咽癌的存在;而颈静脉淋巴链上群的淋巴结较少进行活检。仅有临床上无法找到原发癌时,才进行颈部转移淋巴结的活检。当然,鼻内窥镜检查不能够发现鼻咽表面的异常时,也常常进行该部位的影像学筛查,以排除黏膜下的隐匿性病变。这是我们外科系统的通常做法。
正如所知,癌肿的转移主要包括直接的浸润、种植、血行和淋巴途径等。其中血行转移主要是静脉的转移,因为静脉系统的负压状态,很容易将癌细胞吸引进入血管系统,然后,随着血液的流动播散至肿瘤的远端。肿瘤的淋巴转移是节段行的,也就是说由于淋巴径路中存在着淋巴结样的结构,形成了由近及远的“过滤器”,肿瘤细胞每要前进一步都会收到逐级的淋巴结阻碍,因而这种淋巴途径的转移远较血行转移缓慢而间接,其中主要是淋巴结存在的缘故。相形之下,血行转移,尤其是静脉转移,肿瘤细胞可以随着血流直接返回心脏,然后,留驻于肺内形成远端病变。有鉴于此,颈部淋巴结的转移性病变需要避免四周血管结构的破坏,进而形成血行播散和远端转移。就颈部深层的淋巴结而言,位于诸如胸锁乳突肌等颈部肌肉的下方,淋巴结活检造成血管床破坏后,这些颈部运动时肌肉的收缩很容易挤压这个部位的血管,促进静脉血液的回流,增加血行途径播散的机会。这就是鼻咽癌形成颈部淋巴结转移时我们很少进行活检的主要原因。当淋巴结存在癌转移病变时,对其进行任何形式的手术创伤,都很容易造成淋巴结血管床的破坏,增加癌肿进一步转移的风险。特别是在不明确原发癌存在的情况下,这样的操作与风险是不利的,明显影响长期的疗效。有鉴于此,仅有在不能够明确原发癌的情况下,才进行转移性病变的活检,其目的在于明确该肿物的病变属性,同时根据转移病变的组织类型,为寻找原发病变提供更多的参考。正是由于上述的考虑,我们很少单独进行颈部淋巴结的手术与送检,更多的是通过鼻内窥镜和影像学手段明确鼻咽部的原发灶,因而我们送检更多的是鼻咽组织标本,而不是颈部淋巴结。相形之下,鼻咽癌的原发病变多位于鼻咽的表面,即使进行这样的组织活检,也仅造成表浅的组织损伤,由于这个部位缺少较大骨骼肌的存在,因此,也很少造成对血管床的挤压和促进癌细胞的转移机会。无论从原发病变的诊断考虑,还是从整体的肿瘤处置设计,鼻咽癌的活检更多的还是局限于鼻咽部,而不是颈部淋巴结。否则,很容易让我们洞察秋毫之末而不见舆薪。颈部淋巴结的活检多是在不能够明确原位癌的情况下的无奈之举,不能够单独作为一种诊断常规加以首选。有鉴于上述的考虑,我们科室送检更多的是鼻咽部的活检标本,而不是颈部转移的淋巴结。当然,至于颈部淋巴结核的情况则有所不同,超出了这个帖子的所涉范围,在此就不加赘述。
放化疗联合热疗治疗鼻咽癌颈部淋巴结转移33例疗效分析
放化疗联合热疗治疗鼻咽癌颈部淋巴结转移33例疗效分析发表时间:2014-01-23T10:14:44.607Z 来源:《中外健康文摘》2013年第34期供稿作者:韦祝新阮林(通信作者)王仁生康敏丁华姚樱之 [导读] Zhuxin Wei, LinRuan, Rensheng Wang, Min Kang, Hua Ding, Yingzhi YAO 韦祝新阮林(通信作者)王仁生康敏丁华姚樱之(广西医科大学第一附属医院放疗科 530021)【摘要】目的评价放化疗联合热疗治疗鼻咽癌颈部淋巴结转移的临床疗效。方法选取2006年-2007年我院收治的鼻咽癌伴颈部淋巴结转移二程诱导化疗后有淋巴结残留的患者33例。诱导化疗采用顺铂联合5-氟尿嘧啶化疗,每3周一次,共2次。诱导化疗后有残留的随机分为观察组和对照组。其中对照组17例,用单药顺铂联合常规放疗,观察组16例,放化疗措施同对照组,放疗前对病灶给予局部热疗。观察并比较两组患者颈部淋巴结消退情况、治疗后生存率及放化疗毒性反应。结果观察组采用放化疗联合热疗,总有效率为100%,对照组采用单纯放化疗治疗,总有效率为88.23%,相比较差异有统计学意义(P<0.05);观察组治疗后3年生存率(81.25%)及5年的生存率(56.25%)与对照组治疗后3年的生存率(64.71%)及5年的生存率(41.18%)相比较差异有统计学意义,P<0.05;观察组不良反应发生率为6.25%,对照组不良反应发生率为11.8%,相比较差异无统计学意义(P<0.05)。结论放化疗联合热疗治疗鼻咽癌颈部淋巴结转移疗效好,值得在临床上予以推广。 【关键词】放疗热疗鼻咽癌疗效【中图分类号】R730.53 【文献标识码】A 【文章编号】1672-5085(2013)34-0055-02 Chemotherapy combined with hyperthermia treatment of metastatic cervical lymph node metastasis efficacy analysis of 33 cases Zhuxin Wei, LinRuan, Rensheng Wang, Min Kang, Hua Ding, Yingzhi YAO First Affiliated Hospital of Guangxi Medical University, Department of Radiation Oncology 530021 【Abstract】 Objective : To evaluate chemotherapy combined with hyperthermia treatment of metastatic cervical lymph node metastasis in clinical efficacy. Methods: 2006 to 2007 in our hospital nasopharyngeal carcinoma with cervical lymph node metastasis in patients with residual two -way 33 patients after induction chemotherapy. Induction chemotherapy using cisplatin in combination with 5 -fluorouracil chemotherapy once every three weeks , a total of 2 times. After induction chemotherapy were randomly divided into observation residual group and the control group . Among the control group 17 cases , with single-agent cisplatin conventional radiotherapy , the observation group 16 cases , chemotherapy measures with the control group , given before radiotherapy for lesions localized hyperthermia. Comparison of the two groups were observed and regression of cervical lymph nodes , survival and toxicity after chemotherapy treatment . Results: The study group using chemotherapy combined with hyperthermia , the total effective rate was 100 % in the control group were treated with radiotherapy and chemotherapy alone , the total effective rate was 88.23% , compared to the difference was statistically significant (P <0.05); observation group after treatment 3 -year survival rate ( 81.25% ) and 5-year survival rate ( 56.25% ) after treatment with the control group, 3 -year survival rate ( 64.71% ) and 5-year survival rate ( 41.18% ) compared to the difference was statistically significant , P <0.05; adverse reactions observed group was 6.25 % in the control group of adverse reactions was 11.8% , compared with no significant difference (P <0.05). Conclusion: chemotherapy combined with hyperthermia therapy is effective cervical lymph node metastasis of nasopharyngeal carcinoma deserves to be promoted in clinical practice. 【Keywords】 radiotherapy hyperthermia nasopharyngeal carcinoma efficacy 鼻咽癌患者初治时伴颈部淋巴结转移者可达70%[1],治疗后颈部淋巴结残留和复发仍是影响患者生存率的重要影响因素。近年来,我院通过对收治的病人进行分组研究,探讨放化疗联合热疗治疗鼻咽癌伴颈部淋巴结转移的疗效,取得了较好的效果,报道如下。 1 资料与方法 1.1 一般资料选取2006年-2007年我院收治的行二程PF方案化疗后仍有淋巴结33例鼻咽癌并颈部淋巴结转移的患者,均为N2-N3期,观察组16例,男10例,女6例,年龄18-69岁,平均47岁,其中未分化非角化性癌14例,分化型非角化性癌2例;对照组17例,男11例,女6例,年龄20-70岁,平均46岁,未分化非角化性癌15例,分化型非角化性癌2例。两组患者在年龄、性别、病程、分期等一般资料无统计学差异,具有可比性。 1.2 方法对照组:诱导化疗采用顺铂联合5-氟尿嘧啶联合化疗2周期,其中顺铂80mg/m2分2d静脉滴注,5-氟尿嘧啶750mg/m2,d1-d5,静注,21d为1周期;二程诱导化疗结束后21天仍有淋巴结残留者随机分为观察组及对照组,开始行同期放化疗,放疗用CT-sim方式,剂量2Gy/次,1次/d,5d/周。原发灶先采用6mV X线面颈联合照射DT36Gy,结束后改用耳前照射DT40Gy,鼻咽部总照射剂量为DT75-78Gy、35-40次,47-50d。颈部淋巴结转移病灶采用6mV X线照射达50Gy后,改用9-12mV线照射至DT68-72Gy、35-36次、45-50d,预防剂量为DT50-55Gy。同期化疗用单药顺铂80mg/m2分2d静脉滴注,每21天一周期,共3周期。观察组:放化疗用法同对照组,颈部淋巴结转移病灶于放疗第二天起配合局部热疗,采用915MHz高能聚束微波热疗机UHR-2000,根据肿瘤具体大小采用不同型号辐射器,辐射器距离体表2-5cm,热疗部分皮肤用水袋降温。对肿瘤表面皮肤监测,控制温度41.5-4 2.0℃,热疗后1h内行放疗。有效加温时间每次45min,2次/周,共8-12次,或淋巴结完全消退。 1.3 观察指标观察并比较两组患者颈部淋巴结消退情况、治疗后生存率及放化疗毒性反应。 1.4 疗效评价标准按照WHO实体瘤评价标准,分为完全缓解、部分缓解、无改变。疗程结束后评价颈部淋巴结消退情况,肿瘤完全消退者为完全缓解,肿瘤缩小二分之一以上为部分缓解,总有效率=完全缓解率+部分缓解率[2-3]。 1.5 统计学方法采用SPSS17.0统计软件进行分析,计量资料用均数±标准差形式表示,组间比用t检验,率用卡方检验,当P<0.05为差异有统计学意义。 2 结果 2.1 颈部淋巴结消退情况比较观察组采用放化疗联合热疗,总有效率为100%,对照组采用单纯放化疗治疗,总有效率为88.23%,相比较差异有统计学意义,P<0.05。具体见表1。表1 两组患者颈部淋巴结消退情况比较
鼻咽癌知识讲解
鼻咽癌
鼻咽癌 摘要 鼻咽癌局部侵蚀力强,浸润性扩展,极易侵犯邻近组织器官,区域淋巴结转移率高,初诊病例多为Ⅲ期、Ⅳ期患者,常规放疗毒副反应大,局部复发率和远处转移率高。现就鼻咽癌概况、EBV、征兆、诊断、治疗做一概述。 关键词鼻咽癌征兆化疗 鼻咽癌是指发生于鼻咽腔顶部和侧部的恶性肿瘤,是我国南方高发恶性肿瘤之一,且以长江以南地区的发病率为高。鼻咽癌发生部位隐蔽、结构复杂,使鼻咽癌的早期诊断较为困难,故确诊时大部分患者已经是111或W期。我国90%以上的鼻咽癌是低分化鳞癌,对放射治疗敏感,调强放射治疗有着强大的剂量学优势,是目前放射疗法方式首选模式。但放疗只是针对局部病灶,不能防止远处转移的发生,因此中晚期鼻咽癌患者加用化疗的综合疗效逐渐被人们认可。主要有辅助性化疗、同期放化疗和诱导化疗及多种联合的治疗方案。对于晚期鼻咽癌患者,大部分学者推荐采用同期放化疗联合辅助化疗的方案,认为此方案能够提高癌症的局部控制率、延长总生存率。有研究证实同期放化疗联合辅助化疗可提高111、W期鼻咽癌患者的局部控制率,并能降低远处转移的发生。但无论放疗还是化疗均会对患者的机体免疫系统产生不同程度的抑制作用,即使是局部病灶的控制,而治疗失败的主要原因还是由于机体自身的细胞免疫功能障碍而出现癌细胞的远处转移。 在不同分化程度鼻咽癌细胞、组织中 Notchl 胞内段( NIC) 表达有所差异,与患者年龄、性别无相关性,而与细胞分化程度相关,呈现分化程度越低表达量越低的趋势。从慢性炎症组织到分化型鼻咽癌,再到末分化型鼻咽癌,NIC 的表达量逐渐增加,其定位由胞质至胞核,而未分化型鼻咽癌 NIC 主要表达于侵入癌巢的淋巴细胞上,提示 Notchl 在鼻咽癌发生中有促进作用,其作用途径可能与淋巴细胞浸润相关。 鼻咽癌主要是EBV感染引起的。EB病毒的形态与其他疱疹病毒相似,圆形、直径180nm,基本结构含核样物、衣壳和囊膜三部分。 核样物为直径45nm的致密物,主要含双股线性DNA,其长度随不同毒株而异平均为17.5×104 bp分子量108。衣壳为20面体立体对称,由162个壳微粒组成。囊膜由感染细胞的核膜组成,其上有病毒编码的膜糖蛋白,有识别淋
颈部淋巴结转移的超声诊断
龙源期刊网 https://www.360docs.net/doc/e58339963.html, 颈部淋巴结转移的超声诊断 作者:文明 来源:《健康必读·下旬刊》2018年第02期 【摘要】目的:对颈部淋巴结转移的超声诊断作分析。方法:研究中纳入经临床病理学 证实的颈部淋巴结患者120例为对象,将其各项临床数据详细整理后作回顾性分析。结果:淋巴结横径增加与内部回声不均匀时提示颈淋巴结转移,淋巴门存在血流信号时提示非转移性淋巴结肿大。结论:颈淋巴结是否转移判断时的超声指标为淋巴结横径增大、内部回声不均、有无淋巴门血流。 【关键词】颈部淋巴结;转移;超声诊断 【中图分类号】R736.1 【文献标识码】A 【文章编号】1672-3783(2018)02-03-0-01 颈部淋巴结为出现在颏下三角中的淋巴,通常纳入颏部及口底、舌尖等部位,注下颌下淋巴结与颈内静脉二腹肌淋巴结等。临床上均见颈部淋巴结组织由鼻、鼻窦或者咽、喉以及口腔、面部等部位的淋巴回流,其恶性肿瘤转移情况的诊断尤为关键,与临床治疗时的方案选择密切相关。故本次研究旨在对颈部淋巴结转移超声诊断情况作探讨。 1 资料与方法 1.1 一般资料将我院2014年1月-2017年1月收治的颈部淋巴结肿大患者120例纳为对象:男性为87例、女性33例;年龄为18-65岁,均值为(38.15±5.93)岁;经临床病理学证 实为:转移淋巴结患者92例:原发肿瘤肺癌40例、甲状腺癌21例、鼻咽癌8例、喉癌3 例、淋巴瘤20例。非转移淋巴结患者28例:反应性增生10例、颈淋巴结炎18例。纳入患者病情均经临床病理学证实,患者及其家属对此次研究中内容均知晓,并签署了知情同意书;排除合并心、肝、肾等其他重大脏器疾病,以及语言/听力/精神障碍不能配合研究的患者。 1.2 方法选飞利浦IU 22型彩色多普勒超声诊断仪检查,将线阵探头频率设置为7.5MHz;扫查最佳肿大淋巴结二维超声及彩色血流成像后作分布图,并将淋巴结扫查过程中的各方面数据详细记录。 1.3 统计学方法以SPSS 20.0统计学软件分析所获各项临床数据,计量资料以()表示,以t检验;计数资料以(%)表示,以卡方检验;以P 2 结果 经超声扫查得出:淋巴结转移患者横径大于非转移患者,其中32例34.8%呈内部回声均匀状、60例65.2%为不均匀状,7例7.6%例存在淋巴门血流、85例92.2%无淋巴门血流,上述情况与非转移淋巴结患者比较存在差异,P
超声在喉癌颈部淋巴结转移中的诊断价值解析
超声在喉癌颈部淋巴结转移中的诊断价值(1) 【摘要】目的:探讨超声在喉癌颈部淋巴结转移中的诊断价值。方法:应用超声检查53例术前喉癌患者的颈部淋巴结,所见与手术病理结果对照分析。结果:超声检查发现并与手术切除对照符合的淋巴结总数196个,超声诊断淋巴结转移的敏感性为92.0%,特异性为86.9%,准确性为89.8%。多因素Logistic 回归分析显示,淋巴结内部回声不均、髓质变形或缺失、周边型及混合型血流预示淋巴结转移。结论:超声在喉癌颈部淋巴结转移的诊断中具有较高的应用价值。 【关键词】超声诊断;喉癌;淋巴结转移 Diagnostic Value of Ultrasonography in Metastases of Cervical Lymph Nodes in Patients with Larynx Carcinoma Abstract:Objective To investigate the value of ultrasonography in diagnosis of the cervical lymph nodes(CLN) metastases of larynx carcinoma. Methods CLN of 53 patients with larynx carcinoma were observed before surgery, the results were compared with surgery and pathological findings. Results A total of 196 CLN in 53 cases were analyzed.The sensitivity,specificity and accuracy of ultrasonography in evaluating metastasis were 92.0 %,86.9% and 89.8 %. Multivariate logistic regression analysis revealed that lymph nodes with inhomogenous internal echo,eccentric medulla or without medulla, Ⅲ and Ⅳ vascular pattern suggested metastasis positive. Conclusion Ultrasonography is valuable in detecting metastatic lymph nodes in patients with larynx carcinoma. Key words: Ultrasonography;Larynx carcinoma;Lymphatic metastasis 颈部淋巴结转移在喉癌患者中较为常见,准确的评估淋巴结转移对肿瘤的分期、预后及治疗方案的制定具有重要的临床意义。本文应用超声检查对53例喉癌患者颈部淋巴结进行术前检查并与手术病理对照分析,旨在探讨超声在喉癌颈部淋巴结转移中的应用价值。 1 资料与方法 1.1 一般资料
颈部淋巴结分区
颈部淋巴结分区 Ⅰ区(Level Ⅰ):包括颏下及下颌下区的淋巴结群,又分为A(颏下)和B(下颌下)两区。 Ⅱ区(Level Ⅱ):前界为茎突舌骨肌,后界为胸锁乳突肌后缘上1/3,上界颅底,下界平舌骨下缘。以在该区中前上行向后下的副神经为界分为前下的A区和后上的B区。 Ⅲ区(Level Ⅲ):前界为胸骨舌骨肌外缘,后界为胸锁乳突肌后缘中1/3,下界为肩胛舌骨肌与颈内静脉交叉平面(环状软骨下缘水平)。 Ⅳ区(Level Ⅳ):为Ⅲ区向下的延续,下界为锁骨上缘,后界胸锁乳突肌后缘下1/3段。 Ⅴ区(Level Ⅴ):即颈后三角区及锁骨上区。前界邻接Ⅱ、Ⅲ、Ⅳ区后界,后界为斜方肌前缘。以环状软骨下缘平面分为上方的A区(颈后三角区)和下方的B区(锁骨上区)。包括颈深淋巴结副神经链和锁骨上淋巴结群。 Ⅵ区(Level Ⅵ):带状肌覆盖区域,上界为舌骨下缘,下界为胸骨上缘,两侧颈总动脉为两边界,包括内脏旁淋巴结群。 VII区(Level VII):为胸骨上缘至主动脉弓上缘的上纵隔区。 1.喉癌—颈淋巴结转移
喉癌颈淋巴结转移率在声门上型极高,声门型和声门下型转移不多,II、III、IV区多见 2.喉咽癌—颈淋巴结转移 下咽癌是颈淋巴结转移率极高的肿瘤,转移多发生在II、III、IV区3.鼻咽癌—颈淋巴结转移 鼻咽癌是颈淋巴结转移率极高的肿瘤,有报道近90%,常有双侧转移发生 4鼻腔、鼻窦—颈淋巴结转移 鼻腔、鼻窦癌早期转移不多,晚期颈淋巴结转移率较高,与病理类型有关,如恶黑近20%,常在I区 5甲状腺—颈淋巴结转移 甲状腺癌是一种淋巴转移率很高的恶性肿瘤,IV区和气管周围好发6涏腺—颈淋巴结转移 7其他—颈淋巴结转移 (学习的目的是增长知识,提高能力,相信一分耕耘一分收获,努力就一定可以获得应有的回报)
鼻咽癌
鼻咽癌 摘要 鼻咽癌局部侵蚀力强,浸润性扩展,极易侵犯邻近组织器官,区域淋巴结 转移率高,初诊病例多为Ⅲ期、Ⅳ期患者,常规放疗毒副反应大,局部复发率 和远处转移率高。现就鼻咽癌概况、EBV、征兆、诊断、治疗做一概述。 关键词鼻咽癌征兆化疗 鼻咽癌是指发生于鼻咽腔顶部和侧部的恶性肿瘤,是我国南方高发恶性肿 瘤之一,且以长江以南地区的发病率为高。鼻咽癌发生部位隐蔽、结构复杂, 使鼻咽癌的早期诊断较为困难,故确诊时大部分患者已经是111或W期。我国90%以上的鼻咽癌是低分化鳞癌,对放射治疗敏感,调强放射治疗有着强大的剂量学优势,是目前放射疗法方式首选模式。但放疗只是针对局部病灶,不能防 止远处转移的发生,因此中晚期鼻咽癌患者加用化疗的综合疗效逐渐被人们认可。主要有辅助性化疗、同期放化疗和诱导化疗及多种联合的治疗方案。对于 晚期鼻咽癌患者,大部分学者推荐采用同期放化疗联合辅助化疗的方案,认为 此方案能够提高癌症的局部控制率、延长总生存率。有研究证实同期放化疗联 合辅助化疗可提高111、W期鼻咽癌患者的局部控制率,并能降低远处转移的发生。但无论放疗还是化疗均会对患者的机体免疫系统产生不同程度的抑制作用,即使是局部病灶的控制,而治疗失败的主要原因还是由于机体自身的细胞免疫 功能障碍而出现癌细胞的远处转移。 在不同分化程度鼻咽癌细胞、组织中 Notchl 胞内段( NIC) 表达有所差异,与患者年龄、性别无相关性,而与细胞分化程度相关,呈现分化程度越低表达 量越低的趋势。从慢性炎症组织到分化型鼻咽癌,再到末分化型鼻咽癌,NIC 的表达量逐渐增加,其定位由胞质至胞核,而未分化型鼻咽癌 NIC 主要表达于侵入癌巢的淋巴细胞上,提示 Notchl 在鼻咽癌发生中有促进作用,其作用途 径可能与淋巴细胞浸润相关。 鼻咽癌主要是EBV感染引起的。EB病毒的形态与其他疱疹病毒相似,圆形、直径180nm,基本结构含核样物、衣壳和囊膜三部分。
甲状腺乳头状癌颈部淋巴结转移的分布规律及
甲状腺乳头状癌颈部淋巴结转移的分布规律及目的:研究和分析甲状腺乳头状癌颈部淋巴结转移的分布规律及其相关因 素。方法:回顾性分析笔者所在医院2013年8月-2015年2月收住入院并接受手术治疗的178例甲状腺乳头状癌患者的临床资料,分析其颈清扫术后淋巴结转移的分布情况及与患者年龄、性别、肿瘤大小、原发灶包膜浸润等因素的相关性。结果:不同颈部分区转移淋巴结转移率比较差异有统计学意义(P<0.01),其中以Ⅵ区转移率最高,达51.30%。患者年龄大于45岁、伴多灶病变、Ⅵ区淋巴转移3枚以上及原发灶包膜浸润的患者其淋巴结转移率较高(P<0.05),进一步多因素Logistic回归分析结果表明,原发灶包膜浸润是甲状腺乳头状癌颈部淋巴结转移的独立危险因素(P<0.05)。结论:甲状腺乳头状癌颈部淋巴结转移多集中于Ⅵ区,其次是Ⅲ区,行颈清扫术时应着重清扫Ⅵ区;原发灶包膜浸润是甲状腺乳头状癌颈部淋巴结转移的独立危险因素,可作为临床上对患者是否施行预防性颈部淋巴结清扫术的辅助判断指标。 [Abstract] Objective:To analyze the distribution and related factors of the cervical lymph node metastases of thyroid papillary carcinoma.Method:The clinical data of 178 cases of thyroid papillary carcinoma patients who underwent surgery in our hospital from August 2013 to February 2015 were reviewed retrospectively.The correlation between the distribution of lymph node metastasis and patients’age,gender,tumor size,primary focal capsular invasion were analyzed.Result:The proportion of lymph node metastases of different partition had statistically significant difference(P<0.01).In Ⅵzone,the transfer rate was the highest to 51.30%.The rates of lymph node metastases in patients who were older than 45 years,with multifocal lesions,lymph node metastases in Ⅵregion more than three and with primary focal capsular invasion were higher(P<0.05).Moreover,multifactorial Logistic regression analysis results showed that the primary focal capsular invasion of thyroid papillary carcinoma was a independent risk factor for cervical lymph node metastases(P<0.05).Conclusion:The cervical lymph node metastases of thyroid papillary carcinoma is more focused on the Ⅵand Ⅲzone,so clinical neck dissection shall focus on cleaning these partitions especially the Ⅵzone.In addition,primary focal capsular invasion as the independent risk factor for cervical lymph node metastases of thyroid carcinoma can be a indication to judge whether lymph node metastases exists. [Key words] Thyroid papillary carcinoma;Lymph node metastasis;Distribution regularity 近年来我国的甲状腺癌发病率明显上升,其中甲状腺乳头状癌是最常见的病理类型,虽然其恶性程度不高但早期淋巴结转移率较高,尤其转移至颈部淋巴结的可能性约为21%~90%[1-2]。而对于甲状腺癌根治术中的颈部淋巴结清扫范围以及是否实施常规或预防性颈清扫术一直是临床治疗争论的焦点。在此,对笔者所在医院甲状腺外科18个月内收治的甲状腺乳头状癌患者的临床病理资料进行
颈部淋巴结癌症转移过程
颈部淋巴结癌症转移过程 颈部淋巴结最常见的病变方式是肿大或诱发其他疾病,这看似是一种小毛病,但长期拖延病情不治疗的话就有可能会转移为肿瘤,称为颈部淋巴结癌症转移。那么,为了让大家都能对常见的颈部淋巴结疾病引起重视,现在就一起去看看颈部淋巴结转移过程是怎样的,以及颈部淋巴结转移癌症的严重后果。 淋巴结转移是肿瘤最常见的转移方式,是指浸润的肿 瘤细胞穿过淋巴管壁,脱落后随淋巴液被带到汇流区淋巴结,并且以此为中心生长出同样肿瘤的现象。 转移过程 淋巴结转移,一般是首先到达距肿瘤最近的一组淋巴 结(第一站),然后依次在距离较远者(第二站、第三站的,当瘤 细胞在每一站浸润生长的同时也向同组内邻近的淋巴结扩展。但是也有例外的情况,部分患者,也可循短路绕过途径中的淋巴结
直接向较远一组淋巴结(第二站或第三站)转移。临床上称这种转移方式为跳跃式转移。如宫颈癌在盆腔腹膜后,纵隔淋巴结未发生转移的情况下,首先出现颈淋巴结转移。 另外还可出现逆淋巴汇流方向的转移,转移到离心侧的淋巴结,这可能是由于顺流方向的淋巴管已有阻塞的结果。如宫颈癌转移到腹膜内淋巴结,胃癌转移到髓窝淋巴结或腹膜内淋巴结。这些特点增加了肿瘤转移的复杂性,使临床上仍有部分患者颈部淋巴结己证实转移癌,却最终也找不到原发病灶者,这是临床上选择治疗方案时颇为特殊的问题,有时会因寻找原发灶而拖延治疗时间,从而影响了患者治疗的预后。 颈部淋巴结癌症转移 颈部淋巴结转移癌,英文名:cervical lymph node metastatic carcinoma,颈部淋巴结转移癌(cervical lymph node metastatic carcinoma)约占颈部恶性肿瘤总数的3/4;在颈部肿块中发病率仅次于慢性淋巴结炎和甲状腺疾病。原发癌灶绝大部分(85%)在头颈部,尤以鼻咽癌和甲状腺癌的转移最为多见。锁骨上窝转移性肿瘤的原发癌灶多在胸腹部(包括肺、纵隔、乳房、胃肠道、胰腺等);但胃肠道、胰腺癌肿的颈部淋巴结转移,经胸导管多发生在左锁骨上窝。
甲状腺癌颈部转移性淋巴结的超声特征
甲状腺癌颈部转移性淋巴结的超声特征 【摘要】甲状腺癌颈部淋巴结转移具有特征性超声表现,多个指标综合判断可提高超声对甲状腺癌颈部淋巴结转移的检出率。 【关键词】甲状腺肿瘤;肿瘤转移;淋巴结;超声检查 甲状腺癌是较常见的恶性肿瘤,最常见的转移部位是颈部淋巴结。超声检查作为甲状腺癌最常用的检查手段,若在术前能够提供患者颈部淋巴结有无转移,对术式选择,术中清扫淋巴结范围及术后生活质量好坏均有密切关系[1]。本研究对32例甲状腺癌患者45个淋巴结超声表现进行分析,探讨其超声特征。 1 资料与方法 1.1 资料2004年3月至2009年3月在我院住院的甲状腺癌伴颈部淋巴结肿大的患者32例,男7例,女25例,年龄21~68岁,平均41岁。超声检查共发现颈部肿大淋巴结45个,单侧淋巴结肿大19例,双侧淋巴结肿大13例,经手术和病理证实24例30个淋巴结为甲状腺癌转移,8例15个淋巴结为反应性增生,淋巴结直径为510 mm。 1.2 仪器与方法采用Hp Angilent影像之星彩色多普勒超声成像仪,探头频率为7.5 MHz。采用直接扫查法,记录肿大淋巴结的有无、大小、形态、有无融合、边界、内部回声、有无钙化或液化、血流信号等特征。 1.3 计数资料的比较用卡方检验,以P<0.05(双侧)为差异有统计学意义。 2 结果 超声检查:32例甲状腺癌患者淋巴结的形态特征:(1)30个转移淋巴结中25个(83.3%)呈圆形或类圆形,长径/短径<2;5个(15.7%)呈椭圆形,长径/短径≥2,5个(16.7%)淋巴结呈融合状;(2)15个反应增生性淋巴结中12个(86.7%)呈椭圆形,长径/短径≥2;2个(13.3%)呈类圆形,长径/短径<2。淋巴结散在分布,无融合。 淋巴结边界及内部回声特征:①30个转移性淋巴结中25个(83.3%)边界不清,5个(13.6%)边界清。24个(80.0%)内部呈不均匀低回声,无正常淋巴门线状高回声,6个(20.0%)内部回声呈均匀低回声,可见淋巴门结构,17个(56.6%)淋巴结内见细小钙化灶,3个(10.0%)淋巴结内见液化;②15个反应增生性淋巴结中13个(86.7%)边界清晰,2个(13.3%)边界不清。14个(93.3%)内部呈均匀低回声,可见正常淋巴门结构,1个(6.6%)内部回声不均匀,淋巴门结构不清;所有非转移性淋巴结内均未见钙化或液化。 淋巴结内部血供特点:30个转移性淋巴结中19个有彩色多普勒超声记录,
甲状腺癌颈部淋巴结转移特点分析
甲状腺癌颈部淋巴结转移特点分析湖北省建始县中医院(445300)尹定尧谭祖稳 甲状腺癌是头颈部常见的恶性肿瘤之一,近年来其发病率有逐年上升趋势,影像表现无特异性,鉴别诊断有一定难度。甲状腺癌颈部淋巴结转移有一定特点,对甲状腺癌的诊断、手术方案的选择和评估患者预后有重要指导意义。甲状腺癌颈部淋巴结转移特点目前国内外少有报道[1]。 1资料与方法 1.1一般资料:收集我院2007—2012年临床资料完整的甲状腺癌颈部淋巴结转移患者32例,全部均经病理检查证实。其中乳突状癌19例,滤泡状癌13例。男性15例,女性17例,年龄14~76岁,平均(55±6)岁。临床以颈部包块入院14例,18例以甲状腺包块入院。 1.2方法:采用Toshiba Asteion螺旋CT进行平扫,32例均行增强CT及磁共振成像(MRI)检查,MRI采用仰卧位颈部过伸位,平静呼吸,分别获得颈部冠状位T1WI、T2WI、短时间及转恢复序列(STIR)、轴位T2WI及STIR。 2结果 32例均在颈部淋巴结分区内,CT呈椭圆形、串珠状软组织密度影,密度欠均匀,CT值:46~62Hu;MRI呈椭圆形等T1、长T2信号,其中6例稍长T1、长T2信号,信号不均匀。大小(最大横径)5~35mm,24例边缘光整,8例边缘欠清,7例内见点状钙化。单侧转移28例(87.5%),双侧4例(12.5%)。其中分布于Ⅳ区26例(81.3%),Ⅵ区15例(46.9%),Ⅲ区10例(31.3%),Ⅱ区及Ⅴ区各8例(25%),Ⅶ区4例(12.5%),其中有Ⅱ、Ⅲ、Ⅴ、Ⅶ区转移的均有Ⅳ区转移。单发7例均发生在Ⅳ区,多发25例。32例CT增强后动脉期均呈壳状强化,静脉期明显强化,19例均匀强化,13例内见低密度未强化区,延迟期轻度强化。 3讨论 欠清晰占16%,不清晰占8%。50例双能减影检查的患者中,清晰38例,基本清晰10例,欠清晰2例,不清晰0例。基本清晰以上占96%,欠清晰占4%。可见双能减影对PICC置管的检查与常规摄影检查相比具有明显的优越性,对临床观察PICC置管定位的准确性有重要作用。 3讨论 3.1双能量减影技术(dual-energy subtraction,DES):也称能量减影,K缘减影,于1925年第一次提出,20世纪70年代应用于临床。由于不同原子量的物质对入射X线的衰减方式不同,高密度物质以光电吸收为主,低密度物质以康普顿散射效应为主。 3.2光电效应:X线能给原子全部的壳层电子,光子被吸收。原子的轨道电子结合越紧越易发生,多发生在K层,原子序数高易发生。其特点是无散射、无灰雾、对比高,但患者接受X 线辐射多。康普顿效应:X线光子击脱壳层电子,向另一方向散射,产生散射线多。高能X线易发生康普顿散射。 3.3DES双能量减影:应用骨与软组织对不同能量的X线光子吸收衰减方式不同的特点,将普通X线片中骨与软组织的影像成分选择性减去后,生成仅有软组织或骨成分的图像技术。能量减影是通过对穿透人体不同组织,经不同强度的双光电吸收和康普顿-吴有训效应衰减后的X线信号,进行分离采集处理。选择性消除骨或软组织成分得出所谓组织特性即单纯软组织或骨的图像。 3.4双能量减影:一般设定的摄影条件为,高能量:110~150 kV,200~400mAs,低能量:60~80kV,200~400mAs,高容量X 线机可以设置大电流,短时间,提高清晰度。一次摄影实行2次曝光,中间间隔时间一般为200ms,双能量减影充分利用了平板探测器(flat panel detector,FPD)可探测量子效率(detectable quantum efficiency,DQE)高,能量分离的效率高,自动后处理速度快,将采集到的高、低能X线信息,短时间内形成可视图像,直接形成三幅图像:普通数字胸部X线片、软组织像、骨像。 3.5PICC管:由硅胶材料做成的有机塑料管,在穿刺时有引导针的引导下,将导管进入静脉中,沿静脉血管达到上腔静脉处,即在第二、三肋间隙附近。因为引导针为较导管细的金属细丝,原子序数较高,对X线的吸收基本等同于骨组织,因此在双能减影骨组织像上能清晰显示。因此50例双能减影检查的患者中,清晰38例,基本清晰10例,欠清晰2例,不清晰0例。基本清晰以上占96%,无不清晰图像。 50例常规DR摄影中,PICC管清晰的15例,基本清晰的23例,欠清晰的8例,不清晰的4例。基本清晰以上占76%,不清晰占8%。主要是上腔静脉在右肺门附近,由于纵隔、大血管、肺门淋巴结及肿瘤等重叠组织多原因,常规摄影对比度差,造成导管末端显示不清。尤其肺门肿瘤,纵隔肿瘤,纵隔淋巴转移及大量胸腔积液患者,对于肥胖患者及老年动脉硬化患者,也可以影响PICC管的对比度和清晰度,因此常规检查明显低于双能减影检查的清晰率。 双能减影对高对比组织和低对比组织有明显的优越性,结合DR系统FPD可探测DQE高,能量分离的效率高,将采集到的高、低能X线信息,短时间内形成可视图像,直接形成三幅图像:普通数字胸片、软组织像、骨像,在临床工作中已被普遍应用,结合DR处理系统有较大的动态范围,因此对于PICC置管的检查也可以作为常规应用,对临床PICC置管的定位检查有重要临床意义。 (收稿日期:2012-09-17)
鼻咽癌淋巴转移还能活多久
鼻咽癌是常见的恶性肿瘤之一,其早期即可发生淋巴转移。鼻咽癌淋巴转移所体现出来的症状小的时可以触及的地方有颌下、耳前、耳后、锁骨上等处淋巴结,严重影响了患者的生存质量,给鼻咽癌的治疗也带来了一定的难度。对于鼻咽癌淋巴转移还能活多久的问题,首先要做到早发现早治疗,然后选择正确的治疗方案,根据患者自身的整体状况以及转移程度,确定正确的治疗方案。 治疗方法是否得当是能否延长寿命的关键所在。鼻咽癌晚期患者一般全身症状较重、身体素质较差,而手术创伤性较大、放化疗副作用较大,所以鼻咽癌晚期患者一般不适合手术切除及放、化疗治疗,但可以选用中医中药治疗,中药治疗副作用小,可明显改善鼻咽癌患者的临床症状,还可以提高机体免疫力,提高生活质量,从而有效延长鼻咽癌晚期患者的生存期。临床上应用较好的中药有“三联平衡疗法”等,对于防止肿瘤的复发和转移有重要的意义。 鼻咽癌淋巴转移还能活多久?袁希福三联平衡疗法给鼻咽癌晚期患者带来生存的希望 三联平衡疗法是由著名的中医肿瘤专家袁希福教授根据30年的抗癌经验,在先辈们阴阳平衡疗法的基础上,将传统中医药理论与当代免疫理论、细胞分化增殖周期理论及基因理论等最新医学理论有机嫁接,融会贯通而创立的中医治疗肿瘤的方法。该疗法具备中医药“清热解毒、活血化瘀、扶正固本、软坚散结、以毒攻毒”等优势,并通过反复的临床实践应运而生,且治疗费用低,适合治疗各个时期的癌症患者,能有效抑制病情的恶化,增强患者的身体机能、减轻痛苦延长患者的寿命。 口说无凭,三联平衡疗法已经得到了广大患者的认可,多家媒体也争先做了报道,下面就是相关视频,希望能帮的到患者。 采用“三联平衡疗法”,同时将药疗、食疗、心理相结合,无论患者处于哪种发展阶段、体质强弱,尤其是晚期患者,不能手术和放化疗,也能取得良好的效果。多年来该疗法的突出疗效,改变了许多人认为癌症不能治愈的错误观念。许多病人经“三联平衡疗法”治疗后获得了理想的效果。即使部分患者瘤体不能完全消除,只要元气恢复,也完全可带瘤生存,甚至带瘤工作。 袁希福三联平衡疗法治疗鼻咽癌转移的真实案例: 【患者】杨某某,鼻咽癌低分化鳞癌合并淋巴结及双肺转移,男,57岁,安徽省和县人。 2009年10月份出现涕中带血,2010年8月病情加重,10月份在南京军区总医院检查确诊为鼻咽癌,后做化疗6个疗程,做放疗33个疗程,2011年6月在301医院发现肺部转移,经放化疗治疗后于2011年7月18日来郑州希福中医肿瘤医院就诊,我院以“三联平衡疗法”中药治疗,8月3日,头晕、乏力、畏寒等症状减轻,身体一般情况改善;持续服药至今,病人以往症状均明显改善,近期复查左肺转移灶消退,病人要求继续服药以巩固疗效。
甲状腺癌颈部淋巴结转移的超声特征
甲状腺癌颈部淋巴结转移的超声特征 目的应用高频彩超评价甲状腺癌颈部淋巴结转移的特征性表现。方法对43例甲状腺癌并颈部淋巴结肿大的患者行高频彩超检查,结合针刺细胞学检查和术后病理诊断,比较转移性淋巴结和非转移性淋巴结在二维超声和彩色多普勒超声的特征表现,以及阳性淋巴结分布。结果63枚转移性淋巴结中,局部回声增强出现率87.5%(55枚),细小钙化点出现率73.2%(46枚),液化灶出现率12.7%(8枚),外周长入血管支数>2支的占84.1%(53枚);15枚非转移性淋巴结中,局部回声增强的3枚,出现细小钙化点的1枚,外周长入血管支数>2支的2枚,未见液化灶。转移性淋巴结主要集中在中下颈部第Ⅲ、Ⅳ群(56/63)。结论甲状腺癌的颈部淋巴结转移具有特征性的超声声像和常见的转移区域 标签:超声检查;甲状腺癌;淋巴结转移 甲状腺癌是临床常见的一种恶性肿瘤,虽然恶性程度相对较低,但也可发生局部浸润和远处转移,如骨、肺和淋巴结转移,临床上以颈部淋巴结转移最为常见[1]。目前认为颈部淋巴结转移是影响患者预后的重要因素之一。因此,早期发现并积极处理颈部淋巴结转移是改善患者预后的主要措施。 1资料与方法 1.1一般资料2009年1月~2011年4月笔者所在医院对43例甲状腺癌并颈部淋巴结肿大的患者进行颈部淋巴结高频彩超检查,其中男13例,女30例。年龄18~65,平均38.3岁。超声检查共发现肿大淋巴结78枚,经穿刺活检或手术病理证实,35例63枚淋巴结为甲状腺癌转移,8例15枚淋巴结为反应性增生。转移性组共63枚,非转移性组共15枚。 1.2方法采用美国生产的PHILIPS IU22和PHILIPS HD彩色多普勒诊断仪,探头频率5~12 MHz。患者取仰卧位,充分暴露颈部,沿颈动脉周围及胸锁乳突肌周围进行仔细扫查至耳后,记录肿大淋巴结的有无、大小、形态、有无融合、边界、内部回声、有无钙化或液化灶、血流信号及频谱等特征。 1.3统计学处理计数资料的比较用χ2检验,以P<0.05(双侧)为差异有统计学意义。 2结果 2.1转移性淋巴结与非转移性淋巴结的超声图像表现(1)转移性淋巴结较大,大多数长径>1 cm,本组最大的长径 3.2 cm,最小的长径0.8 cm,外形较圆,纵横比<2(53/63),无融合;非转移性淋巴结多数较小,长径<2 cm,呈椭圆形,无融合(13/15)。(2)转移性淋巴结中35边界不清,28枚边界清;反应性增生淋巴结中14枚边界清,1枚边界不清。(3)转移性淋巴结中55枚内部回声呈偏心性稍增强,无正常淋巴门高回声,淋巴结皮质增多,并有46枚内见细小钙化
《甲状腺良性结节、微小癌及颈部转移性淋巴结热消融治疗专家共识及操作指南》要点
《甲状腺良性结节、微小癌及颈部转移性淋巴结热消融治疗专家共识 及操作指南》要点 近年来,甲状腺良性结节、甲状腺微小癌的发病率呈逐年上升趋势,借助影像技术引导的热消融(射频、微波、激光)治疗具有损伤小、恢复快、重复性较好、多数不影响美观且更好地保留了甲状腺功能、提高生活质量等特点,近年来在部分甲状腺良性结节、部分低危甲状腺微小乳头状癌及颈部转移性淋巴结非外科手术治疗中已有所开展,且备受关注。 第一部分专家共识 1 术前评估 甲状腺结节热消融治疗是一种体内原位灭活肿瘤以达到局部根治(热切除)的技术手段,因此其手术前的肿瘤学评估应作为治疗的前置条件。所有患者术前均需穿刺活检获得满意的病理结果,推荐采用细针穿刺抽吸活检(FNA)行细胞学检查,细胞病理学报告推荐采用Bethesda报告系统;也可应用粗针穿刺活检(CNB)行组织病理检查。良性结节是指FNA Bethesda类,对于符合消融条件的恶性结节也需FNA明确诊断,便于术前患者知情并做出选择。 1 适应证与禁忌证
2.1 甲状腺良性结节 2.1.1 适应证 需同时满足1~3条并满足第4条之一者。 超声提示良性,细针穿刺活检细胞学病理FNA-Bethesda 报告系统报告为类,或术前组织学活检病理证实为良性结节;患者无儿童期放射治疗史;患者充分知情情况下要求微创介入治疗,或拒绝外科手术及临床观察;同时满足以下条件之一:(1)自主功能性结节引起甲亢症状的;(2)患者存在于结节明显相关的自觉症状(如异物感、颈部不适或疼痛等)或影响美观,要求治疗的;(3)手术后残留复发结节,或结节体积明显增大。 2.1.2 禁忌证 符合下列任意一条即排除。 巨大胸骨后甲状腺肿或大部分甲状腺结节位于胸骨后方(对无法耐受手术及麻醉者,可考虑粉刺消融或姑息性治疗);对侧声带功能障碍;严重凝血功能障碍;重要脏器功能不全。
