拇外翻定义、分型与治疗
拇外翻最好的治疗方法

拇外翻最好的治疗方法拇外翻,又称为拇外翻畸形,是一种常见的足部畸形,通常会导致患者的足部外翻,大拇指向外侧转向。
这种畸形不仅影响了患者的外观,还会给日常生活带来不便,甚至影响到行走和运动。
因此,寻找最好的治疗方法成为了患者和医生们共同关注的焦点。
治疗拇外翻的方法有很多种,包括保守治疗和手术治疗。
保守治疗主要包括矫形鞋垫、物理治疗和按摩等方法,通过调整足部姿势和加强肌肉力量来改善拇外翻畸形。
而手术治疗则是通过对骨骼结构和软组织进行矫正来达到治疗的目的。
针对不同的患者情况,选择合适的治疗方法至关重要。
在选择治疗方法时,患者和医生需要综合考虑多个因素,包括年龄、病情严重程度、生活方式等。
对于年轻的患者来说,保守治疗可能是一个较好的选择,因为他们的韧带和软骨相对较为柔软,通过物理治疗和矫形鞋垫可以有效改善畸形。
而对于年长且病情较为严重的患者来说,手术治疗可能是更为有效的方法,因为通过手术可以直接矫正骨骼结构,达到更好的治疗效果。
除了年龄和病情严重程度外,患者的生活方式也是选择治疗方法时需要考虑的因素之一。
比如,对于需要进行大量站立和行走的患者来说,手术治疗可能更适合,因为手术可以更快速地恢复足部功能,减少对生活的影响。
而对于生活方式较为轻松的患者来说,保守治疗可能是一个更为舒适的选择,因为他们可以通过物理治疗和按摩来改善畸形,避免手术的风险和恢复期的不便。
总的来说,选择治疗拇外翻的最好方法需要综合考虑患者的年龄、病情严重程度和生活方式等因素。
保守治疗和手术治疗都有各自的优势和局限性,患者和医生需要进行充分的沟通和讨论,以便选择出最适合患者个体情况的治疗方案。
希望通过科学的治疗方法,能够帮助患者尽快摆脱拇外翻的困扰,重获健康和活力。
拇外翻(大脚骨)

拇外翻(⼤脚⾻)⾜拇趾外偏⼤于15度即可定义为拇外翻,该诊断以临床症状得名,俗称脚孤拐,⼤脚⾻。
随着城市化进程的加快,⼈们⽣活的⽇益提⾼,各种各样鞋⼦的出现,拇外翻的发病⼈数也是与⽇俱增。
总的发病率在2~4%(即使在不穿鞋或⾚脚⾛路的情况下),但在穿鞋特别是⾼跟鞋的情况下,发病率可增加⾄48%。
其中妇⼥的发病率较⾼约占85%。
拇外翻畸形的青少年(在⼉童时期发病)通常与遗传因素相关,其中72%由母系遗传。
在患有拇外翻的⼈群中,仅有不到⼀半的患者进⾏就诊,因为在发病早期,患者⼀般⽆⾜部疼痛症状。
随着年龄的加⼤,畸形逐渐加重,⾜部⾻骼结构改变明显,超出代偿。
出现疼痛,前⾜变宽,拇趾以外的其他⾜趾畸形,⾻性关节炎等等。
最终难以⾏⾛。
如上图所⽰:拇外翻⾓⼤于15度即可称为拇趾外翻——拇外翻,正常⼈跖⾻间夹⾓⼩于8度。
拇外翻患者通常会⼤于12度。
如图所⽰,拇外翻患者拇趾外翻,对第2趾造成挤压,前⾜增宽,内侧缘有⼀较⼤⾻突,与鞋帮内侧摩擦,产⽣肥⼤、红肿拇囊。
⾜底局部有肥厚的⽼茧,⾛路⾏⾛疼痛,需定期清除。
拇外翻发病因素:内在病发因素主要有两种:遗传与脚的结构。
遗传学因素:较为复杂,⽬前具体原因不清,可能与韧带发育异常有关。
脚的结构异常:如内侧序列过长,包括第1跖⾻较长或近节趾⾻较长;外侧第2跖⾻较短,或第1趾外伤缺失外在病发因素:⾼跟鞋、尖头鞋、⾼跟尖头鞋、外伤等其他因素:类风湿等病发机制:拇趾外偏后,通过第1跖趾关节铰链机制,将第⼀跖⾻推向内侧—第1跖⾻内翻,因第⼀跖⾻连接前后两个关节:第⼀跖趾关节;第⼀跖楔关节。
跖⾻内翻的结果造成第⼀跖楔关节在⽔平⾯活动度加⼤,同时拇趾进⼀步外翻,甚⾄1/2或2/1趾骑跨。
另外第⼀跖⾻内翻造成前⾜增宽,使得⾜底的拇收肌进⼀步牵拉拇趾,拇趾外翻加重。
两者通常互为因果。
这种结构性改变⼀旦发⽣,通常是不可逆的。
严重拇外翻及x线照⽚拇趾长期处于外偏,第⼀跖趾关节内侧关节囊及关节侧副韧带变得松弛,外侧挛缩。
中医大拇指外翻最好的治疗方法

中医大拇指外翻最好的治疗方法
中医认为,大拇指外翻是由于脾胃虚弱、气血不足、肝经郁滞等原因引起的。
因此,治疗大拇指外翻的中医方法主要包括以下几个方面:
1. 药物治疗:可以使用一些中药来调理身体,如补益脾胃的药物,活血化瘀的药物等。
具体的药物选择需要根据个体情况而定,最好咨询专业中医医生。
2. 针灸疗法:针灸可以调整气血运行,促进身体的自愈能力。
通过刺激特定的穴位,可以改善大拇指外翻的症状。
3. 推拿按摩:通过按摩大拇指和相关穴位,可以改善血液循环,缓解肌肉紧张,促进大拇指的恢复。
4. 中药外敷:可以使用一些中药熏洗、药物外敷等方法,来改善大拇指外翻的症状。
此外,还需要注意日常生活中的饮食调理和运动锻炼,避免过度使用大拇指,保持良好的姿势和运动习惯,有助于防止大拇指外翻的进一步发展。
最好在中医专业医生的指导下进行治疗,以确保治疗效果和安全性。
拇外翻的表现症状及危害有哪些治疗拇外翻最佳方法

拇外翻的表现症状及危害有哪些治疗拇外翻最佳方法症状一:拇趾外翻畸形后会导致足的一系列病理改变。
拇外翻后会导致第一跖骨内翻,足掌前部增宽。
足的负重点发生改变,足部常感疲劳。
由于第一跖骨内翻,第一跖骨头常受到摩擦、挤压等刺激,形成骨赘,表面形成假性滑囊。
皮肤增厚,形成胼胝体。
因常受到持续性摩擦作用,会出现滑囊炎,皮肤可出现溃疡、感染。
这时,疼痛较重,影响行走。
拇趾外翻畸形不断加重,会出现第一跖趾关节半脱位及骨性关节炎。
这时,关节软骨破坏,骨质增生,关节间隙变窄,导致关节功能受限。
这是中老年拇外翻的主要特点。
症状二:某线片显示,拇趾向外偏斜,第一、二跖骨间距增大。
第一跖骨头内侧形成骨赘。
晚期,第一跖趾关节间隙变窄,关节周围骨质有增生。
患者多数是在青年时期形成的,中老年患者在预防方面主要是防止畸形加重,延缓骨性关节炎的发生。
症状三:拇趾向外偏移,挤压第二趾,使第二趾抬高,位于拇趾之上,形成槌状趾。
第二趾上方皮肤由于穿鞋的摩擦增厚,或形成溃疡。
拇趾根部内侧突出,皮肤增厚、压痛。
出现滑囊炎时局部肿胀、发红,压痛明显。
因足的负重点改变,足掌受压,皮肤增厚、疼痛。
晚期第一跖趾关节出现骨性关节炎,活动受限,疼痛加重,行走受到影响。
拇外翻的三大危害1、由于拇外翻患者的拇趾向外侧偏斜,将第2趾背起,其余足趾受到来自鞋外侧的挤压,造成2-4足趾像鸡爪子一样的畸形,这样足趾背侧受摩擦后,可形成鸡眼,最多见于2、4足趾背侧;同时,由于足趾畸形,将跖骨头压低塌陷,又会在跖骨头足底部形成脚垫,这种情况最多见于第2趾骨头足底部。
鸡眼、脚垫会有严重疼痛,并反复发作,影响正常的生活工作的。
这是拇外翻的危害表现之一。
2、由于前足变宽,横弓塌陷,行走时或多或少会出现拇外翻的情况,这样,导致踝关节负重面的改变,会造成踝关节的创伤性炎症,出现疼痛,甚至影响到膝关节、髋关节以至腰部。
这也是由于拇外翻的危害所致。
3、同样,由于拇外翻患者的前足变宽,横弓塌陷,足部缓冲震荡以及足部弹跳能力下降,这些人的运动能力受到严重影响。
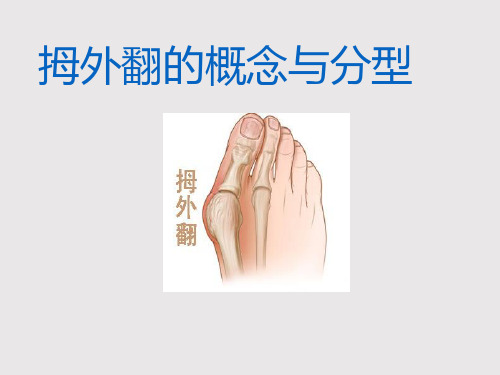
拇外翻的概念与分型
轻度
中度
重度
拇外翻的分型
(三)六型分类法
• I型:以IPA增大为主而 PASA、IMA均正常
• II型;单纯HVA增大, 其它角度在正常范围
• III型:以PASA增大为主, IMA可正常或轻度增大
拇外翻的分型
• IV型:以IMA增大为主,其中又分两亚型 IVa 型: 10° IMA 15° IVb 型: IMA >15°
拇外重叠,横弓塌陷.鸡眼.脚垫.扁平足.后跟疼痛 .双脚受力难平衡,严重影响站立和行走
大拇趾畸形阶段
大拇趾外翻40度以上,脚趾使命结束,拇趾严重重叠,脚趾不受力, 足弓塌陷,难以行走
拇外翻的各个年龄段的表现
重度拇外翻合并锤状趾
拇外翻合并胼胝体
拇外翻的分型
(一)按物理检查分型: • I 度:外翻的趾与其它的趾不发生挤压 • II度:外翻的趾与其它的趾发生挤压 • III度:外翻的趾与第二趾相互重叠
CT:
第一跖骨头与第二跖骨间距离增大 ,第一跖骨头籽骨关节脱位
拇外翻的分期
拇外翻可逆阶段
大拇趾外翻10度左右,没有疼痛感,脚掌有轻微脚茧,不会直接影响行走 .穿高跟鞋会引起疼痛
拇外翻挛缩阶段
大拇趾外翻10-20度,关节及韧带有炎症,第一.第二脚趾明显挤压,脚掌明显变宽, 足底脚茧明显,长时间行走易引起大拇趾关节疼痛及脚掌疼痛.
拇外翻的概念与分型
概念
拇外翻(hallux valgus)也 叫大脚骨或脚孤拐
是指拇趾向外偏斜移位超过正
>15度
常生理角度的一种足部畸形,多
见于中老年妇女,是目前最常见
的足病之一。
女性发病多于男性,男女比例约
1︰9~1︰15。
拇外翻

拇外翻是一种常见病,多发病。
对于此种疾病的治疗受到多种临床因素影响,包括患者的要求、放射学检查,外科医师擅长的手术手法等等。
由于临床上遇到的具体情况不同,所以还没有哪一种方法可以作为通用方法使用。
从单纯的非手术治疗到各种手术治疗,所取得的临床疗效也有所差异。
1病因及发病机制拇外翻的发生内因与外因都起着重要作用,内因包括扁平足、第1跖骨内翻、类风湿性关节炎、胶原及神经肌肉障碍性疾病、第1跗跖关节活动过大和遗传因素;外因包括穿过紧的鞋和高跟鞋。
Sim-Fook等[1]比较穿鞋与不穿鞋人群拇外翻发生率,分别为33%与1.9%。
2诊断2.1临床表现询问疼痛的特定位置及有无囊肿的家族史。
若足深部疼痛或跖肌疼痛则提示籽骨受累,而内侧痛则提示黏液囊性炎症。
赤脚走路发生疼痛则提示病情累及了更多的关节(跖趾关节)而不是单纯压迫内侧隆突。
患者普遍主诉鞋不适、疼痛性囊肿、美观上缺陷、跖痛症等。
体格检查要求患者坐位和站立位。
可发现:外翻平跖足畸形,跟腱紧张,僵硬性或可矫正的外翻,指内旋,脚趾上和皮肤硬结,第2跖趾关节关节滑囊炎,趾间神经瘤,第1跗跖关节活动过大。
2.2放射学检查拇外翻术前应进行X线平片检查,包括足在负重状态下的正位、斜位和侧位X线片。
除此之外,摄取籽骨的图像来判断籽骨是否处于半脱位状态。
若证实籽骨存在半脱位,那么就可判定存在退行性变化。
特殊的测量包括:拇外翻角,第1、2跖骨间夹角,以及跖骨远端关节角。
此外,第1跖趾关节适合度也应给予高度重视。
根据这些测量结果将畸形的严重程度分级,轻度:拇外翻角≤19°,第1、2跖骨间夹角≤13°;中度:拇外翻角20°~40°,第1、2跖骨间夹角14°~20°;重度:拇外翻角> 40°,第1、2跖骨间夹角> 20°[2]。
3非手术治疗对一些畸形较轻,疼痛较轻不影响生活和工作的或合并较重的系统疾病,有明显的下肢循环障碍的,可以通过穿宽松的鞋,穿通过足底力学测量制作的鞋垫,理疗和应用非甾体类消炎止痛药等方法治疗。
拇外翻课件

病理
① 拇外翻,跖趾关节半脱位 ② 第一跖骨内翻,拇囊炎 ③ 第2、3跖骨头胼胝 ④ 第2趾锤状指 ⑤ 第1跖趾关节骨关节炎
鞋的推挤及不平衡的肌力是拇外翻的可能诱因,它们均 会加重拇趾外翻、第一跖骨内翻和第一跖骨籽骨关节脱 位。
临床表现
① 好发于成年人
② 女性多于男性
③ 症状最多为拇囊炎、 疼痛
拇外翻 治疗与护理
骨六病区 N2 何晓霞 N1 徐燕霞 N0 杨小翠
1.概述 2.致病因素 3.临床表现及诊断 4.分型及治疗 5.术后常见并发症 6.个案分享
概述
❖ 拇外翻:也叫大脚骨病,是指拇趾向外偏斜超过正常生理角 度的一种足部畸形,是目前最常见的足病之一。女性发病多 于男性,男女比例约1︰9~1︰15。一般认为拇趾的外翻角 >15º可诊断为拇外翻。
致病因素
③ 骨性结构异常 (1)第1跖骨内翻为继发或原发尚有争议,但内翻明显应该 处理。 (2)第1跖楔关节不稳定。 (3)籽骨系统肌群力量失衡,跖籽关节炎等。
④ 肌力失衡 (1)足内在肌,“跖袖”(拇展肌、拇收肌、拇短伸肌、 拇短屈肌)。 (2)足外在肌。
⑤ 其他因素 (1)类风湿性关节炎,痛风性关节炎 (2)小儿麻痹后遗症 (3)创伤
致病因素
① 遗传 (1)有专家研究报道:63%患者有家族史 (2)有家族史患者在发病年龄,病情加重上都要早于无 家族史患者。
② 鞋袜因素 (1)85%患者有穿高跟、尖头皮鞋习惯,但无确切证据。 有专家研究认为对于功能正常的足,并没有证据表明穿高 跟、尖头皮鞋就能够引起拇外翻畸形。 (2)事实上,并不是所有穿高跟鞋的人都出现拇外翻, 有一些没有穿高跟鞋的人也出现了拇外翻。因此,穿鞋并 不是引起拇外翻的唯一原因,它可能只是加重了某些病理 变化。
拇外翻的诊断标准

拇外翻的诊断标准
拇外翻是指大脚趾向内侧转动,使外侧的足弓减小或扁平化。
以下是一些常见的拇外翻的诊断标准:
1. 拇趾外翻角度:根据大脚趾与正常足轴的夹角来评估。
通常,当夹角超过8-10度时,可以被认为是拇外翻。
2. 跨趾:在拇外翻时,大脚趾向其他趾骨压迫,形成趾间隙减小或消失。
3. 足底凸起:当站立时,足底不再保持自然的弓形,而是扁平化或凸起。
4. 疼痛和不适:患者可能会感到足部疼痛、疲劳和不适,特别是在长时间行走或穿着不合适的鞋子时。
5. X线检查:X线可以用来确定拇外翻的程度,并排除其他相关问题,如关节炎或骨折。
请注意,以上仅为一般的诊断标准,如果您怀疑自己患有拇外翻,请咨询专业医生进行确诊和治疗建议。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
X 线片测量
趾骨间角 Interphalangeal Angle IPA 第一趾近节趾骨与远节趾骨
纵轴延长线之夹角 正常11~18°
拇外翻定义、分型 和治疗
X 线片测量
近侧关节固定角 Proximal Articular Set Angle
PASA 第一跖骨远侧实际关节面
连线的垂线与该骨纵轴线 之夹角 正常3~8°。
拇外翻定义、分型 和治疗
X 线片测量
远侧关节固定角 Distal Articular Set Angle DASA 第一趾近节趾骨近侧实际关节面连
线的垂线与该骨纵轴线之夹角 正常1~7°
拇外翻定义、分型 和治疗
X 线片测量
跖楔角 Metatarsal Cuneiform Angle MCA 第一跖骨近侧实际关节面连线的
轻度: 15°以下
中度: 15~20° 重度:
20°以上
轻度: 25°以下
中度: 25~30°
重度: 35°以上
拇外翻定义、分型 和治疗
拇外翻的治疗
拇外翻定义、分型 和治疗
非手术治疗
穿合适的鞋子:宽、松、平 贴垫疗法:在拇趾远端套一
趾垫使拇趾内收并防止鞋子 挤压第一跖骨头
保守疗法效果不佳!!!
拇外翻定义、分型 和治疗
Mc Bride手术(1928年):应用广泛
拇外翻定义、分型 和治疗
Hiss手术(1பைடு நூலகம்31年) 切除内侧骨赘与滑囊 把拇展肌腱止点从跖侧抬高
移止背外侧 同时切断拇内收肌腱。
拇外翻定义、分型 和治疗
Dalton手术(1993年) 实际是改良McBride手术 拇内收肌腱切断 在跖骨颈处从背侧关节囊
拇外翻定义、分型 和治疗
第一跖骨远端截骨
拇外翻定义、分型 和治疗
拇外翻定义、分型和治疗
拇外翻定义、分型 和治疗
拇外翻的英文书写
Hallux valgus(HV) Hallux abductus(HA) Hallux Abductovalgus(HAV) 最后一个是国外最多使用的,
意为拇趾有外展、外翻两个 畸形,此处外翻指拇趾有扭 弯的含义。
拇外翻定义、分型 和治疗
X线片测量
拇外翻定义、分型 和治疗
关节面匹配情况
匹配关节
不匹配关节
拇外翻定义、分型 和治疗
拇外翻角 Hallux Valgus Angle HVA 第一跖骨纵轴线与第一趾近节
趾骨纵轴线之夹角 正常 < 20°
拇外翻定义、分型 和治疗
X 线片测量
跖骨间角 Intermetatarsal Angle IMA 第一、二跖骨纵轴延长线之夹角 正常6~12°
拇外翻定义、分型 和治疗
手术治疗
拇外翻以手术治疗为主。 手术方法可分为软组织手术与骨性手术,据称
有200种以上。 手术方法如此之多说明拇外翻的治疗较复杂,
影响疗效的因素较多,故术前应认真研究,因 人而异,方可取得较好的疗效。
拇外翻定义、分型 和治疗
手术方法
软组织手术 骨性手术 趾骨截骨术 跖骨截骨术 关节成型术 关节融合术
囊炎,此时称为拇囊炎; 第一趾外展、外翻、外旋; 拇趾外侧关节囊、拇内收肌与拇短屈肌外侧头挛缩,
进而使腓侧有时伴胫侧籽骨向外侧移位。
拇外翻定义、分型 和治疗
(二)继发变化 前足增宽(因第一跖骨内收) 前横弓减弱或 消失 第二跖骨头负重加大 第二跖骨 头下胼胝 第二趾锤状趾。
拇外翻定义、分型 和治疗
拇外翻定义、分型 和治疗
软组织手术
概念:学者们把手术中不行跖骨或趾骨截 骨的手术称之为软组织性手术
拇外翻定义、分型 和治疗
Silver拇囊肿切除术(1923年) 把第一跖骨头内侧骨赘与滑囊切除。
拇外翻定义、分型 和治疗
改良Silver手术(1928年) 切除第一跖骨头内侧骨赘、滑囊 切断拇内收肌与拇短屈肌联合腱
垂线与其纵轴线之夹角 正常6~15°
拇外翻定义、分型 和治疗
X 线片测量
跖骨内收角 Metatarsal Adducent Angle MAA 在跗骨内外侧缘的连线上各作中点;
然后把两点连成线,在此线上作垂 线;垂线与第二跖骨纵轴延长线之 夹角 正常8~12°
拇外翻定义、分型 和治疗
X 线片测量
拇外翻的概念
50年代:拇趾斜向外侧 70年代:拇趾向外倾斜,伴有第一跖骨内收 80年代:拇趾过度外偏,第一跖骨头向内侧移位高起,
前足增宽,前横弓减弱或消失。
90年代以后:IMA(第I、II跖骨间角)10~12°,
HVA(拇外翻角) 20 °,伴有明显 拇趾外翻畸形或拇囊炎。
拇外翻定义、分型 和治疗
非负重位
拇外翻定义、分型 和治疗
负重位
拇外翻的分型
拇外翻定义、分型 和治疗
(一)按物理检查分型: I 度:外翻的拇趾与其它的趾不发生挤压 II 度:外翻的拇趾与其它的趾发生挤压 III度: 外翻的拇趾与第二趾相互重叠
拇外翻定义、分型 和治疗
(二)按X线片有关角度测量分型:
IMA角 HVA角
第一、二跖骨远端长度差 正常情况下第二跖骨稍长
于第一跖骨约2 mm。
拇外翻定义、分型 和治疗
X 线片测量
籽骨位置 可通过胫侧籽骨在第一跖骨
平分线的位置确定胫侧籽骨 的位置,共分7种,第一种 为正常,2~7示向外移位的 程度。
拇外翻定义、分型 和治疗
X 线片测量
足负重与非负重位X线片测量:
除HVA外,负重位IMA等均大于非负重位。
下方穿过缝到内侧关节囊 和胫侧籽骨韧带上。
拇外翻定义、分型 和治疗
骨性手术
概念:指需要对跖骨或趾骨进行截骨 的手术。
拇外翻定义、分型 和治疗
第一趾近节趾骨基底楔形截骨术(Akin手术)
适应症: •关节面匹配 •矫正严重的远端关节角 •矫正拇指外展
拇外翻定义、分型 和治疗
第一跖骨截骨
主要用于纠正IMA角过大 远端截骨 近端截骨 跖骨干截骨
拇外翻的病因
遗传因素:患者中60%-70%有家族史,18 岁以前如果没有踇外翻,一般认为没有家 族史。遗传特殊的生物力学结构功能。
关节炎性:类风湿性关节炎 神经肌肉性 创伤性 穿鞋习惯
拇外翻定义、分型 和治疗
拇外翻的病理
(一)直接变化
第一跖骨内收(翻)或/伴旋前,严重者跖骨头上抬 第一跖骨头内侧形成骨赘 局部形成滑囊 滑
