跌倒所有的高危因素

?Agitation/Delirium- infection, toxic/metabolic, cardiopulmonary change, CNS, dehydration/ blood loss, sleep disturbance
?Meds (dose/timing)-psychotropics, CV agents (digoxin especially),
anticoagulants(increased risk of injury), anticholinergic, bowel prep ?Orthostatic hypotension, autonomic failure
?Frequent toileting
?Impaired mobility
?Impaired vision, inappropriate use of assistive device/footwear
?History of Falls (CV/light headed-dizzy, Dysequilibrium- loss of balance with no abnormal motion sensation, Vestibular/Vertigo, Weakness-Musculoskeletal/give way,
combination, other)
?Psychotropics, digoxin, type 1a antiarrhythmic, diuretic (thiazides>loop diuretics) ?Antihistamines/benzodiazipines- withdrawal has shown decrease in falls risk, assess for sleep disorder, avoid routine PRN orders-try non-pharmacological approaches
including quiet sleep protocols on units
?Antidepressants- Tricyclics higher risk than SSRI, but SSRI's have risk as well, high level of phenytoin; low dos amitriptyline affects gate; gabapentin 10-25% ADR ?Cardiac drugs/antihypertensives- if orthostatic (drop in sys>20 mm in 3 min) and symptom atic
?Anticoagulants - subdural hematom as are rare; avoid only if very unstable gait or balance, concurrent use of alcohol, or other drugs that interact and increase bleeding, or non-compliant with regimen or lab follow up
?Drugs treating nocturia (consider tamsulosin due to lower risk of orthostasis)
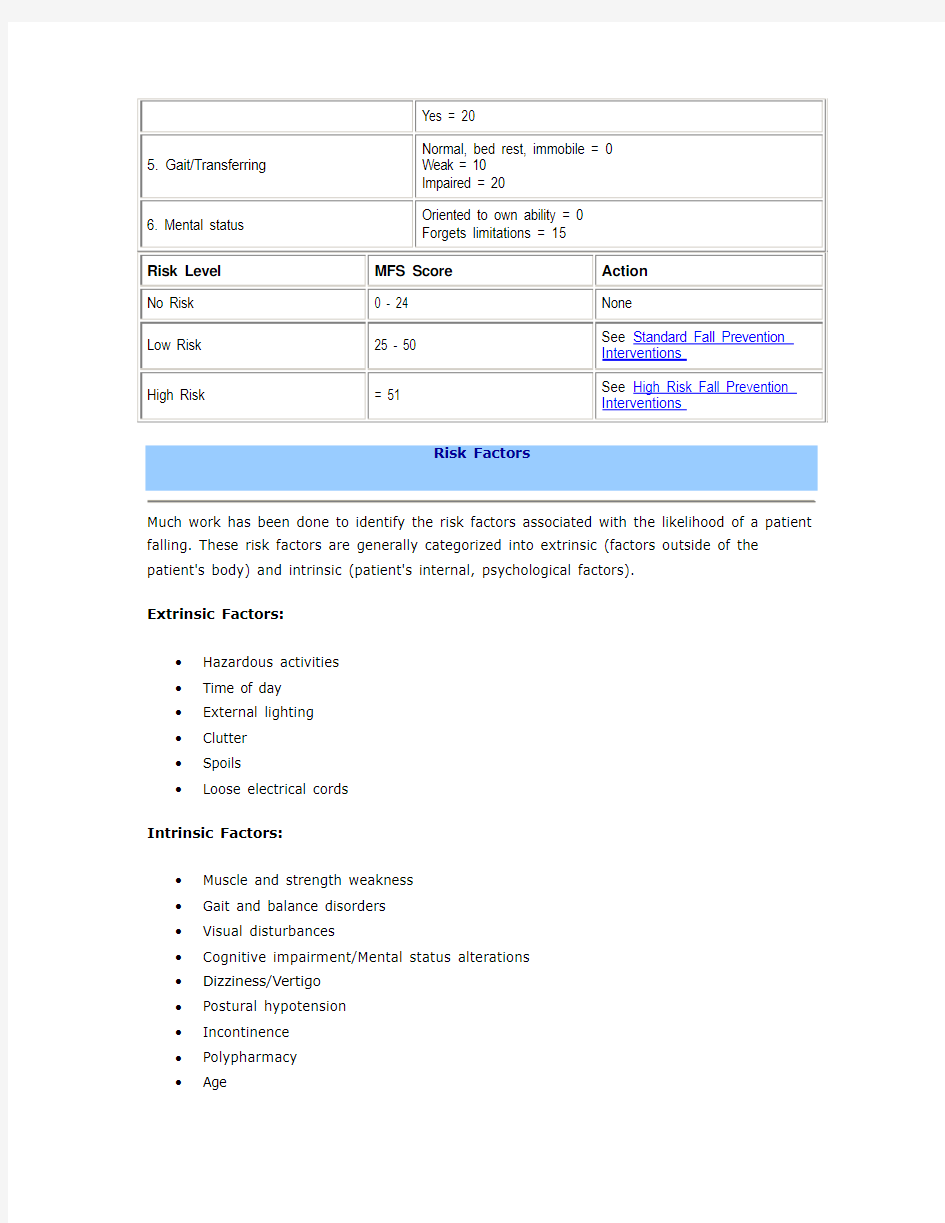
Nursing fall risk assessment, diagnoses and interventions are based on use of the Morse Fall Scale (MFS) (Morse, 1997). The MFS is used widely in acute care settings, bo th in hospital and long term care inpatient settings. The MFS requires systematic, reliable assessment of a patient's fall risk factors upon admission, fall, change in status, and discharge or transfer to a new setting. MFS subscales include assessment of:
?Hazardous activities
?Time of day
?External lighting
?Clutter
?Spoils
?Loose electrical cords
Intrinsic Factors:
?Muscle and strength weakness
?Gait and balance disorders
?Visual disturbances
?Cognitive impairment/Mental status alterations ?Dizziness/Vertigo
?Postural hypotension
?Incontinence
?Polypharmacy
?Age
?Chronic disease
?Assess patient's fall risk upon admission, change in status, transfer to another unit and discharge.
?Assign the patient to a bed that enables the patient to exit toward his/her stronger side whenever possible.
?Assess the patient's coordination and balance before assisting with transfer and mobility activities.
?Implement bowel and bladder programs to decrease urgency and incontinence.
?Use treaded socks for all patients.
All Staff:
?Approach patient towards unaffected side to maximize participation in care.
?Transfer patient towards stronger side.
Education:
?Actively engage patient and family in all aspects of Fall Prevention Program.
?Instruct patient in all activities prior to initiating assistive devices.
?Teach patient use of grab bars.
?Instruct patient in medication time/dose, side effects, and interactions with food/medications.
Equipment:
?Lock all moveable equipment before transferring patients.
?Individualize equipment specific to patient needs.
Environment:
?Place patient care articles within reach.
?Provide physically safe environment (eliminate spills, clutte r, electrical cords, and unnecessary equipm ent).
?Provide adequate lighting.
Medical Staff:
?Evaluate and treat gait changes, postural instability, spasticity.
?Initiate treatment for impaired vision, hearing.
?Evaluate medication profile for fall risk.
?Evaluate and treat pain.
?Evaluate and treat orthostatic hypotension.
?Assess and treat impaired central processing (dementia, delirium, stroke, perception)
?Consider use of: technology for fall prevention. (See Technology section), non-skid floor mat, raised edge mattress.
Environment:
?Clear patient environment of all hazards
Medical Staff:
?Review medications for fall risk and adjust as indicated
?CV agents - if orthostatic (drop in systolic > 20 mm in 3 minutes) and symptom atic o Discontinue HCTZ, liberalize sodium in diet
o If ACE inhibitor appropriate, use agent with less renal metabolism (fosinopril)
o If Calcium channel blocker - NOT nifedipine
o If ? blocker - not cardioselective / not metoprolol / atenolol; use pindolol / propranolol
?Consider referral to services such as physical medicine and rehabilitation, audiology, ophthalmology, cardiology.
?Optimize treatm ent of underlying medical conditions.
?Evaluate and treat for pain.
?Evaluate circumstances surrounding fall for extrinsic and intrinsic contributing factors. Education:
?Exercise
?Nutrition
?Home safety
?Plan for em ergency fall notification procedure.
1.Assess for injuries (e.g. abrasion, contusion, laceration, fracture, head injury) and
determine Level of Injury (0, 1, 2, 3). (See Definitions)
2.Obtain and record sitting/standing vital signs.
3.Assess for change in range of motion.
4.Alert Physician.
5.Follow organizational policies for patient monitoring.
6.Document circumstances in medical record.
https://www.360docs.net/doc/0710137756.html,plete incident report.
8.Assess intrinsic and extrinsic factors.
9.Notify all team members of patient fall.
10.Consider technology to prevent repeat fall (see Technology).
Medical
1.Assess and treat any injury.
2.Initiate diagnostic and treatment interventions for contributing causes.
3.Determine probable cause of fall (history, physical factors, medications, laboratory
values).
4.Consult appropriate services.
5.Evaluate and treat for pain.
?Increased knowledge about falls
?Increased strength, balance, and mobility
?Increased ability to compensate for sensory, balance loss
?Increased functional independence with use of exercises and assistive/adaptive devices
?Increased confidence in abilities
?Reduced severity of fall-related injuries
?Proper hydration
?Proper nutrition
Program Outcomes
?Interdisciplinary approach to fall prevention and management
?Increased availability of experts in fall prevention and management
?Systematic program deployment and evaluation
?Document circumstances in patient medical record.
o Patient appearance at time of discovery
o Patient response to event
o Evidence of injury
o Location
o Medical provider notification
o Medical/nursing actions
?Complete incident report
?Notify Nurse Manager or designee
Definitions
Fall
Loss of upright position that results in landing on the floor, ground or an object or
furniture or a sudden, uncontrolled, unintentional, non-purposeful, downward
displacement of the body to the floor/ground or hitting another object like a chair or
stair.
Fall Response Team
Fall Response Teams are comprised of interdisciplinary team members that are
activated following a fall to evaluate circumstances surrounding a fall with the goal of reducing risk factors and preventing a repeat fall. This team examines the
environment, equipment, fall program elements, and resources including staffing,
surveillance, communications, and knowledge of risk factors that may have
contributed to the event. The Team makes immediate recommendations to reduce fall risks for an individual patient.
Level of Injury
0 = None
1 = Minor Injury (abrasion, bruise, minor laceration)
2 = Major Injury (hip fracture, head trauma, arm fracture)
3 = Death
Post Admission Fall Occurrence
A fall that occurs after a patient is admitted to an inpatient setting.
Slip
Loss of balance as a result of slippery surface that does not result in a fall.
Stumble
Loss of balance due to knees giving way or other reasons but does not result in a fall. Trip
Loss of balance due to a specific obstacle that does not result in a fall.
?Bed and/or chair alarms.
?Alarms at exits.
?Nurse call systems and communication systems.
?Low beds for patients at risk for falls.
?Video camera surveillance.
Falls and Bedrails
Fall prevention programs emphasize bedrail reduction. Bedrails contribute to patient fall risk
by creating barriers to patient transfer in and out of beds. Use of bedrails must be assessed specific to individual patient needs. When possible, use alternative pillows and positioning devices to avoid the use of bedrails.
References
Department of Veterans Affairs. (1996, June). Clinical practice guidelines: The prevention and management of patient falls. Tampa, Fl: Author.
Hendrich, A, Nyhuis, A, Kippenbrock, T, et al, (1995). Hospital falls: Development of a predictive model of clinical practice. Applied Nursing Research , 8. 129-139.
Hoskin A.F. (1998). Fatal Falls: Trends and Characteristics. Statistical Bulletin, Apr-Jun, 10-15.
Maki, B.E. (1997). Gait changes in older adults: Predictors of falls or indicators of fear? Journal of American Geriatrics Society, 45 , 313_20.
Morse J. (1997). Preventing patient falls . Thousand Oaks, CA: Sage.
National Safety Council. 1999. Report on Injuries in America . Itasca, IL.
Rawsky, E. (1998). Review of the literature on falls among the elderly. Image , 30(1), 47-2.
Steven, J, & Olson, S (1999, October). Check for safety. A hom e fall prevention checklist for older adults. Atlanta: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Center for Injury Prevention and Control.
Tideiksaar, R (1997). Falling in old age. Its prevention and managem ent . (2nd ed). New York: Spinger Publishing.
VA National Center for Patient Safety (NCPS). (2000).
VISN 8 Patient Safety Center. (January 2001). Proceedings: Promoting Patient Freedom and Safety: Preventing Falls. VISN 8 Patient Safety Center of Inquiry: St. Pete Beach, FL.
VISN 8 Patient Safety center of Inquiry.(1998).
For suggestions to improve or broaden this algorithm, please contact Dr. Pat Quigle y, Associate Director, Clinical Division, VISN 8 Patient Safety Center of Inquiry, Tampa, Florida. E-mail: Patricia Quigley
Return to top of page
?Consider use of: technology for fall prevention. (See Technology section), non-skid floor mat, raised edge mattress.
Environment:
?Clear patient environment of all hazards
Medical Staff:
?Review medications for fall risk and adjust as indicated
?CV agents - if orthostatic (drop in systolic > 20 mm in 3 minutes) and symptom atic o Discontinue HCTZ, liberalize sodium in diet
o If ACE inhibitor appropriate, use agent with less renal metabolism (fosinopril)
o If Calcium channel blocker - NOT nifedipine
o If ? blocker - not cardioselective / not metoprolol / atenolol; use pindolol / propranolol
?Consider referral to services such as physical medicine and rehabilitation, audiology, ophthalmology, cardiology.
?Optimize treatm ent of underlying medical conditions.
?Evaluate and treat for pain.
?Evaluate circumstances surrounding fall for extrinsic and intrinsic contributing factors.
Education:
?Exercise
?Nutrition
?Home safety
?Plan for em ergency fall notification procedure.
跌倒高危因素评估与预防宣教
跌倒高危因素评估与预防宣教 姓名--------------性别-------------年龄------------病区----------------住院号--------------床号--------------护理级别-----------诊断------------------ 跌倒危险因素 1、既往史:□失明□视力减退□眩晕□耳聋□脑血管病□癫痫□帕金森氏病□老年性痴呆□精神病□酗酒□其他――――――――――――― 2、跌倒史(一年内):□无□一次□二次□三次□>三次 3、意识障碍:□清楚□意识障碍□定向力障碍□躁动□半昏迷状态 4、骨骼与肌肉:□正常□关节病变□四肢无力□偏瘫□运动失调 5、使用药物:□镇静剂□降压药□降糖药□抗癫痫药□抗心律失常药□利尿剂□散瞳剂□其他――――――――――― 6、睡眠情况:□好□间断入眠□失眠□服镇静剂 7、排泄情况:□正常□腹泻□尿频□大小便失禁 8、其他:□体位性低血压□虚弱□Hb<100g/l 鉴于以上因素,病人系高危跌倒病人,特此告知病人及家属以下注意事项,以便共同预防病人跌倒。 1、当您有服用安眠药或感到头晕,下床应先坐稳于床沿,再由家人搀扶下床。 2、当您需要任何协助而无家属在场时,请立即按呼叫器通知护士。 3、若发现地面潮湿有水渍,请告诉工作人员,并避免在有水渍的地方行走,以防跌倒。 4、请将物品尽量放置于壁橱内,以免妨碍行走。 5、已上床栏的病人欲下床必须先放下床栏,切勿跨越床栏。 6、当您所照顾的病人有意识障碍、躁动不安时请将床栏拉起,必要时还需增加约束保护。 7、请您向护士叙述您容易跌倒的原因。 8、请穿防滑的鞋子。 9、病房夜间打开壁灯,便于病人辨清方向。 10、如果您行走不便请使用辅助工具,如拐杖、助行器、轮椅等,以防跌倒。 填表人――――――填表日期――――――病人(家属) ――――――
跌倒所有的高危因素
?Agitation/Delirium- infection, toxic/metabolic, cardiopulmonary change, CNS, dehydration/ blood loss, sleep disturbance ?Meds (dose/timing)-psychotropics, CV agents (digoxin especially), anticoagulants(increased risk of injury), anticholinergic, bowel prep ?Orthostatic hypotension, autonomic failure ?Frequent toileting ?Impaired mobility ?Impaired vision, inappropriate use of assistive device/footwear ?History of Falls (CV/light headed-dizzy, Dysequilibrium- loss of balance with no abnormal motion sensation, Vestibular/Vertigo, Weakness-Musculoskeletal/give way, combination, other) ?Psychotropics, digoxin, type 1a antiarrhythmic, diuretic (thiazides>loop diuretics) ?Antihistamines/benzodiazipines- withdrawal has shown decrease in falls risk, assess for sleep disorder, avoid routine PRN orders-try non-pharmacological approaches including quiet sleep protocols on units ?Antidepressants- Tricyclics higher risk than SSRI, but SSRI's have risk as well, high level of phenytoin; low dos amitriptyline affects gate; gabapentin 10-25% ADR ?Cardiac drugs/antihypertensives- if orthostatic (drop in sys>20 mm in 3 min) and symptom atic ?Anticoagulants - subdural hematom as are rare; avoid only if very unstable gait or balance, concurrent use of alcohol, or other drugs that interact and increase bleeding, or non-compliant with regimen or lab follow up ?Drugs treating nocturia (consider tamsulosin due to lower risk of orthostasis) Nursing fall risk assessment, diagnoses and interventions are based on use of the Morse Fall Scale (MFS) (Morse, 1997). The MFS is used widely in acute care settings, bo th in hospital and long term care inpatient settings. The MFS requires systematic, reliable assessment of a patient's fall risk factors upon admission, fall, change in status, and discharge or transfer to a new setting. MFS subscales include assessment of:
危险有害因素的分类详细版
危险、有害因素及其辨识标准 一、危险有害、因素的定义 (1)危险因素:是指能对人造成伤亡或对物造成突发性损害的因素。 (2)有害因素:是指能影响人的身体健康、导致疾病,或对物造成慢性损害的因素。 对于危险、有害因素的定义,已经非常明确、清楚。危险因素在时间上比有害因素来的快、来的突然;造成的危害性比后者严重。 这里的因素应该理解为事故、作业过程、行为和环境,因为在不同的行业主要的危险有害因素差别较大。火灾、瓦斯爆炸、中毒、触电等属于事故;设备的检修、爆破作业、运输等属于作业过程;违章操作、违章指挥等属于行为;高温、雷电、雨雪等属于自然环境。 二、危险、有害因素产生的原因 《安全评价》第三版中将危险、有害因素产生的原因划分为两个方面。(1)存在危险有害本身具有的物质、能量;(2)危险有害物质、能量失去控制,危险有害物质、能量失去控制的主要体现:①人的不安全行为(13大类);②物的不安全状态(4大类);③管理缺陷(6类)。 任何物质都具有相应的能量,物质和能量是客观存在的,只有当物质、能量在外力条件或自身变化且失去控制造成一定的危险或伤害时才可以称为危险有害物质和能量。 导致危险有害物质、能量失去控制的三个方面多数说法比较笼统,例如:有分散注意力的行为;冒进信号;作业场所狭窄;作业场所杂乱;来自相关方风险管理的缺陷等。 相对与物质和能量来说,人的不安全行为是外在条件;物的不安全状态既有可能是外部条件引起的,也有可能是其自身的变化引起的;管理的主角是我们人类自身,所以也应归结为外部条件。 外在条件很多,除了上面说的人的不安全行为之外,恶劣的自然条件是最重要的外在条件之一,地震、台风、洪水、雷击、温度、湿度、雾、冰雹、滑坡、泥石流、火山喷发等。企业在建设初期一般都会对本地的自然条件作一定的调查和了解,但是现在社会发展的快节奏导致部分地区环境污染的加大,最终引发台风、洪水等导致事故的发生,2007年5月份我国因洪涝、山体滑坡和泥石流、旱灾和风雹等自然灾害死亡人数117人,失踪18人,直接经济损失86亿元人民币。所以,人类不应该对自然灾害掉以轻心。
morse跌倒危险因素评估量表
Morse跌倒危险因素评估量表 高危险防止跌倒措施
△在床头卡上座明显标记 △尽量将患者安置距离护士站较近病房 △ △告知家属应有专人陪护患者△通知医生患者的高危情况并进行有针对性的治疗 △加强对患者夜间巡视△将两侧四个床栏抬起△必要时限制患者活动,适当约束 标准护理措施 姓名:______ 性别:_____ 年龄:_____ 病区:________ 床号:____ 住院号:_____
Morse跌倒评分说明: 1、病人曾跌倒(晕厥)/视觉障碍:病人在入院之前或入院后曾经跌倒(晕厥)的历史或 是视觉障碍评分为25分,如果没有为0分。 2、病人有两个或两个以上医学诊断:如果病人有多过一个或以上医学诊断评分为15分, 没有为0分。 3、病人使用丁形拐杖/手杖/学步车则评分为15分,行走时需要的辅助物:如果病人行走 不需要任何物品辅助二步态自然,或使用轮椅,或病人卧床休息不能起床活动,或由护 士协助活动而不需要辅助评分为0分。 4、留有静脉内置管:病人正在进行静脉内治疗(留有静脉内针管)或是使用药物治疗(麻 醉药、抗组胺药、抗高血压药、镇静催眠药、抗癫痫抗痉挛药、轻泻药、利尿药、降糖 药、抗抑郁抗焦虑药抗精神病药)均评分为25分,没有为0分。 5、病人步态:正常步态或卧床休息:评分为0分,病人自然挺胸,肢体协调。病人年龄超 过65岁或存在体位性低血压:评分为10分。乏力:评分为10分,病人可自行站立, 但迈步时感觉下肢乏力或无力,需要辅助物品支撑。损伤步态:评分为20分,病人主要表现为从椅子上站立困难,站立后低头,眼睛看地板,病人平衡差,下肢颤抖,当护士协助病人行走时发现病人关节强直,小步态或病人不抬腿或拖着脚走。 6、精神状况:病人表现为意识障碍、躁动不安、沟通障碍、睡眠障碍或是病人非常自信, 对护士的评估提醒漠视均为15 分,正常为0分
morse跌倒危险因素评估量表
Morse跌倒危险因素评估量表
高危险防止跌倒 措施 措施: △在床头卡上座明显标记 △尽量将患者安置距离护士站较近病房 △△告知家属应有专人陪护患者△通 知医生患者的高危情况并进行有针对 性的治疗 △加强对患者夜间巡视△将两侧四个 床栏抬起△必要时限制患者活动,适当约束 标准护理措施
Morse跌倒评分表 姓名:______ 性别:_____ 年龄:_____ 病区:_______ 床号:____ 住院号:_____
Morse跌倒评分说明: 1、病人曾跌倒(晕厥)/视觉障碍:病人在入院之前或入院后曾经跌倒(晕厥)的 历史或是视觉障碍评分为25分,如果没有为0分。 2、病人有两个或两个以上医学诊断:如果病人有多过一个或以上医学诊断评分为 15分,没有为0分。 3、病人使用丁形拐杖/手杖/学步车则评分为15分,行走时需要的辅助物:如果病 人行走不需要任何物品辅助二步态自然,或使用轮椅,或病人卧床休息不能起床活动,或由护士协助活动而不需要辅助评分为0分。 4、留有静脉内置管:病人正在进行静脉内治疗(留有静脉内针管)或是使用药物治 疗(麻醉药、抗组胺药、抗高血压药、镇静催眠药、抗癫痫抗痉挛药、轻泻药、利尿药、降糖药、抗抑郁抗焦虑药抗精神病药)均评分为25分,没有为0分。 5、病人步态:正常步态或卧床休息:评分为0分,病人自然挺胸,肢体协调。病人 年龄超过65岁或存在体位性低血压:评分为10分。乏力:评分为10分,病人可自行站立,但迈步时感觉下肢乏力或无力,需要辅助物品支撑。损伤步态:评分为20分,病人主要表现为从椅子上站立困难,站立后低头,眼睛看地板,病人平衡差,下肢颤抖,当护士协助病人行走时发现病人关节强直,小步态或病人
风险的要素有哪些
风险的要素有哪些 第一章保险总论 第一节风险和保险 一、风险的基本概念 (一)风险的概念 我们之所以讨论各种保险,最根本的原因是因为在现实生活中存在着各式各样的风险,所以,人们正在试图抵御、防止风险,努力减少风险给我们生活、生产和工作带来的消极影响。而通常所说的风险,实际上指的是一种损失的不确定性,它包括两层含义:一是可能存在损失;二是这种损失是不确定的。其中又派生出两个概念:其一是损失频率又可称为损失机会,它是在一定时间内一定数目的危险单位中可能受到损失的次数或程度,通常以分数或百分率来表示,即损失频率=损失次数/危险单位数。这里的危险单位是发生一次风险事故可能造成标的物损失的范围。其二是损失程度,它是标的物发生一次事故损失的额度,即损失程度=实际损失额/发生事故件数。损失频率与损失程度之间通常呈反比关系,即损失频率很高,但损失程度不大;损失频率很低,但损失程度大。 (二)风险的基本要素 风险主要由风险因素、风险事故和损失构成。 1.风险因素。风险因素是指引起或增加风险事故发生的机会或扩大损失幅度的原因和条件。风险因素通常分为实质风险因素、道德风险因素和心理风险因素三种类型,其中实质风险因素是有形的并直接影响事物物理功能的因素。道德风险因素是与人的品德修养有关的无形因素,即是由于个人的不诚实、不正直或不轨企图促使风险事故发生,以致引起社会财富损毁或人身伤亡的因素。心理风险因素是与人的心理状态有关的无形因素,它是由于人们主观上的过错,以致增加风险事故发生的机会或扩大损失程度的因素。 2.风险事故。风险事故是造成生命财产损失的偶发事件。 3.损失。损失是指非故意的、非预期的和非计划的经济价值的减少。 上述三种风险要素之间的关系为:风险因素是风险事故发生的潜在原因;风险事故是造成损失的直接的或外在的原因,是损失的媒介。风险因素将引起或增加风险事故;风险事故的发生将可能造成损失。 (三)风险的种类
跌倒护理事件原因分析及整改措施
成都大学附属医院呼吸内科 跌倒护理事件原因分析及整改措施 一、跌倒护理事件 针对高风险病人得护理,严格执行高风险患者护理常规及护理操作工作流程,加强高风险病人安全管理措施,就是呼吸内科全体护理工作者得重要工作内容。 2016年3月发生一例高风险病人跌倒事件,病人李世均男性、78岁,无陪护。在2016年3月7日17时30分发生跌倒事件,病人坐椅上头昏跌倒,责任(值班)护士及时进行了紧急处理,立即通知护士长、科主任及值班医生,询问病员情况并检查生命体征,医生查体后立即安排头部C T检查与足踝X光检查,检查示足踝骨折,与病人及家属沟通后转骨科继续治疗。 针对此次事件科室召开全科护士会,讨论分析原因,减少类似跌倒事件得发生。 二、处理流程 二、跌倒原因分析 护理部、护士长对护士培训缺乏持续性
高风险患者跌倒原因主要包括病人及家属、个人(医护人员)、护理管理及医护环境方面得因素。 1、病人及家属方面: ?患者体质较差、行为能力不完全具备; ?患者及家属对跌倒得危险性认识不足合理; ?家属瞧护不足,非24小时得专人瞧护。 2、护理工作人员方面: ?护士未正确进行患者跌倒风险评估; ?护士宣教不到位; ?护士对本班次重点病人不熟悉,缺乏相应预见性,巡视不到位; ?对预防跌倒得知识缺乏。 3、护理工作管理方面: ?缺乏规范得跌倒管理体系,入院跌倒评估不足; ?护理部、护士长对护士培训不足且缺乏持续性; ?护理部、护士长检查督导力度不够。 4、医护环境方面: ?防滑地面考虑不足; ?无防跌倒警示标识; ?配套设施不合理。 三、跌倒整改措施
依据高风险患者跌倒原因,主要从病人及家属、个人(医护人员)、护理管理及医护环境方面研究解决与应对措施。 1、病人及家属方面: ?针对体质较差、行为能力不完全具备得患者,加强; ?对患者及家属对跌倒预防得宣教,提高危险性认识; ?高危病人24小时专人瞧护。 2、护理工作人员方面: ?护士正确进行患者跌倒风险评估; ?护士对患者及家属进行防跌倒宣教; ?护士加强对本班次重点病人了解,提前预见风险,加强巡视; ?对预防跌倒得知识进行护工得相关培训。 3、护理工作管理方面: ?建立规范得跌倒管理体系,完善入院跌倒评估,设置明显得高危警示标识; ?护理部、护士长对护士开展持续性培训; ?护理部、护士长加强检查督导力度。
患者跌倒坠床风险评估流程防范措施
患者跌倒、坠床风险评估制度 一、加强安全意识,及时发现存在导致患者跌倒、坠床的高危因素,其中包括: 1、意识不清、躁动不安、精神异常、肢体活动受限、视觉障碍的患者; 2、体质虚弱、需搀扶行走或坐轮椅患者;生活不能完全自理且无专人看护患者;年老和婴幼儿无约束或无效约束患者; 3、服用特殊药物、近期有跌倒史(1周内)、以晕厥、黑蒙为主要症状者、经常发生体位性低血压者。 4、病室地面潮湿或有积水未设防滑标志等; 5、患者穿的鞋底易滑跌等; 二、对具有跌倒、坠床危险因素的患者,护士应对病人或家属进行安全教育并采取相应防范措施。 三、对有跌倒、坠床的危险因素的患者,需实施逐级上报和监控。 四、加强病情观察,及预防跌倒、坠床措施的落实,并加以记录。 各护理单元对已发生“患者坠床、跌倒”事件的,立即通知值班医生、科护士长,并向护理部汇报备案。 xx县人民医院护理部 2012年9月制定
患者跌倒、坠床风险评估工作流程
二、预案 1.按护理部标准,新病人入院时,对存在发生跌倒、坠床危险因素的高危患者,根据《住院病人意外事件危险因素评估表》进行评估,并采取相应预防措施。 2.护士在护理意识不清、躁动不安、癫痫发作、老年痴呆、精神异常的患者,及无陪伴的3岁以下婴幼儿时必须用床栏或约束带保护,床尾挂标识,并做好交班。 3.做好安全宣教工作,对长期卧床的体质虚弱者、近期有跌倒史(1周内);以晕厥、黑蒙为主要症状者、经常发生体位性低血压者、肢体活动受限、视觉障碍及年老体弱等患者,护士应告知其起床或行走时应由家属或护士(按铃呼叫护士)陪伴,如需沐浴必须在家属陪伴下进行。 4.给婴儿测体重和沐浴时,护士必须守护在旁,不得擅自离开。 5.必要时开启陪护证,先告知家属留院陪护。 6.做好入院宣教,告知病人住院期间、起床活动时穿防滑鞋。外出检查有专人陪同,检查前更换外出鞋,行动不便者准备轮椅。 7.夜间应开启地灯,保持病室、走廊和地面清洁、干燥、平整、完好、通道内不随便堆放物品,以免影响人、车通行。工勤人员拖地或打蜡后应放置“小心地滑”的警示牌。8.中夜班加强巡视,必要时为病人准备床栏并拉起。 9.对服用特殊药物者(如安眠药、降糖药、降压药等),加强观察。 10.一旦患者出现跌倒、坠床等事件,应及时通知医师,并遵医嘱落实各项治疗和护理。
危险因素分类及常用的危害辨识方法
危险因素分类及常用的危害辨识方法危害辨识是确认危害的存在并确定其特性的过程,即找出可能引发事故导致不良后果的材料、系统、生产过程或工厂的特征。因此,危害辨识有两个关键任务:识别可能存在的危险因素,辨识可能发生的事故后果。为了便于进行危险因素的辨识和分析,必须对危险因素进行分类,危险因素的分类方法有很多,可以按照导致事故的职业病的原因进行分类,或按照事故类别和职业病类别进行分类等。如根据(GB13816-92)《生产过程危险和有害因素分类与代码》的规定,生产过程中的危险因素可分为三类。 1.物理性危险因素包括设备、设施缺陷;防护缺陷;电危害;噪声危害;振动危害;电磁辐射;运动物危害;明火;能造成冻伤的低温物质;粉尘与气溶胶;作业环境不良;信号缺陷;标志缺陷等一切物理危害因素。 2.化学性危险因素包括易燃易爆性物质;自燃性物质;有毒物质;腐蚀物质等一切化学性危险因素。 3.生物性危险因素包括致病微生物;传染病媒介物;致害动物;致害植物等一切生物性危险因素。 在危害辨识的基础上可确定需要进一步评价的危险因素。危险评价的范围、复杂程度,同辨识的危险的数量和类型及需要了解的问题的深度成正比。 常用的危害辨识方法
常用的危害辨识方法包括经验分析法、分析材料性质和生产条件, 以及应用危害评价方法等。. 1.经验分析法 包括对照分析法和类比方法。对照分析法是对照有关标准、法规、检查表或依靠分析人员的观察能力,借助于经验和判断能力,直观地对评价对象的危险因素进行分析的方法。其优点是简便、易行,缺点是容易受到分析人员的经验和知识等方面的限制,对此,可采用检查表的方法加以弥补。类比方法是利用相同或类似工程、作业条件的经验,以及劳动安全卫生的统计资料的来类推、分析评价对象的危险因素。2.材料性质和生产条件分析法 了解生产或使用的材料性质是危害辨识的基础。危害辨识中常用的材料性质有:毒性、生物退化性、气味阈值、物理性质、化学性质、稳定性、燃烧及爆炸特性等。初始危害辨识可通过简单比较材料性质来进行,如对火灾,只要辨识出易燃和可燃材料,就可将它们分类为各类火灾危害进行进一步的评价。生产条件也会产生危险,或使生产过程中材料的危险性加剧,例如,水就其性质来说没有爆炸危险,然而,如果生产工艺的温度和压力超过了沸点,则存在蒸汽爆炸的危险。此外,分析生产条件也可使有些危险材料免于进一步分分和评价,例如,某材料的闪点高于400℃,而生产在室温和常压下进行,这就可以排除材料引发重大火灾的可能性。在危险辨识时既要考虑正常生产过程,也要考虑生产不正常的情况,既要考虑现时的情况,还要考虑过去和将来出现或可能出现的情况。
针刺伤的主要风险因素
针刺伤的主要风险因素 3.1护理人员因素 护士对针刺伤没有引起足够的重视,由于各种因素造成的工作疲劳和匆忙导致这些护理人员操作的不严谨是很容易引起针刺伤事故的,还有如果在工作中存在其他负面的心理状况也导致针刺伤的发生。 3.2防护用品 安全设备使用率低;防护设备无法在触手可及的范围内接近。关于对锐器进行回收的工具,容积与口径不符合标准。没有配备足够的锐器回收装置数量,规格不适合,位置不合理等等。医疗废物一直存放在锐器回收容器中迟迟没有处理,这些都会导致出现针刺伤的情况。 3.3工作环境因素 操作环境的光线不够明亮,或者出现很拥挤且嘈杂的现象,更不妙的是患者不积极的与护理人员进行配合,这些都极易导致针刺伤。 3.4操作行为因素 医护人员没有严格遵守操作标准,往往会造成一些不必要的麻烦,比如没有很好的遵守操作的要求,这会容易引起针刺伤,如回套针帽、不直接用手传递缝合针甚至直接用手去弯曲缝合针、在处理各种针头和比较锐利的医疗器械时动作幅度太大、用完就随便丢掉各种锐器,而且没有采取任何的保护措施进行保护。医护人员在操作过程中可能会因为注意力的不集中以及操作过程中的小马虎而造成严重的针刺伤。 3.5职业防护培训因素 医院对相关的护理人员在这些方面的培训还存在欠缺,在培训的时间长短以及培训的形式上还不够完善,时间零散并没有达到培训的基本要求,形式也过
于的单一和简单化;医护人员显然对这方面的重视程度还远远不够,所以护理人员培训后也并没有太当那么一回事儿,对已经发生的针刺伤行为,新闻报道力度也很低,只是对护理人员进行了形式上的培训,然而却忽略最重要的事后的考核工作,这些都为针刺伤的发生创造了条件。 3.6制度保障因素 缺乏有力的制度来规范和对护士的行为进行标准化的要求,相关制度在建立和修订完善方面存在着各种各样的问题。
常见机械的危险因素(新编版)
( 安全管理 ) 单位:_________________________ 姓名:_________________________ 日期:_________________________ 精品文档 / Word文档 / 文字可改 常见机械的危险因素(新编版) Safety management is an important part of production management. Safety and production are in the implementation process
常见机械的危险因素(新编版) 金属切削机床的危险因素:①静止部件;②旋转部件;③内旋转咬合;④往复运动或滑动;⑤飞出物。 机床运转异常状态:①温升异常;②转速异常;③振动和噪声过大;④出现撞击声;⑤输入输出参数异常;⑥机床内部缺陷砂轮机使用:①禁止侧面磨削;②不准正面操作;③不准共同操作 锻压机械中易发生的伤害事故有:①机械伤-由机器、工具、或工件直接造成的刮伤、碰伤;②烫伤;③电气伤害 冲压作业的危险因素:①设备结构具有的危险;②动作失控; ③开关失灵;④模具的危害 冲压设备的安全装置:①机械式;②双手按钮式;③光电式; ④冲压作业的机械化和自动化 起重机械的安全特点:①运动部件移动范围大,易发生碰撞事
故;②工作强度大,元件易磨损,工作高度和载运物件质量大;③在多尘、高温或露天作业,劳动条件差;④周期间歇式工作,电气设备工作繁重、控制要求多、环境差。 木工机械的危险:①切削速度高,转动惯性大,难于制动;②手工送料,噪声大、振动大,劳动强度大,易疲劳;③没有防护装置或安全防护装置失灵,不熟悉机械性能和安全操作技术、或违章操作是发生伤害的原因。 焊接设备: 气焊与气割的主要危险是爆炸和火灾,加工过程中的产生的高温、金属熔渣飞溅、烟气、弧光。 电焊有电击、弧光伤害、灼伤、爆炸和火灾等 掌握机械伤害的主要类型、原因分析和预防措施; 在机械行业中,存在主要危险和危害:1、物体打击;2、车辆伤害;3、机械伤害;4、起重伤害;5、触电;6、灼烫;7、火灾; 8、高处坠落;9、坍塌;10、火药爆炸;11、物理性爆炸;12、化学性爆炸;13、中毒和窒息;14、其他伤害。
住院患者跌倒坠床的原因分析及预防措施
住院患者跌倒坠床的原因分析及预防措施 安全是个体生理需要满足后最急迫第二层次需要[1]。住院患者意外受伤是危及患者健康的严重问题,应予以足够的重视,采取切实可行的预防措施, 需要医护人员和家属通力合作,杜绝跌倒与坠床发生是护理管理的一项重要任务。笔者对20xx年10月至20xx年10月本院内科病房发生的11起意外跌倒坠床事件进行分析,探讨其发生的相关因素及预防对策。 1 临床资料 从20xx年10月至20xx年10月在上海市南汇区中心医院内科病房中意外跌倒、坠床的老年患者11例。其中男6例,女5例,年龄均大于60岁,因慢性支气管炎肺部感染加剧入院者1例,心脏疾病患者6例,认知功能障碍者1例,糖尿病患者1例,2例。发生地点:病房坠床跌倒7例,走廊跌倒1例,下床如厕1例,坐在床旁凳子上不慎摔倒1例,下床行走跌倒1例。发生时间:夜间跌倒8例,日间跌倒3例。跌倒结果:5例无任何损伤,1例头皮擦伤、眼角缝针,1例致胫骨前皮肤擦伤,1例至腰椎骨骨裂,死亡3例。 2 跌倒坠床的原因 2.1 年龄因素年龄是内科住院患者跌倒的显著因素[2],患者各相应器官因年龄增长而退化,如心肺功能不良、体力衰退、骨质疏松、认知功能减退以 及感觉反应能力不佳等,均易导致老年人跌倒事件的发生。 2.2 疾病因素急慢性疾病的病理性改变,可能影响感觉输入、中枢神经系统功能和骨骼肌肉力量的协调[3]。某些影响脑血流灌注及氧供应的血管疾病,如是神经内科常见疾病,可导致各种功能损害:肢体肌力下降、肌肉萎缩、关 节运动受限、平衡功能受损、肌痉挛肌张力障碍、姿势步态异常等,使患者移 动速度及控制能力下降而引起跌倒,跌倒是卒中康复中最常见的并发症之一, 脑卒中偏瘫患者在接受康复治疗的过程中,跌倒发生率为14%~39%[4];心血管疾病往往通过引起心脑缺血,诱发心绞痛、黑朦、晕厥而导致跌倒的发生, 如窦性心律失常、病态窦房结综合征、房室传导阻滞、迷走性晕厥等这些常见 心内科疾病是发生跌倒坠床的高危内在因素。从本组病例中,心血管疾病多见,6例,占54.5%,其次脑部疾病占18%,可见心脑血管疾病的老年患者入院后需
跌倒不良事件分析报告2
跌倒护理不良事件分析 一、事件经过: 2015年月日时,患者在一楼放射科大门口前散步,不慎跌倒,致左脸颧骨处皮肤有轻微擦伤,患者意识清醒,可配合治疗,主诉:左脸颊部有轻度疼痛;查体观察左脸颊擦伤处无瘀斑及血肿,患者无恶心、呕吐、无头痛、双侧瞳孔等大等圆直径约3mm,对光反射灵敏,口语清楚,对答切题,测血压:125/67mmHg,脉搏:72次/分,呼吸:20次/分,体温:36.6℃,告知医生,医嘱予碘伏消毒伤处皮肤,另查体未发现躯体骨折及脑部损伤等情况,肢体活动正常。 二、科室对事件分析: (一)、护长调查经过:事件发生始末清楚明了,询问当班护士患者入院时给予详细的防跌倒宣教,患者及家属未足够重视,加之当日当班护士责任心不强,未发现患者自行外出,且外出无家属陪同,导致患者散步时跌倒。 (二)、跌倒主要原因: 1、管理因素:(1)针对高危跌倒患者的管理措施不强硬。
(2)护长督促不到位。 2、护士因素:(1)对患者病情掌握不够,予松懈护理管理。 (2)宣教不到位,沟通有欠缺未引起患者及家属的重视。 (3)护士责任心不强,对患者跌倒高危因素未重视。 (4)工作繁忙,未能及时巡视,发现患者外出。 (5)护士的安全意识不够强,缺乏安全意识教育; 3、患者因素:(1)患者性格固执,且自我评估能力不足,安全意识不够,不听从 宣教,依从性差。 (2)患者年龄较大,体质虚弱,腿脚活动不方便。 (3)外出散步时未告知医务人员,未告知其内心需求,怕打扰护士工作。 4、家属因素:(1) 家属工作繁忙,未能时刻陪在患者身边。 (2)家属对跌倒风险重视力度不够,未能协助医务人员一起督促患者防跌倒。 5、环境因素:(1)医院一楼缺乏扶手等措施。存在环境安全隐患。 6、环节因素:(1)患者较多,护理照看不周。 (2)未按规定巡视病房。 (3)交接班不认真,接班后宣教不落实。 (三)、发生跌倒危险因素(鱼骨头分析):
危险因素分类及常用的危害辨识方法标准范本
操作规程编号:LX-FS-A92514 危险因素分类及常用的危害辨识方 法标准范本 In The Daily Work Environment, The Operation Standards Are Restricted, And Relevant Personnel Are Required To Abide By The Corresponding Procedures And Codes Of Conduct, So That The Overall Behavior Can Reach The Specified Standards 编写:_________________________ 审批:_________________________ 时间:________年_____月_____日 A4打印/ 新修订/ 完整/ 内容可编辑
危险因素分类及常用的危害辨识方 法标准范本 使用说明:本操作规程资料适用于日常工作环境中对既定操作标准、规范进行约束,并要求相关人员共同遵守对应的办事规程与行动准则,使整体行为或活动达到或超越规定的标准。资料内容可按真实状况进行条款调整,套用时请仔细阅读。 危害辨识是确认危害的存在并确定其特性的过程,即找出可能引发事故导致不良后果的材料、系统、生产过程或工厂的特征。因此,危害辨识有两个关键任务:识别可能存在的危险因素,辨识可能发生的事故后果。 为了便于进行危险因素的辨识和分析,必须对危险因素进行分类,危险因素的分类方法有很多,可以按照导致事故的职业病的原因进行分类,或按照事故类别和职业病类别进行分类等。如根据(GB13816-92)《生产过程危险和有害因素分类与代码》的规
morse跌倒危险因素评估量表
: Morse 跌倒危险因素评估量表 高危险防止跌倒措施 除一般及标准措施外,还应包括以下 措施: △ ? △ 在床头卡上座明显标记 △ 尽量将患者安置距离护士站较近病房 △ △ 告知家属应有专人陪护患者 △ 通知医生患者的高危情况并进行有针对性的治疗 △ 加强对患者夜间巡视 △ 将两侧四个床栏抬起 △ 必要时限制患者活动,适当约束 标准护理措施
` Morse跌倒评分表 《 Morse跌倒评分说明: 1、病人曾跌倒(晕厥)/视觉障碍:病人在入院之前或入院后曾经跌倒(晕厥)的历史或是 视觉障碍评分为25分,如果没有为0分。 2、病人有两个或两个以上医学诊断:如果病人有多过一个或以上医学诊断评分为15分,没 有为0分。 3、病人使用丁形拐杖/手杖/学步车则评分为15分,行走时需要的辅助物:如果病人行走不 需要任何物品辅助二步态自然,或使用轮椅,或病人卧床休息不能起床活动,或由护士协助活动而不需要辅助评分为0分。 4、留有静脉内置管:病人正在进行静脉内治疗(留有静脉内针管)或是使用药物治疗(麻醉 药、抗组胺药、抗高血压药、镇静催眠药、抗癫痫抗痉挛药、轻泻药、利尿药、降糖药、抗抑郁抗焦虑药抗精神病药)均评分为25分,没有为0分。 5、病人步态:正常步态或卧床休息:评分为0分,病人自然挺胸,肢体协调。病人年龄超过 65岁或存在体位性低血压:评分为10分。乏力:评分为10分,病人可自行站立,但迈步时感觉下肢乏力或无力,需要辅助物品支撑。损伤步态:评分为20分,病人主要表现为从椅子上站立困难,站立后低头,眼睛看地板,病人平衡差,下肢颤抖,当护士协助病人行走时发现病人关节强直,小步态或病人不抬腿或拖着脚走。 6、精神状况:病人表现为意识障碍、躁动不安、沟通障碍、睡眠障碍或是病人非常自信,对
morse跌倒危险因素评估量表定稿版
m o r s e跌倒危险因素评 估量表 HUA system office room 【HUA16H-TTMS2A-HUAS8Q8-HUAH1688】
Morse 跌倒危险因素评估量表 高危险防止跌倒措施 除一般及标准措施外,还应包括以下 措施: △ 在床头卡上座明显标记 △ 尽量将患者安置距离护士站较近病房 △ △ 告知家属应有专人陪护患者 △ 通知医生患者的高危情况并进行有针对性的治疗 △ 加强对患者夜间巡视 △ 将两侧四个床栏抬起 △ 必要时限制患者活动,适当约束 标准护理措施 Morse 跌倒评分表 姓名:______ 性别:_____ 年龄:_____ 病区:_______ 床号:____ 住院号:_____
Morse跌倒评分说明: 1、病人曾跌倒(晕厥)/视觉障碍:病人在入院之前或入院后曾经跌倒(晕厥)的历史或是视觉 障碍评分为25分,如果没有为0分。 2、病人有两个或两个以上医学诊断:如果病人有多过一个或以上医学诊断评分为15分,没有为 0分。 3、病人使用丁形拐杖/手杖/学步车则评分为15分,行走时需要的辅助物:如果病人行走不需要任 何物品辅助二步态自然,或使用轮椅,或病人卧床休息不能起床活动,或由护士协助活动而不需要辅助评分为0分。 4、留有静脉内置管:病人正在进行静脉内治疗(留有静脉内针管)或是使用药物治疗(麻醉药、 抗组胺药、抗高血压药、镇静催眠药、抗癫痫抗痉挛药、轻泻药、利尿药、降糖药、抗抑郁抗焦虑药抗精神病药)均评分为25分,没有为0分。 5、病人步态:正常步态或卧床休息:评分为0分,病人自然挺胸,肢体协调。病人年龄超过65 岁或存在体位性低血压:评分为10分。乏力:评分为10分,病人可自行站立,但迈步时感觉下肢乏力或无力,需要辅助物品支撑。损伤步态:评分为20分,病人主要表现为从椅子上站立困难,站立后低头,眼睛看地板,病人平衡差,下肢颤抖,当护士协助病人行走时发现病人关节强直,小步态或病人不抬腿或拖着脚走。 6、精神状况:病人表现为意识障碍、躁动不安、沟通障碍、睡眠障碍或是病人非常自信,对护士 的评估提醒漠视均为15分,正常为0分
我们身边的危险因素
这些生活在水里,几乎遍布地球上每个角落的有机体,被称为生物,他们至少存在了三十五亿年,大部分时间他们被视为一寸的生物,微生物有不同的类型,细菌、真菌、原生生物藻类病毒等,微生物能在恶劣的环境下受损,总的来说,他们占据了地球生总生物总量的17%。大海中的微生物,尤其丰富。为生物占据海洋总量的98%,虽然微生物并不都是有害的,还是要小心,一切会引起食源性疾病和传染病的微生物,这些包括治结核病的细菌结核分歧杆菌。引起疟疾的疟原虫.这些以及其他致病微生物被称作病原体。 如果我们接触他们时,病原体进入我们身体,他们会破坏细胞并且导致感染。甚至通过杀死或者扰乱细胞的功能来挑战我们的免疫系统。那些有害的微生物通过粪便进入饮用水,导致霍乱伤寒痢疾等疾病,据世界卫生组织估算,世界上超过20亿人,饮用水被粪便污染饮用过被粪便污染过的水质,导致近50万例的死亡。并不是所有的微生物都是不好的,实际上如果没有他们,我们。我们就没法制作面包和啤酒。酶菌美军可以用来做奶酪。因为微生物在处理温室气体是能够生成氧气。所以,他们有可能成为应对气候变化的一种方法。科学家们已经找到了大肠杆菌制备生物,微生物在处理温室气体生成生成氧气,所以他们有可能成为应对气候变化的一种选择,科学家们已经找到了用大肠杆菌制备生物燃料的方法。海洋微生物在维持珊瑚礁的健康。毕竟要循环方面发挥着重要的作用,污水处理厂也会有微生物来处理污水。生物可降解材料有益的微生物,比你想象中的还要贴近我们的生活。在我们身体的表面和内部,有数万亿的微生物。有些微生物能够帮助消化保护我们不受感染,维持我们的生殖健康。不能因为它们是有益的就掉以轻心,还是要提防潜在的有害微生物。记得勤洗手。注意饮用水的卫生。 2018年,全球将近有1000万人死于癌症,癌症是抑制病症里面最厉害的一个一名猛将,癌症之所以这么迅猛,是因为其分裂极快,发展得也极快。使我们身体内的细胞无法正常运作,更加恐怖的是,这些细胞一个都死不掉,聪明的人类找到一个方法,就是通过抽取快速分裂的细胞来对抗癌症。但是因为一些健康的细胞分裂也很快。同时也被处理掉了,从而导致了患者在接受治疗时出现脱发和恶心等反应,如果我们能够研究出如何处理癌症的细胞就好了。而在1975年一些人研究人员偶然间找到了方法。这些科学家当时实际上并没有在尝试治疗癌症,二是在调查一个叫抗体的天然抗病分子,他们每一个都像一把锁配一把钥匙。可以与特定的入侵者的可识别部分契合。标记它,从而它可以被其他免疫细胞所摧毁。为了此项目,人们需要某一抗体的稳定供应,但制造抗体的细胞只能存活几天,在人体内,他们只需要靠父细胞来供应。但在实验室里,他们是独立的,那我研究人员就需要让这些细胞永远永生病无休止的繁殖。听起来没错,就和癌细胞一模一样,最终在实验室里,他们发现了
Morse跌倒危险因素评估量表80693说课材料
M o r s e跌倒危险因素评估量表80693
玉龙县医院跌倒/坠床危险因素护理评估表 科室床号姓名性别年龄入院日期住院号 诊断: 危险程度:低度危险:<3分,采取一般措施;中度危险:3~5分,采取标准防止
跌倒措施;高度危险:6~7分,除一般及标准护理措施外,还应包括高危险防止跌倒措施。 评估时间:患者入院初次评估后,中度危险1次/周,高度危险1次/3天,病情变化随时评估。 Morse跌倒评分说明 1、病人曾跌倒(晕厥)/视物障碍:病人在入院之前或入院后曾以跌倒(晕厥)的历史或是视觉障碍评分25分,如果没有为0分。 2、病人有两个或两个以上医学诊断:如果病人有多个一个或以上医学诊断评分为15分,没有为0分。 3、病人使用丁形拐杖/手杖/助行器则评分为15分,行走时需要的辅助物:如果病人行走不需要任何物品辅助而步态自然,或使用轮椅,或病人卧床休息不能起床活动,或由护士协助活动而不需辅助物评分为0分。 4、接受药物治疗:病人使用药物治疗(麻醉药、抗组胺药、抗高血压药、镇静催眠药、抗癫痫抗痉挛药、轻泻药、利尿药、降糖药、抗抑郁抗焦虑抗精神病药)或是正在进行静脉内治疗(留有静脉内置管)均评分为20分,没有为0分。 5、病人步态: (1)正常步态或卧床不能移动:评分为0分,病人自然挺胸,肢体协调。 (2)病人年龄超过65岁或存在体位性低血压:评分析10分。
(3)乏力:评分为10分,病人可自行站立,但迈步时感觉下肢乏力或无力,需要辅助物品技撑; (4)损伤步态:评分为20分,病人主要表现为从椅子上站立困难,站立后低头,眼睛看地板,病人平衡差,下肢颤抖,当护士协助病人行走时发现人关节强直,小步态或病人不抬腿拖着脚走。 (5)精神状况:病人表现为意识障碍、躁动不安、沟通障碍、睡眼障碍或是病人非常自信,对护士的评估提醒漠视均为15分,正常为0分。
危险因素分类及常用的危害辨识方法
危险因素分类及常用的危害辨识方法 危害辨识是确认危害的存在并确定其特性的过程,即找出可能引发事故导致不良后果的材料、系统、生产过程或工厂的特征。因此,危害辨识有两个关键任务:识别可能存在的危险因素,辨识可能发生的事故后果。 为了便于进行危险因素的辨识和分析,必须对危险因素进行分类,危险因素的分类方法有很多,可以按照导致事故的职业病的原因进行分类,或按照事故类别和职业病类别进行分类等。如根据 (GB13816-92)《生产过程危险和有害因素分类与代码》的规定,生产过程中的危险因素可分为三类。 1.物理性危险因素包括设备、设施缺陷;防护缺陷;电危害;噪声危害;振动危害;电磁辐射;运动物危害;明火;能造成冻伤的低温物质;粉尘与气溶胶;作业环境不良;信号缺陷;标志缺陷等一切物理危害因素。 2.化学性危险因素包括易燃易爆性物质;自燃性物质;有毒物质;腐蚀物质等一切化学性危险因素。 3.生物性危险因素包括致病微生物;传染病媒介物;致害动物;致害植物等一切生物性危险因素。 在危害辨识的基础上可确定需要进一步评价的危险因素。危险评价的范围、复杂程度,同辨识的危险的数量和类型及需要了解的问题的深度成正比。 常用的危害辨识方法 常用的危害辨识方法包括经验分析法、分析材料性质和生产条件,以及应用危害评价方法等。
1.经验分析法 包括对照分析法和类比方法。对照分析法是对照有关标准、法规、检查表或依靠分析人员的观察能力,借助于经验和判断能力,直观地对评价对象的危险因素进行分析的方法。其优点是简便、易行,缺点是容易受到分析人员的经验和知识等方面的限制,对此,可采用检查表的方法加以弥补。类比方法是利用相同或类似工程、作业条件的经验,以及劳动安全卫生的统计资料的来类推、分析评价对象的危险因素。2.材料性质和生产条件分析法 了解生产或使用的材料性质是危害辨识的基础。危害辨识中常用的材料性质有:毒性、生物退化性、气味阈值、物理性质、化学性质、稳定性、燃烧及爆炸特性等。初始危害辨识可通过简单比较材料性质来进行,如对火灾,只要辨识出易燃和可燃材料,就可将它们分类为各类火灾危害进行进一步的评价。生产条件也会产生危险,或使生产过程中材料的危险性加剧,例如,水就其性质来说没有爆炸危险,然而,如果生产工艺的温度和压力超过了沸点,则存在蒸汽爆炸的危险。此外,分析生产条件也可使有些危险材料免于进一步分分和评价,例如,某材料的闪点高于400℃,而生产在室温和常压下进行,这就可以排除材料引发重大火灾的可能性。在危险辨识时既要考虑正常生产过程,也要考虑生产不正常的情况,既要考虑现时的情况,还要考虑过去和将来出现或可能出现的情况。 3.重大危险源辨识方法 20世纪70年代以来,随着工业生产中火灾、爆炸、毒物泄漏等重大恶性事故不断发生,预防工业灾害引起了国际社会的广泛重视。重大工业事故大体可分两类,一类是可燃性物质泄漏,与空气混合形
