三甲医院四大穿刺操作评分标准
四大穿刺评分细则
15
拔除针芯,接上干燥的10ml注射器,
抽吸约0.2mL红色骨髓液后,将骨髓液滴于载玻片上制成10片送检
10
抽液毕,将针蕊重捅入,左手取无菌纱布置于针孔处,右手将针拔出,纱布盖有在针孔上,并按压数分钟,胶布固定
10
术后严密观察并做好记录
5
整理用物,填写检验并送检
2
提
问
20
1、
8
常规消毒术区皮肤,直径15cm
5
戴无菌手套
2
覆盖并固定无菌洞巾
5
麻醉穿刺(40分)
检查器械,注意穿刺针是否通畅,胶管是否漏气及破损
5
2%利多卡因局部逐层浸润麻醉
(注意穿刺点应选在下一肋骨的上缘)
5
用血管钳夹住穿刺针后面的胶管,使之不漏气
5
左手固定穿刺部位皮肤
4
右手持穿刺针沿麻醉部位经肋骨上缘垂直缓慢刺入
3
用
物
10
骨穿包、无菌手套、载玻片
3
3%碘酒、75%酒精棉签、胶布、要时备酒精灯及火柴
4
2%利多卡因,5ml注射器
3
操
作
程
序
与
步
骤
60
术者洗手,戴口罩、帽子、无菌手套
5
按序准备用物(穿刺针固定器固定在离针尖1.5cm处)
3
常规消毒局部皮肤、铺巾、局部麻醉
10
术者左手固定穿刺部位皮肤,右手持针向骨面垂直,左右旋转缓慢钻进骨质,当感到阻力消失,当穿刺针能固定
35
穿刺结束
(20分)
抽完液后拔出穿刺针,按压、穿刺口消毒,局部覆盖无菌纱布,按压后固定
10
将抽出液送化验、记量
四大临床穿刺评分标准

四大临床穿刺评分标准穿刺是临床上常用的操作之一,但是在实际操作中,穿刺的风险也会增加。
为此,需要制定出相应的评分标准,对穿刺操作进行有效的评估和管理。
以下是四大临床穿刺评分标准的中文简介。
1. Wanek数值评分法Wanek数值评分法又称为经验评估法(Empirical Assessment),是一种用于评估口腔、鼻腔和喉部穿刺风险的方法。
该方法主要评估针头大小、穿刺部位、器械类型、准备条件和操作技巧等因素,将这些因素的评估结果加和得到一个综合数值,以评估操作的成功率和安全性。
数值范围在1-20之间,数值越低则成功率越高。
2. Kost剪贴板评分法Kost剪贴板评分法又称为预测评估法(Predictive Assessment),是一种用于评估胃肠镜穿刺风险的方法。
该方法根据患者年龄、性别、手术史以及疾病等因素,预测患者出现穿刺相关并发症的可能性。
在该评分体系中,分值越高表示患者出现并发症的可能性越大。
3. 参考分数评分法参考分数评分法是一种用于评估穿刺风险的方法,主要用于心血管穿刺操作。
该方法根据实际操作情况,对操作者进行评分,以反映操作者的专业能力和经验水平。
评分标准包括穿刺针的准备、监测、操作技巧等,分值为0-5分,最终评分为各项得分之和,分值越高则操作者技能越高。
4. Tulman系统评分法Tulman系统评分法是一种用于评估穿刺的成功率和风险的方法。
该方法主要评估操作的目标部位、穿刺器的类型、射入器的形状和长度、药物剂量以及操作者的技能水平等因素。
根据每个因素的评估结果,给予相应的分值,并计算得出一个综合得分。
该方法适用于胸腔、腹腔和脊柱等部位的穿刺操作。
四大穿刺 评分标准

四大穿刺评分标准在医学领域中,穿刺是一种常见的诊断和治疗方法,而四大穿刺则是指腹腔穿刺、胸腔穿刺、脑脊液穿刺和关节穿刺。
这些穿刺术在临床上有着重要的应用,因此对于医务人员来说,评分标准是非常重要的。
下面将对四大穿刺的评分标准进行详细介绍。
首先是腹腔穿刺。
腹腔穿刺是一种用于诊断和治疗腹腔内疾病的常见操作。
在评分时,需要考虑到穿刺的准确性、操作的安全性以及对患者的伤害程度。
准确的穿刺位置和深度、避免损伤周围器官和血管、以及对患者的疼痛感和并发症的发生率等方面都需要进行评分。
其次是胸腔穿刺。
胸腔穿刺是一种用于治疗胸腔积液或气胸等疾病的重要操作。
在评分时,需要考虑到穿刺的准确性、对肺部和心脏的损伤程度、以及穿刺后的引流效果等方面。
评分标准应该包括穿刺的深度和位置、损伤的程度、引流的畅通程度等内容。
接下来是脑脊液穿刺。
脑脊液穿刺是一种用于诊断和治疗脑脊液相关疾病的重要操作。
在评分时,需要考虑到穿刺的准确性、对脑部和脊髓的损伤程度、以及穿刺后的脑脊液压力和成分等方面。
评分标准应该包括穿刺的位置和深度、损伤的程度、脑脊液的采集量和质量等内容。
最后是关节穿刺。
关节穿刺是一种用于治疗关节积液或关节炎等疾病的常见操作。
在评分时,需要考虑到穿刺的准确性、对关节结构和软组织的损伤程度、以及穿刺后的引流效果等方面。
评分标准应该包括穿刺的位置和深度、损伤的程度、引流的畅通程度等内容。
总的来说,对于四大穿刺的评分标准,需要考虑到穿刺的准确性、操作的安全性以及对患者的伤害程度。
评分标准应该包括穿刺的位置和深度、损伤的程度、引流的畅通程度等内容。
只有严格按照评分标准进行操作和评分,才能确保穿刺术的安全和有效性,为患者提供更好的诊断和治疗服务。
四大穿刺术评分标准

四大穿刺术评分标准刺包,戴上无菌手套。
4.局部麻醉:沿穿刺点周围皮肤注射普鲁卡因或利多卡因,逐层麻醉,直至达到胸膜。
5.穿刺:用无菌针头向穿刺点垂直刺入,刺入后逐渐向下倾斜,直至进入胸腔,可见液体或气体出现。
6.抽取液体或气体:连接试管或,缓慢抽取液体或气体。
如遇到阻力,应轻轻移动针头,避免损伤肺组织。
7.结束操作:抽取液体或气体后,用棉球压迫穿刺点,再用胶布固定。
将液体或气体送至相应科室进行检查或处理。
向患者说明注意事项,观察患者反应,如出现异常情况,及时处理并记录。
清理器械。
消毒包裹,做好记录。
评分标准:1.操作前向患者说明穿刺的目的和消除顾虑,对精神紧张者可给予镇静药物。
操作中应密切观察患者反应,如出现胸膜反应,应立即停止抽液,并做相应处理。
一次抽液量不可过多过快,严格无菌操作,避免穿透膈肌损伤腹腔脏器。
(30分)2.操作前应向患者说明穿刺的目的,取得患者的同意并签协议书。
有药物过敏史者需做皮试。
核对患者信息,规范洗手,穿刺前进行局部麻醉。
消毒范围直径约15cm,穿刺后逐渐向下倾斜,抽取液体或气体时避免损伤肺组织。
结束操作后向患者说明注意事项,清理器械,消毒包裹,做好记录。
(70分)3.体位、穿刺点定位、消毒、穿刺、抽取液体或气体、结束操作等操作方法正确无误。
(60分)腹腔穿刺术评分标准操作前准备工作:1.向患者详细说明穿刺的目的、操作过程及并发症,并取得患者的同意并签协议书。
2.穿戴整齐的衣帽,戴口罩,规范洗手。
3.准备必要的器械和药品,包括腹穿包、无菌手套、治疗盘、试管、盛放腹水的等。
4.核对患者的床号、姓名、年龄,避免弄错。
5.嘱患者排尿,以免刺伤膀胱。
6.放液前测量腹围、脉搏、血压,并检查腹部体征。
操作步骤:1.抽取腹腔积液进行各种检查,以便寻找病因,协助临床诊断。
2.大量腹水引起严重胸闷、气短者,适量放液以缓解症状。
3.腹腔内注射药物,协助治疗疾病。
4.进行诊断性穿刺,明确腹腔内有无积血、积脓。
临床四大穿刺规范与考评标准

第一节胸膜腔穿刺术操作规范【适应症】1、诊断性穿刺,以确定积液的性质。
2、穿刺抽液以减轻其对肺脏的压迫。
3、抽吸脓液治疗脓胸、胸腔内注射药物。
4、胸穿抽气。
【禁忌症】1、应用抗凝剂、出血时间延长或凝血机制障碍者。
2、血小板计数<50×109/L者,应操作前先输血小板。
3、体质衰弱、病情危重,难以耐受操作者。
4、皮肤感染如脓皮病或带状疱疹病人,感染控制后再实施操作。
【准备工作】1、向病人及家属说明穿刺的目的,签字同意后实施。
对精神紧张者,可于术前半小时给安定10mg或可待因30mg以镇静止痛。
为患者进行有重点的查体(复查)测血压、脉搏(6分),X光片、B超检查定位(4分),叮嘱病人在操作过程中,避免深呼吸和咳嗽,有任何不适应及时提出。
2、有药物过敏史者,需做利多卡因皮试。
皮试阴性者实施。
3、器械准备(5分):胸腔穿刺包:弯盘1个、8号或9号穿刺针和玻璃橡胶套管1个、消毒碗1个、镊子1把、止血弯钳2把、消毒杯2个、纱布2块、无菌试管数只(留送常规、生化、细菌、病理标本等,必要时加抗凝剂);无菌洞巾、无菌手套(2个)、5ml、20ml、50ml注射器各1个、2%利多卡因。
如果需要胸腔内注药,应准备好所需药物。
【操作方法】1、病人体位选择(5分):患者取直立坐位,面向椅背,两前臂平放于椅背上,前额伏于前臂上。
不能起床者,可以取半卧位,患侧前臂上举抱于枕部。
2、穿刺点选择(5分):(1)活动性胸腔积液的病人,先进行胸部叩诊,选择实音明显的部位,并在B超定位后进行穿刺。
(2)包裹性胸腔积液的病人,应在B超定位后进行穿刺。
(3)常选择肩胛下角线7~9肋间、腋后线7~8肋间、腋中线6~7肋间、腋前线5~6肋间。
均在下一肋骨的上缘穿刺。
(4)穿刺点用龙胆紫在皮肤上做标记。
3、消毒:消毒钳持拿(4分),消毒顺序和范围(4分),脱碘(4分),铺巾消毒及铺巾过程中无菌观念(4分):由助手持持物钳将2.5%~3%碘酒棉球、75%酒精棉球分别夹入2个消毒杯内(注意持物钳应水平或向下持拿,整个过程避免污染),术者左手持镊子,夹持碘酒棉球水平交至右手的弯止血钳中,以穿刺点为中心自内向外顺时针方向消毒局部皮肤1遍,直径大约15cm,待干燥后再用酒精棉球脱碘2遍、脱碘范围一次比一次小。
四大穿刺评分标准

四大穿刺评分标准质量标准:术者需穿戴无菌手套,准备好无菌骨髓穿刺包、2%利多卡因、75%酒精、消毒棉签、治疗盘等物品。
同时,需要向病人作出详细解释,以解除病人的顾虑,获得病人的配合。
缺少任何一项准备工作都会被扣分,扣分标准为一项不合格扣1分,缺一项扣1分,未做解释扣2分,说错一项扣1分。
2.确定穿刺点:一般在髂嵴上方1cm处,或者在胸骨下1cm处,或者在骶骨尖上方1cm处进行穿刺。
术者要在穿刺前仔细观察病人的体位,确保穿刺点的准确性。
这一步骤不可省略,否则将被扣1分。
3.消毒:术者要对穿刺点进行常规消毒,使用75%酒精或2%碘酒或碘伏进行消毒。
这一步骤必须严格执行,否则将被扣2分。
4.麻醉:使用2%利多卡因进行局部麻醉,术者要在穿刺处自皮肤到骨膜行局部麻醉。
这一步骤不可省略,否则将被扣2分。
5.穿刺:术者用穿刺针以垂直骨面的方向缓慢刺入,成人进针深度约为2.5-4cm,儿童约为1.5-2.5cm。
当感觉到阻力突然消失时,术者缓慢拔出针芯,骨髓即可流出。
这一步骤需要操作熟练,否则将被扣6分。
6.采集骨髓:使用治疗盘收集骨髓,分置于三个无菌试管中,每个试管采集1-2mL骨髓。
这一步骤需要操作规范,否则将被扣4分。
7.处理:术者要将穿刺点用消毒棉签进行压迫止血,并用胶布固定。
同时,需要注意处理采集过程中可能出现的污染情况,如污染一次将被扣全分,并需要重新操作。
这一步骤需要操作规范,否则将被扣2分。
8.术后观察:术后需要观察病人的情况,如出现呼吸、脉搏、血压、面色异常等情况,应立即停止操作并做相应处理。
这一步骤需要操作细心,否则将被扣2分。
9.时间:骨髓穿刺术的操作时间一般在10-15分钟之间,超时每分钟将被扣1分。
终末质量标准:术者需要操作熟练,无菌观念强,物品整理有序。
不熟练将被扣2分,不整理者将被扣2分。
备物:无菌穿刺包、无菌手套、胶布、消毒棉球、75%酒精、2%碘酒或碘伏、2%利多卡因、治疗盘。
临床医生技能考核(四大穿刺)评分标准
开放气道:①清理呼吸道分泌物和异物,取下义齿;②开放气道,采用仰头抬颏法。使下颏尖耳垂连线基本与平地垂直。
10
人工呼吸:①口对口人工呼吸。用按住前额的一手拇指与食指捏紧鼻孔,②送气时捏住鼻子,呼气时松开,送气时间为1秒,见胸廓抬起即可。吹气时要将病人的嘴完全包住。
10
操作5个循环后再次判断患者颈动脉搏动及呼吸(看:胸部有无起伏;听:有无呼吸音;感觉:有无气体逸出)。如已恢复,进行进一步的生命支持,如颈动脉搏动及人工呼吸未恢复,继续上述操作5个循环后再次判断。判断时间为10秒。
1.仪表端庄,衣帽整齐。
2
一项不合格扣1分
2.备物:无菌腰椎穿刺包、无菌手套、胶布、2%利多卡因、75%酒精、2%的碘酒或碘伏、消毒棉签、治疗盘。
6
缺一项扣1分
3.向病人作好解释,解除顾虑,求得合作。
2
未做解释扣2分
4.说出目的:检查脑脊液性质,测量颅内压力,作动力试验,鞘内注射药物。
4
说错一项扣1分
15
操作要点
(60分)
立即呼救,寻求他人帮助。将病人放置仰卧位。
10
胸外心脏按压:①按压部位:胸骨中下1/3交界处;(方法:肋弓定位法,剑突上两横直)。②按压手法:一手掌根部放于按压部位,另一只手平行重叠于此手背上,两手指紧紧相扣,只以掌根部接触按压部位,双臂位于患者胸骨正上方,双肘关节伸直,利用上身重量垂直下压;③按压幅度:使胸骨下陷至少5CM,而后迅速放松,反复进行;④按压时间:放松时间=1:1。⑤按压频率:至少100次/分钟;⑥胸外按压、人工呼吸比率30:2。
扣1-2分
15
2、发病经过顺序不清,条理性差或有遗漏
扣0.5-1分
3、主要症状特点未加描述或描述不清
临床四大穿刺规范和考评标准
第一节胸膜腔穿刺术操作规范【适应症】1、诊断性穿刺,以确定积液的性质。
2、穿刺抽液以减轻其对肺脏的压迫。
3、抽吸脓液治疗脓胸、胸腔内注射药物。
4、胸穿抽气。
【禁忌症】1、应用抗凝剂、出血时间延长或凝血机制障碍者。
2、血小板计数<50×109/L者,应操作前先输血小板。
3、体质衰弱、病情危重,难以耐受操作者。
4、皮肤感染如脓皮病或带状疱疹病人,感染控制后再实施操作。
【准备工作】1、向病人及家属说明穿刺的目的,签字同意后实施。
对精神紧张者,可于术前半小时给安定10mg或可待因30mg以镇静止痛。
为患者进行有重点的查体(复查)测血压、脉搏(6分),X光片、B超检查定位(4分),叮嘱病人在操作过程中,避免深呼吸和咳嗽,有任何不适应及时提出。
2、有药物过敏史者,需做利多卡因皮试。
皮试阴性者实施。
3、器械准备(5分):胸腔穿刺包:弯盘1个、8号或9号穿刺针和玻璃橡胶套管1个、消毒碗1个、镊子1把、止血弯钳2把、消毒杯2个、纱布2块、无菌试管数只(留送常规、生化、细菌、病理标本等,必要时加抗凝剂);无菌洞巾、无菌手套(2个)、5ml、20ml、50ml注射器各1个、2%利多卡因。
如果需要胸腔内注药,应准备好所需药物。
【操作方法】1、病人体位选择(5分):患者取直立坐位,面向椅背,两前臂平放于椅背上,前额伏于前臂上。
不能起床者,可以取半卧位,患侧前臂上举抱于枕部。
2、穿刺点选择(5分):(1)活动性胸腔积液的病人,先进行胸部叩诊,选择实音明显的部位,并在B超定位后进行穿刺。
(2)包裹性胸腔积液的病人,应在B超定位后进行穿刺。
(3)常选择肩胛下角线7~9肋间、腋后线7~8肋间、腋中线6~7肋间、腋前线5~6肋间。
均在下一肋骨的上缘穿刺。
(4)穿刺点用龙胆紫在皮肤上做标记。
3、消毒:消毒钳持拿(4分),消毒顺序和范围(4分),脱碘(4分),铺巾消毒及铺巾过程中无菌观念(4分):由助手持持物钳将2.5%~3%碘酒棉球、75%酒精棉球分别夹入2个消毒杯内(注意持物钳应水平或向下持拿,整个过程避免污染),术者左手持镊子,夹持碘酒棉球水平交至右手的弯止血钳中,以穿刺点为中心自内向外顺时针方向消毒局部皮肤1遍,直径大约15cm,待干燥后再用酒精棉球脱碘2遍、脱碘范围一次比一次小。
四大穿刺评分标准
说错一项扣4分
终末质量标准12分
1.关心体贴病人;
2
2.时间:20分钟从选择体位至抽出体液;
3
每超1分钟扣1分
3.操作熟练,无菌观念强;
5
不熟练扣3分,污染一次全扣,并从污染前重新操作;
4.物品整理有序;
2
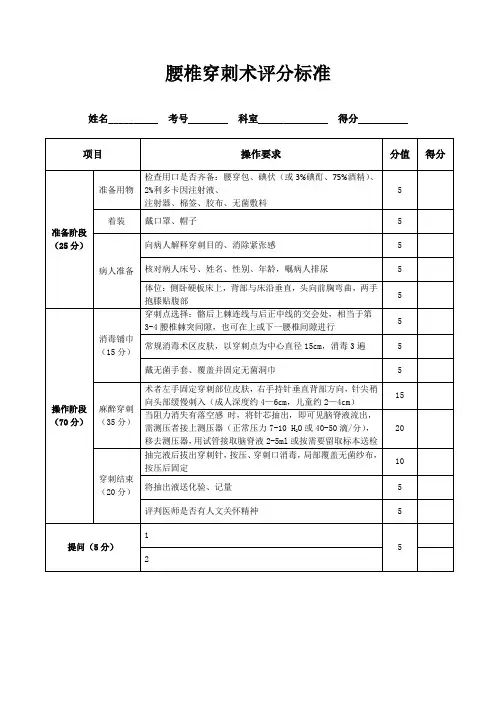
四、腰椎穿刺术
项目
内容
得分
扣分
备注
准备质量标准14分
1.仪表端庄,衣帽整齐;
2
一项不合格扣1分
2.备物:无菌腰椎穿刺包、无菌手套、胶布、2%利多卡因、75%酒精、2%的碘酒或碘伏、消毒棉签、治疗盘;
6
缺一项扣1分
3.向病人作好解释,解除顾虑,求得合作;
2
未做解释扣2分
4.说出目的:检查脑脊液性质,测量颅内压力,作动力试验,鞘内注射药物;
6
错一项扣2分
5.检查穿刺针是否通畅,用血管钳夹闭接针座的橡胶管,术者以左示指与中指固定穿刺部位的皮肤,右手持穿刺针在麻醉处缓缓刺入胸腔膜内;然后由助手用血管钳固定穿刺针;
14
错一项扣4分
6.于针座接有橡胶管尾端口接上注射器,松开血管钳,抽取胸膜腔内积液,抽满后再次用血管钳夹闭胶管,取下注射器,将液体注入容器内,计量或送检;积液较多者,可如此反复进行;
4
说错一项扣1分
操
作
质
量
标
准
74分
1.病人侧卧于硬板床上,背部与床面垂直,头向前屈曲,两手抱膝紧贴腹部,使躯干呈弓形;
8
位置错一项扣2分
2.确定穿刺点:以髂嵴连线与后正中线交会处为穿刺点,相当于第3—4腰椎棘突间隙,有时也可在上一或下一腰椎间隙进行;
6
错一项扣相应分
三甲医院四大穿刺操作评分标准
4、抽取骨髓液 拔出穿刺针针芯,接上干燥得注射器,用适当力量抽取骨髓液,当穿刺针在骨髓腔抽吸时患者感到有尖锐酸痛,随即便有红色骨髓液进入注射器,抽取得骨髓液一般为0.1—0.2ml,若用力过猛或吸出过多,会使骨髓液稀释,如需要做骨髓液细菌培养,应在留取骨髓液计数与涂片标本后,再抽取1-2ml,以用于细菌培养。(10分)
2.戴无菌手套;(10分)
3.覆盖消毒洞巾;(5分)
4.用2%利多卡因在下肋骨上缘得穿刺点自皮至胸膜壁层进行局部浸润麻醉(2分),先浅表注射形成皮丘,后边注射边会吸,以防止注射到血管内(3分);
5.术者以左手示指与中指固定穿刺部位得皮肤,右手将穿刺针后得胶皮管用血管钳夹住,然后进行穿刺(5分)、穿刺时先将穿刺针沿局部麻醉处缓缓刺入,当针锋抵抗感突然消失时,再接上注射器,松开止血钳,抽吸胸腔内积液,抽满后再次用血管钳夹闭胶管,而后取下注射器,将液体注入弯盘中,以便记量或送检。助手用止血钳协助固定穿刺针,以防针刺入过深损伤肺组织(5分)。坚持严格无菌操作,操作中要防止空气进入胸腔,始终保持胸腔负压。同时密切观察患者反映,如有头晕,面色苍白,出汗,心悸,胸部压迫感或剧痛,昏厥等胸膜过敏反映,或出现连续性咳嗽、气短。咳泡沫痰等现象时,应立即停止抽液,并皮下注射0、1%肾上腺素0。3—0。5ml,或进行其她对症处理。一次抽液不宜过多,过快,诊断性抽液50—100ml即可,减压抽液,首次不超过600ml,以后每次不超过1000ml,如为脓胸,每次应尽量抽尽(5分);
姓名: 学号:
项目
总分
要求
得分
操
作
步
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
10、判断复苏是否有效:触摸是否有颈动脉博动,同时观察胸廓起伏。(10分)
有效指征
10分
自主呼吸恢复,颈动脉有搏动,瞳孔由大变小唇、面及甲床转红润。
停止指征
10分
心肺复苏持续30分钟以上,仍无心搏及自主呼吸;脑死亡;现场威胁抢救人员安全
3、放液前先接上测(10分)
4、撤去压力管,收集脑脊液2-5ml送检,如需做培养时,应用无菌试管留标本。(10分)
5、术毕,将针芯插入后一起拔出穿刺针,覆盖消毒纱布,用胶布固定。(10分)
6、去枕平卧4-6小时,以免引起术后低颅压头痛。(5分)
20
通常以双侧髂棘最高点连线与后正中线的交会处为穿刺点,此时,相当于第3-4腰椎棘突间隙,有时也可在上一或下一腰椎间隙进行。
操作过程
50
1、常规消毒皮肤后戴无菌手套,盖洞巾,用2%利多卡因自皮肤到椎间韧带逐层局部麻醉。(5分)
2、术者用左手固定穿刺点皮肤,右手持穿刺针以垂直背部、针尖稍斜向头部的方向缓慢刺入,成人进针深度约4-6cm,儿童约2-4cm。当针头穿过韧带与硬脑膜时,有阻力突然落空感,此时可将针芯慢慢抽出,可见脑脊液流出。(10分)
10
1.术前嘱患者排空尿液,以免穿刺时损伤膀胱。(3分)
2.放液前应测量腹围、脉搏、血压和腹部体征,以观察病情变化。(5分)
3.扶患者坐在靠椅上,或平卧、半卧、稍左侧卧位。(2分)
穿刺部位
20
一般常选于左下腹部脐与左髂前上棘连线中外1/3交点处,也有取脐与耻骨联合中点上1cm,偏左或偏右1-1.5cm处,或侧卧位脐水平线与腋前线或腋中线交点处。对少量或包裹性腹水,常需在超声指导下定位穿刺。
6.抽液完毕拔出穿刺针,覆盖无菌纱布,稍用力压迫穿刺部位片刻,用胶布固定(3分),嘱患者静卧(2分)。
适应症
10
胸膜腔穿刺术常用于检查胸腔积液的性质、抽液减压或通过穿刺胸膜腔内给药。
禁忌症
10
出血性疾病及体质衰弱、病情危重,难于耐受者应慎用。
总分
100
腹腔穿刺评分标准
姓名: 学号:
项目
总分
要求
得分
术前准备
3.腹腔内注射药物,注射抗生素,注射化疗药物,以协助治疗疾病。
禁忌症
10
有肝性脑病先兆,棘球蚴病,卵巢囊肿者,禁忌腹腔穿刺放腹水。
总分
100
骨髓穿刺评分标准
姓名: 学号:
项目
总分
要求
得分
术前准备
10
1.骨髓穿刺前应检查出血时间和凝血时间,有出血倾向者应特别注意;(5分)
2.采用髂前上棘和胸骨穿刺时,患者取仰卧位,采用髂后上棘穿刺时,患者取侧卧位,采用腰椎棘突穿刺时,患者取坐位或侧卧位。(5分)
穿刺过程中,如感到骨质坚硬,难以进入骨髓腔时,不可强行进针,以免断针。应考虑为大理石骨病的可能,及时行骨骼X线检查,以明确诊断。(10分)
4.抽取骨髓液 拔出穿刺针针芯,接上干燥的注射器,用适当力量抽取骨髓液,当穿刺针在骨髓腔抽吸时患者感到有尖锐酸痛,随即便有红色骨髓液进入注射器,抽取的骨髓液一般为0.1-0.2ml,若用力过猛或吸出过多,会使骨髓液稀释,如需要做骨髓液细菌培养,应在留取骨髓液计数和涂片标本后,再抽取1-2ml,以用于细菌培养。(10分)
20
穿刺点应根据胸部叩诊选择实音最明显部位进行,胸液多时一般选择肩胛线或腋后线第7-8肋间,必要时也可选腋中线第6-7肋间或腋前线第5肋间。穿刺前应结合X线或超声波检查定位,穿刺点可用蘸龙胆紫的棉签在皮肤上做标记。应避免在第9肋间以下穿刺,以免穿透膈肌损伤腹腔脏器。
操作过程
50
1.常规消毒皮肤,以穿刺点为中心,向周边环形扩展(5分),消毒范围半径至少15cm;(5分)
2.戴无菌手套;(10分)
3.覆盖消毒洞巾;(5分)
4.用2%利多卡因在下肋骨上缘的穿刺点自皮至胸膜壁层进行局部浸润麻醉(2分),先浅表注射形成皮丘,后边注射边会吸,以防止注射到血管内(3分);
5.术者以左手示指与中指固定穿刺部位的皮肤,右手将穿刺针后的胶皮管用血管钳夹住,然后进行穿刺(5分)。穿刺时先将穿刺针沿局部麻醉处缓缓刺入,当针锋抵抗感突然消失时,再接上注射器,松开止血钳,抽吸胸腔内积液,抽满后再次用血管钳夹闭胶管,而后取下注射器,将液体注入弯盘中,以便记量或送检。助手用止血钳协助固定穿刺针,以防针刺入过深损伤肺组织(5分)。坚持严格无菌操作,操作中要防止空气进入胸腔,始终保持胸腔负压。同时密切观察患者反映,如有头晕,面色苍白,出汗,心悸,胸部压迫感或剧痛,昏厥等胸膜过敏反映,或出现连续性咳嗽、气短。咳泡沫痰等现象时,应立即停止抽液,并皮下注射0.1%肾上腺素0.3-0.5ml,或进行其他对症处理。一次抽液不宜过多,过快,诊断性抽液50-100ml即可,减压抽液,首次不超过600ml,以后每次不超过1000ml,如为脓胸,每次应尽量抽尽(5分);
胸腔穿刺评分标准
姓名:学号:
项目
总分
要求
得分
术前准备
10
1.操作前应向患者说明穿刺目的,消除顾虑,对精神紧张者,可于术前半小时给地西泮10ml,或可待因0.03g以镇静止痛。(5分)
2.嘱患者取坐位面向椅背,两前臂置于椅背上,前额伏于前臂上。不能起床者可取半卧位,患侧前臂上举抱于枕部。(5分)
穿刺部位
2.固定穿刺针长度 将骨髓穿刺针的固定器固定在适当的长度上,髂骨穿刺约1.5cm,胸骨穿刺约1cm。(10分)
3.穿刺 操作者左手拇指和示指固定穿刺部位,右手持骨髓穿刺针与骨面垂直刺入,若为胸骨穿刺则应与骨面呈30到40度角刺入。当穿刺针针尖接触骨质后,沿穿刺针的针体长轴左右旋转穿刺针,并向前推进,缓缓刺入骨质。当突然感到穿刺阻力消失,且穿刺针已固定在骨内时,表明穿刺针已进入骨髓腔,如果穿刺针尚未固定,则应继续刺入少许以达到固定为止。穿刺针针头进入骨质后要避免过大摆动,以免折断穿刺针,胸骨穿刺时不可用力过猛,穿刺过深,以防穿透内侧骨板而发生意外。
适应症
10
诊断脑膜炎,脑炎,脑血管病变,脑瘤等神经系统疾病,测定颅内压力,了解蛛网膜下腔是否阻塞,鞘内注射药物。
禁忌症
10
凡有颅内压升高者必须先做眼底检查,如有明显视乳头水肿或有脑疝先兆者,禁忌穿刺。凡患者处于休克、衰竭或濒危状态以及局部皮肤有炎症,颅后窝有占位性病变者剧烈为禁忌。
总分
100
心肺复苏考核评价标准
穿刺部位
20
(1)髂前上棘穿刺点:髂前上棘后1-2cm处。(5分)
(2)髂后上棘穿刺点:骶椎两侧、臀部上方突出的部位。(5分)
(3)胸骨穿刺点:胸骨柄、胸骨体相当于第1、2肋间隙的部位。(5分)
(4)腰椎棘突穿刺点:腰椎棘突突出部位。(5分)
操作过程
50
1.麻醉 常规消毒局部皮肤,操作者戴无菌手套,铺无菌洞巾。然后用2%利多卡因局部皮肤和骨膜麻醉。(5分)
5.涂片 将骨髓液滴在载玻片上,立即做有核细胞计数和制备骨髓液涂片数张。(5分)
6.加压固定 骨髓液抽取完毕,重新插入针芯,左手取无菌纱布置于穿刺处,右手将穿刺针拔出,并将无菌纱布敷于针孔上,按压1-2分钟,再用纱布加压固定。(10分)
适应症
10
血细胞形态学检查,造血干细胞培养,细胞遗传学分析及病原生物学检查。
6、放液结束后拔出穿刺针,用2%碘酊消毒后,盖上消毒纱布,术后应严密观察有无出血和继发感染的并发症(5分)。
适应症
10
1.抽取腹腔积液进行各种实验室检验,以便寻找病因,协助临床诊断。
2.对大量腹水引起严重胸闷、气促、少尿等症状,使患者难以忍受时,可适当抽放腹水以缓解症状。一般每次放液量不超过3000-6000ml。
7、按压30次后,头偏向一侧,用纱布清除口腔异物和分泌物,取下假牙,头摆正,打开气道。(5分)
8、人工呼吸:在保持患者仰头抬颏前提下,施救者用一手捏闭的鼻孔 (或口唇 ),然后深吸一大口气,迅速用力向患者口 (或鼻 )内吹气 , 然后放松鼻孔(或口唇),间隔1.5秒,在这个时间抢救者应自己深呼吸一次,以便继续口对口呼吸。(10分)
禁忌症
10
血友病患者。
总分
100
腰椎穿刺评分标准
姓名: 学号:
项目
总分
要求
得分
术前准备
10
患者侧卧于硬板床上,背部与床面垂直,头部尽量向前胸屈曲,两手抱膝紧贴腹部,使躯干尽可能弯曲呈弓形,或由助手在术者对面用一手挽患者头部,另一手挽双下肢腘窝处并用力抱紧,使脊柱尽量后凸以增宽椎间隙,便于进针。
穿刺部位
总分
100分
操作过程
50
1.常规消毒皮肤,以穿刺点为中心,向周边环形扩展(5分),消毒范围半径至少15cm;(5分)
2.戴无菌手套;(10分)
3.覆盖消毒洞巾;(5分)
4.自皮肤至腹膜壁层用0.5%利多卡因逐层作局部浸润麻醉(2分),先浅表注射形成皮丘,后边注射边会吸,以防止注射到血管内(3分);
5、医师左手固定穿刺处皮肤,右手持针经麻醉处逐步刺入腹壁,待感到针尖抵抗感突然消失时,表示针尖已穿过腹膜壁层,即可行抽取和引流腹水(5分),并置腹水于消毒试管中以备作检验用,诊断穿刺可直接用无菌的20ml或50ml,注射器和7号针头进行穿刺。大量放液时可用针尾连接橡皮管的8号或9号针头,助手用消毒血管钳固定针头,并夹持橡皮管,用输液夹子调整放液速度,将腹水引流入容器中记量或送检。腹水不断流出时,应将预先绑在腹部多头绷带逐步收紧,以防腹压骤然降低,内脏血管扩张而发生血压下降甚至休克等现象。在放腹水时若流出不畅,可将穿刺针稍作移动或变换体位(5分)。注意无菌操作,以防止腹腔感染(5分)。
姓名: 学号:
项目
总分
要求
得分
操
