VTE诊疗指南解读问题与解答汇总(完整版)
肺血栓栓塞症诊治与预防指南主要内容(全文)

肺血栓栓塞症诊治与预防指南主要内容(全文)第一部分概述一、前言肺栓塞是以各种栓子阻塞肺动脉或其分支为其发病原因的一组疾病或临床综合征的总称,包括肺血栓栓塞症(PTE)、脂肪栓塞综合征、羊水栓塞、空气栓塞、肿瘤栓塞等,其中PTE为肺栓塞的最常见类型。
引起PTE的血栓主要来源于下肢的深静脉血栓形成(DVT)。
PTE和DVT合称为静脉血栓栓塞症(VTE),两者具有相同易患因素,是VTE在不同部位、不同阶段的两种临床表现形式。
血栓栓塞肺动脉后,血栓不溶、机化、肺血管重构致血管狭窄或闭塞,导致肺血管阻力(PVR)增加,肺动脉压力进行性增高,最终可引起右心室肥厚和右心衰竭,称为慢性血栓栓塞性肺动脉高压(CTEPH)。
近年来,PTE越来越引起国内外医学界的关注,相关学会发布了系列诊断、治疗和预防指南,但这些指南在临床应用过程中尚存在以下问题:(1)国际指南的质量良莠不齐,不同指南的推荐意见之间常常存在不一致性;(2)影像诊断技术和生物学标志物的临床应用,丰富了对PTE诊断和危险分层的认识,但欧美指南的分型标准是否适于国人临床实践尚需进一步验证;(3)国际指南推荐的PTE治疗方案与我国的实际情况可能存在差异,如溶栓药物的方案、直接口服抗凝药物(DOAC)的剂量调节等。
基于此,为更好指导我国医师的临床实践,中华医学会呼吸病学分会肺栓塞与肺血管病学组、中国医师协会呼吸医师分会肺栓塞与肺血管病工作委员会基于当前的循证医学证据,在2001年《肺血栓栓塞症的诊断与治疗指南(草案)》[1]的基础上,制订了《肺血栓栓塞症诊治与预防指南》。
本指南结合近5年发表的系列指南,系统评价了国内外近年来发表的PTE 相关循证医学研究资料,增加了基于国人循证医学研究的数据,将有助于进一步规范我国PTE的诊断、治疗与预防。
二、指南编写方法证据和推荐意见的评价方法采用GRADE分级[2](表1,表2),由兰州大学循证医学中心/GRADE中国中心提供方法学支持。
静脉血栓(VTE)防治解读【75页】

Caprini 1-2
Caprini 3-4
脊柱手术(非恶性肿瘤)
中危
Caprini 3-4
Caprini 5-6
妇科非肿瘤手术;心脏手术大多数胸部手术脊柱手术(恶性肿瘤导致)
高危
Caprini ≥5
Caprini 7-8
减肥手术;妇科肿瘤手术全肺切除术;开颅手术创伤性脑损伤;脊柱损伤其他大创伤
2021/5/9
30
抗凝治疗的目的
早期及时的抗凝治疗 -防止肺栓塞的发生-防止血栓扩展到大静脉后续持续的抗凝治疗 -防止复发 -预防慢性并发症
2021/5/9
31
2012年ACCP抗栓治疗和预防指南的特点
变化: 从血栓领域专家到“循证医学专家”观点: 较少“确证”内容,故循证级别有所下降更多内容是循证证据,较少临床经验指导
16
VTE的一级预防
VTE危险因素,如TKR/THR
VTEp:未病而防有危险因素的人群,给予一定预防措施,防止VTE的发生
预防措施
防止VTE发生
血栓形成
2021/5/9
17
VTE的治疗及二级预防
DVTx:已病而治已发生DVT的患者,治疗DVT并预防其再次发作(二级预防)
DVT发生
危险因素持续存在
口服避孕药
妊娠期
手ቤተ መጻሕፍቲ ባይዱ后阶段
血液成分异常
遗传性凝血蛋白质缺陷
静脉曲张
败血症
下肢手术
烧伤
创伤
血管壁
血栓形成后
糖尿病血液疾病
2021/5/9
15
VTE的预防至关重要!
VTE是医院内非预期死亡的重要原因之一(10%);VTE是围手术期死亡的重要原因之一;经过预防可显著降低由于VTE所导致的死亡事件。
急性肺栓塞的诊疗指南1

抗凝疗程
抗凝治疗标准疗程
抗凝治疗的标准疗程为至少3个月, 部分患者在3个月的抗凝治疗后,血 栓危险因素持续存在。
延展期抗凝治疗
华法林:华法林初始剂量可为3.0~5.0 mg, >75 岁和出血高危患者应从 2.5 ~3.0 mg 起始,推荐 INR 维持在 2.0~3.0(目标值为 2.5),每4~12 周检测1次。一旦发生出血事件应立即停用华法林,并根据出血的严重程度,可 立即给予维生素 K 治疗,5 ~10 mg/次,建议静脉应用。
推荐诊断策略
01 筛查 推荐简化的评分量表联合D-二聚体检测筛查急性PTE。
推荐诊断策略
02 高危肺栓塞的诊断
对于高度疑诊或确诊急性PTE的患者,应严密监测呼吸、心率、血压、心电图及血气的变化,并给予积极的呼吸与循环支持。
推荐诊断策略
03 非高危肺栓的诊断
对于非高危肺栓的患者,应给予抗凝治疗,以有效地防止血栓再形成和复发,但需密切监测出血风险。
急性肺栓塞的诊疗指南
汇报人:123
汇报时间:2024-03-15
目录
• 流行病 • 诊断 • 治疗 • 特殊情况PTE的诊断与处理 • VTE 的补充知识
01
流行病
流行病学
急性肺栓塞是静脉血栓栓塞症(VTE)最严重的表现形式,在心 血管死亡原因中位列第3,仅次于冠心病和卒中。
新近流行病学资料显示,高危急性肺栓塞患者30天病死率达 22%,尽早给予最佳治疗有望改善预后。
PTE 合并活动性出血
01
VTE的治疗指南简介

Fondaparinux安卓
• 合成戊多糖 • 在VTE的初始治疗和预防中,至少与LMWH、普通肝素一样的有
效性和安全性; • 可用于HIT患者,肾功能不全者(CCr<30ml/min)禁用 • 固定剂量,每天一次注射,无需监测
– VTE预防:2.5mg SC QD;
– VTE治疗:
体重50~100kg者:7.5mg SC QD 体重<50kg者:5mg SC QD 体重>100kg者:10mg SC QD
抗凝药物
• 间接抗凝药物
–普通肝素、LMWH、 VKA、 fondaparinux磺达肝癸 钠 、生物素化依达肝素
• 直接抗凝药物
–直接凝血酶抑制剂
hirudin、bivalirudin、argatroban、dabigatran
–直接Xa因子抑制剂
Rivaroxaban、Apixaban
普通肝素
VTE的治疗
ACCP抗栓溶栓指南
2008年美国胸科医师学院(ACCP)
• 1986年发表第一次指南,每3年左右更新一次,2008年6月发表第八 次指南;
• 与2004年发表的第七次指南相比较:
– 1A证据由123条增加到182条 – 充分考虑了资源整合和成本效益问题 – 充分关注新型抗凝药物 – 肝素引起的血小板减少问题 – 抗凝治疗患者需要其他有创操作时的过渡治疗问题 – 儿童以及孕期抗栓的有关问题
Reprint from Rosenberg R, et al. Chest, 1998
普通肝素
Reprint from Chest
LMWH
• 普通肝素分子量3000~30000,只有1/3的肝素分子具有 戊多糖序列。
• LMWH与普通肝素比较: – 分子链短,不能同时与AT、凝血酶结合,抗X/II增加; – 与AT以外的其他蛋白结合减少,生物活性更具可预测 性,抗凝无需监测; – 与内皮细胞、巨噬细胞结合减少,因此,半衰期更长, 主要经肾清除; – 与血小板、PF4结合减少,因此,HIT发生率更低; – 与成骨细胞结合减少,骨质疏松发生率更低;
VTE防治基础知识

VTE防治基础知识一、什么是 VTEVTE,即静脉血栓栓塞症(Venous Thromboembolism),是一种由于静脉内血液不正常凝结而导致的血管阻塞性疾病。
它包括深静脉血栓形成(Deep Vein Thrombosis,DVT)和肺动脉栓塞(Pulmonary Embolism,PE)。
深静脉血栓形成通常发生在下肢深静脉,如股静脉、腘静脉等。
当血栓形成后,可能会导致腿部肿胀、疼痛、皮肤发红发热等症状。
如果血栓脱落,随血液循环进入肺动脉,就可能引起肺动脉栓塞。
肺动脉栓塞是一种严重的疾病,可能会导致呼吸困难、胸痛、咯血,甚至危及生命。
二、VTE 的成因VTE 的形成是一个复杂的过程,通常由多种因素共同作用引起。
1、血流缓慢长期卧床、久坐不动(如长时间乘坐飞机、汽车)、肢体瘫痪等情况,会导致静脉血流速度减慢。
血流缓慢使得血液中的血小板和凝血因子更容易聚集,增加血栓形成的风险。
2、血管内皮损伤手术、创伤、感染、化学物质刺激等都可能损伤血管内皮细胞。
内皮细胞受损后,会释放一些物质,激活凝血系统,促进血栓形成。
3、血液高凝状态某些疾病(如癌症、自身免疫性疾病、肾病综合征)、怀孕、口服避孕药、激素替代治疗等,会使血液处于高凝状态,容易形成血栓。
此外,高龄、肥胖、吸烟、家族遗传等也是 VTE 的危险因素。
三、VTE 的危害VTE 不仅会给患者带来身体上的痛苦,还可能导致严重的并发症。
对于深静脉血栓形成,如果不及时治疗,血栓可能会蔓延、机化,导致静脉瓣膜功能受损,引起慢性静脉功能不全,表现为下肢水肿、色素沉着、溃疡等。
肺动脉栓塞则可能导致急性呼吸衰竭、右心衰竭,甚至猝死。
即使患者经过治疗存活下来,也可能会留下肺动脉高压等后遗症,严重影响生活质量。
四、VTE 的诊断1、临床表现医生会通过询问患者的症状(如腿部肿胀、疼痛、呼吸困难等)、体格检查(观察腿部有无肿胀、压痛、皮肤温度变化等)来初步判断是否可能患有 VTE。
2021产科 VTE 抗凝防治策略指南更新解读(全文)
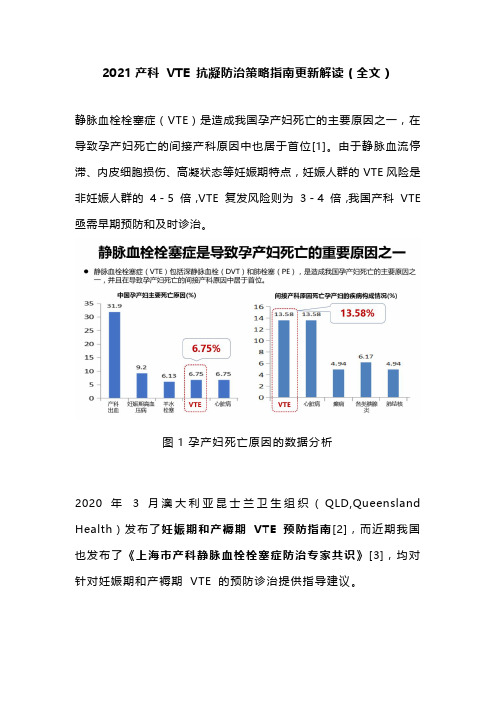
2021产科VTE 抗凝防治策略指南更新解读(全文)静脉血栓栓塞症(VTE)是造成我国孕产妇死亡的主要原因之一,在导致孕产妇死亡的间接产科原因中也居于首位[1]。
由于静脉血流停滞、内皮细胞损伤、高凝状态等妊娠期特点,妊娠人群的VTE风险是非妊娠人群的4 - 5 倍,VTE 复发风险则为3 - 4 倍,我国产科VTE 亟需早期预防和及时诊治。
图1 孕产妇死亡原因的数据分析2020 年 3 月澳大利亚昆士兰卫生组织(QLD,Queensland Health)发布了妊娠期和产褥期VTE 预防指南[2],而近期我国也发布了《上海市产科静脉血栓栓塞症防治专家共识》[3],均对针对妊娠期和产褥期VTE 的预防诊治提供指导建议。
上海2020 年第四届东方妇产科学论坛之母胎医学论坛上,上海市第一妇婴保健院应豪教授主持介绍了上述国内外产科VTE 最新指南的发布,并邀请复旦大学附属妇产科医院李笑天教授、中国福利会国际和平妇幼保健院程蔚蔚教授,对昆士兰新版指南和上海专家共识进行了深入解读。
个体化评估孕产妇VTE 风险评分VTE 个人史、易栓症、肥胖等多种危险因素与孕产妇VTE 风险增加有关,因此昆士兰新版指南在2014 年指南的基础上,更新了VTE 风险评估评分系统相关内容,使个体化预防方案成为可能。
昆士兰新版指南建议孕产妇VTE 风险评估需贯穿整个妊娠期和产褥期,妊娠早期由经验丰富的医学团队对孕产妇进行个体化VTE 评估,制定预防计划;整个孕期需动态进行监测及风险再评估;产后或计划出院时仍需对孕产妇进行观察,针对情况提供个体化方案。
昆士兰新版指南推荐根据风险得分对患者进行产前、产后血栓预防。
风险因素包括手术诱发的单一VTE、年龄>35 岁、胎次≥3 次,大静脉曲张等产前因素,以及产程延长、阴道分娩、早产等产后因素,根据计算所得风险评分之和,产前风险得分 3 分从第28 周开始,≥ 4 分从评估开始低分子肝素(LMWH)标准预防;产后风险得分(= 产前+ 产后得分)2 分LMWH 标准预防直至出院,≥ 3 分LMWH 标准预防7 天,若风险持续存在则更长。
静脉血栓栓塞性疾病诊疗指南解读

美国医师学会静脉血栓栓塞性疾病诊疗指南解读美国医师学会和美国家庭医师委员会近期公布静脉血栓栓塞性疾病(VTE )的诊断和治疗的临床指南。
该指南的目的是总结现有的证据,主要是针对初级医疗保健人员提供治疗DVT 和PE 的合理建议,帮助临床医师理解和应用不同的诊断工具,如D-Dimer 和超声,以及识别高危的临床特征。
VTE 包括下肢深静脉血栓(DVT )和肺栓塞(PE )。
根据美国的资料,每年发生的VTE 约60万例,因漏诊没有得到治疗的患者中,26%将发生致命性血栓事件,还有26%的患者再次发生非致命性血栓事件而最终致死。
存在于膝以上的血栓易合并PE ,小腿部的血栓发生PE 的风险较低,但有可能发生血栓后综合征。
因此,应重视早期诊断,做好预防工作非常重要。
一、临床诊断1.临床预测VTE 可能性的方法由于单纯应用个体的临床特征诊断VTE 的准确性较差,指南推荐应用有效的预测方法估计VTE 的危险性,并以此作为进一步采用其他实验室和影像学方法的根据,或解释其他检查结果的基础。
迄今为止,多个临床研究证实了Wells 预测法的有效性(见表1和表2)。
但应注意,没有并发疾病年龄较小者和有VTE 病史的患者应用Wells 预测法的预测价值较高。
老年人或合并疾病较多的患者最好结合临床判断。
表1 WELLS 深静脉血栓的临床评分临床可能性:低度≤0;中度,1~2分;高度,≥3。
若双侧下肢均有症状,以症状严重的一侧为准。
表2 WELLS 肺栓塞的临床评分临床可能性:低度,0~1;中度,2~6分;高度,≥7。
2.联合应用D-dimer和Wells评价法DVT风险低、D-dimer阴性的患者在3个月内 DVT的发生率仅为0.5%,临床上无需再做进一步的影像学检查。
DVT的可能性为中度和高度但D-dimer为阴性的患者3个月DVT的发生率分别为3.5%和21.4%。
D-dimer对于没有合并疾病、年龄较小的患者,或无VTE病史,或症状持续时间短的患者的阴性预测值最高。
VTE诊疗指南解读问题与解答汇总(完整版)

VTE诊疗指南解读问题与解答汇总(完整版)一血栓形成的病因01原发性危险因素抗凝血酶缺乏;先天性异常纤维蛋白原血症;高同型半胱氨酸血症;抗心磷脂抗体阳性;纤溶酶原激活物抑制剂过多;凝血酶原202IOA基因变异;Vin S IX S XI因子增高;蛋白C缺乏;V因子Leiden突变(活化蛋白C抵抗);纤溶酶原缺乏;异常纤溶酶原血症;蛋白S缺乏;XU因子缺乏。
02继发性危险因素骼静脉压迫综合征;损伤/骨折;脑卒中、瘫痪或长期卧床;高龄;中心静脉留置导管;下肢静脉功能不全;吸烟;妊娠/产后;Crohn病; 肾病综合征;血液高凝状态(红细胞增多症;骨髓増生异常综合征);血小板异常;手术与制动;长期使用雌激素;恶性W瘤、化疗患者;肥胖;心、肺功能衰竭;长时间乘坐交通工具;口服避孕药;狼疮抗凝物;人工血管或血管腔内移植物;VTE病史;重症感染。
尤其对于年轻患者,要考虑是否为易栓症Z其病史很重要,如是否口服避孕药、有无家族史等;对于老年患者,要重视肿瘤的发生。
二抗凝过程中发生Hrr该如何处理?肝素诱导血小板减少症(HIT )常于应用肝素5天后出现,在使用的≡ 3 - 10天复查血小板计数,如血小板计数较应用前下降大于30% - 50% ,或应用肝素5天后血小板计数进行性降至(8-10)×109∕L以下, 应高度怀疑,此时可行相关抗体的实验室检测进行确诊,HIT诊断一旦成立,应立即停用肝素类药物,改为非肝素抗凝剂(如阿加曲班、利伐沙班等)治疗。
三骼静脉置入支架后该如何抗凝?抗凝时间?抗血"皈药物如何选择?目前尚无共识,我们采用:01血栓性骼静脉支架置入阿司匹林Ioomg∕d+抗凝药Z半年后单服用抗凝药;02非血栓性骼静脉支架置入阿司匹林IoorTlg∕d+抗凝药,半年后单服用阿司匹林10Omg∕d o双抗联用时应注意出血并发症。
四肿瘤患者如何抗凝?伴有肿瘤的下肢DVT或PE ,推荐低分子肝素抗凝治疗,前4 - 6周采用100U∕kg,q12h ;6周-6个月减量为初始剂量的75%对于未临床痊愈的肿瘤o患者,建议延长抗凝治疗治疗时间,推荐抗凝治疗超过6个月。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
VTE诊疗指南解读问题与解答汇总(完整版)一血栓形成的病因01 原发性危险因素抗凝血酶缺乏;先天性异常纤维蛋白原血症;高同型半胱氨酸血症;抗心磷脂抗体阳性;纤溶酶原激活物抑制剂过多;凝血酶原20210A基因变异;Ⅷ、Ⅸ、Ⅺ因子增高;蛋白C缺乏;Ⅴ因子Leiden突变(活化蛋白C抵抗);纤溶酶原缺乏;异常纤溶酶原血症;蛋白S缺乏;Ⅻ因子缺乏。
02 继发性危险因素髂静脉压迫综合征;损伤/骨折;脑卒中、瘫痪或长期卧床;高龄;中心静脉留置导管;下肢静脉功能不全;吸烟;妊娠/产后;Crohn病;肾病综合征;血液高凝状态(红细胞增多症;骨髓增生异常综合征);血小板异常;手术与制动;长期使用雌激素;恶性肿瘤、化疗患者;肥胖;心、肺功能衰竭;长时间乘坐交通工具;口服避孕药;狼疮抗凝物;人工血管或血管腔内移植物;VTE病史;重症感染。
尤其对于年轻患者,要考虑是否为易栓症,其病史很重要,如是否口服避孕药、有无家族史等;对于老年患者,要重视肿瘤的发生。
二抗凝过程中发生HIT该如何处理?肝素诱导血小板减少症(HIT)常于应用肝素5天后出现,在使用的第3-10天复查血小板计数,如血小板计数较应用前下降大于30%-50%,或应用肝素5天后血小板计数进行性降至(8-10)×10 9 /L以下,应高度怀疑,此时可行相关抗体的实验室检测进行确诊,HIT诊断一旦成立,应立即停用肝素类药物,改为非肝素抗凝剂(如阿加曲班、利伐沙班等)治疗。
三髂静脉置入支架后该如何抗凝?抗凝时间?抗血小板药物如何选择?目前尚无共识,我们采用:01 血栓性髂静脉支架置入阿司匹林100mg/d+抗凝药,半年后单服用抗凝药;02 非血栓性髂静脉支架置入阿司匹林100mg/d+抗凝药,半年后单服用阿司匹林100mg/d。
双抗联用时应注意出血并发症。
四肿瘤患者如何抗凝?伴有肿瘤的下肢DVT或PE,推荐低分子肝素抗凝治疗,前4-6周采用100U/kg,q12h;6周-6个月减量为初始剂量的75%。
对于未临床痊愈的肿瘤患者,建议延长抗凝治疗治疗时间,推荐抗凝治疗超过6个月。
进行放化疗治疗的患者应持续到放化疗结束后。
五孕期及哺乳期抗凝治疗方案?1.妊娠VTE患者,推荐应用低分子量肝素抗凝治疗(需要根据体重调整剂量,一般无需监测,但对于极端体重或者肾病患者应监测抗Xa因子活性。
也可使用普通肝素,但需要监测APTT,长期应用可能会导致骨质疏松。
由于缺乏证据,不建议使用磺达肝癸钠。
2.VKA能通过胎盘,妊娠早期会引起胚胎病,妊娠晚期会引起胎儿和新生儿出血以及胎盘早剥,整个妊娠期间华法林都有引起中枢神经系统异常可能,因此妊娠VTE防治不建议使用华法林。
3.新型口服抗凝剂禁用于妊娠患者。
4.产后可用VKA替代肝素治疗,抗凝治疗至少维持至产后6周,总的治疗时程最低3个月。
5.VKA及低分子肝素可用于哺乳期母亲。
六溶栓过程中的注意事项?溶栓治疗需要严格把握适应证。
01 绝对禁忌证出血性卒中;6个月内缺血性卒中;中枢神经系统损伤或肿瘤;近3周内重大外伤、手术或者头部损伤;1个月内消化道出血;已知的出血高风险患者;溶栓药物过敏。
02 相对禁忌证6个月内短暂性脑缺血发作(TIA)发作;口服抗凝药应用;妊娠,或分娩后1周;不能压迫止血部位的血管穿刺;近期曾行心肺复苏;难于控制的高血压(收缩压>180mmHg);严重肝功能不全;感染性心内膜炎;活动性溃疡;年龄>75岁和妊娠者。
03 监测指标(1)血浆纤维蛋白原含量,低于1.5g/L时应减少药物剂量,低于1.0g/L时,停止溶栓治疗;(2)血小板计数:低于80×109/L或较基础值降低超过20%,应注意出血风险的增加;低于50×109/L时,应停用溶栓及抗凝药,并根据有无出血决定进一步治疗措施;(3)D-二聚体:常常能够灵敏地反映溶栓治疗是否有效,如果D -二聚体值由治疗中的高点降低并逐渐趋于正常、或维持较低水平而不再升高,提示溶栓药物不再对残存血栓起效,此时可考虑停用溶栓药物,避免因延长的无效治疗而增加出血的风险;(4)活化部分凝血酶原时间(APTT),导管溶栓时,保证APTT在1.5倍-2.5倍。
七溶栓过程中出血该如何处理?按照严重程度分为轻微出血和严重(大)出血。
轻微出血:通常表现为穿刺点的渗血或皮下淤血斑,一般不需特殊治疗;|严重出血:系发生于颅内、腹膜后、胃肠或泌尿系统的出血,应停用溶栓药物,必要时需输注成分血(冷沉淀、浓缩红细胞、血浆、纤维蛋白原)或外科干预治疗。
八肺栓塞是否均需要溶栓治疗?01 合并休克或低血压的PE(高危PE)出现休克或低血压时死亡风险极高,尤其在入院后最初数小时内。
及时给予血液动力学监测和呼吸支持,起始抗凝首选静脉普通肝素。
直接再灌注治疗,尤其全身溶栓,是高危PE患者治疗的最佳选择(IB);02 不伴休克或低血压的PE(中危或低危PE)不推荐常规全身溶栓治疗(Ⅲ,B)。
对于中高危患者,应严密监测,以及早发现血液动力学失代偿,一旦出现即启动补救性再灌注治疗(I,B);对中低危患者,建议给予抗凝治疗。
PESI分级为I级或II级以及sPESI评分为0的低危患者,可考虑早期出院和家庭治疗。
九 CDT入路如何选择?1.顺行入路顺静脉血流的方向置管,对深静脉瓣膜的损伤小。
包括:(1)经患侧腘静脉穿刺置管,适用于髂、股静脉血栓形成;(2)经患侧股静脉穿刺置管,只适用于髂静脉血栓形成;(3)经患侧胫后、胫前、小隐、大隐静脉置管:适用于中央型及混合型血栓形成。
2.逆行入路逆静脉血流的方向置管,易造成深静脉瓣膜的损伤,包括:(1)经对侧股静脉穿刺置管;(2)经颈内静脉穿刺置管。
推荐顺行入路置管为首选的方式,如顺行入路失败或无条件时,可考虑逆行入路。
十滤器放置的适应证?1.股静脉或下腔静脉内有漂浮血栓;2.急性DVT拟行CDT、PMT或手术取栓等血栓清除术者;3.具有急性DVT、PE高危因素的行腹部、盆腔或下肢手术的患者;4.存在抗凝禁忌者,抗凝过程中出现并发症者,或者规范抗凝仍发生肺栓塞者。
十一滤器回收的适应证?下腔静脉滤器可以预防和减少PE的发生,由于滤器长期置入可导致下腔静脉阻塞和较高的深静脉血栓复发率等并发症,为减少这些远期并发症,建议首选可回收或临时滤器,待发生PE的风险过后取出滤器。
患者症状减轻或消失,D-dimer水平下降至500ng/ml以下,抗凝治疗可以顺利进行时,可以考虑取出滤器。
十二孕妇DVT是否可放置滤器,对胎儿是否有影响?因产前需要停用抗凝药及分娩时因静脉系统快速减压导致血流动力学发生改变可能造成栓子脱落,增加妊娠晚期及产褥期发生肺栓塞的风险,所以在分娩前的新发DVT患者建议行下腔静脉滤器置入术,考虑其脱落时间窗短故选择临时滤器或可回收滤器。
胎儿暴露X线下的影响主要取决于胎龄及放置滤器过程中暴露X线的剂量。
国际辐射防护委员会认为暴露X线的剂量低于100mGy,并且腹部透视时的时间短于2分钟,仍在胎儿可承受的安全范围之内。
低于50mGy 的剂量对胎儿的影响可以忽略不计;血管内超声引导下放置滤器可代替X 线下引导滤器放置,可以进行尝试。
十三双下腔情况下该如何放置滤器?1.放置滤器于双侧下腔静脉汇合后的总下腔静脉可获得最佳拦截效果和经济效益,但往往此处空间不足,故谨慎放置。
2.条件允许时可选择病侧肢体操作放入肾下或肾静脉上放置可回收、临时滤器;3.严格管理,规律抗凝,尽快取出;十四血栓抽吸前是否可用球囊封堵下腔静脉而不用滤器置入?不建议。
球囊封堵下腔静脉后可能积存大量脱落血栓,当开通下腔静脉后大量血栓一次性随血流被冲刷至肺部可能造成致死性肺栓塞。
若不封堵,脱落的少量血栓可被机体?身溶解吸收。
十五血栓抽吸时溶栓可否将尿激酶换为r-tPA?可以。
溶栓药物首选尿激酶(urokinase,UK)一般术中喷洒用量为20万~25万U,配置于50~100ml盐水中;如果应用人重组纤溶酶原复合物(rt-PA),推荐应用10~20mg,配置于50ml盐水中。
十六 Angiojet血栓抽吸对血管直径有无要求?在国内上市的7种导管中,具有静脉适应证的2种导管为Solent Proxi和Solent Omni:(1)都适用于直径≥0.3cm的上肢静脉、髂静脉和下肢静脉、外周动脉、血透通路;(2)导管抽吸力最大的覆盖范围为直径2cm的血管;(3)两者均为6F外径,适配0.035in(1in=0.0254m)导丝,OTW 导管平台,都具有抽吸和喷药双重功能;(4)Solent Proxi的工作长度为90cm,Solent Omni的工作长度为120 cm;(5)8F导管据悉2018年将上市,将为我们提供更多的选择。
十七早期减容治疗是否可以降低PTS(血栓后综合征)的发生率?可以。
在血栓形成早期有效清除血栓可解除静脉梗阻,预防PTS发生。
许多指南提到符合标准的患者并且在技术及设备条件允许的情况下可考虑早期清除血栓。
十八髂静脉压迫什么时候处理?需要处理的是左髂静脉受压综合征(有症状),有血栓的病人建议血栓清除后放置髂静脉支架,造影发现髂静脉窄>50%,建议首选球囊扩张、支架置入术,保证血流冲刷,降低血栓形成风险,必要时采用外科手术解除髂静脉阻塞。
十九髂静脉支架置入的定位、类型及支架选择?对于非髂-下腔静脉交界处的窄或闭塞,支架的置入建议以病变部位为中心,近端不进入下腔静脉。
对于髂-下腔静脉交界处的病变,控制支架进入下腔静脉的长度(1cm以内)。
支架类型可选择编织或激光雕刻支架。
支架口径建议≧12mm。
