高危孕产妇评分标准表
高危妊娠评分表(新版)
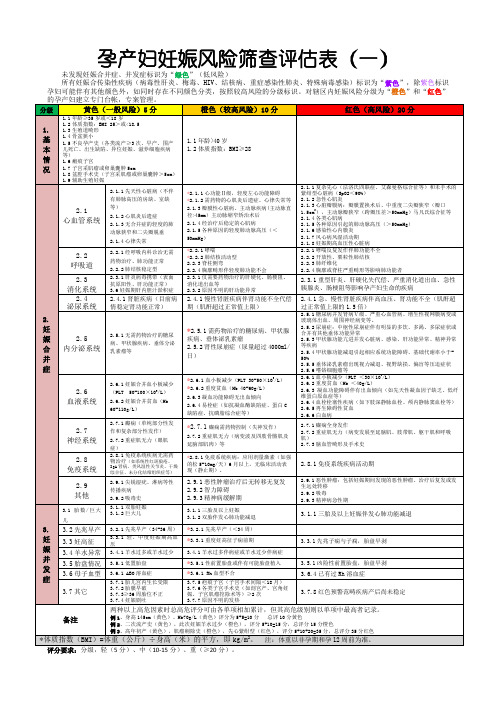
孕产妇妊娠风险筛查评估表(一)未发现妊娠合并症、并发症标识为“绿色”(低风险)
所有妊娠合传染性疾病(病毒性肝炎、梅毒、HIV、结核病、重症感染性肺炎、特殊病毒感染)标识为“紫色”,除紫色标识孕妇可能伴有其他颜色外,如同时存在不同颜色分类,按照较高风险的分级标识。
对辖区内妊娠风险分级为“橙色”和“红色”
初筛:孕妇初诊建册时,通过详细询问病史、体格检查、常规化验等进行高危妊娠初评。
复评:对首次行产前检查的孕妇进行评定,一般在孕28周与37周时常规各复评一次。
产前检查时发现新的高危因素及时评定。
转诊要求:“黄色”20分转三级医院;“橙色”带*的转三级医院,不带*累计20分转三级医院;“红色”直接转三级医院。
2/2。
高危妊娠预警评估表
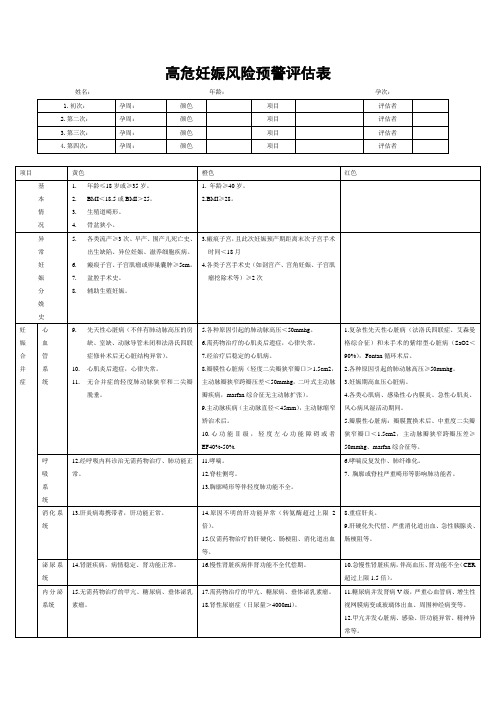
33.三胎及以上,伴有心肺功能减退。
34.已有过RH溶血症史。
绿色
未发现高危因素
紫色
所有妊娠合并传染病疾病,如病毒性肝炎、梅毒、HIV感染及AIDS、结核病、重症感染性肺炎、特殊病毒感染(H1N7等)
注:1.除紫色外,其他同时存在的危险因素以最高等级标注颜色。
2.如吸毒、精神病患者合并其他疾患,按照其他疾患的颜色分类进行管理;如仅单独有吸毒或精神疾患原则上在建卡单位治疗,可邀请相关专家会诊后处理。
高危妊娠风险预警评估表
姓名:年龄:孕次:
1.初次:
孕周:
颜色
项目
评估者
2.第二次:
孕周:
颜色
项目
评估者
3.第三次:
孕周:
颜色
项目
评估者
4.第四次:
孕周:
颜色
项目
评估者
项目
黄色
橙色
红色
基
本
情
况
1.年龄≤18岁或≥35岁。
2.BMI<18.5或BMI>25。
3.生殖道畸形。
4.骨盆狭小。
1.年龄≥40岁。
泌尿系统
14.肾脏疾病,病情稳定、肾功能正常。
16.慢性肾脏疾病伴肾功能不全代偿期。
10.急慢性肾脏疾病,伴高血压、肾功能不全(CER超过上限1.5倍)。
内分泌系统
15.无需药物治疗的甲亢、糖尿病、垂体泌乳素瘤。
17.需药物治疗的甲亢、糖尿病、垂体泌乳素瘤。
18.肾性尿崩症(日尿量>4000ml)。
11.糖尿病并发肾病V级,严重心血管病、增生性视网膜病变或玻璃体出血、周围神经病变等。
12.甲亢并发心脏病、感染、肝功能异常、精神异常等。
高危妊娠范围及评分标准

34、家庭中受歧视
1.初次
孕周:
高危项目
评分:级分
评分者
2.第二次
孕周:
高危项目
评分:级分
评分者
3.第三次
孕周:
高危项目
评分:级分
评分者
4.第四次
孕周:
高危项目
评分:级分
评分者
注:同时占上表两项以上者,其数量累加。
分级,轻(黄)5分,中(橙)10-15分,重(红)20≥分。
高危妊娠范围及评分标准
5分(A级)
10分(B级)
20分(C级)
基本情况
1年龄<18岁或≥35岁
2、身高≤145cm
3、体重<45kg或≥80kg
4、年龄≥30岁伴结婚2年不孕
5、轻度智力低下
1、年龄>40岁
2、身高≤145cm伴体重≤40kg
3、体质指数:*24≤BMI<28
4、产道(软、骨)畸形骨盆狭小
30、宫高<第10百分位(结合B超)
21、宫高<第5百分位(结合B超)
胎动
21、胎动</10次/12小时或<50%
31、胎动消失
母子血型不合
22、ABO溶血症
32、RH溶血症
22、已有过RH溶血症史
环境及社会因素
23、被动或主动吸烟≥20支/日。(酗酒、文盲、无产前检查、流动人员、家庭经济困难、卫生条件差)其中2项者
子宫破裂史
妊娠并发症
心血管病
8、原发性高血压,BP持续≥140/90mmHg(18.6/12kPa)
9、心肌炎史
10、原发性高血压,BP持续≥160/100mmHg
高危孕产妇评分标准表

5
活动性病毒性肝炎
15
妊娠≥42周
10
肺心病
15
母儿ABO血型不合
10
甲状腺功能亢进或低下
15
母儿RH血型不合
20
高血压
15
致畸因素
孕妇及一级亲属有遗传病史
5
慢性肾炎
15
妊娠早期接触可疑至畸药物
5
妊娠合并性病
淋病
10
妊娠早期接触物理化学因素及病毒感染等
5
梅毒
10
社会因素
家庭贫困
5
10
严重内科合并症
贫血血红蛋白<100g/L
5
胎心≤100次/分
15
贫血血红蛋白<60g/L
10
胎动<20次/12小时
10
活动性肺结核
15
胎动<10次/12小时
15
心脏病心功能I-II级
15
多胎
10
心脏病心功能III-IV级
20
胎膜早破
10
糖尿病
15
估计巨大儿或胎儿生长发育受限
10
乙肝病毒携带者
10
艾滋病
10
孕妇或丈夫为文盲或半文盲
5
尖锐湿疣
10
丈夫长期不在家
5
沙眼衣原体感染
10
由居住地到卫生院需要一小时以上
5
注:同时占上表两项以上者,其分数累加,分级,轻5分;中:10分—15分;重:≥20分
高危孕产妇评分标准
异常情况
评分
异常情况
评分
一般情况
年龄<18岁或≥35岁
10
本次妊娠异常情况
骶耻外径<18厘米
高危妊娠评分标准

产前出血
产前出血(28孕周前)
产前出血(≥28孕周)
中央性前置胎盘,胎盘早剥
羊水量异常
羊水过多
羊水过多伴症状或羊水过少
双胎,巨大儿
双胎,巨大儿
3胎及以上
IUGR
宫高第10百分位
宫高<第10百分位
胎动
胎动<10次/10小时
胎动消失
母子血型
不合
ABO溶血症
RH溶血症ቤተ መጻሕፍቲ ባይዱ
环境及社会因素
被动或主动吸烟≥20/日。酗酒,文盲,无产前检查,流动人员,家庭经济困难,卫生条件差,其中有2项者
5分(A级)
10分(B级)
20分(C级)
基本情况
年龄<20岁≥35岁
身高≤145cm
体重≤40kg或≥80kg
年龄≥30岁伴结婚两年不孕
轻度智力低下
年龄>40岁
身高≤145cm伴体重<40kg
产道(软、骨)畸形、骨盆狭小
胸廓畸形中度智力低下
精神病静止期
胸廓畸形伴肺功能不全
重度智力低下
精神病活动期
异常分娩史
心脏病心功能ⅢⅣ
房颤,先心(紫绀型)
肝病
肝内胆汁淤积症(ICP)
急性肝炎或慢性肝炎
重症肝炎
急性脂肪肝
肾病
肾炎伴肾功能轻度损害
肾炎伴肾功能重度损害
呼吸道疾病
肺结核稳定型
肺结核活动型,哮喘
开放性肺结核,粟粒型肺结核
哮喘伴肺功能不全
血液病
中度贫血
重度贫血(hb<6克)血小板<5万
再障
血小板≤2万
内分泌病
甲亢、糖尿病不需用药者
例3:高龄初产(A级),肌瘤剥除史(B级),先心紫绀型(C型),评分为5分+10分+20分=35分,总评分35分C级
最全-高危孕产妇评分标准【范本模板】

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein’s评分法总分12分,≥8分者试产成功率高。
国内医院对NST 、CST 采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST 评分法结果:1—4分为无反应型,5-7分为可疑型,8—10分为反应型。
CST 评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性.当总分为1—4分,提示胎儿在宫内已缺氧;5-7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生.4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
(完整)最全高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
骨盆狭窄评分标准注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高。
国内医院对NST 、CST 采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST 评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST 评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
最全高危孕产妇评分标准

最全-高危孕产妇评分标准高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
骨盆狭窄评分标准注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高。
国内医院对NST、CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
10
孕妇或丈夫为文盲或半文盲
5
尖锐湿疣
10
丈夫长期不在家
5
沙眼衣原体感染
10
由居住地到卫生院需要一小时以上
5
注:同时占上表两项以上者,其分数累加,分级,轻5分;中:10分—15分;重:≥20分
10
严重内科合并症
贫血血红蛋白<100g/L
5
胎心≤100次/分
15
贫血血红蛋白<60g/L
10
胎动<20次/12小时
10
活动性肺结核
15
胎动<10次/12小时
15
心脏病心功能I-II级
15
多胎
10
心脏病心功能III-IV级
20
胎膜早破
10
糖尿病
15
估计巨大儿或胎儿生长发育受限
10
乙肝病毒携带者
10
高危孕产妇评分标准
异常情况
评分
异常情况
评分
一般情况
年龄<18岁或≥35岁
10
本次妊娠异常情况
骶耻外径<18厘米
10
身高≤1.45米
10
坐骨结节间径≤8厘米
10
体重<40公斤或>80公斤
5
畸形骨盆
15
胸廓脊柱畸形
15
臀位、横位(30周后)
15
异常产史
自然流产≥2次
5
先兆早产<34周
15
人工流产≥2次
5
妊娠41-41周+6
5
活动性病毒性肝炎
15
妊娠≥42周
10
肺心病
15
母儿ABO血型不合
10
甲状腺功能亢进或低下
15
母儿RH血型不合
20
高血压
15
致畸因素
孕妇及一级亲属有遗传病史
5
慢性肾炎
15
妊娠早期接触可疑至畸药物
5
妊娠合并性病
淋病
10
妊娠早期接触物理化学因素及病毒感染等
5
梅毒
10
社会因素
家庭贫困
5
先兆早产34-36周
10
早产史≥2次
5
盆腔肿瘤
10
早期新生儿死亡史1次
5
羊水过多或过少
10
死胎、死产史≥2次
10
妊娠期高血压、轻度子痫前期
5
先天异常儿史/次
5
重度子痫前期
15
先天异常儿史≥2次
10
子痫
20
难产史
10
妊娠晚期阴道流血
10
巨大儿分娩史
5
胎心持续≥160次/分
10
产后出血史
10
胎心≤120次/分、但>100次/分
