糖尿病肾病的诊断和分期
糖尿病肾脏病指南及专家共识解读

糖尿病肾脏病指南及专家共识解读糖尿病肾脏病(DKD)是糖尿病最主要的微血管并发症之一,已成为慢性肾脏病和终末期肾病的主要原因。
随着对 DKD 认识的不断深入,相关的指南和专家共识也在不断更新和完善。
本文将对糖尿病肾脏病的指南及专家共识进行解读,旨在帮助大家更好地了解这一疾病的诊治要点。
一、糖尿病肾脏病的定义与诊断糖尿病肾脏病是指由糖尿病引起的慢性肾脏病,主要表现为尿白蛋白排泄增加和(或)肾小球滤过率下降,并伴有肾脏结构和功能的异常。
诊断 DKD 通常需要综合考虑患者的糖尿病病史、尿蛋白水平、肾功能以及肾脏影像学检查等。
目前,临床上常用的诊断指标包括尿白蛋白肌酐比值(UACR)和估算肾小球滤过率(eGFR)。
UACR 升高(≥30mg/g)是诊断 DKD 的重要依据之一,但需要在 3-6 个月内重复检测,以排除其他可能导致尿蛋白增加的原因。
同时,eGFR 持续低于 60ml/min/173m²也提示可能存在 DKD。
此外,肾脏病理检查对于明确 DKD 的诊断和分型具有重要意义,但由于其为有创性检查,通常在临床诊断不明确或需要进一步评估病情时进行。
二、糖尿病肾脏病的危险因素糖尿病患者发生肾脏病的危险因素众多,主要包括血糖控制不佳、高血压、高血脂、肥胖、吸烟、遗传因素以及糖尿病病程等。
其中,长期高血糖是导致 DKD 发生和发展的关键因素。
血糖波动过大也会加重肾脏损伤。
高血压不仅是 DKD 的常见并发症,也是促进 DKD 进展的重要危险因素。
严格控制血压可以显著延缓 DKD 的进展。
高血脂会导致肾脏内脂质沉积,引起肾小球硬化和肾小管间质损伤。
肥胖可通过多种机制影响肾脏功能,如增加肾脏的代谢负担、引发胰岛素抵抗等。
吸烟会损伤血管内皮细胞,导致肾脏血液循环障碍,增加 DKD 的发病风险。
遗传因素在 DKD 的发生中也起着一定作用,某些基因变异可能使个体更容易患上 DKD。
三、糖尿病肾脏病的筛查早期筛查对于 DKD 的诊断和治疗至关重要。
糖尿病肾病的诊断和分期
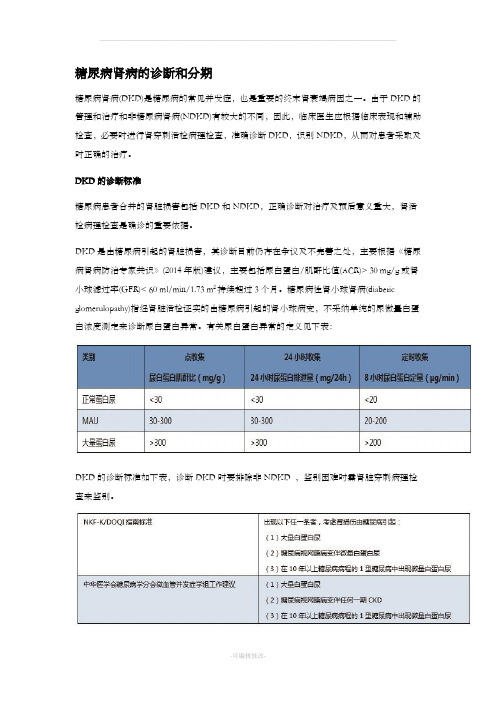
糖尿病肾病的诊断和分期糖尿病肾病(DKD)是糖尿病的常见并发症,也是重要的终末肾衰竭病因之一。
由于DKD的管理和治疗和非糖尿病肾病(NDKD)有较大的不同,因此,临床医生应根据临床表现和辅助检查,必要时进行肾穿刺活检病理检查,准确诊断DKD,识别NDKD,从而对患者采取及时正确的治疗。
DKD的诊断标准糖尿病患者合并的肾脏损害包括DKD和NDKD,正确诊断对治疗及预后意义重大,肾活检病理检查是确诊的重要依据。
DKD是由糖尿病引起的肾脏损害,其诊断目前仍存在争议及不完善之处,主要根据《糖尿病肾病防治专家共识》(2014年版)建议,主要包括尿白蛋白/肌酐比值(ACR)> 30 mg/g或肾小球滤过率(GFR)< 60 ml/min/1.73 m2持续超过3个月。
糖尿病性肾小球肾病(diabetic glomerulopathy)指经肾脏活检证实的由糖尿病引起的肾小球病变,不采纳单纯的尿微量白蛋白浓度测定来诊断尿白蛋白异常。
有关尿白蛋白异常的定义见下表:DKD的诊断标准如下表,诊断DKD时要排除非NDKD ,鉴别困难时需肾脏穿刺病理检查来鉴别。
DKD的临床分期根据临床与病理过程,Mogensen分期法将DKD分为5期:Ⅰ期:肾小球肥大,呈高滤过状态,肾小球滤过率升高,无肾脏病理组织学改变。
Ⅱ期:间歇性微量白蛋白尿期,尿蛋白排泄率正常或运动后增高,肾脏病理可有肾小球基底膜增厚和系膜扩张;同时,需排除其他因素引起的尿白蛋白排泄一过性增加,如糖尿病酮症酸中毒、泌尿系感染、运动、高血压、心力衰竭、全身感染、发热、妊娠等。
Ⅲ期:持续性微量白蛋白尿期,肾小球滤过率正常,病变仍为可逆性。
Ⅳ期:显性蛋白尿期,尿常规检查尿蛋白水平从(+)~(++++),可多达肾病范围的蛋白尿,肾小球滤过率下降,病理有典型的弥漫性肾小球硬化改变。
Ⅴ期:肾功能衰竭期,尿蛋白排泄可减少,肾功能异常。
DKD的病理分级DKD的病理分级见下表:值得注意的是,DKD的肾脏病理分级和临床表现通常相一致,但是也有不一致的例外情况。
糖尿病肾病的诊断及分期

糖尿病肾病的诊断及分期(一)糖尿病肾病的表现及分期Mongensen将1型糖尿病肾损害分为5期,约每5年进展一期,该分期现已被临床医师广泛采用。
其实,2型糖尿病肾损害过程也与此相似,只不过2型糖尿病肾损害进展比1型糖尿病快(约每3~4年进展一期),这可能与2型糖尿病多发生于中、老年人,肾脏已有退行性变,且多合并高血压及高脂血症相关。
现将这5期的临床病理表现简述如下:1.肾小球高滤过期此期主要表现为肾小球滤过率(GFR)增高。
如果及时纠正高血糖,GFR 变化仍可逆转。
此期病理检查除可见肾小球肥大外,无其他器质性病变。
2.无临床表现的肾损害期此期可出现间断微量白蛋白尿,患者休息时尿白蛋白排泄率(UAER)正常(<20μg/min或<30mg/d),应激时(如运动)增多,超过正常值。
在此期内患者GFR可仍较高或降至正常,血压多正常。
此期病理检查可发现(常需电镜检查确定)肾小球早期病变,即肾小球系膜基质轻度增宽及肾小球基底膜(GBM)轻度增厚。
3.早期糖尿病肾病期出现持续性微量白蛋白尿(UAER持续在20~200μg/min或30~300mg/d)为此期标志,但是尿常规化验蛋白仍阴性。
此期患者GFR大致正常。
血压常开始升高。
病理检查肾小球基质增宽及肾小球基底膜(GBM)增厚更明显,小动脉壁出现玻璃样变。
一般认为从此期起肾脏病变已不可逆。
4.临床糖尿病肾病期尿常规化验蛋白阳性即标志进入该期,此期病情进展迅速,三四年内出现大量蛋白尿(>3.5g/d)及肾病综合征。
严重肾病综合征病例常呈现大量腹水及胸腔积液,利尿治疗疗效差。
此期患者GFR减低,血压明显升高。
病理检查肾小球病变更重,部分肾小球已硬化,且伴随出现灶性肾小管萎缩及肾间质纤维化。
5.肾衰竭期从出现大量蛋白尿开始,患者肾功能加速恶化直至肾衰竭。
患者出现肾性贫血。
糖尿病肾病与多数原发性肾小球疾病不一样,患者虽已进入肾衰竭期,可是尿蛋白量却不减,可呈现肾病综合征。
糖尿病肾病的分期和临床表现

糖尿病肾病的分期和临床表现糖尿病肾病是严重危害糖尿病⼈的并发症之⼀,据统计,糖尿病患者中约1/3患有糖尿病肾病,糖尿病肾病严重影响了糖尿病患者的⽣活质量及寿命,并带来了⾼额的医疗费⽤。
⽬前,糖尿病肾病还⽆较好的治疗⽅法,因此,糖尿病肾病的预防尤为重要!糖尿病肾病属于糖尿病的微⾎管病变。
今天我们就给⼤家说说糖尿病肾病的分期及临床表现。
第⼀期肾⼩球滤过率(GFR)增⾼,⼤于120ml/min甚⾄可达到150ml/min;尿蛋⽩排泄率正常,应激时(运动、⾎糖控制不良、发热、⾼⾎压)增加;肾活检肾脏体积增⼤;⾎压正常;见于糖尿病的发病初期。
这些反应在经严格控制⾎糖和接受胰岛素治疗⼏周到⼏个⽉以后可以恢复正常。
此期临床⽆特殊表现。
第⼆期肾⼩球滤过率(GFR)增⾼或接近正常⽔平;尿蛋⽩排泄率(UAE)正常,剧烈运动后可增⾼;“肾活检”肾⼩球基底膜增厚,系膜基质增加;⾎压正常;此期也可逆转。
临床仍⽆特殊表现。
第三期⼜称为早期糖尿病肾病。
肾⼩球滤过率正常或升⾼;持续性微量⽩蛋⽩尿,24⼩时尿微量⽩蛋⼤于30mg(或20ug/min);肾活检肾⼩球和肾⼩管基底膜增厚,肾⼩球和肾⼩管上⽪细胞肥⼤,系膜基质增宽,⼩动脉壁玻璃样变;⾎压可轻度升⾼,但仍在正常范围。
5~7年后进⼊第四期。
第四期为明显的糖尿病肾病,也称临床糖尿病肾病期。
此期出现持续性蛋⽩尿,尿常规可检测出尿蛋⽩,尿蛋⽩定量⼤于0.5克/24⼩时;肾⼩球滤过率下降,并伴⾼⾎压。
如果不很好地控制⾎压,肾⼩球滤过率会以平均每⽉每分钟下降约1~1.22毫升的速度不断恶化,使患者会在5~8年内发展为末期肾衰竭。
肾活检提⽰肾⼩球硬化。
此期即使经严格治疗也不可逆转。
第五期为终末期糖尿病肾病,⾎压明显增⾼,尿蛋⽩并不像其它原因所致肾脏疾病那样到了肾功能衰竭晚期会下降,肾⼩球滤过率下降可达10ml/min以下,尿素氮及肌酐升⾼,⽔肿及⾼⾎压进⼀步加重,出现低蛋⽩⾎症。
以上就是糖尿病肾病的分期,从⽂中可以看出在三期之前,如果经过适当的治疗,患者是可以逆转肾病的。
糖尿病肾病的诊断与治疗

糖尿病肾病的诊断与治疗糖尿病是一种常见的代谢疾病,由于血糖水平长期升高,糖尿病会对身体产生许多不良影响,其中之一就是引起肾脏疾病,也称为糖尿病肾病。
糖尿病肾病是糖尿病并发症中的一种严重病症。
它是由于高血糖水平引起的肾脏病变,其病理特征是肾小球滤过膜和肾小管上皮细胞的损伤,严重时导致肾脏功能衰竭。
本文将介绍糖尿病肾病的诊断与治疗。
一、糖尿病肾病的诊断糖尿病肾病的诊断通常包括以下几个方面。
1. 临床表现糖尿病肾病的早期症状不明显,患者可能感觉到夜间尿频、尿急、失眠、身体疲劳等非特异性症状。
但是,随着疾病的进展,患者会出现蛋白尿、高血压、水肿等典型表现。
2. 尿检糖尿病肾病的尿液检查是诊断糖尿病肾病的重要手段之一,包括检测尿蛋白、尿酸、基质金属蛋白酶等。
3. 血液检查血液检查是诊断糖尿病肾病不可或缺的方法之一,包括检测血糖、肌酐、尿素氮等指标。
另外,还应检测胆固醇、甘油三酯、脂蛋白等脂代谢指标。
4. 影像学检查影像学检查对于糖尿病肾病的早期诊断也是非常重要的。
肾脏超声、CT及MRI等影像学检查可以帮助了解肾脏的形态、大小、结构及血流情况。
二、糖尿病肾病的治疗针对糖尿病肾病的治疗主要包括以下几个方面。
1. 控制血糖首要的方法就是控制血糖,建议将餐后血糖控制在7.8mmol/L以下,糖化血红蛋白(HbA1c)控制在6.5%以下的水平,以降低糖尿病肾病的发生率和减缓病情进展。
2. 药物治疗糖尿病肾病的药物治疗主要包括血糖降、降压和减少蛋白尿等。
常用药物包括口服降糖药、胰岛素、ACEI/ARB类降压药、钙通道阻滞剂等。
3. 饮食调节饮食是糖尿病治疗过程中不可或缺的组成部分,糖尿病患者应该控制饮食,减少摄入高糖、高脂的食物,多食用五谷杂粮、蔬菜、水果等富含膳食纤维以及低脂、低盐、低糖的食品。
4. 过滤性治疗糖尿病肾病的过滤性治疗主要包括透析和肾移植等。
严重糖尿病肾病患者一般会选择肾脏透析、肾脏移植等治疗方式,但是这些治疗方式都需要花费较高的经济成本和医治时间。
糖尿病肾病分期标准5期

糖尿病肾病分期标准5期
据糖尿病肾病的病程和病理生理演变过程,一般糖尿病肾病分为以下五期:(1)肾小球高滤过和肾脏肥大期。
这种初期改变与高血糖水平一致,血糖控制后可以得到部分缓解。
本期没有病理组织学损伤。
(2)正常白蛋白尿期:GFR高出正常水平。
肾脏病理表现为GBM 增厚,系膜区基质增多,运动后尿白蛋白排出率(UAE)升高(>20
μg/min),休息后恢复正常。
如果在这一期能良好的控制血糖,病人可以长期稳定处于该期。
(3)早期糖尿病肾病期,又称“持续微量白蛋白尿期”。
GFR开始下降到正常。
肾脏病理出现肾小球结节样病变和小动脉玻璃样变。
UAE持续升高至20~200μg/min 从而出现微量白蛋白尿。
本期病人血压升高。
经ACEI或ARB类药物治疗,可减少尿白蛋白排出,延缓肾脏病进展。
(4)临床糖尿病肾病期。
病理上出现典型的K-W结节。
持续性大量白蛋白尿(UAE>200μg/min)或蛋白尿大于500mg/d,约30%病人可出现肾病综合征,GFR持续下降。
该期的特点是尿蛋白不随GFR下降而减少。
病人一旦进入IV期,病情往往进行性发展,如不积极加以控制,GFR将平均每月下降
1ml/min。
(5)终末期肾衰竭。
GFR<10ml/min。
尿蛋白量因肾小球硬化而减少。
尿毒症症状明显,需要透析治疗。
糖尿病肾病的诊断标准

糖尿病肾病的诊断标准糖尿病肾病是糖尿病患者最常见的并发症之一,对患者的生活质量和生存率造成了严重影响。
因此,及早发现和诊断糖尿病肾病对于患者的治疗和管理至关重要。
下面将介绍糖尿病肾病的诊断标准,希望能对临床医生和患者有所帮助。
1. 尿蛋白定量。
尿蛋白定量是诊断糖尿病肾病的重要指标之一。
通常情况下,成年人每日排泄的尿蛋白量应该在30mg以下,若患者连续3个月内尿蛋白定量大于30mg/24h,则可以诊断为糖尿病肾病。
2. 肾小球滤过率。
肾小球滤过率(GFR)是评估肾功能的重要指标,对于诊断糖尿病肾病也具有重要意义。
一般情况下,GFR低于60ml/min/1.73m²可以诊断为慢性肾脏疾病,结合糖尿病患者的临床症状和其他检测指标,可以进一步确认是否为糖尿病肾病。
3. 血肌酐和尿素氮。
血肌酐和尿素氮是评估肾功能的常用指标,对于诊断糖尿病肾病也有一定的参考价值。
一般情况下,血肌酐和尿素氮水平升高可能提示肾功能受损,结合其他临床表现和检测指标,可以帮助医生进行诊断。
4. 肾脏超声检查。
肾脏超声检查是诊断糖尿病肾病的常用影像学检查方法,可以帮助医生了解肾脏的结构和形态,发现肾脏的异常情况。
结合临床症状和其他检测指标,肾脏超声检查有助于诊断糖尿病肾病。
5. 肾脏活检。
肾脏活检是诊断糖尿病肾病的“金标准”,通过直接观察肾脏组织的病理学改变,可以明确诊断糖尿病肾病,并且评估肾脏病变的程度和类型,指导临床治疗。
综上所述,诊断糖尿病肾病需要综合运用尿蛋白定量、肾小球滤过率、血肌酐和尿素氮水平、肾脏超声检查以及肾脏活检等多种方法,结合患者的临床表现和病史,进行综合分析和判断。
希望临床医生和患者能够重视糖尿病肾病的诊断工作,及早发现并进行治疗,以减轻病情和提高生活质量。
糖尿病肾病诊断金标准

糖尿病肾病确诊标准通常是根据肾小球滤过率出现下降或者白蛋白/肌酐比值出现增高,并同时排除其他慢性肾脏病的情况下可做出诊断。
糖尿病肾病的诊断,可通过检测随机尿来测定白蛋白/肌酐比值,如果范围≥30mg/g,则提示尿白蛋白排泄增加的情况。
可以在3~6个月内在重复检查白蛋白/肌酐比值,如果3次中有2次尿蛋白排泄增加,那么在排除感染等其他因素即可诊断白蛋白尿。
另外,还可以通过肾脏肾小球滤过率来判断糖尿病肾病,肾脏肾小球滤过率即肾脏的排泄功能,当患者肾小球滤过率小于60ml·min-1·(1.73m2)-1时,可诊断为肾小球滤过率下降。
当出现其中任何一种情况异常时,在结合排除其他慢性肾脏病后,就可以临床诊断糖尿病肾病。
此外,糖尿病肾病诊断的金标准是病理诊断,不过,这个一般是在病因难以鉴别的时候,才考虑行肾穿刺病理检查,由于这是一种有创操作,一般是不推荐糖尿病患者进行常规的肾脏穿刺活检。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
糖尿病肾病的诊断和分期
糖尿病肾病(DKD)是糖尿病的常见并发症,也是重要的终末肾衰竭病因之一。
由于DKD的管理和治疗和非糖尿病肾病(NDKD)有较大的不同,因此,临床医生应根据临床表现和辅助检查,必要时进行肾穿刺活检病理检查,准确诊断DKD,识别NDKD,从而对患者采取及时正确的治疗。
DKD的诊断标准
糖尿病患者合并的肾脏损害包括DKD和NDKD,正确诊断对治疗及预后意义重大,肾活检病理检查是确诊的重要依据。
DKD是由糖尿病引起的肾脏损害,其诊断目前仍存在争议及不完善之处,主要根据《糖尿病肾病防治专家共识》(2014年版)建议,主要包括尿白蛋白/肌酐比值(ACR)> 30 mg/g或肾小球滤过率(GFR)< 60 ml/min/1.73 m2持续超过3个月。
糖尿病性肾小球肾病(diabetic glomerulopathy)指经肾脏活检证实的由糖尿病引起的肾小球病变,不采纳单纯的尿微量白蛋白浓度测定来诊断尿白蛋白异常。
有关尿白蛋白异常的定义见下表:
DKD的诊断标准如下表,诊断DKD时要排除非NDKD ,鉴别困难时需肾脏穿刺病理检查来鉴别。
DKD的临床分期
根据临床与病理过程,Mogensen分期法将DKD分为5期:
Ⅰ期:肾小球肥大,呈高滤过状态,肾小球滤过率升高,无肾脏病理组织学改变。
Ⅱ期:间歇性微量白蛋白尿期,尿蛋白排泄率正常或运动后增高,肾脏病理可有肾小球基底膜增厚和系膜扩张;同时,需排除其他因素引起的尿白蛋白排泄一过性增加,如糖尿病酮症酸中毒、泌尿系感染、运动、高血压、心力衰竭、全身感染、发热、妊娠等。
Ⅲ期:持续性微量白蛋白尿期,肾小球滤过率正常,病变仍为可逆性。
Ⅳ期:显性蛋白尿期,尿常规检查尿蛋白水平从(+)~(++++),可多达肾病范围的蛋白尿,肾小球滤过率下降,病理有典型的弥漫性肾小球硬化改变。
Ⅴ期:肾功能衰竭期,尿蛋白排泄可减少,肾功能异常。
DKD的病理分级
DKD的病理分级见下表:
值得注意的是,DKD的肾脏病理分级和临床表现通常相一致,但是也有不一致的例外情况。
随着糖尿病病程的延长肾小球病理分级增加,蛋白尿也相应增加,高血压发生率增加,肾小球滤过率降低,但是也有一些特殊病例,比如病理肾小球病变表现严重而临床未达到肾病综合征诊断标准的大量蛋白尿,或病理肾小球病变轻微而临床有大量蛋白尿的情况。
信源:中华全科医师杂志.2017,16(10): 750-752.。
