传染病指导:二期梅毒的鉴别诊断
二期梅毒皮疹症状表现

二期梅毒皮疹症状表现
二期梅毒是会对患者造成很大的影响的,这个时候会出现皮疹的现象,患者一定要尽快找医生寻求帮助,这时候如果没有把病情进一步控制,后果是不堪设想的。
二期梅毒的皮疹表现是什么
二期梅毒是指硬性下疳出现后4至6周会逐渐消失,而梅毒螺旋菌已从淋巴结进入血液并散播全身,以致全身组织器官全受影响,并能出现全性症状,包括头痛,倦怠,恶心,发烧,体重减轻,肌肉,骨骼及关节疼痛,尤其在晚上更甚。
皮疹是二期梅毒最常见之症状,常为全身对称性,多无自觉症状,可出现於手掌及足跖,开始时皮疹晦暗不明显,稍后则异常突显。
有时皮疹排列成螺形,造成外形特殊之环形病灶;皮疹发生於毛孔,似毛囊炎。
毛发脱落造成虫蚀状脱毛症。
皮疹之形态包括斑疹,丘疹,脱屑性丘疹及脓。
在身体皱褶处(如肛门)之皮疹,由於湿热及磨擦产生表浅性溃疡,称扁平湿疣,内含无数梅毒螺旋菌,故具高传染性
梅毒危害不容小觑,严重时可致残或死亡
危害一:皮损不适症状,影响正常的生活。
危害二:传给伴侣或儿女,危害他人健康。
危害三:引发功能丧失,导致残疾或死亡。
【温馨提示】梅毒患者需尽快到正规医院进行治疗痊愈,一期梅毒如若发展到二期甚至三期更加难以治疗。
梅毒实验室诊断标准

一、梅毒分类诊断标准(一)一期梅毒的诊断标准。
1、病史:有性接触史或性伴感染史。
2、临床表现:具有符合相应特征的硬下疳、腹股沟淋巴结肿大。
3、实验室检查:硬下疳组织渗出液或淋巴结节穿刺液:TP暗视野检查阳性;或RPR(或TRUST)阳性和TPPA(或TPHA或TP-ELISA)阳性。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA或TP暗视野检查)或结果为阴性的为疑似病例。
(二)二期梅毒的诊断标准1、病史:有性接触史或性伴感染史或输血史。
2、临床表现:病期2年内,多为无症状性、暗红色、符合相应特征的多形性皮损,尤其掌趾部位的暗红斑或鳞屑性丘疹,也可出现其它损害(关节、眼、内脏等)。
3、实验室检查:皮损如扁平湿疣、湿丘疹、粘膜斑等:TP暗视野检查阳性;或RPR(或TRUST)阳性,同时TPPA (或TPHA或TP-ELISA)阳性。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA)的为疑似病例。
(三)三期梅毒的诊断标准。
1、病史:有性接触史或性伴感染史或输血史或一、二期梅毒史。
2、临床表现:病期2年以上。
有如下特征中的任一项表现,包括皮肤黏膜损害如结节梅毒疹、树胶肿,上腭、鼻中隔等穿孔性损害;骨、眼损害,其它内脏损害;神经梅毒;心血管梅毒。
3、实验室检查:RPR(或TRUST)阳性,同时TPPA (或TPHA或TP-ELISA)阳性;或脑脊液检查:WBC≥10×106/L,蛋白>500mg/L,并排除其它引起这些异常的原因。
或三期梅毒组织病理变化。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA)脑脊液检查或组织病理检查的为疑似病例。
(四)隐性梅毒的诊断标准。
梅毒诊断

(2)全身浅表淋巴结肿大。 (3)可出现梅毒性关节损害、眼损害、内脏及神经系统 损害等。
手掌脱屑性斑丘疹
口腔粘膜斑
虫 蚀 样 脱 发
掌部脱屑性斑丘疹
二期梅毒患者肛门部位扁平湿疣
3.实验室检查: (1)暗视野显微镜检查:二期皮损尤其扁平湿疣、湿丘 疹及粘膜斑,易查见梅毒螺旋 体。 (2)非梅毒螺旋体胶体抗原血清学试验:阳性。 (3)梅毒螺旋体抗原血清学试验:阳性。
树 胶 样 肿
鼻中隔穿孔,形成鞍鼻
腭穿孔
②骨梅毒,眼梅毒,其他内脏梅毒,累及呼吸道,消 化道,肝脾,泌尿生殖系,内分泌腺及骨骼肌。 (2)神经梅毒:可发生梅毒性脑膜炎、脑血管栓塞、麻 痹性痴呆、脊髓痨等。 (3)心血管梅毒:可发生单纯性主动 脉炎、主动脉瓣闭锁不全、主动脉瘤。
主 动 脉 瘤
3.实验室检查: (1)非梅毒螺旋体抗原血清学试验:阳性。 (2)梅毒螺旋体抗原血清学试验:阳性 (3)脑脊液检查:白细胞计数≥10×10`6/L,蛋白量 >500mg/L,且无其他引起这些异 常的原因。脑脊液VDRL试验或 FTA-ABS试验阳性。 (4)组织病理检查:有三期梅毒的组织病理变化。
梅毒:诊断分类(按临床诊疗指南)

• 同时符合(三期梅毒临床表现)和(非梅毒螺旋体血清学试验阳性),可有或无(流 行病学史)
• 确诊病例:
• 同时符合疑似病例的要求和两类梅毒血清学试验均为阳性 • 同时符合疑似病例的要求和组织病理学异常/脑脊液异常发现
梅毒:诊断分类
• 隐性梅毒(潜伏梅毒)
• 疑似病例:
• 同时符合(非梅毒螺旋体血清学试验阳性)和 (既往无梅毒诊断与治疗史)项而无临 床表现者
• 确诊病例:
• 同时符合疑似病例的要求和两类梅毒血清学试验均为阳性
• 如有条件可行脑脊液检查以排除无症状神经梅毒 • 非梅毒螺旋体试验滴度高低(如:1:8)不是诊断的必须条件
梅毒:诊断分类
• 胎传梅毒 • 疑似病例:
• 所有未经有效治疗的患梅毒母亲所生的婴儿,证据尚不足以确诊先天梅毒者
• 确诊病例:符合下列任一实验室检查和随访结果:
• 同时符合(一期梅毒临床表现)和(非梅毒螺旋体血清学试验阳性),可有或无(流行病 学史);或
• 同时符合(一期梅毒临床表现)和(梅毒螺旋体抗原血清学试验阳性),可有或无(流行 病学史)
• 确诊病例:
• 同时符合疑似病例的要求和(暗视野显微镜检查阳性)或 • 同时符合疑似病例的要求和两类梅毒血清学试验均为阳性
梅毒:诊断分类
• 二期梅毒
• 疑似病例:
• 同时符合(二期梅毒临床表现)和(非梅毒螺旋体血清学试验阳性),可有或无(流行病学 史)
• 确诊病例:
• 同时符合疑似病例的要求和(暗视野显微镜检查阳性)或 • 同时符合疑似病例的要求和两类梅毒血清学试验均为阳性
梅毒分期诊断标准

梅毒分期诊断标准梅毒是一种性传播疾病,由梅毒螺旋体引起,可侵犯全身各器官和组织,严重危害人体健康。
梅毒的临床表现多种多样,且病程较长,因此对梅毒的分期诊断显得尤为重要。
目前,世界卫生组织(WHO)和美国疾病控制与预防中心(CDC)均提出了梅毒的分期诊断标准,以便于临床医生对患者进行准确诊断和治疗。
梅毒的分期诊断主要包括原发期、继发期和隐源期。
在不同的分期,梅毒的临床表现和实验室检查结果也有所不同,下面将对各期的诊断标准进行详细介绍。
1. 原发期。
原发期是梅毒感染后最初出现的病期,通常在感染后3周至3个月内出现。
在原发期,患者常出现梅毒硬下疳或疹疱疹,这是梅毒最具特征性的表现。
此外,原发期患者在局部淋巴结可能会出现肿大。
实验室检查方面,直接镜检梅毒螺旋体阳性,梅毒螺旋体血清学试验(RPR或VDRL)也常常呈阳性反应。
2. 继发期。
继发期是梅毒感染后原发期未经治疗或未能完全治愈而进入的慢性期。
继发期患者常表现为全身性皮疹、黏膜损害、淋巴结肿大、头痛、发热、体重减轻等全身症状。
实验室检查方面,梅毒螺旋体血清学试验(RPR或VDRL)仍然呈阳性反应,且滴度通常较高。
3. 隐源期。
隐源期是梅毒感染后继发期未经治疗或未能完全治愈的情况下,患者表现无症状的潜伏期。
在隐源期,患者没有临床症状,但梅毒螺旋体血清学试验(RPR或VDRL)仍然呈阳性反应,可能伴有滴度缓慢下降。
综上所述,梅毒的分期诊断主要依据患者的临床表现和实验室检查结果,结合病史和流行病学史进行综合分析。
在临床实践中,医生应当根据患者的具体情况,结合分期诊断标准进行准确诊断和治疗。
同时,加强对梅毒的预防和宣传教育,提高公众对梅毒的认识和防范意识,对于控制和预防梅毒的传播具有重要意义。
梅毒的诊断要点和报告要求
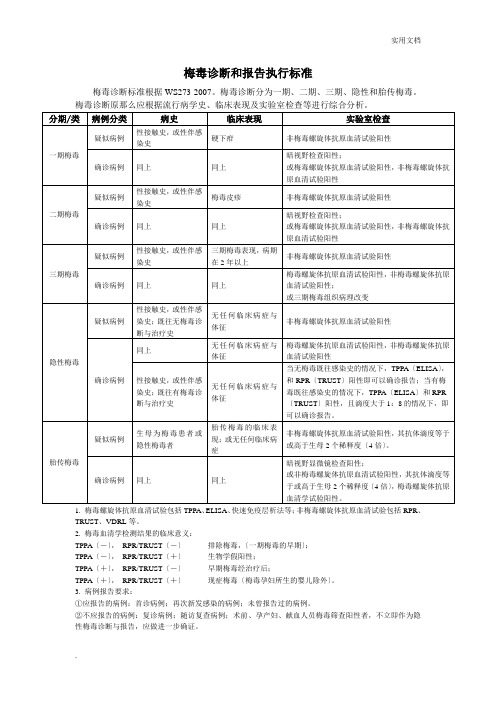
梅毒诊断和报告执行标准
梅毒诊断标准根据WS273-2007。
梅毒诊断分为一期、二期、三期、隐性和胎传梅毒。
梅毒诊断原那么应根据流行病学史、临床表现及实验室检查等进行综合分析。
1. 梅毒螺旋体抗原血清试验包括TPPA、ELISA、快速免疫层析法等;非梅毒螺旋体抗原血清试验包括RPR、TRUST、VDRL等。
2. 梅毒血清学检测结果的临床意义:
TPPA〔-〕,RPR/TRUST〔-〕排除梅毒,〔一期梅毒的早期〕;
TPPA〔-〕,RPR/TRUST〔+〕生物学假阳性;
TPPA〔+〕,RPR/TRUST〔-〕早期梅毒经治疗后;
TPPA〔+〕,RPR/TRUST〔+〕现症梅毒〔梅毒孕妇所生的婴儿除外〕。
3. 病例报告要求:
①应报告的病例:首诊病例;再次新发感染的病例;未曾报告过的病例。
②不应报告的病例:复诊病例;随访复查病例;术前、孕产妇、献血人员梅毒筛查阳性者,不立即作为隐性梅毒诊断与报告,应做进一步确证。
淋病的诊断要点和报告要求。
梅毒各阶段有哪些特征

梅毒各阶段有哪些特征文章目录*一、梅毒各阶段有哪些特征*二、梅毒的几大传染途径*三、生活中怎样预防梅毒梅毒各阶段有哪些特征1、梅毒各阶段有哪些特征1.1、一期梅毒的症状是硬下疳。
即在外阴部发生红斑、浸润、结节、很快破损,形成无痛无痒的溃疡,基底和周边都比较硬,同时伴有臆股沟淋巴结肿大。
病人多发生于龟头、冠状沟,由于自觉症状较轻,患者常常忽视。
1.2、二期梅毒表现为多形性皮疹,常对称分布于躯干和四肢近端屈侧皮肤,红色或紫红色斑疹,表现光滑或附有鳞屑,不痒不痛,全身淋巴结常稍肿大,但无压痛。
有些病人于外生殖器或肛门周围出现表面湿润的扁平湿湿疹。
1.3、三期梅毒患者皮肤粘膜损害,典型病变为结节性梅毒疹和树胶肿。
体内神经系统、心血系统及肝、脾、骨骼均可出现病变,严重影响各脏器功能,造成残疾甚至丧失生命。
2、梅毒的诊断原则2.1、梅毒螺旋体可侵犯人体多个系统,出现多种与其他疾病相似症状和体征,因此必须根据病史、体检和实验室检查结果进行综合分析,慎重作出诊断。
2.2、询问病史应注意婚外性行为包括嫖娼、卖淫或同性恋史、梅毒感染史包括既往治疗史、配偶感染史、婚姻状况、妇女妊娠、生育史等。
对胎传梅毒应了解其生母的性病史。
2.3、体检:应作全面体格检查,注意全身皮肤、粘膜、骨骼、口腔、外阴、肛门及表浅淋巴结肿大等,必要时进行心脏血管系统、神经系统及其他系统检查、妇科检查等。
2.4、实验室检查2.4.1、梅毒血清学试验:非梅毒螺旋体抗原试验,如VDRL、RPR、USR等,为筛查试验;梅毒螺旋体抗原试验如TPHA、FTA-ABS 等,为证实试验。
2.4.2、暗视野检查梅毒螺旋体。
2.4.3、组织病理检查。
2.4.4、脑脊液检查。
3、梅毒会带来哪些危害3.1、皮损不适症状,影响正常的生活。
梅毒患者常主诉下面不舒服,生殖器出现的溃疡、脓疱、斑疹等不适症状,造成分泌物多,形成恐惧心理,影响正常生活。
3.2、引发功能丧失,导致残疾或死亡。
梅毒 病情说明指导书

梅毒病情说明指导书一、梅毒概述梅毒(syphilis)是由梅毒螺旋体引起的侵犯多系统的慢性性传播疾病。
梅毒螺旋体几乎可累及全身各器官,产生各种症状和体征,临床表现复杂,并可通过胎盘传染给胎儿,导致流产、早产、死产和先天梅毒,危害极大。
英文名称:syphilis其它名称:无相关中医疾病:杨梅疮、翻花杨梅、杨梅痘、杨梅斑、霉疮、下疳ICD 疾病编码:暂无编码。
疾病分类:皮肤病、感染性疾病是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:无发病部位:生殖部位,皮肤常见症状:硬下疳、硬化性淋巴结炎、全身皮肤黏膜损害主要病因:梅毒螺旋体感染检查项目:梅毒血清学试验重要提醒:本病危害性极大,几乎可累及人体所有组织器官。
妊娠期患有梅毒可引起胎儿早产、流产、死产和新生儿梅毒。
临床分类:1、根据传播途径不同分类梅毒分为获得性梅毒(后天梅毒)及胎传梅毒(先天性梅毒)。
2、根据获得性梅毒病程分类(1)早期梅毒:指病程在两年以内,包括一期梅毒(硬下疳)、二期梅毒(全身皮疹)、早期潜伏梅毒。
(2)晚期梅毒:指病程在两年以上,包括三期梅毒及晚期潜伏梅毒。
二、梅毒的发病特点三、梅毒的病因病因总述:梅毒是由梅毒螺旋体(又称苍白螺旋体)感染引起的传染性疾病。
梅毒的唯一传染源是梅毒患者,患者的皮肤损害、血液、精液、乳汁和唾液中均有 TP 存在,与梅毒患者受感染的溃疡或皮肤损害密切接触,均有可能感染。
此疾病主要通过性接触传播、母婴途径传播。
基本病因:1、获得梅毒苍白螺旋体经皮肤或黏膜的轻微损伤处进入人体后,一方面在皮肤和黏膜下增殖,另一方面沿淋巴管到达附近的淋巴结。
感染初期,人体的免疫系统尚未发生反应,故出现第一潜伏期;以后因螺旋体在局部增殖而发生一期梅毒;由于局部免疫反应,一期梅毒可自愈。
感染早期,人体缺乏非特异性免疫反应,吞噬细胞不能充分地将螺旋体吞噬,补体和溶菌酶等体液因子也不能将其杀灭,因此淋巴结中的螺旋体经淋巴管进入血循环,形成螺旋体血症,向全身播散,侵犯全身各个组织器官,引起二期梅毒。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
①药疹:有服药史,发疹迅速,经过急性,停药后可消退,无性接触史,梅毒血清反应及PCR 检测结果阴性。
②玫瑰糠疹:皮疹呈椭园形,长轴与皮纹一致。
附有糠状鳞屑,边缘不整,常呈锯齿状,全身发疹前常先有较大的前驱斑(母斑)。
自觉瘙痒。
淋巴结不大,梅毒血清反应阴性。
此外,尚应与伤寒的玫瑰疹及麻疹鉴别,此二病的皮疹极似二期梅毒早发性玫瑰疹,但前者全身症状明显。
常呈流行状态,目前已极少见,麻疹多见于儿童(但亦可见于幼时未发过麻疹的成人),全身症状明显,常有发热、上呼吸道感染、卡他尔鼻炎、眼结膜炎及口腔粘膜等症状。
近年因注射预防疫苗亦极少见。
丘疹及斑丘疹,临床亦常见,约占二期梅毒40%左右。
发生时间较斑疹稍迟。
依其症状及临床经过,可分为大型丘疹及小型丘疹。
大型丘疹:直径约为0.5~1cm,半球形浸润丘疹,表面光滑,暗褐色到铜红色,较久皮疹中心吸收,凹陷或出现脱屑,好发于躯干两侧、腹部、四肢屈侧、阴囊、大小阴唇、肛门、腹股沟等处,可有鳞屑,称丘疹鳞屑性梅毒疹或银屑病样梅毒疹,有较大的鳞屑斑片,鳞屑呈白色或不易剥离的痂皮,痂下有表浅糜烂,边缘红色晕带,似银屑病样。
好发于躯干,四肢等处。
小型丘疹,也称梅毒性苔藓粟粒,大小大多与毛囊一致,呈园锥状,为坚实的尖顶小丘疹,褐红,群集或苔藓样。
发生较晚,在感染后1~2年内发生,持续时间较长,未经治疗2~3月内不消退,有的丘疹排列成环状或弧形,称环状梅毒疹。
好发于阴囊及项部,可查见梅毒螺旋体,梅毒血清反应强阳性。
