低钾血症的诊断和鉴别诊断
低钾血症的诊断与鉴别诊断

汇报人:日期:CATALOGUE 目录•概述•诊断•鉴别诊断•治疗与预防•临床案例分析01概述•低钾血症是指血清钾浓度低于3.5mmol/L的一种病理生理状态。
长期饮食不良或禁食可能导致钾摄入不足。
摄入不足丢失过多分布异常长期使用利尿剂、透析、肾小管酸中毒等可导致钾丢失过多。
重度溶血、大量输血、缺氧、酸中毒等可导致钾分布异常,使血清钾降低。
030201内分泌系统低钾可导致原发性醛固酮增多症、甲状腺功能亢进等症状。
泌尿系统低钾可导致肾小管上皮细胞变性坏死,出现急性肾功能障碍。
消化系统低钾可导致肠蠕动减慢、便秘、腹胀等症状。
神经肌肉系统低钾可导致肌肉无力、抽搐、麻木、疼痛等症状。
心血管系统低钾可导致心律失常、心肌收缩力减弱、血压下降等症状。
低钾血症的临床表现02诊断采集患者的病史,包括起病时间、症状、既往史和家族史等。
询问患者是否有导致低钾血症的病因,如长期饮食不良、呕吐、腹泻等。
了解患者是否有其他伴随症状,如肌肉无力、心律失常等。
病史采集检查患者的肌肉力量和肌张力,以评估神经肌肉功能。
检查患者的心脏听诊和触诊,以评估心脏情况。
检查患者的生命体征,如体温、心率、血压等。
体格检查实验室检查进行电解质检查,以测定血清钾浓度。
进行肾功能检查,以了解肾脏功能。
03鉴别诊断常伴有低渗性脱水的症状,如皮肤弹性降低、口渴、尿量减少等。
与低钾血症不同的是,低钠血症对心脏传导系统的影响较小。
低钠血症常导致神经肌肉兴奋性增高,出现肌肉痉挛、手足抽搐等表现。
与低钾血症不同的是,低钙血症对心脏传导系统的影响较小。
低钙血症与其他电解质紊乱的鉴别肾功能不全时,肾小管上皮细胞功能受损,导致钾重吸收障碍,从而引起低钾血症。
需通过肾功能检查、尿常规等手段进行鉴别诊断。
甲状腺功能亢进时,机体新陈代谢亢进,包括钾离子的消耗增多,可导致低钾血症。
需通过甲状腺功能检查、TRH兴奋试验等手段进行鉴别诊断。
与其他疾病的鉴别甲状腺功能亢进肾功能不全医生采集病史时不够详细,导致对患者的病情了解不全面,容易误诊为其他疾病。
临床低钾血症诊断标准、发生原因、诊断措施及治疗要点
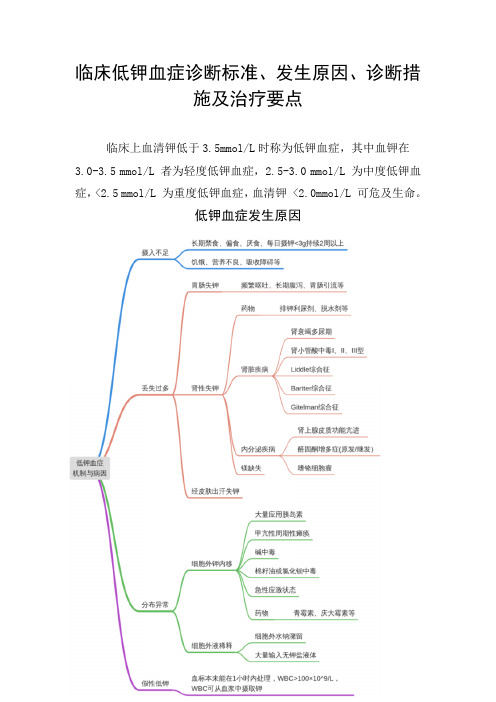
临床低钾血症诊断标准、发生原因、诊断措施及治疗要点临床上血清钾低于3.5mmol/L时称为低钾血症,其中血钾在3.0-3.5 mmol/L 者为轻度低钾血症,2.5-3.0 mmol/L 为中度低钾血症,<2.5 mmol/L 为重度低钾血症,血清钾 <2.0mmol/L 可危及生命。
低钾血症发生原因低钾血症诊断低钾血症治疗排除假性低钾→确定低钾病因,治疗原发病→补钾原则和方案 1.见尿补钾:人体 90% 的钾经肾脏排出,故当少尿或无尿时,补钾需慎重,防止高钾血症,一般要求尿量 >500 mL/24 h 或 30~40 mL/h,但若患者重度缺钾,随时可能危及生命,可以不见尿补钾,在心电监护下补钾。
2.用于补钾的药物:临床上可用于补钾的药物有氯化钾,枸橼酸钾,醋酸钾,谷氨酸钾,门冬氨酸钾镁等,其中氯化钾最为常见。
但是需要注意的是,补钾不代表补充氯化钾,以氯化钾为例,换算公式如下表:表1 氯化钾的换算公式3.补钾浓度≤40 mmol/L:40 mmol/L 的钾约相当于 3 g/L KCl,即临床上 KCl 的输注浓度通常不超过 3‰,即 500 mL 生理盐水只能加 10% KCl 15 mL(1.5 g)。
4.补钾速度 <20 mmol/h:换算为 KCl,即 <1.5 g/h KCl(10% KCl 每小时不超过 15 mL)。
5.补钾治疗时,每日 KCl 总量控制在 200 mmol(相当于氯化钾 15 g)以内,对于重度低钾血症需要 3~4 天的时间才能补足血钾。
6.补钾量参照血清钾水平,估计补钾量轻度缺钾:血清钾3.0~3.5mmol/L,可补充钾 100 mmol(相当于氯化钾8g),口服药物补充;中度缺钾:血清钾 2.5~3.0 mmol/L,可补充钾 300 mmol(相当于氯化钾24g),口服+静脉联合;重度缺钾:血清钾 2.0~2.5 mmol/L,可补充钾 500 mmol(相当于氯化钾40g),静脉补钾为主,口服补钾为辅。
低钾血症诊断与鉴别诊断课件

诊断标准
血钾浓度低于3
实验室检查:血钾、 血钠、血钙等指标
鉴别诊断:与其他 疾病如高钾血症、 低钠血症等相区别
临床表现:肌肉无 力、心律失常、恶 心呕吐等
影像学检查:心 电图、X线等
3
低钾血症鉴别诊断
低钾血症与其他疾病的鉴别
肌肉注射补钾:如氯 化钾、枸橼酸钾等
补钾注意事项
01
补钾速度:不宜过快,以免引起高 02
补钾剂量:根据病情和血钾水平调
钾血症
整
03
补钾途径:口服、静脉补钾均可, 04
补钾时机:在纠正低钾血症的同时,
但需注意静脉补钾的浓度和速度
注意其他电解质和酸碱平衡的调整
谢谢
病综合征等
3
胃肠道疾病:胃肠 道疾病导致钾吸收 障碍,如腹泻、呕
吐等
4
药物影响:长期使 用某些药物,如利 尿剂、皮质激素等, 可能导致钾流失过
多
5
内分泌疾病:内分 泌疾病导致钾代谢 异常,如甲状腺功 能亢进、肾上腺皮
质功能亢进等
2
低钾血症诊断
临床表现
肌肉无力:四肢无力, 肌肉酸痛,严重者可 出现呼吸困难
04
高钠血症:血钠 浓度高于正常值, 可引起口渴、多 尿、水肿等症状
05
低钙血症:血钙 浓度低于正常值, 可引起肌肉痉挛、
抽搐等症状
06
高钙血症:血钙 浓度高于正常值, 可引起恶心、呕 吐、便秘等症状
07
低镁血症:血镁 浓度低于正常值, 可引起肌肉痉挛、
抽搐等症状
08
高镁血症:血镁 浓度高于正常值, 可引起恶心、呕 吐、腹泻等症状
低钾血症的诊断和鉴别诊断(病例)课件

病因和分類
缺鉀性低鉀血症 機體總鉀量、細胞內鉀和血清鉀均降低
轉移性低鉀血症 細胞外鉀轉移至細胞內 體內總鉀量正常,細胞內鉀增多,血清鉀降低
稀釋性低鉀血症 細胞外液水瀦留 血清鉀相對降低,機體總鉀量和細胞內鉀正常
缺鉀性低鉀血症
攝入不足:昏迷、消化道梗阻、手術後長時間禁食或厭食症
轉移性低鉀血症
酸中毒恢復期、堿中毒 糖尿病酮症酸中毒或高血糖高滲狀態胰島素治療過程中 低鉀性週期性癱瘓:
家族性低血鉀性週期性癱瘓、特發性週期性癱瘓 伴隨Graves病的週期性癱瘓 嚴重疾病急性應激狀態兒茶酚胺分泌增多 葉酸、維生素B12治療貧血過程中新生紅細胞迅速利用鉀 反復輸入冷存紅細胞 棉籽油(棉酚,gossypol)中毒、鋇中毒
(3)藥物性:①排鉀性利尿劑:如速尿、利尿酸、噻嗪類、乙醯唑胺等;②滲透性利尿劑:甘露醇、高滲糖液等;③某 些抗生素,如青黴素、慶大黴素、羧苄西林、多粘菌素B等;④補鈉過多。
(4)堿中毒、酸中毒恢復期。
3.其他失鉀:大面積燒傷、放腹水、腹腔引流、腹膜透析、 不適當的血液透析等
缺鉀性低鉀血症(腎臟失鉀)
血鈉 142.4 (mmol/L)尿鈉 68.3 ↓(mmol/24h)
鉀 2.64↓
鉀 36.6 ↑
氯 96.7
氯 37.1 ↓
CO2結合力36.4 mmol/L pH 7.433
PRA ( ng/ml·h)基礎 0.01 ↓ 激發 0.15 ↓
Ald ( pg/ml) 33.5
46.9
尿Ald (μg/24h) 0.80 ↓
良性腫瘤,起病緩慢,臨床表現與原醛症相似 高血壓極為嚴重(可達260/200 mmHg)
腫瘤一般較小,超聲檢查診斷率較低 腎上腺核素掃描、CT或MRI定位診斷 選擇性腎靜脈採樣測定腎素水準
低钾血症的诊断和鉴别诊断最终版

入院诊断:
低钾查因
2021/3/10
2
低钾血症(hypokalemia)
——血清K+浓度<3.5 mmol/L 血清K+的浓度 正常值 3.5—5.5mmol/L,
总体K+缺乏
总体钾K+正常 K+在细胞内外重新分布
出汗过多:如高温作业等
肾性丢失: 尿K+>20mmol/d,提示存在肾性失钾
血K+<3.5mmol/l,尿K+>30mmol/d 血K+<3.0mmol/l,尿K+>25mmol/d
尿K+排出增多
2021/3/10
12
肾性失K+
1.醛固酮和有醛固酮样作用物质的分泌增多 原发性醛固酮增多症 继发性ALD增多症:恶性高血压、肾性高血压、肾素瘤、Bartter syn 糖皮质激素过多:Cushing syn、异位ACTH syn、外源性GC使用 先天性肾上腺增生症:可分泌非ALD的盐皮质激素 肾上腺酶缺陷:11-羟类固醇脱氢酶缺陷,皮质醇向脱氢皮质酮的 转化障碍,前者与ALD受体结合而发挥ALD的作用(假性)
35
谢谢
2021/3/10
36
教学资料
• 资料仅供参考
血镁正常 血醛固酮0.4nmol/L(正常值0.05-0.25nmol/L卧位) 24小时尿醛固酮 198ug/24h(正常值6.8-86ug/24h卧位) 肾素6780ng/L/h,血管紧张素Ⅱ125.5ng/L 双肾、肾上腺CT:左侧肾上腺内支增生,
左肾上极小囊肿
低钾血症的诊断与鉴别诊断

低钾血症的血清钾浓度降低,而低钠血症的血清 钠浓度降低。
05
低钾血症的治疗与护理
治疗措施
口服补钾
静脉补钾
轻度低钾血症可给予口服补钾,如氯化钾缓 释片、枸橼酸钾颗粒等。
对于重度低钾血症,需及时静脉补钾,可选 用10%氯化钾注射液或枸橼酸钾等。
纠正病因
监测血钾
针对引起低钾血症的病因ຫໍສະໝຸດ 行相应治疗,如 停用排钾药物、控制感染等。
在补钾过程中,需密切监测血钾变化,以免 补钾过度导致高钾血症。
护理措施
休息与活动
低钾血症患者应适当休息,避免剧 烈运动,以免加重肌肉无力症状。
饮食护理
给予富含钾的食物,如香蕉、橘子 、土豆等,促进钾的摄入。
心理护理
低钾血症患者往往存在焦虑、恐惧 等不良情绪,医护人员应给予关心 和安慰,缓解患者的不良情绪。
3
U波
低钾血症患者心电图上还可出现U波,这是低钾 血症的特征性表现。
04
低钾血症的鉴别诊断
与高钾血症鉴别
症状时间
01
高钾血症常表现为急性或亚急性症状,而低钾血症通常为慢性
症状。
神经肌肉症状
02
高钾血症可能导致肌肉无力、感觉异常和呼吸困难,而低钾血
症则表现为肌肉疼痛和抽筋。
心电图表现
03
高钾血症可导致T波高尖,P波消失,而低钾血症则表现为T波
2023
低钾血症的诊断与鉴别诊 断
目 录
• 引言 • 低钾血症的病史和症状 • 低钾血症的诊断 • 低钾血症的鉴别诊断 • 低钾血症的治疗与护理
01
引言
目的和背景
低钾血症是临床常见的一种电解质紊乱,对患者的生命健康 产生严重影响。
低钾血症的诊断和鉴别诊断

定期检查血液
定期进行血液检查,以及时发 现低钾血症并进行干预。
结论和总结
低钾血症是一种常见的血液异常,可能导致多种症状和体征。通过及时的诊断和恰当的处理,可以减少低钾血 症对健康的影响,并提高生活质量。
判断 正常 轻度低钾血症 中度低钾血症 重度低钾血症
低钾血症与其他疾病的鉴别诊断
1 高钠血症
低钾血症可能与高钠血症症状相似,因此需要进行钠和钾的血液检测以鉴别。
2 糖尿病酮症酸中毒
低钾血症和酮症酸中毒可引起相似的症状,如呕吐和腹痛。
3 甲状腺功能亢进
甲状腺功能亢进可能导致钾排出增加,引发低钾血症症状。
低钾血症的常见症状和体征
肌肉痉挛
低钾血症可导致肌肉痉挛,特别是四肢和腹肌。
疲劳和虚弱感
钾是维持身体正常肌肉和神经功能所必需的,低钾血症可导致疲劳和虚弱感。
心律失常
低钾血症可能引发心律失常,包括心跳过速或心律不齐。
低钾血症的诊断标准
血清钾浓度 ≥ 3.5 m m o l/L 3.0- 3.5 m m o l/L 2.5- 3.0 m m o l/L < 2.5 m m o l/L
低钾血症的处理方法
1
静脉补钾
2
中度或重度低钾血症病例需要通过静脉
输液补钾。
3
口服补钾
对于轻度低钾血症病例,可通过口服含 钾的药物进行补充。
治疗病因
同时治疗导致低钾血症的原因,如调整 药物剂量或治疗肾脏疾病。
低钾血症的预防与控制
饮食均衡
确保摄入含钾丰富的食物,如 香蕉、菠菜和土豆。
限制利尿剂
减少利尿剂的使用,以减少钾 的排出。
低钾血症的诊断和鉴别诊 断
低钾血症是一种常见的血液异常,可能导致多种症状和体征。本文将探讨低 钾血症的诊断标准、与其他疾病的鉴别诊断、处理方法以及预防与控制方法。
低钾血症的诊断与鉴别诊断

低钾血症的儿童特点和诊断要点
儿童低钾血症的表现和诊断要点可能与成人有所不同,包括生长发育延迟、食欲不振、排尿困难和乏力等症状。
1 生长发育延迟
身高和体重增长迟缓。
3 排尿困难
尿量减少或排尿困难。
力。
3
其他电解质紊乱
例如高钠血症、高钙血症或低钙血症等。
2 心律失常
心跳不规则或过缓等心律 失常症状。
3 疲劳
全身乏力和疲倦感。
4 食欲不振
食欲减退或厌食症状。
5 尿量减少
尿量明显减少或停止。
低钾血症的实验室检查
通过一系列实验室检查,可以确定低钾血症的存在并进一步了解病因。
血清钾浓度
通过血液检查确定钾离子浓度 低于正常范围。
尿钾排泄率
测量尿液中的钾排泄量,可帮 助评估肾脏对钾调节的功能。
其他实验室指标
例如酸碱平衡和电解质紊乱指 标的测量,以帮助确定低钾血 症的病因。
其他可能引起低钾血症的疾病
除了常见的病因之外,还有其他一些疾病可能导致低钾血症,如肾上腺皮质功能减退症、酸中毒 和代谢性碱中毒等。
肾上腺皮质功能减退症
肾上腺皮质激素分泌不足,导致醛固酮减少,钠排出增多,钾排出增少。
酸中毒
2 食欲不振
食欲减退或拒食。
4 乏力
全身乏力或活动力下降。
低钾血症的鉴别诊断
在诊断低钾血症时,需要与其他可能导致相似症状的疾病进行鉴别,例如肾上腺皮质功能亢进症、肾功能障碍 以及其他电解质紊乱等。
1
肾上腺皮质功能亢进症
肾上腺皮质过度激活,导致醛固酮增多,
肾功能障碍
2
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
恶性高血压
高血压进展快,舒展压往往超过120mmHg 常伴视乳头水肿 肾局部缺血,刺激继发性肾素、醛固酮增多 引起高尿钾、低血钾
慢性肾脏实质性疾病
继发性肾素、醛固酮增多 高尿钾、低血钾伴高血压 有肾脏疾病的临床表现和实验室检查变化
继发性肾素分泌增多
全身有效血容量减少 伴有浮肿的疾病 (肝硬化腹水 肾病综合征 充血性心力衰竭) 失盐性肾病 肾小管性酸中毒 Fanconi综合征 Batter综合征 肾脏局部灌注压降低 双侧肾动脉狭窄 恶性高血压 慢性肾脏疾病
安体舒通治疗有效,部分患者用地塞米松可奏效
Liddle综合征(原发性肾小管异常)
常染色体显性遗传性疾病
常有家族史,一般年轻时发病,也有50岁才发病
原发性缺陷:细胞膜钠转运异常 远端肾小管对钠的回吸收显著增强 获得性缺陷可由感染或其他病变引起,如肾病综合征等 临床表现:高血压、高尿钾、低血钾、可出现肢端麻木、 手足搐搦,与血镁降低和代谢性碱中毒有关。反常性酸性 尿。血浆肾素和醛固酮水平降低。
继发性肾素分泌增多
全身有效血容量减少 伴有浮肿的疾病 (肝硬化腹水 肾病综合征 充血性心力衰竭) 失盐性肾病 肾小管性酸中毒 Fanconi综合征 Batter综合征 肾脏局部灌注压降低 双侧肾动脉狭窄 恶性高血压 慢性肾脏疾病
共同特点:
肾脏局部缺血 继发性醛固酮增多 伴高血压
双侧肾动脉狭窄
动脉粥样硬化性(老年人或有MS 、AS的年轻人) 血管炎性(肾动脉肌肉纤维增生,年轻人) 肾局部缺血,刺激继发性肾素、醛固酮增多,引起高血压、高 尿钾、低血钾 同位素肾图显示肾血流减少,彩色多普勒超声检查、核磁共振 成像造影(MRA)、螺旋CT造影或肾动脉造影显示肾动脉狭窄 有动脉粥样硬化或血管炎相关临床表现或实验室检查变化
全身有效血容量减少 Batter综合征 肾脏局部灌注压降低 双侧肾动脉狭窄 恶性高血压 慢性肾脏疾病
伴有浮肿的疾病(肝 硬化腹水,肾病综合 征,充血性心力衰竭) 失盐性肾病 肾小管性酸中毒 Fanconi综合征
主要疾病临床特点
低钾血症
尿钾测定
尿钾<20mmol/L 摄入减少 非肾脏失钾 (胃肠道、其他途径)
醛固酮增高
血尿肾素测定
肾素活性降低
肾素活性增高 继发性醛固酮增多症
原发性醛固酮增多症
原发性肾素分泌增多
肾素瘤
继发性肾素分泌增多
原发性醛固酮增多症
肾上腺皮质增生或肿瘤分泌醛固酮过多
高血压、高尿钾、低血钾,代谢性碱中毒
(肾素-血管紧张素-醛固酮轴)抑制肾素分泌
建议筛查本病联合应用
血浆醛固酮浓度(PAC) 血浆醛固酮/肾素比值(PCA/PRA,ARR) 卧位PAC>15ng/dl,立位ARR>50,诊断原醛症的可能很大,特异性 95.4%
肾小管功能减退,常伴失水、失钠和失钾,故称失
盐性肾病
肾小管性酸中毒(RTA)
分4型,其中Ⅰ型与Ⅱ型可引起低钾血症
Ⅰ型(远端型) 远曲肾小管分泌H+减少,Na +重吸收与细胞内K +交换增加, 从而发生严重失钾。水钠丢失引起继发性肾素、醛固酮分泌增 多,进一步增加钾的排泄。H +潴留和Na +丢失引起酸中毒。
补碱、补钾治疗有效
肾小管性酸中毒(RTA)
Ⅱ型(近端型) 近端肾小管对碳酸氢盐的重吸收障碍,大量HCO3-从尿中丢失, 引起酸中毒。常伴近曲小管较广泛的重吸收功能障碍,引起低 血钾、碳酸氢盐尿、磷酸盐尿,产生高尿磷性骨质软化症。大 量碳酸氢盐丢失后,细胞外液容量缩减,继发性肾素、醛固酮 增多,使尿钾排出更多。 鉴别诊断要点:继发性肾素,醛固酮增多,血压正常 酸中毒伴尿PH>6,如远端酸化功能正常,尿PH可<5.5
1.胃肠失钾:长期、大量呕吐、腹泻、胃肠引流、造瘘、 透析等。长期服用轻泻剂。
2.肾脏失钾 (1)肾脏疾病:急性肾衰竭多尿期、失钾性肾病、尿路梗阻解除后利尿、肾 小管性酸中毒、Liddle综合征等。 (2)内分泌疾病:原发性醛固酮增多症,继发性醛固酮增多症(肾动脉狭窄、 Bartter综合征、肾素瘤等),库欣综合征,11-或17-羟化酶缺乏症 (3)药物 性:①排钾性利尿剂:如速尿、利尿酸、噻嗪类、乙酰唑胺等;②渗透性利尿 剂:甘露醇、高渗糖液等;③某些抗生素,如青霉素、庆大霉素、羧苄西林、 多粘菌素B等,④糖皮质激素。 3.其他失钾:大面积烧伤、放腹水、腹腔引流、腹膜透析、不适当的血液透析 等
醛固酮增高
血浆肾素测定
肾素活性降低 原发性醛固酮增多症
肾素活性增高 继发性醛固酮增多症
原发性肾素分泌增多 继发性肾素分泌增多 肾素瘤
肾素瘤(reninoma)
又称肾小球旁细胞瘤(juxtaglomerular cell tumor) 原发性肾素增多症
Robertson-Kinara综合征
1967年由Robertson首先报道,至今国内报道约10例 是肾小球旁器分泌肾素的血管细胞的良性肿瘤(原发性),分泌肾 素明显增加 分泌肾素的肿瘤:①肾小球旁细胞肿瘤 ②肾外肿瘤,主要为Wilms瘤及卵巢肿瘤
继发性肾素分泌增多
全身有效血容量减少 伴有浮肿的疾病 (肝硬化腹水 肾病综合征 充血性心力衰竭) 失盐性肾病 肾小管性酸中毒 Fanconi综合征 Batter综合征 肾脏局部灌注压降低 双侧肾动脉狭窄 恶性高血压 慢性肾脏疾病
共同特点:
细胞外液容量缩减 继发性醛固酮增多 不伴高血压
失盐性肾病
慢性肾盂肾炎及尿路感染等发展而来
库欣综合征
特殊外貌(满月脸、向心性肥胖) 血皮质醇水平增高及节律紊乱 尿游离皮质醇增高 不受小剂量地塞米松抑制
肾上腺先天性 17-α/11-β羟化酶缺乏
盐皮质激素前体增多 性征异常为本病特征 17-α 羟化酶缺乏:肾上腺雄激素减少及性腺性激素合成障碍 女性性幼稚、男性假两性畸形
骨骺融合延迟,达到成人年龄后身高仍持续而缓慢生长
低钾血症
定义
血清钾浓度<3.5mmol/L
病因及分类
1.缺钾性低钾血症: 机体总钾量、细胞内钾和血清钾均降低 2.转移性低钾血症: 体内总钾量正常,细胞内钾增多,血清钾降低 3.稀释性低钾血症: 血钾相对降低,机体总钾量和细胞内钾正常
缺钾性低钾血症
一、摄入不足:昏迷、消化道梗阻、手术后长时间禁食或厌食症 二、排出过多:主要经胃肠或肾脏丢失。
11-β 羟化酶缺乏:肾上腺雄激素增多 男性假性性早熟、女性假两性畸形 早年生长加快,成年身高减低 大多数性征异常者生育功能受影响
表象性盐皮质激素过多综合征 (apparent mineralocorticoid excess,AME)
肾脏11β -羟类固醇脱氢酶(11β -HSD)缺陷 正常肾小管上皮细胞11β -HSD使皮质醇转变为皮质素而失活,酶缺陷使皮质醇灭 活减少,大量皮质醇积聚在肾脏,与远曲小管盐质激素受体结合 病因:①遗传性 ②继发于某些药物(如甘草酸)对酶的抑制 血浆皮质醇正常 尿皮质醇代谢物/皮质素代谢物比值增高
转移性低钾血症
酸中毒恢复期、碱中毒
糖尿病酮症酸中毒或高血糖高渗状态胰岛素治疗过程中 低钾性周期性瘫痪 家族性低血钾性周期性瘫痪、特发性周期性瘫痪
伴随Graves病的周期性瘫痪
严重疾病急性应激状态儿茶酚胺分泌增多 叶酸、维生素B12治疗贫血过程中新生红细胞迅速利用钾 棉籽油(棉酚,gossypol)中毒(软病)、钡中毒
Fanconi综合征
多种原因引起的近曲肾小管转运功能障碍 正常应由肾小管重吸收的物质和葡萄糖、氨基酸、磷酸盐及重碳酸盐 (钠、钾及钙盐)大量从尿排出 临床表现为生长缓慢、食欲不振、多尿 先天畸形(矮小和骨骼畸形) 酸中毒、血清钾及磷低、可有糖尿、氨基酸尿。 细胞外液容量缩减,继发性肾素、醛固酮增多。 血压正常 酸中毒伴尿PH>6
病因分类:
先天性:常染色体隐性或显性遗传性疾病 认为是细胞氯离子通道蛋白异常(基因突变)引起的 一 种血管张力和弹性障碍性疾病。 后天性:见于慢性肾脏疾病如失盐性肾病、间质性肾 病 、肾盂肾炎和服用过期四环素等。
发病机制未完全阐明
Bartter综合症
临床表现: 从胎儿时期到成年的男、女性均可发病 先天性的以幼儿、少年多见,后天性者多见于成年以上 青少年期发育迟缓或矮小症(85%),可伴智力发育障碍 长期低钾血症相应症状,血钠、氯化物均降低,代谢性碱中毒,尿钾、 氯化物增多,超过20mmol/L 血浆肾素、ATⅡ及醛固酮,尿PGE2升高 手足搐搦、高尿钙、肾钙盐沉着(15%) 各型有不同的临床特点 病理检查:肾小球旁器可见含肾素颗粒的细胞增生 细胞数目可增加10—17倍 *对AT2和AVP无血压升高反应
尿钾>20mmol/L
肾脏失钾 血浆醛固酮测定
醛固酮降低/正常
外源性盐皮质激素 库欣综合征 肾上腺先天性17-α/11-β羟化酶缺乏 表象性盐皮激素过多综合征 Liddle综合征
醛固酮增高
共同特点:高血压、高 血钠、高尿钾、低血钾、 代谢性碱中毒,抑制肾 素、醛固酮分泌
外源性盐皮质激素
包括口服避孕药及含甘草制剂 注意病史询问
稀释性低钾血症
见于水过多和水中毒 过多、过快补液而未及时补钾时
低钾血症原因的鉴别诊断
详细询问病史非常重要 通过病史询问可获得或排除上述多种低钾血症的原因 重点是鉴别肾脏疾病和内分泌疾病引起的肾脏失钾
低钾血症
尿钾测定
尿钾<20mmol/L 摄入减少 非肾脏失钾 (胃肠道、其他途径)
尿钾>20mmol/L
缺钾性低钾血症(肾脏失钾)
1、肾脏疾病:急性肾衰竭多尿期、失钾性肾病 尿路梗阻解除后利尿、肾小管性酸中毒、Liddle综合征等 2、内分泌疾病:原发性醛固酮增多症 继发性醛固酮增多症(肾动脉狭窄、Bartter综合征、肾素瘤等) 库欣综合征、11-或17-羟化酶缺乏症; 3、药物性: ①排钾性利尿剂:如速尿、利尿酸、噻嗪类、乙酰唑胺 ②渗透性利尿剂:甘露醇、高渗糖液等 ③某些抗生素:青霉素、庆大霉素、羧苄西林、多粘菌素B ④糖皮质激素
