最新糖尿病麻醉管理围术期糖尿病指南

围术期糖尿病(DM)的麻醉管理
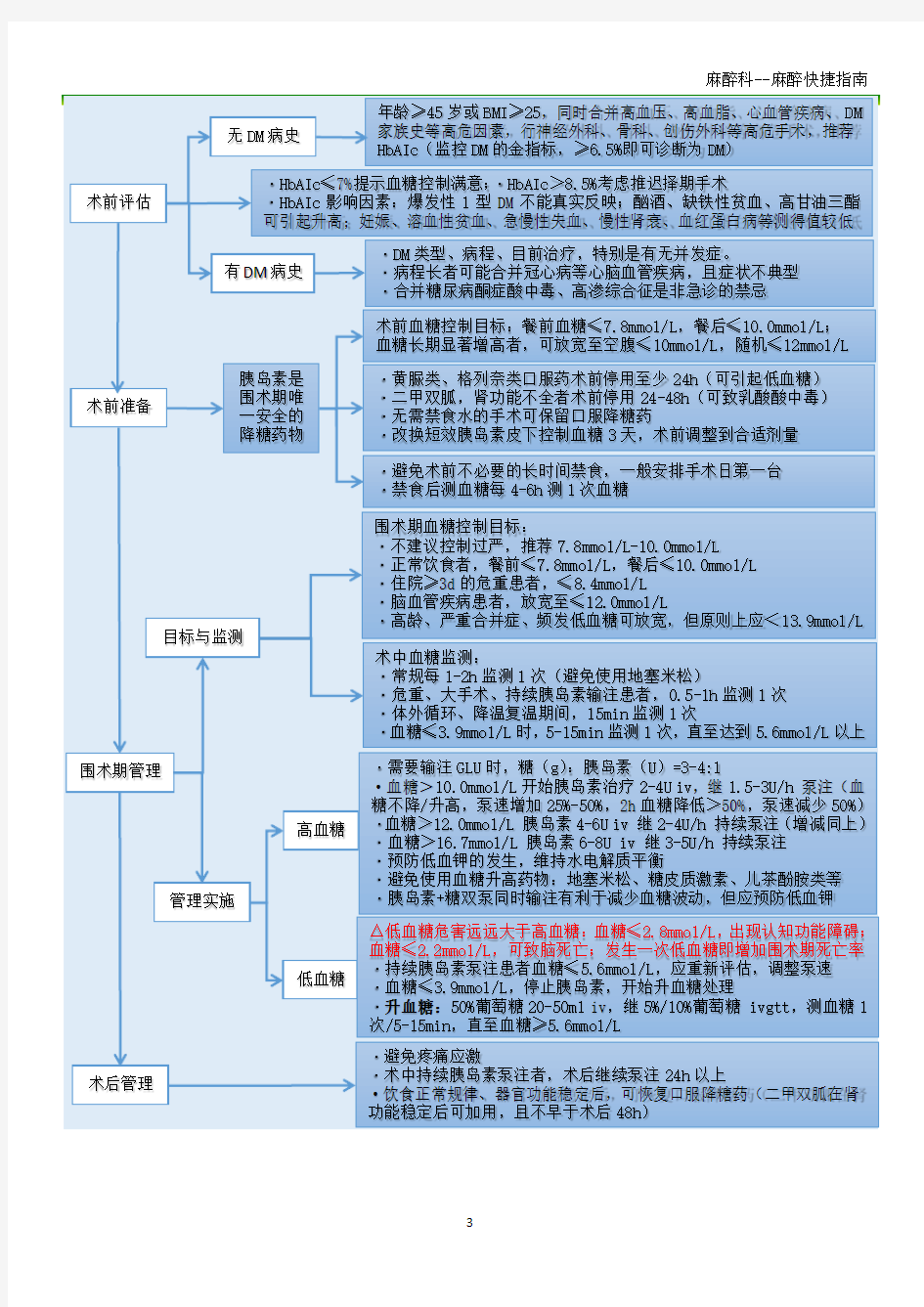
术前评估 无DM 病史 术后管理 围术期管理
术前准备
年龄≥45岁或BMI ≥25,同时合并高血压、高血脂、心血管疾病、DM 家族史等高危因素,行神经外科、骨科、创伤外科等高危手术,推荐
HbAIc (监控DM 的金指标,≥6.5%即可诊断为DM )
有DM 病史 ·DM 类型、病程、目前治疗,特别是有无并发症。 ·病程长者可能合并冠心病等心脑血管疾病,且症状不典型
·合并糖尿病酮症酸中毒、高渗综合征是非急诊的禁忌
·HbAIc ≤7%提示血糖控制满意;·HbAIc >8.5%考虑推迟择期手术 ·HbAIc 影响因素:爆发性1型DM 不能真实反映;酗酒、缺铁性贫血、高甘油三酯
可引起升高;妊娠、溶血性贫血、急慢性失血、慢性肾衰、血红蛋白病等测得值较低 胰岛素是
围术期唯
一安全的
降糖药物 术前血糖控制目标:餐前血糖≤7.8mmol/L ,餐后≤10.0mmol/L ;
血糖长期显著增高者,可放宽至空腹≤10mmol/L ,随机≤12mmol/L
·黄脲类、格列奈类口服药术前停用至少24h (可引起低血糖) ·二甲双胍,肾功能不全者术前停用24-48h (可致乳酸酸中毒) ·无需禁食水的手术可保留口服降糖药 ·改换短效胰岛素皮下控制血糖3天,术前调整到合适剂量
·避免术前不必要的长时间禁食,一般安排手术日第一台
·禁食后测血糖每4-6h 测1次血糖
术中血糖监测:
·常规每1-2h 监测1次(避免使用地塞米松)
·危重、大手术、持续胰岛素输注患者,0.5-1h 监测1次
·体外循环、降温复温期间,15min 监测1次
·血糖≤3.9mmol/L 时,5-15min 监测1次,直至达到5.6mmol/L 以上 围术期血糖控制目标:
·不建议控制过严,推荐7.8mmol/L-10.0mmol/L
·正常饮食者,餐前≤7.8mmol/L ,餐后≤10.0mmol/L
·住院≥3d 的危重患者,≤8.4mmol/L
·脑血管疾病患者,放宽至≤12.0mmol/L
·高龄、严重合并症、频发低血糖可放宽,但原则上应<13.9mmol/L
高血糖
目标与监测
管理实施 ·需要输注GLU 时,糖(g ):胰岛素(U )=3-4:1 ·血糖>10.0mmol/L 开始胰岛素治疗2-4U iv ,继1.5-3U/h 泵注(血糖不降/升高,泵速增加25%-50%,2h 血糖降低>50%,泵速减少50%) ·血糖>12.0mmol/L 胰岛素4-6U iv 继2-4U/h 持续泵注(增减同上) ·血糖>16.7mmol/L 胰岛素6-8U iv 继3-5U/h 持续泵注 ·预防低血钾的发生,维持水电解质平衡 ·避免使用血糖升高药物:地塞米松、糖皮质激素、儿茶酚胺类等 ·胰岛素+糖双泵同时输注有利于减少血糖波动,但应预防低血钾
低血糖 △低血糖危害远远大于高血糖:血糖≤2.8mmol/L ,出现认知功能障碍;
血糖≤2.2mmol/L ,可致脑死亡;发生一次低血糖即增加围术期死亡率
·持续胰岛素泵注患者血糖≤5.6mmol/L ,应重新评估,调整泵速
·血糖≤3.9mmol/L ,停止胰岛素,开始升血糖处理
·升血糖:50%葡萄糖20-50ml iv ,继5%/10%葡萄糖 ivgtt ,测血糖1
次/5-15min ,直至血糖≥5.6mmol/L
·避免疼痛应激
·术中持续胰岛素泵注者,术后继续泵注24h 以上
·饮食正常规律、器官功能稳定后,可恢复口服降糖药(二甲双胍在肾
功能稳定后可加用,且不早于术后48h )
糖尿病病人麻醉的注意事项
糖尿病病人的麻醉注意事项 一、糖尿病的全身脏器及组织变化 1、胰岛玻璃样变; 2、糖尿病性肾小球病变; 3、动脉粥样硬化或动脉硬化; 4、糖尿病视网膜病变及糖尿病性白内障; 5、糖尿病性神经病,骨关节和皮肤病变。 二、临床症状: 多尿多饮多食体重减少 三、诊断: 凡有糖尿病症状,空腹血糖超过7.8mmol/l两次以上;或任意时间的血糖超过11.1mmol/l,均可诊断为糖尿病。 四、术前糖尿病人控制标准: 无酮血症,尿酮阴性;空腹血糖小于8.4(最高 11.2)mmol/l;尿糖阴性或弱阳性。 五、麻醉注意事项:
高血糖减少冠脉侧支循环,降低冠脉舒张能力,损害冠脉微循环并且引起内皮功能障碍,使心肌缺血的风险增加。急性高血糖可导致脱水,影响伤口愈合,增加感染风险,加重中枢神经系统/脊髓缺血性损伤,血粘滞度增加引起血栓形成。围术期严格控制血糖浓度是最基本的目标。 1)术前评估 包括评价可能存在的心脏、肾脏疾病,控制高血压,调整胰岛素用量控制血糖,以及检查可能影响气管插管的关节活动性,特别是颈部。 A.术前胰岛素治疗 a.手术前夜胰岛素用量为平时睡前胰岛素三分之二量,手术当日胰岛素用量为平时NPH(中性鱼精蛋白锌胰岛素)一半量。手术当日早晨的常规胰岛素应当停用。 b.术前应当静脉输注5%葡糖糖和0.45%生理盐水(D51/2NS),输注速度为100ml/h。 c.胰岛素泵:夜间速度应降低30%。手术当日早晨胰
岛素泵维持基础速度,同时静脉给与胰岛素注射,或者给予病人皮下注射甘精胰岛素同时停泵60—90分钟。 d.如果病人每天使用长效甘精胰岛素和赖脯胰岛素或门冬胰岛素控制血糖,手术前夜应当使用三分之二量甘精胰岛素加上全量赖脯胰岛素或门冬胰岛素,手术当日早晨停用全部胰岛素。 e.口服降糖药:术前24—48小时应当全部停用。 f.对于大型手术,如果血清血糖高于270mg/dl(1mmol/l=18mg/dl),应当推迟手术,快速控制血糖。如果血清血糖高于400mg/dl,则需另外择期手术,重新调节代谢状态。 2)术中管理 目标是尽量避免高血糖(血清血糖120—180mg/dl)和低血糖。术中持续静脉输注胰岛素,不应使用皮下注射方式。术中血糖浓度应当至少每小时监测一次。经脉输注D51/2NS以提供碳水化合物,抑制肝糖原分解和蛋白质糖异生。
15 肥胖患者麻醉管理专家共识(2017)
肥胖患者麻醉管理专家共识(2017)王国年邓小明左明章(负责人) 米卫东黄文起黄宇光喻立文(共同执笔人) 鲁开智路琳(共同执笔人) 缪长虹薛荣亮 一、肥胖的定义 肥胖是由于环境、遗传以及内分泌等原因所引起的机体生理功能障碍,当长期摄入的食物热量超过能量消耗时,可发生肥胖。 体重指数(body mass index,BMI)是评估患者体重状态最常用的衡量指标,即患者的体重(以kg计算)除以身高(以m计算)的平方(BMI=kg/m2)。世界卫生组织定义BMI≥25kg/m2为超重,≥30kg/m2为肥胖,针对亚太地区人群的体质及其与肥胖有关疾病的特点,BMI 23 kg/m2~24.9 kg/m2为肥胖前期,≥25 kg/m2 为肥胖(表1)。BMI是一种较为粗略的指标,定义肥胖特异性高,敏感性低。相等BMI值的女性体脂百分含量一般大于男性。 表1 WHO及亚太地区肥胖的分类 在临床中使用腰围(waist circumference, WC)而不是BMI 来定义促成代谢综合征的脂肪重量成分。腰围指腰部周径的长度,是衡量脂肪在腹部蓄积程度的最简单、实用的指标。脂肪在身体内的分
布,尤其是腹部脂肪堆积的程度,与肥胖相关性疾病有更强的关联。腰围的测量采用最低肋骨下缘与髂嵴最高点连线的中点作为测量点,被测者取直立位在平静呼气状态下,用软尺水平环绕于测量部位,松紧应适度,测量过程中避免吸气,并应保持软尺各部分处于水平位置。 我国提出了中国人肥胖诊断BMI界值,并结合腰围来判断相关疾病的危险度,见表2。CT和MRI可以较精确的测定体脂的百分含量,但较为昂贵,难以普及。 表2 中国成人超重和肥胖的 体重指数和腰围界限值与相关疾病*危险的关系 注:*相关疾病指高血压、糖尿病、血脂异常和危险因素聚集;**体重过低可能预示有其他健康问题。 二、肥胖的流行病学 伴随社会经济的发展和膳食结构的变化,肥胖已成为第六大疾病危险因素,严重威胁人类健康,并呈现全球流行的态势。根据2012年“中国居民营养与健康状况调查”,全国18岁及以上成人超重率为30.1%,肥胖率为11.9%,比2002年上升了7.3和4.8个百分点。6~17岁儿童青少年超重率为9.6%,肥胖率为6.4%,比2002年上
糖尿病患者的麻醉
糖尿病患者的麻醉 定义 糖尿病(DM) 是一组以慢性血糖水平升高为特征的代谢疾病群。 高血糖是由于胰岛素分泌缺陷和(或)作用缺陷而引起。 除碳水化合物外,尚有蛋白质、脂肪等代谢异常。 诊断与分型 Ⅰ型——胰岛素依赖型胰岛素细胞衰竭和胰岛素缺乏 多见从婴儿到二十岁 Ⅱ型——非胰岛素依赖型胰岛素缺乏、胰岛素抵抗和糖异生增加,多见六十岁以上 糖尿病诊断标准为 糖尿病症状 任意时间血浆葡萄糖≥11.1mmol/L(200mg/dl) 或FPG≥7.0mmol/L(126mg/dl)。 或OGTT2hPG≥11.1mmol/L(200mg/dl) 需重复一次确认,诊断才能成立。 糖尿病对手术的影响 一、糖尿病增加误诊 糖尿病酮症酸中毒时可有腹痛、血白细胞总数及中性粒
细胞升高,易与总腹症混淆; 老年糖尿病者患急腹症时腹部体征可不明显,因而延误治疗。 二、糖尿病增加手术死亡率 1、麻醉意外增加 2、切口不愈合或延迟愈合 3、感染(全身、局部)率高 4、自身并发症风险高 三、低血糖的风险增加 低血糖的主要表现:交感神经兴奋→心慌、手抖、出汗神经精神症状→视力模糊、定向障碍、精神障碍、昏迷 四、让手术的条件更严格 一般认为,术前血糖控制在8.0-10.0 mmol/L,无酮症酸中毒的情况下可以考虑手术。 血糖过高,易于诱发酮症中毒 血糖过低,术中有可能出现麻醉意外 手术对糖尿病的影响 (一)血糖升高 一般认为中小手术可以使血糖升高1.11 mmol/L 大手术可使血糖升2.45-4.48 mmol/L 麻醉剂可以使血糖升高0.55-2.75 mmol/L 应激是围手术期血糖波动的主要因素
糖尿病患者麻醉的注意事项
糖尿病患者麻醉的注意事项 发表时间:2020-01-10T13:55:27.773Z 来源:《中国结合医学杂志》2019年13期作者:谭洪彬[导读] 患者有代表性的症状有多食然而体重减轻、多饮多尿,全身脏器和组织也会产生变化,如,糖尿病性肾小球病变、胰岛玻璃样变、白内障、动脉粥样硬化等等,这都是以内糖尿病而引发的一些病理变化,影响了患者的生活。谭洪彬 四川省宜宾市筠连县人民医院 1、糖尿病的临床症状和诊断 患者有代表性的症状有多食然而体重减轻、多饮多尿,全身脏器和组织也会产生变化,如,糖尿病性肾小球病变、胰岛玻璃样变、白内障、动脉粥样硬化等等,这都是以内糖尿病而引发的一些病理变化,影响了患者的生活。世界卫生组织重新修订了糖尿病的诊断标准,让该病的诊断规范性以及准确性得到了提升,这就有效的降低了假阳性以及假阴性的检查误差,还将营养不良等有关糖尿病取消,不将糖耐量异常当做该病的一种临床症状,对于该病体现出的临床症状可以用手术的方式治愈,该病病理生理特点一般是高血糖,晚期会产生大血管病变以及微循环异常等情况。本文笔者就依据临床经验,分析患该病患者手术麻醉的一些注意事项,希望能够提供一些参考作用,让患者手术可以顺利的开展,术后可以更好的康复。 2、糖尿病患者麻醉的注意事项 针对糖尿病患者的麻醉,主要包括三个阶段,分别是术前评估、术中以及术后管理。 2.1术前评估 术前评估是十分必要的,高血糖会让冠状动脉侧支循环减少,让其舒张能力受到影响,这会严重影响到机体微循环,还会损伤内皮功能,情况严重甚至会让心肌缺血。急性的高血糖会产生脱水、影响患者的术后伤口愈合,这样就会让患者容易受到感染,还容易复发。所以,在对糖尿病患者进行术前麻醉时就需要科学的进行评估,要重视中枢神经与脊髓是不是存在缺血性损伤,避免血液粘稠导致出现血栓。第一,患者术前要先用胰岛素治疗,手术的前一天完善胰岛素要调整用量,是平日用量的三分之二,术中应用的中性鱼精油蛋白锌胰岛素用量减少一半,少用常规胰岛素,避免患者产生不良的反应。第二,术前要给患者的静脉注射相应量的葡萄糖和生理盐水,这样可以帮助患者补充能量,还能够对生命体征进行稳定,注射时需要注意速度;第三,要控制术前胰岛素泵,晚上速度要慢下来,是白天速度的百分之三十,静脉注射后胰岛素的过程中也需要进行皮下注射和辅助治疗,以七十分钟为间隔进行注射;最后,要是患者病情严重或者长时间使用胰岛素,就需要结合患者的具体情况,合理的选择胰岛素用量以及含量,还可以口服降糖药,要是大型手术,就需要保证血清血糖要比270mg/dl高,不然就会推迟手术时间,在患者机体状态调节好之后才能够手术。 2.2术中管理 手术麻醉中的管理也很重要,这关系到手术的成败,避免血糖太低或太高,将胰岛素注入到静脉中,以一个小时为间隔,坚持观察患者的血糖浓度,特别是要抑制肝糖原分解和蛋白质异常增生。患者要是有心动过缓、体位性低血糖、心脏病的情况,在麻醉中就要注重检测麻黄碱和阿托品的特征反应,保证患者的心脏功能没有问题或有能力承受麻醉的刺激,在有确保之后才能够手术,要是患者心脏出现异常情况就要马上注入强心剂,确保肾上腺素可以及时充足的供给机体。除此之外,麻醉检测还要能够对机体应激反应进行降低,对于麻醉药物以及方法的选择,就需要依据糖代谢影响最小的原则,要结合患者的情况明确用药量,术中还需要注重麻醉管理,防止让已有的代谢紊乱情况加重。针对全身麻醉的患者,就更加需要认真的进行管理,尽量减少插管反应,利用一些药物能够帮助肝原分解。 2.3术后管理 患者在术后的管理,就是要积极的进行胰岛素治疗,要控制好血糖,并且确保预后工作的效果,让患者可以更快更好的康复,促进机体中巨噬细胞以及中性粒细胞功能的恢复。手术之后,患者服用的心血管药物需要适量,如果服用太多就会影响到糖代谢,还有部分患者手术之后会产生恶心呕吐的反应,服用止吐药时也要做到适量,要认真的依据医生的要求进行相应量的服用,这样就是为了防止和手术中用药产生化学反应,损害到各个脏器以及组织。患者手术之后要注重饮食,还要养成良好的生活习惯,健康的生活,这对患者的康复具有重要影响。
15 肥胖患者麻醉管理专家共识(2017)
肥胖患者麻醉管理专家共识(2017) 王国年邓小明左明章(负责人) 米卫东黄文起黄宇光喻立文(共同执笔人) 鲁开智路琳(共同执笔人) 缪长虹薛荣亮 一、肥胖的定义 肥胖是由于环境、遗传以及内分泌等原因所引起的机体生理功能障碍,当长期摄入的食物热量超过能量消耗时,可发生肥胖。 体重指数(body mass index,BMI)是评估患者体重状态最常用的衡量指标,即患者的体重(以kg计算)除以身高(以m计算)的平方(BMI=kg/m2)。世界卫生组织定义BMI≥25kg/m2为超重,≥30kg/m2为肥胖,针对亚太地区人群的体质及其与肥胖有关疾病的特点,BMI 23 kg/m2~24.9 kg/m2为肥胖前期,≥25 kg/m2 为肥胖(表1)。BMI是一种较为粗略的指标,定义肥胖特异性高,敏感性低。相等BMI值的女性体脂百分含量一般大于男性。 表1 WHO及亚太地区肥胖的分类 在临床中使用腰围(waist circumference, WC)而不是BMI来定义促成代谢综合征的脂肪重量成分。腰围指腰部周径的长度,是衡
量脂肪在腹部蓄积程度的最简单、实用的指标。脂肪在身体内的分布,尤其是腹部脂肪堆积的程度,与肥胖相关性疾病有更强的关联。腰围的测量采用最低肋骨下缘与髂嵴最高点连线的中点作为测量点,被测者取直立位在平静呼气状态下,用软尺水平环绕于测量部位,松紧应适度,测量过程中避免吸气,并应保持软尺各部分处于水平位置。 我国提出了中国人肥胖诊断BMI界值,并结合腰围来判断相关疾病的危险度,见表2。CT和MRI可以较精确的测定体脂的百分含量,但较为昂贵,难以普及。 表2 中国成人超重和肥胖的 体重指数和腰围界限值与相关疾病*危险的关系 注:*相关疾病指高血压、糖尿病、血脂异常和危险因素聚集;**体重过低可能预示有其他健康问题。 二、肥胖的流行病学 伴随社会经济的发展和膳食结构的变化,肥胖已成为第六大疾病危险因素,严重威胁人类健康,并呈现全球流行的态势。根据2012年“中国居民营养与健康状况调查”,全国18岁及以上成人超重率为30.1%,肥胖率为11.9%,比2002年上升了7.3和4.8个百分
最新糖尿病麻醉管理围术期糖尿病指南
围术期糖尿病(DM)的麻醉管理
术前评估 无DM 病史 术后管理 围术期管理 术前准备 年龄≥45岁或BMI ≥25,同时合并高血压、高血脂、心血管疾病、DM 家族史等高危因素,行神经外科、骨科、创伤外科等高危手术,推荐 HbAIc (监控DM 的金指标,≥6.5%即可诊断为DM ) 有DM 病史 ·DM 类型、病程、目前治疗,特别是有无并发症。 ·病程长者可能合并冠心病等心脑血管疾病,且症状不典型 ·合并糖尿病酮症酸中毒、高渗综合征是非急诊的禁忌 ·HbAIc ≤7%提示血糖控制满意;·HbAIc >8.5%考虑推迟择期手术 ·HbAIc 影响因素:爆发性1型DM 不能真实反映;酗酒、缺铁性贫血、高甘油三酯 可引起升高;妊娠、溶血性贫血、急慢性失血、慢性肾衰、血红蛋白病等测得值较低 胰岛素是 围术期唯 一安全的 降糖药物 术前血糖控制目标:餐前血糖≤7.8mmol/L ,餐后≤10.0mmol/L ; 血糖长期显著增高者,可放宽至空腹≤10mmol/L ,随机≤12mmol/L ·黄脲类、格列奈类口服药术前停用至少24h (可引起低血糖) ·二甲双胍,肾功能不全者术前停用24-48h (可致乳酸酸中毒) ·无需禁食水的手术可保留口服降糖药 ·改换短效胰岛素皮下控制血糖3天,术前调整到合适剂量 ·避免术前不必要的长时间禁食,一般安排手术日第一台 ·禁食后测血糖每4-6h 测1次血糖 术中血糖监测: ·常规每1-2h 监测1次(避免使用地塞米松) ·危重、大手术、持续胰岛素输注患者,0.5-1h 监测1次 ·体外循环、降温复温期间,15min 监测1次 ·血糖≤3.9mmol/L 时,5-15min 监测1次,直至达到5.6mmol/L 以上 围术期血糖控制目标: ·不建议控制过严,推荐7.8mmol/L-10.0mmol/L ·正常饮食者,餐前≤7.8mmol/L ,餐后≤10.0mmol/L ·住院≥3d 的危重患者,≤8.4mmol/L ·脑血管疾病患者,放宽至≤12.0mmol/L ·高龄、严重合并症、频发低血糖可放宽,但原则上应<13.9mmol/L 高血糖 目标与监测 管理实施 ·需要输注GLU 时,糖(g ):胰岛素(U )=3-4:1 ·血糖>10.0mmol/L 开始胰岛素治疗2-4U iv ,继1.5-3U/h 泵注(血糖不降/升高,泵速增加25%-50%,2h 血糖降低>50%,泵速减少50%) ·血糖>12.0mmol/L 胰岛素4-6U iv 继2-4U/h 持续泵注(增减同上) ·血糖>16.7mmol/L 胰岛素6-8U iv 继3-5U/h 持续泵注 ·预防低血钾的发生,维持水电解质平衡 ·避免使用血糖升高药物:地塞米松、糖皮质激素、儿茶酚胺类等 ·胰岛素+糖双泵同时输注有利于减少血糖波动,但应预防低血钾 低血糖 △低血糖危害远远大于高血糖:血糖≤2.8mmol/L ,出现认知功能障碍; 血糖≤2.2mmol/L ,可致脑死亡;发生一次低血糖即增加围术期死亡率 ·持续胰岛素泵注患者血糖≤5.6mmol/L ,应重新评估,调整泵速 ·血糖≤3.9mmol/L ,停止胰岛素,开始升血糖处理 ·升血糖:50%葡萄糖20-50ml iv ,继5%/10%葡萄糖 ivgtt ,测血糖1 次/5-15min ,直至血糖≥5.6mmol/L ·避免疼痛应激 ·术中持续胰岛素泵注者,术后继续泵注24h 以上 ·饮食正常规律、器官功能稳定后,可恢复口服降糖药(二甲双胍在肾 功能稳定后可加用,且不早于术后48h )
