羊水栓塞抢救流程
医院羊水栓塞抢救紧急预案流程

医院羊水栓塞抢救紧急预案流程
1.抗过敏:地塞米松20—40mg静脉滴注或氢化可的松300—400mg静脉滴注。
2.解除肺动脉高压:罂粟碱30—90mg静脉入壶;阿托品1—2mg静脉入壶;氨茶碱250—500mg静脉滴注。
3.加压给氧。
4.纠正休克:弥补血容量、输血、输液,多巴胺20—80mg、阿拉明20—80mg、酚妥拉明20—40mg静脉滴注。
5.抗心衰营养心肌:西地兰0.4mg静脉滴注,ATP、辅酶A、细胞色素C。
6.纠正DIC:
①高凝阶段:肝素50mg、潘生丁200—400mg、阿司匹林0.75mg、葡萄糖酐、抑肽酶2万-4万U静脉滴注;
②消耗性低凝期:弥补凝血因子、输新鲜血、输纤维蛋白原、Vitk20-40mg静脉滴注;
③纤溶阶段:6-氨基己酸4—6g、氨甲苯酸100—300mg、巴曲酶1KU、新凝灵600mg。
7.纠正肾衰:呋塞米40mg静推;依他尼酸50—100mg静推;甘露醇250ml静脉滴注。
8.选用广谱抗生素:首选头孢类。
9.产科处理:
第一产程:抑制宫缩,迅速剖宫产终止妊娠;第二产程:助产,缩短第二产程,禁用宫缩剂;产后:检查修补产道损伤,剥离胎盘,需要时子宫切除。
羊水栓塞抢救流程的最新指南

羊水栓塞抢救流程的最新指南羊水栓塞是一种罕见但极为严重的产科并发症,其发病迅速且死亡率高。
为了提高抢救成功率,本文将详细介绍羊水栓塞抢救流程的最新指南,包括早期识别、紧急处理、多学科协作等方面。
一、早期识别羊水栓塞的早期识别是抢救成功的关键。
以下为一些常见症状:1. 呼吸困难、咳嗽、气促、胸痛等呼吸系统症状。
2. 寒战、发热、皮肤潮红或发绀等过敏症状。
3. 血压下降、心率加快、尿量减少等循环系统症状。
4. 凝血功能障碍,如皮肤、粘膜出血点、瘀斑等。
一旦出现上述症状,应立即怀疑羊水栓塞,并启动抢救流程。
1. 增加氧合:保持气道通畅,尽早实施面罩吸氧、气管插管或人工辅助呼吸,维持氧供,以避免呼吸和心搏骤停。
2. 抗过敏:解除肺动脉高压,保证心排出量和血压稳定,避免过度输液。
常用药物有地塞米松、氢化可的松等。
3. 纠正凝血功能的障碍:包括积极处理产后出血,及时补充凝血因子,如输注大量的新鲜血液、血浆、冷沉淀、纤维蛋白原等。
4. 全面监测:包括血压、呼吸、心率、血氧饱和度、心电图、中心静脉压、心排出量和凝血功能等。
三、多学科协作羊水栓塞的抢救需要多学科密切协作,包括产科、麻醉科、重症医学科、血液科、儿科等。
各科室应相互配合,共同参与抢救工作。
1. 终止妊娠:如羊水栓塞发生于分娩前,应考虑立即终止妊娠。
2. 剖宫产:心脏骤停者应立即实施心肺复苏,复苏后仍无自主心跳可考虑紧急实施剖宫产。
3. 子宫切除术:一旦出现凝血功能障碍时,应果断快速的实施子宫切除术。
五、预防措施1. 提高产科医生对羊水栓塞的认识,加强培训和演练。
2. 加强产前检查,及时发现和处理高危因素。
3. 严格掌握剖宫产指征,降低剖宫产率。
4. 加强产后出血的预防和处理,及时发现和处理DIC。
总结羊水栓塞是一种罕见但极为严重的产科并发症,其抢救流程需要多学科密切协作,及时、准确地识别和处理。
通过加强培训、提高认识、严格掌握剖宫产指征等措施,可以降低羊水栓塞的发生率和死亡率。
羊水栓塞抢救预案

羊水栓塞抢救预案
诊断要点:
1. 发生于分娩及钳刮时; 2. 休克; 3. DIC引起的出血,急性肾功能衰竭; 4. 辅助检查:胸片.心电图.与DIC相关的试验;
抢救预案:
1. 吸氧 必要时行气管插管正压供氧,以减轻肺水 肿,改善脑缺氧。
2. 抗过敏治疗 立即静推地米20-40毫克,以后依 病情继续静脉 滴注维持;也可用氢化可的松500 毫克静脉推注,以后静脉滴注500毫克维持。
羊水栓塞急救流程

羊水栓塞急救流程羊水栓塞是一种罕见但危险的急性妊娠并发症,发生于孕妇分娩过程中,常导致母婴双方严重并发症甚至死亡。
因此,及时采取正确的急救措施至关重要。
本文将详细介绍羊水栓塞的急救流程,以确保救治的准确性和及时性。
一、急救前准备1. 确保急救环境安全:将患者转移到安静、干燥、通风良好的地方,确保无人干扰。
2. 呼叫急救人员:拨打当地急救电话,告知患者情况和所在地点,等待急救人员的到来。
3. 收集相关信息:询问患者或陪同人员有关患者病史、孕产情况、过敏史等信息,以便急救人员做出正确的判断和处理。
二、急救流程1. 评估患者状况:急救人员到达后,首先进行患者的初步评估。
包括意识状态、呼吸、循环、皮肤颜色等方面的观察。
2. 给予氧气:如果患者呼吸困难或缺氧,急救人员应立即给予高浓度氧气,以提供足够的氧气供应。
3. 建立静脉通路:在急救过程中,建立静脉通路是非常重要的。
通过静脉通路可以给予药物和输液,维持患者的血流循环。
4. 监测生命体征:急救人员应持续监测患者的生命体征,包括心率、血压、呼吸频率、血氧饱和度等指标,及时发现异常情况并采取相应措施。
5. 快速输液:羊水栓塞导致孕妇血容量不足,快速输液是急救的重要步骤。
根据患者情况,选择适当的液体类型和速度进行输液,以维持血容量。
6. 给予止血药物:羊水栓塞会引起凝血功能障碍,导致出血风险增加。
急救人员可根据患者情况给予适当的止血药物,如凝血因子、纤维蛋白原等。
7. 心肺复苏:如果患者出现心跳骤停,急救人员应立即进行心肺复苏措施,包括胸外按压和人工呼吸,直到心脏自主跳动恢复或急救设备到达。
8. 低分子肝素的应用:低分子肝素可以预防血栓形成,减少羊水栓塞后的并发症。
急救人员可根据患者情况决定是否给予低分子肝素。
9. 密切监测:在急救过程中,急救人员应密切监测患者的病情变化,包括血压、心率、呼吸、意识状态等,及时调整治疗方案。
三、转运和后续处理1. 转运准备:当患者病情稳定后,急救人员应进行转运准备。
羊水栓塞抢救预案

羊水栓塞抢救预案
羊水栓塞是一种罕见但危(wei)险的产科急症,常发生在分娩过程中,可能导致产妇死亡。
因此,建立一套完善的羊水栓塞抢救预案非常重要。
本文将从预防、识别、抢救、治疗和后续管理等方面详细介绍羊水栓塞抢救预案。
一、预防
1.1 定期产前检查,了解孕妇的妊娠状况和高危因素。
1.2 产前教育,提醒孕妇注意产后歇息和饮食,避免过度劳苦。
1.3 分娩时保持室温适宜,避免过热或者过冷环境。
二、识别
2.1 注意产妇蓦地浮现呼吸难点、心悸、面色苍白等症状。
2.2 监测产妇的血压、心率、呼吸频率等生命体征。
2.3 通过超声检查或者临床表现判断是否存在羊水栓塞的可能。
三、抢救
3.1 即将住手分娩过程,保持产妇呼吸道通畅。
3.2 快速建立静脉通道,予以输液维持循环稳定。
3.3 使用氧气面罩辅助呼吸,必要时进行气管插管和机械通气。
四、治疗
4.1 赋予抗凝治疗,防止血栓形成。
4.2 使用血管活性药物,维持循环功能。
4.3 必要时进行手术治疗,如羊水栓塞引起严重出血需要紧急剖宫产。
五、后续管理
5.1 密切观察产妇的病情变化,定期复查相关指标。
5.2 赋予产妇心理支持,匡助其恢复身心健康。
5.3 定期随访产妇,了解其生活状态和身体情况,预防羊水栓塞再次发生。
综上所述,建立一套完善的羊水栓塞抢救预案对于保障产妇生命安全至关重要。
预防、识别、抢救、治疗和后续管理等环节都需要严格执行,确保产妇在发生羊水栓塞时能够及时得到有效的救治,最大限度地减少不良后果的发生。
羊水栓塞抢救预案

羊水栓塞抢救预案引言概述:羊水栓塞是一种罕见但严重的产科急症,可能导致孕妇和胎儿的生命危(wei)险。
为了应对羊水栓塞的紧急情况,医疗机构应制定有效的抢救预案。
本文将详细介绍羊水栓塞抢救预案的内容和步骤。
一、早期识别和预防1.1 孕产妇的风险评估:对于高危孕妇,如剖宫产、多胎妊娠、孕期高血压等,应进行风险评估,及早发现可能发生羊水栓塞的危(wei)险因素。
1.2 监测孕妇的生命体征:定期测量孕妇的血压、心率和呼吸频率,以便及早发现异常情况。
1.3 孕妇的教育和宣传:向孕妇提供关于羊水栓塞的知识,包括症状、预防措施和应对紧急情况的方法,以增强她们的意识和自我保护能力。
二、紧急抢救措施2.1 快速反应和呼叫急救:一旦怀疑发生羊水栓塞,即将呼叫急救人员,并通知相关医护人员做好抢救准备。
2.2 维持孕妇的呼吸道通畅:确保孕妇的呼吸道通畅,可以采取头后仰位、吸氧和使用呼吸机等措施。
2.3 快速建立静脉通道:迅速建立静脉通道,以便输注必要的药物和液体,维持孕妇的血压和循环稳定。
三、药物治疗3.1 抗凝血治疗:使用抗凝血药物如肝素,以预防和治疗血栓形成。
3.2 血管活性药物:应用血管扩张剂如硝酸甘油,以改善孕妇的血液循环和降低肺动脉压力。
3.3 止血药物:在必要时使用止血药物,以控制出血并维持孕妇的血液凝固功能。
四、手术干预4.1 快速行剖宫产:如果孕妇的情况严重并且无法通过药物治疗控制,应即将进行剖宫产,以拯救母婴生命。
4.2 血液净化治疗:在必要时,可以采用血液净化技术如血液透析或者血浆置换,以清除体内的有害物质和改善孕妇的病情。
4.3 心肺复苏措施:如果孕妇发生心脏骤停,应即将进行心肺复苏,包括胸外按压和人工呼吸等。
五、后续护理和监测5.1 重症监护:将孕妇转入重症监护室进行密切监测和护理,包括监测血压、心电图、血气分析等指标。
5.2 早期康复护理:在病情稳定后,为孕妇提供早期康复护理,包括呼吸康复训练、物理治疗和心理支持等。
羊水栓塞应急演练完整版

羊水栓塞应急演练完整版羊水栓塞是孕妇在分娩过程中羊水进入母体血液循环引起的严重并发症,严重威胁孕妇和胎儿的生命。
为了提高医护人员对羊水栓塞的应急处理能力,我们进行了一次完整版的羊水栓塞应急演练,演练内容如下:一、准备工作1.确定参演人员:主要包括急诊科医生、妇产科医生、麻醉科医生和护士等,共计30人左右。
2.演练场地:在医院的演练室内进行,确保有足够的空间供参演人员活动。
3.准备设备:包括真人模型、胎心监护仪、吸引器、氧气瓶等。
二、演练流程1.场景还原:模拟孕妇在分娩室产前期,突然出现剧烈腹痛、呼吸困难等症状。
2.救援呼叫:由护士迅速向急诊科医生发出呼救信息,急诊科医生立即组织应急救援队伍,前往现场。
3.现场评估:到达现场后,急诊科医生迅速评估患者症状,确认为羊水栓塞病例,并将妇产科医生和麻醉科医生召唤到现场。
4.呼叫辅助设备:由护士将胎心监测仪等辅助设备送到现场,帮助医生更准确地判断患者状况。
5.急救处理:妇产科医生尽快为孕妇进行剖腹产手术,麻醉科医生给予适当的全身麻醉;同时,急诊科医生对孕妇进行抢救性心肺复苏和气道管理等急救措施。
6.团队合作:医护人员互相配合,按照分工合作,确保患者得到全面的急救处理。
7.分析总结:演练结束后进行总结,讨论应急处理中可能存在的问题和不足,并提出改进措施。
三、演练要点1.抢救团队的及时到位和分工协作:要求各科室医生和护士能够及时到达演练现场,根据个人分工协作配合,做好应急抢救工作。
2.正确使用辅助设备:要求医护人员能够顺利使用胎心监护仪等辅助设备,帮助判断患者的状况并进行准确的诊疗。
3.急救措施的正确实施:医护人员要熟悉和掌握羊水栓塞的急救措施,包括抢救性心肺复苏、气道管理等,在演练中能够迅速、准确地进行抢救处理。
4.演练总结与改进:演练结束后,医护人员对演练过程进行总结,分析可能存在的问题和不足,并提出改进措施,以提高应急处理能力。
四、演练效果通过本次完整版的羊水栓塞应急演练,医护人员提高了对羊水栓塞的认识和了解,增强了应对突发状况的能力。
羊水栓塞抢救流程图
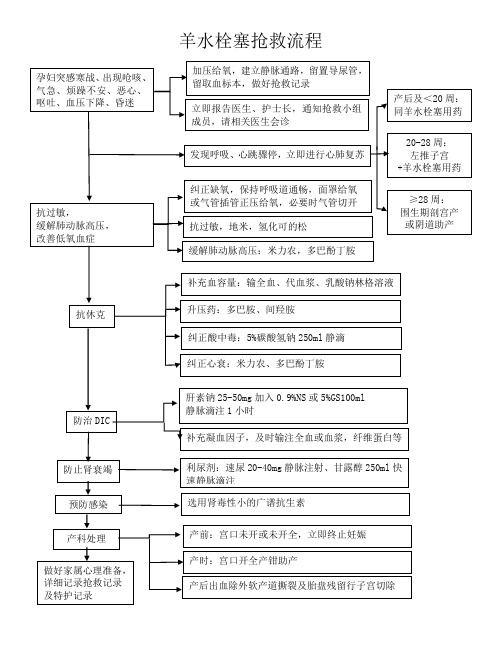
20-28 周: 左推子宫 +羊水栓塞用药
≥28 周: 围生期剖宫产 或阴道助产
抗休克
补充血容量:输全血、代血浆、乳酸钠林格溶液 升压药:多巴胺、间羟胺 纠正酸中毒:5%碳酸氢钠 250ml 静滴 纠正心衰:米力农、多巴酚丁胺
防治 DIC
防止肾衰竭
预防感染
产科处理 做好家属心理准备, 详细记录抢救记录 及特护记录
肝素钠 25-50mg 加入 0.9%NS 或 5%GS100ml 静脉滴注 1 小时
补充凝血因子,及时输注全血或血浆,纤维蛋白等
利尿剂:速尿 20-40mg 静脉注射、甘露醇 250ml 快 速静脉滴注 选用肾毒性小的广谱抗生素
产前:宫口未开或未开全,立即终止妊娠 产时:宫口开全产钳助产 产后出血除外软产道撕裂及胎盘残留行子宫切除
孕妇突感寒战、出现呛咳、 气急、烦躁不安、恶心、 呕吐、血压下降、昏迷
抗过敏, 缓解肺动脉高压, 改善低氧血症
羊水栓塞抢救流程
加压给氧,建立静脉通路,留置导尿管, 留取血标本,做好抢救记录 立即报告医生、护士长,通知抢救小组 成员,请相关医生会诊
发现呼吸、心跳骤停,立即进行心肺复苏
纠正缺氧,保持呼吸道通畅,面罩给氧 或气管插管正压给氧,必要时气管切开 抗过敏,地米,氢化可的松 缓解肺动脉高压:米力农,多巴酚丁胺
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
羊水栓塞抢救流程
正压给氧或气管插管(氧流量:2-3升/分) 止血处理
罂粟碱:30mg+5%葡萄糖250ml 静滴,30滴/分,总量<300mg/日
酚妥拉明(立其丁):20mg+5%葡萄糖250ml 静滴,(0.3mg/min ),30滴/分
氨茶碱:250mg+5%葡萄糖100ml ,静滴,大于15分钟 阿托品:1ml+5%葡萄糖100ml ,静滴,66滴/分;30min 后,可重复注射,直到面部
潮红(心率>120次/分,慎用)
地塞米松:20mg 静注 慢
氢化可的松:200mg+5%葡萄糖100ml ,静滴,快
建立中心静脉压,指导补液及使用血管活性药
多巴胺:20mg+5%葡萄糖250ml ,静滴,根据血压调整剂量,5滴/分,
阿拉明(间羟胺):20mg+5%葡萄糖250ml ,静滴,20-30滴/分
防心衰:西地兰(去乙酰毛花苷注射液)0.4mg+5%葡萄糖20ml ,静注,慢
新鲜冰冻血浆15-20ml/kg 冷沉淀1-2u/10kg 血小板1-2u/10kg (输注指征为<50*109/L 红细胞,原则是是出多少补多少,要有预见性,当出血1000ml 时,就拿5u 悬浮红细胞,同时需拿新鲜冰冻血浆800ml
防肾衰:速尿(呋塞米)40mg/次,静注 甘露醇250ml ,半小时滴完
抗感染:使用有效的抗生素,以双联广谱为主
第一产程:抑制宫缩,杜冷丁(哌替啶)100mg 肌注或静脉全身麻醉,
立即行剖宫产术
第二产程:缩短第二产程,产钳助产,禁用宫缩剂
产 后:1、检查/修补产道损伤,剥离胎盘
2、必要时,行全子宫切除
抗过敏 解除肺动脉
高压 给氧、
止血 抗休克 预防并发症 去除病因 抢救过程心电监护,注意检查患者的肝肾功能,电解质,DIC 常规及血气分析,监测凝血功能、尿量。
必要时采集下腔静脉血行羊水有形物质检测,床边胸部X 线摄片、心电图。
