执业助理)医师实践技能考试——体格检查
常见临床实践技能体格检查部分

常见临床实践技能体格检查部分第一项体格检查一、一般检查(一)全身状态检查1.头围测量(2分)(1)测量方法正确(1分)嘱被检者坐位或立位,用软尺齐双眉上缘,后经枕骨结节水平绕头一周的长度。
(2)测量结果正确(1分)向考官报告测得头围值,以厘米计。
2.胸围测量(2分)(1)测量方法正确(1分)嘱被检者坐位或立位,用软尺由乳头向后背绕肩胛角下缘水平绕胸一周的长度为胸围,取呼气和吸气的平均值。
(2)测量结果正确(1分)向考官报告测得胸围值,以厘米计。
3.身高测量(须报告测量结果)(2分)(1)测量方法正确(1分)告知被检者脱鞋,背靠站立于体重身髙测量仪上,头部、臀部、足跟三点靠于身高测量仪立柱(0.5分),头顶最高点与身高测量仪立柱垂直线的交叉点即为身高读数(0.5分)。
(2)测量结果正确(1分)向考官报告测得被检者身髙,以厘米计。
4.体重测量(须报告测量结果)(2分)(1)测量方法正确(1分)嘱被检者脱鞋,单衣站立于体重身高测量仪底座上,站立位置正确,身体站直,观察体重测量仪上的指针读数。
(2)测量结果正确(1分)向考官报告测得被检者体重,以公斤计。
5.体温测量(4分)(1)检查方法正确(3分)1)取消毒后的体温计,观察并确认体温计水银柱是否处于低温位置,如高于35℃,则甩到35℃以下。
2)考生先用手触摸被检者腋窝(检查影响体温因素:有汗液用干布擦干,移除周边致热或降温物品),将体温计水银柱头端置于被检者腋窝深处,嘱被检者上臂紧贴胸壁夹紧。
3)考生口述测量时间(10分钟)。
(1)读数正确(1分)考官取出准备好的体温计,让考生读数(眼前水平位置观察水银柱读数,正常36~37℃)。
6.脉搏测量(手腕部)(2分)(1)检查方法正确(1分)考生一手示中环三指并拢,指腹置于被检者腕部桡动脉处,以适当压力触诊桡动脉搏动(双侧桡动脉进行对比)。
(2)结果正确(1分)触诊时间至少30秒,数其脉率,以每分钟多少次表示,双侧桡动脉进行对比,并向考官报告检查结果。
临床助理医师-实践技能-体格检查-6.一般检查

临床助理医师-实践技能-体格检查-6.一般检查[问答题]1.请演示体温测量方法。
正确答案:详见解析参考解析:【评分要点】(1)方法正确(1分)①取消毒后体温计,(江南博哥)观察并确认水银柱是否处于低温位置(35℃以下),如果不在,则甩至35℃以下(0.5分)。
②考生先用手触摸被检查者腋窝(查影响体温因素:汗液或有无致热或降温物品),将体温计头端置于被检查者腋窝深处,嘱其用上臂将体温计夹紧10min(0.5分)。
(2)读数正确(1分)考官取出已准备好的体温计,让考生读数(读数正确得分,不正确不能得分)。
[问答题]2.请演示锁骨上淋巴结的检查方法。
(须口述检查内容)正确答案:详见解析参考解析:【评分要点】(1)告知被检查者体位、姿势正确(1分)被检者取坐位(或仰卧位),考生站在被检者前面(或右侧面),嘱其头部稍向前屈。
(2)检查手法正确,动作规范(4分)考生用左手触摸被检者右侧锁骨上淋巴结(1分),右手触摸被检者左侧(1分),由浅部逐渐触摸至锁骨后深部(2分)。
(3)检查到位(1分)检查每一区域,必须重复触摸,注意淋巴结大小、数目、质地、压痛、活动度,有无粘连等。
[问答题]3.体格检查考试项目:测呼吸频率。
正确答案:详见解析参考解析:1.体格检查(1)检查方法正确告知被检者取舒适体位,暴露其胸部以便观察。
(2)检查时间及结果至少观察30秒,向考官报告被检者呼吸频率。
2.提问①什么是三凹征?答:三凹征又称吸气性呼吸困难。
上呼吸道部分阻塞,患者吸气时呼吸肌收缩,造成肺内负压极度增高,从而引起胸骨上窝、锁骨上窝和肋间隙向内凹陷。
②浮髌试验阳性表现是什么?答:按压髌骨时有浮动感。
3.职业素质①体检前能向被检者告知。
与被检者沟通时态度和蔼,体检中动作轻柔,能体现爱护被检者的意识。
体检结束后能告知,有体现关爱被检者的动作。
②着装(工作服)整洁,仪表举止大方,语言文明,体检认真细致,表现出良好的职业素质。
[问答题]4.体格检查考试项目:测量血压(间接测量法,报告测量结果)。
《中医实践技能》体格检查
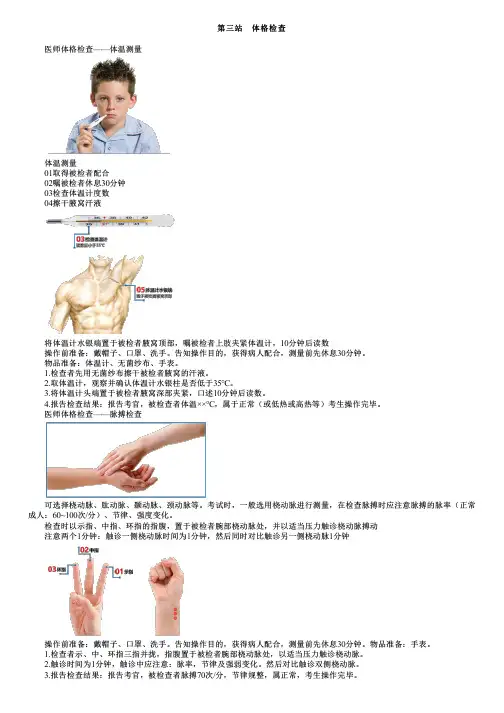
第三站 体格检查 医师体格检查——体温测量 体温测量 01取得被检者配合 02嘱被检者休息30分钟 03检查体温计度数 04擦干腋窝汗液 将体温计水银端置于被检者腋窝顶部,嘱被检者上肢夹紧体温计,10分钟后读数 操作前准备:戴帽子、口罩、洗手。
告知操作目的,获得病人配合,测量前先休息30分钟。
物品准备:体温计、无菌纱布、手表。
1.检查者先用无菌纱布擦干被检者腋窝的汗液。
2.取体温计,观察并确认体温计水银柱是否低于35℃。
3.将体温计头端置于被检者腋窝深部夹紧,口述10分钟后读数。
4.报告检查结果:报告考官,被检查者体温××℃,属于正常(或低热或高热等)考生操作完毕。
医师体格检查——脉搏检查 可选择桡动脉、肱动脉、颞动脉、颈动脉等。
考试时,一般选用桡动脉进行测量,在检查脉搏时应注意脉搏的脉率(正常成人:60~100次/分)、节律、强度变化。
检查时以示指、中指、环指的指腹,置于被检者腕部桡动脉处,并以适当压力触诊桡动脉搏动 注意两个1分钟:触诊一侧桡动脉时间为1分钟,然后同时对比触诊另一侧桡动脉1分钟 操作前准备:戴帽子、口罩、洗手。
告知操作目的,获得病人配合,测量前先休息30分钟。
物品准备:手表。
1.检查者示、中、环指三指并拢,指腹置于被检者腕部桡动脉处,以适当压力触诊桡动脉。
2.触诊时间为1分钟,触诊中应注意:脉率,节律及强弱变化。
然后对比触诊双侧桡动脉。
3.报告检查结果:报告考官,被检查者脉搏70次/分,节律规整,属正常,考生操作完毕。
医师体格检查——血压测量 血压测量前准备 协助被检者采取平卧位(或坐位),裸露上肢,伸直并轻度外展 注意:肘部、血压计应与心脏水平 打开水银柱阀门,确认血压计水银柱已归于“0”点,并将袖带缚于上臂使袖带下缘在肘窝上2~3cm,气囊松紧度以容纳一个手指为宜 然后在肘窝处,触及肱动脉搏动后,再将听诊器体件置于肱动脉上 轻压体件与皮肤紧密接触,不可压得过重,也不可将体件塞与袖带下 操作前准备:戴帽子、口罩、洗手。
执业医师实践技能考试体格检查与基本操作

一、一般检查1、体温测量①休息30min,体温计甩到35℃以下;移走附近冷热物体;②擦干腋窝,10min后读数③37.3~38低热。
38.1~39中度发热,39.1~41高热,41以上超高热。
2、脉搏测量:示指、中指、环指三指并拢,腕部桡动脉侧,触诊时间15~30秒,双侧对比,脉率、节律、强弱度。
3、呼吸频率:每分钟12~20次,呼吸:脉搏=1:4,观察胸部30秒。
4、血压测量:安静环境中休息5~10min,坐位时在第4肋软骨,卧位时腋中线水平,袖带缠于上臂在肘窝以上2~3cm,松紧一个手指为宜触摸肱动脉(肘窝中央尺侧1cm),充气,肱动脉消失后,再将水银柱升高20~30mmHg。
5、皮肤检查注意颜色、湿度、弹性、有无皮疹、脱屑、皮下出血(<2mm瘀点,3~5mm紫癜,>5mm瘀斑)、蜘蛛痣、肝掌、水肿(拇指按压胫前皮肤)、毛发分布异常。
6、淋巴结:示指、中指、环指并拢,滑动触诊,顺序为颌下→颈部→锁骨上→滑车上→腹股沟淋巴结。
颈部淋巴结:以胸锁乳突肌为界,前后区头颈部淋巴结检查:耳前→耳后→乳突区→枕骨下区→颌下→颏下→颈前三角→颈后三角→锁骨上淋巴结7、腋窝淋巴结:腋尖群(腋窝顶部)→中央群(腋窝内侧壁近肋骨及前锯肌处)→胸肌群(胸大肌下缘深部)→肩胛下群(腋窝后皱襞深部)→外侧群(腋窝外侧壁)8、腹股沟淋巴结:先腹股沟韧带下方的水平组淋巴结,再触沿大隐静脉分布垂直组淋巴结二、头颈部检查1、眼球运动:眼前30~40cm,依次左侧、左上、左下、右侧、右上、右下方;眼球运动情况。
2、眼睑:闭眼、睁眼,眼睑有无内翻、水肿、闭合障碍,上眼睑有无下垂;有无倒睫。
3、结膜:有无苍白、充血、出血点、沙眼(按压下睑,向上注视,暴露下睑结膜;患者闭眼、睁眼,示指和拇指捏起上睑中外1/3处边缘,被检者向下看,趁机轻轻前下方牵拉,示指向下压睑板上缘)。
4、巩膜:向上按压上睑,向下看;拇指按压下睑,向上看;有无黄染。
执业医师实践技能操作技能考试-体格检查(第二站考试内容)

第1节⾎压 1. ⾎压的测量⽅法有哪些? ⾎压测量有两种⽅法:①直接测量⽅法,即将特制导管经穿刺周围动脉,送⼊主动脉,导管末端经换能器外接床边监护仪,⾃动显⽰⾎压数值。
此法优点是直接测量主动脉内压⼒,不受周围动脉收缩的影响,测得的⾎压数值准确。
缺点是需⽤专⽤设备,技术要求⾼,且有⼀定创伤,故仅适⽤于危重和⼤⼿术病⼈。
②间接测量法,即⽬前⼴泛采⽤的袖带加压法,此法采⽤⾎压计测量。
⾎压计有汞柱式、弹簧式和电⼦⾎压计。
以汞柱式最为常⽤。
间接测量法的优点是简便易⾏,不需特殊的设备,随处可以测量。
缺点是易受周围动脉舒缩的影响,数值有时不够准确。
由于此法是⽆创测量,可适⽤于任何病⼈。
2. ⾎压测量的注意事项是什么? 病⼈应在安静环境休息5-10分钟,采取仰卧位或坐位,被测的上肢(⼀般为右上肢)*露, 肘部应与⼼脏同⼀⽔平,上臂伸直并轻度外展,袖带⽓囊部分对准肱动脉,紧贴⽪肤缚于上臂,袖带下缘应距肘弯横纹上2-3厘⽶。
检查者先于肘窝处触知肱动脉搏动,再将听诊器胸件置于肘窝处肱动脉上,轻压听诊器胸件与⽪肤接触,不可压得太重,不得与袖带接触,更不可塞在袖带下。
然后,向袖带内充⽓,边充⽓边听诊,待肱动脉搏动消失,再将汞柱升⾼20-30mmHg(2.6-4.0kPa)后,开始缓慢放⽓,两眼平视汞柱缓慢下降,听到第⼀声响时的数值为收缩压,声⾳消失时数值为舒张压,收缩压与舒张压之差为脉压。
3. ⾼⾎压、低⾎压的判定标准及临床意义是什么? 1.⾼⾎压收缩压达到140mmHg(18.7kPa)或以上,和(或)舒张压≥90mmHg (12.0kPa),称为⾼⾎压。
尤其是舒张压,如达到此标准,不论收缩压如何,均为⾼⾎压。
也有舒张压正常,⽽收缩压达到上述⽔平者,称为收缩期⾼⾎压。
⾼⾎压主要见于⾼⾎压病即原性⾼⾎压,亦可见于其他疾病如肾脏疾病、肾上腺⽪质和髓质肿瘤、肢端肥⼤症、甲状腺功能亢进、颅内压增⾼等,称继发性⾼⾎压。
2.低⾎压⾎压低于90/60mmHg(12.0/8.0kPa)时,称为低⾎压。
医师技能考试第二站体格检查与基本操作

断针的处理
01
方法﹕针体露出皮外可用镊子钳出,若断针残端与皮肤相平,但能见残端者,可用左手拇、食两指于针两旁按压皮肤,使针端露出皮肤之外,然后拔除。全部没入皮下的断针需外科手术处理。
02
艾柱无疤痕灸
03
方法﹕将小或中艾柱置于皮肤上,上端点燃、当燃剩2/5时,患者感到热时,用镊挟去,换柱再灸,一般3~7壮,局部红晕为度。
提插补泻法
1
针刺入应刺深度的1/3(天部),得气后行捻转补法,再刺入中1/3(人部),得气后行捻转补法,然后再刺入下1/3(地部),得气后行捻转补法,再慢慢将针提至上1/3。反复操作三次。
烧山火法
计刺入应刺深度的1/3(地部),得气后行捻转泻法,再将针紧提至中1/3(人部),得气后行捻转泻法,然后将针紧提至上1/3(天部),得气后行捻转泻法,将针缓慢地按至下1/3。反复操作三次。
3.间接叩诊法(指指叩诊法) 注意点﹕(l)板指指节紧贴被叩部位。 (2)用腕指关节运动叩击,叩 指打击后立即抬起。 (3)同个部位、同样时间间隔、 同样力量、重复数次。 4.肺部的叩诊法 顺序﹕由健侧开始,自上而下,两侧对照。 肺上界﹕锁骨上3cm, 肺下界﹕锁骨中线第六肋,腋中线第八肋, 腋后线第十肋。
04
艾条温和灸法
方法﹕点燃艾条一端对准施灸部位,距皮肤约2 ~3cm左右进行熏烤﹔使患者有温热感而无灼痛感,约5~7分钟,以皮肤红晕为度﹔对于神志不清者或小儿,医生可用食、中指置于施灸部两侧,以感知热度,以防止烫伤。
闪火法拔罐
方法﹕用镊子持95%酒精棉球点燃、在罐内绕1~3圈再抽出,并迅即将罐扣在应拔部位。注意勿烧热罐口,以免烫伤。
透天凉法
2
晕针的防治
弯针的处理
方法﹕停止操作,已刺之针迅速起出,平卧头低,松开衣带,注意保暖,给予热茶水或糖水。重者可选内关、合谷、太冲、涌泉、足三里、水沟等穴指压或针刺,亦可灸百会、关元、气海等穴。
助理医师实践技能考试流程
助理医师实践技能考试流程通常分为两个部分:临床实践考试和技能操作考试。
临床实践考试主要测试考生的临床实践操作能力,通常包括以下内容:
1.病史采集:要求考生模拟病人就诊情况,采集病人病史信息。
2.体格检查:要求考生在标准化人体模型上进行一系列体格检查
操作,如心肺听诊、腹部触诊等。
3.诊断思路:要求考生根据病史和体格检查结果,提出初步诊断
和鉴别诊断方案。
技能操作考试主要测试考生的实际操作技能,通常包括以下内容:
1.注射操作:要求考生在模拟人体上进行静脉注射、皮下注射等
操作。
2.穿刺操作:要求考生在模拟人体上进行胸腔穿刺、腰穿等操作。
3.器械操作:要求考生在模拟器械上进行各种手术操作,如结扎、
缝合等。
考试结束后,考生需要等待考试机构进行评分,评分结果将在一周内通知考生。
考试合格者将获得助理医师执业证书。
执业助理医师实践技能考试——体格检查
临床助理实践考试之体格检查第一章一般检查第一节全身情况(一)测体温(二)测呼吸频率(三)测脉搏(四)测血压(五)测身高体重(六)测头围(七)测姿势(八)测体型(九)测营养(十)测意识状态(十一)测体位(十二)测面容(十三)测步态(十四)皮肤弹性及水肿检查(十五)蜘蛛痣及皮下出血检查第二节淋巴结(一)颈浅表淋巴结检查(二)腋窝淋巴结检查(三)滑车上淋巴结检查(四)腹股沟淋巴结检查第二章头颈部检查第一节眼(一)眼睑、巩膜、结膜检查(二)眼球运动检查(三)瞳孔视诊(四)眼的反射检查第二节 口扁桃体检查1度肿大不超过咽腭弓,2度肿大超过咽腭弓,3度肿大超过咽后壁正中线第三节 颈部(一)甲状腺检查甲状腺肿大看不到能摸到甲状腺肿大能看到又能触及,但未超过胸锁乳突肌后缘为II度(1分)。
甲状腺肿大超过胸锁乳突肌后缘为III度(1分)。
(二)气管检查(三)颈部血管检查第三章胸部检查第一节胸部视诊(一)体表标志①胸骨上切迹:胸骨柄上方,正常情况下,气管位于该切迹正中②胸骨柄:胸骨上端略呈六角形的骨块,其上部与左、右锁骨相连③剑突:胸骨体下方的突出部分④肋骨:共12对,第11~12肋骨不与胸骨相连,其前端为游离缘,称为浮肋⑤肋间隙:指两个肋骨之间的空隙⑥肩胛骨:位于后胸壁第2~8肋之间⑦脊柱棘突:为后正中线的标志⑧第七颈椎棘突:位于颈根部的第7颈椎棘突最为突出,其下即为胸椎的起点,常以此处作为计数胸椎的标志⑨胸骨角:Louis角,由胸骨柄与胸骨体的连接处向前突起而成;平对第2肋,为计数肋骨和肋间隙顺序的主要标志,胸骨角还标志支气管分叉、心房上缘和上下纵隔交界及相当于第5胸椎水平⑩腹上角:两侧肋弓至剑突根部的交角,常用于判断体形及肝的测量,正常角度70~11011肩胛下角:肩胛骨下端圆钝的角度称肩胛下角;被检查者取直立位两上肢自然下垂时,肩胛下角可作为第7或第8肋骨水平的标志,或相当于第8胸椎的水平.此可作为后胸部计数肋骨的标志12肋脊角:为第12肋骨与脊柱构成的夹角,前为肾脏和输尿管上端所在的区域13胸骨上窝:胸骨柄上方的凹陷部,正常气管位于其后14锁骨上窝:为锁骨上方的凹陷部,相当于两肺上叶肺尖的上部15锁骨下窝:为锁骨下方的凹陷部,下界为第3肋骨下缘,相当于两肺上叶肺尖的下部16腋窝:为上肢内侧与胸壁相连的凹陷部17肩胛上区:为肩胛冈以上的区域,其外上界为斜方肌的上缘:相当于上叶肺尖的下部18肩胛区:为肩胛冈以下的肩胛骨内的区域19肩胛间区:为两肩胛骨内缘之间的区域.后正中线将此区分为左右两部20肩胛下区:为两肩胛下角的连线与第12胸椎水平线之间的区域21前正中线:即胸骨中线.为通过胸骨正中的垂直线.即其上端位于胸骨柄上缘的中点,向下通过剑突中央的垂直线22胸骨线:紧贴胸骨边缘的平行于前正中线的水平线23胸骨旁线:为通过胸骨线和锁骨中线中间的垂直线24锁骨中线:通过锁骨肩峰端与胸骨端两者中点的垂直线,即通过锁骨中点向下的垂直线25腋前线:通过腋窝前皱襞沿前侧胸壁向下的垂直线26腋中线:自腋窝顶端于腋前线和腋后线之间向下的垂直线27腋后线:为通过腋窝后皱襞沿后侧胸壁向下的垂直线28肩胛线:双臂下垂时通过肩胛下角与后正中线平行的垂直线29后正中线:即脊柱中线,为通过椎骨棘突,或沿脊柱正中下行的垂直线(二)胸廓视诊检查(三)胸壁视诊检查(四)呼吸运动检查第二节胸部触诊(一)胸廓扩张度检查物品准备操作前准备自己准备做好自己的准备,带上帽子。
2021年执业医师实践技能操作--体格检查
触诊:肾脏触诊; 肾区叩击痛; 液波震颤;振水音。 两侧腹股沟淋巴结、股动脉搏动。 腹壁反射
叩诊:肝上界、肝下界、肝区叩击痛; 腹部叩诊音(左下腹开始,逆时钟方向) 移动性浊音; 膀胱叩诊
听诊:枪击音和Duroziez双重杂音。
(八)四肢和部分神经反射 视诊:上下肢皮肤、关节、手指及指甲; 触诊:上臂内侧肘上3-4cm处皮肤弹性,触诊左
二、全身体格检查内容
一般检查
生殖器、肛门、直肠
(血压、淋巴结) 脊柱与四肢
头部(眼)
神经系统检查
颈部(甲状腺、气管) 全身体格检查
胸部
腹部
全身体格检查提纲
(一)一般检查/生命体征 1. 器具齐备,病人取仰卧位,站在病人右侧, 向病人问候,告之查体注意事项; 2. 测量体温(腋探,10分钟); 3. 检查脉搏,至少计数秒; 4 .观察病人呼吸频率,计数30秒; 5 .测量右上臂血压(2次);
静脉,蹲下观察胸廓外形,视诊后侧乳房、 乳头的位置; ➢ 触诊:腋窝淋巴结; 胸廓(皮下气肿、胸壁压痛、胸骨压痛); 乳房; 胸廓扩张度; 胸部语音震颤; 胸膜摩擦感;
➢ 叩诊: 肺部叩诊; 肺下界叩诊;
➢ 听诊: 肺部听诊; 语音共振; 胸膜摩擦音(深吸气,在前下胸壁听诊)
(五)心脏 ➢ 视诊:心前区是否隆起、心尖搏动、心前区异
(三)叩诊
(一)叩诊方法 1. 间接叩诊法 轻叩诊:用于浅小病变检查 重叩法:用于深大病变检查 2. 直接叩诊法 用于大量胸、腹水等检查
(四)听诊
直接听诊法 间接听诊法
注意: 内容 顺序
(五)嗅诊
可有重要诊断线索 例:呼气酒味——酒精中毒 刺激性蒜味——有机磷中毒 氨味——尿毒症 烂萍果味——糖尿病酮症酸中毒
临床助理医师-实践技能-体格检查-1.腹部
临床助理医师-实践技能-体格检查-1.腹部[问答题]1.体格检查考试项目:脾脏触诊(双手触诊)(须报告检查结果)。
正确答案:详见解析参考解析:1.体格检查(1)(江南博哥)考生站住正确,告知被检者体位、姿势正确被检者取仰卧位,双腿屈曲,暴露腹部,腹部放松,做腹式呼吸,考生站在被检者右侧。
被检者取右侧卧位时,右下肢伸直,左下肢屈曲。
(2)检查手法正确,动作规范①仰卧位触诊考生左手掌置于被检者左腰部第9~11肋处,将其脾脏从后向前托起,右手掌平放于脐部,右手三指(示、中、环指)伸直并拢,与肋缘大致呈垂直方向,从脐水平开始,配合被检者腹式呼吸,用示、中指末端桡侧进行触诊,直至触及脾缘或左肋缘。
②侧卧位触诊嘱被检者右侧卧位,考生左手掌置于被检者左腰部第9~11肋处,将其脾脏从腰背部向腹部推,右手三指(示、中、环指)伸直并拢,与肋缘大致呈垂直方向,配合腹式呼吸,用示、中指末端桡侧进行触诊,直至触及脾缘或左肋缘。
(3)检查结果正确报告检查结果:脾脏肋下是否触及。
2.提问①肝脾触诊检查时应注意哪些内容?答:脾脏触诊时应注意脾脏肿大程度、质地。
肝脏触诊时应注意肝脏大小、质地、有无结节、触痛。
②正常颈椎前屈、后伸分别能达到多少角度?答:正常颈椎前屈、后伸分别能达到450左右。
3.职业素质①体检前能向被检者告知。
与被检者沟通时态度和蔼,体检中动作轻柔,能体现爱护被检者的意识。
体检结束后能告知,有体现关爱被检者的动作。
②着装(工作服)整洁,仪表举止大方,语言文明,体检认真细致,表现出良好的职业素质。
[问答题]2.请演示腹部动脉血管听诊的较暗沉方法。
(提示腹主动脉狭窄的听诊)正确答案:详见解析参考解析:【评分要点】(1)考生站位、告知被检查者体位和姿势正确、听诊位置正确(1分)被检者仰卧,双腿屈曲,腹部放松,考生站于被检查者右侧(0.5分)。
听诊器体件置于腹中部(0.5分)。
(2)听诊时间和描述听诊内容正确(1分)听诊不少于15s(0.5分),考生能指出腹中部听到收缩期喷射样血管杂音,提示腹主动脉狭窄(0.5分)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
执业(助理)医师实践技能考试——体格检查体格检查共30分,分大项目和小项目:(一)一般检查(小项目)1、血压(间接测量法)(6分)(1)检查血压计(1分);关健:先检查水银柱是否在“0”点。
(2)肘部置位正确(1分);肘部置于心脏同一水平。
(3)血压计气袖绑扎部位正确、松紧度适宜(1分);气袖均匀紧贴皮肤缠于上臂,其下缘在肘窝以上约2~3cm,肱动脉表面。
(4)听诊器胸件放置部位正确(1分);胸件置于肱动脉搏动处(不能塞在气袖下)。
(5)测量过程流畅,读数正确(2分);向气袖内充气,边充气边听诊,肱动脉搏动声消失,水银柱再升高20~30mmHg后,缓慢放气,双眼观察汞柱,根据听诊和汞柱位置读出血压值。
考官可复测一次,了解考生测定血压读数是否正确。
2、眼(眼球运动、对光反射)(6分)(1)眼球运动检查方法正确(2分);检查者置目标物,如棉签或手指尖,于受检查者眼前30~40cm,嘱病人头部不动,眼球随目标物方向移动,一般按左、左上、左下,右、右上、右下6个方向的顺序进行。
(2)对光反射(间接、直接)检查方法正确(2分);①直接对光反射是将光源直接照射被检查者瞳孔,观察瞳孔变化(1分)。
②间接对光反射是指光线照射一眼时,另一眼瞳孔立即缩小,移开光线,瞳孔扩大。
间接对光反射检查时,应以一手挡住光线,以防光线照射到要检查之眼而形成直接对光反射(1分)。
(3)眼球震颤检查方法正确(2分)。
嘱被检查者头部不动,眼球随医师手指所示方向垂直、水平运动数次,观察眼球是否出现一系列有规律的快速往返运动。
3、浅表淋巴结(6分)(1)颈部淋巴结检查(2分)检查时,嘱被检查者头稍低,或偏向检查侧,放松肌肉,有利触诊。
医师手指紧贴检查部位,由浅及深进行滑动触诊,一般顺序:耳前、耳后、乳突区、枕骨下区、颈后三角、颈前三角。
(2)腋窝淋巴结检查(1分)检查腋窝时面对被检查者,检查者应一手将被检查者前臂稍外展,以右手触诊被检查者左侧腋窝,左手检查右侧腋窝,检查腋窝两侧由浅及深至腋窝顶部。
(3)锁骨上淋巴结检查(1分)被检查者取坐位或仰卧位,头部稍向前屈,检查者用左手触病人右侧,右手触病人左侧,由浅部逐渐触摸至锁骨后深部。
(4)腹股沟淋巴结检查(1分)被检者平卧,检查者站在被检者右侧,右手四指并拢,以指腹触及腹股沟,由浅及深滑动触诊,先触摸腹股沟韧带下方水平组淋巴结,再触摸腹股沟大隐静脉处的垂直组淋巴结。
左右腹股沟对比检查。
(5)触及淋巴结时能表述部位、大小、质地、数量、活动度、有无粘连、压痛、局部皮肤变化等八项)(1分)能讲出四项的,可得1分;仅讲出2项者,得0.5分。
4、颈部(甲状腺触诊、气管触诊)(6分)(1) 甲状腺触诊手法正确(3分);①甲状腺峡部触诊:检查者站于受检查者前面,用拇指(或站于受检者后面用示指)从胸骨上切迹向上触摸,可触到气管前软组织,判断有无增厚,此时请受检者作吞咽动作,可感到此软组织在手指下滑动,判断有无增大和肿块(1分)。
②甲状腺侧叶触诊:一手拇指施压于一叶甲状软骨,将气管推向对侧,另一手示、中指在对侧胸锁乳突肌后缘向前推挤甲状腺侧叶,拇指在胸锁乳突肌前缘触诊,受检者配合吞咽动作,重复检查,可触及被推挤的甲状腺。
用同样方法检查另一叶甲状腺。
注意在前位检查时,检查者拇指应交叉检查对侧,即右拇指查左侧,左拇指检查右侧。
③后面触诊:被检者取坐位,检查者站在被检查者后面,一手示、中指施压于一叶甲状软骨,将气管推向对侧,另一手拇指在对侧胸锁乳突肌后缘向前推挤甲状腺,示、中指在其前缘触诊甲状腺。
再配合吞咽动作,重复检查。
用同样方法检查另一侧甲状腺。
在②③检查方法中可以任选一种,操作正确者得2分,如:在检查过程中,如果没有令被检查作吞咽动作的,应扣1分。
(2)能表述甲状腺肿大程度、对称性、硬度、表面光滑或有无结节、压痛感等(1分)(3)检查气管方法、三手指放置部位正确并能表达气管正中或偏移(2分)。
检查时让受检查者取舒适坐位或仰卧位,使颈部处于自然正中位置,检查者将示指与环指分别置于两侧胸锁关节上,然后将中指置于气管之上,观察中指是否在示指与环指中间,或以中指置于气管与两侧胸锁乳突肌之间的间隙,据两侧间隙是否等宽来判断气管有无偏移。
5、外周血管检查(6分)(1)脉搏:测试脉率、脉律方法正确(2分);检查者以示指、中指,环指指腹平放于被检查者手腕桡动脉处,数其每分钟搏动次数和感知其律。
(2)测毛细血管搏动征及水冲脉方法正确(2分);①毛细血管搏动征:用手指轻压被检查者指甲末端或以玻片轻压被检查者口唇粘膜,可使局部发白,发生有规律的红、白交替改变即为毛细血管搏动征(1分)。
②水冲脉:检查方法是握紧被检查者手腕掌面,示指、中指、环指指腹触于桡动脉上,遂将其前臂高举超过头部,有水冲脉者可使检查者明显感知犹如水冲的脉搏(1分)。
(3)射枪音检查,操作正确(2分)。
枪击音:在外周较大动脉表面(常选择股动脉),轻放听诊器胸件可闻及与心跳一致短促如射抢的声音。
主要见于主动脉瓣关闭不全、甲状腺机能亢进。
6、胸部视诊(7分)(1)能指出胸部体表主要骨骼标志(肋脊角、剑突、胸骨角、肋间隙)、主要垂直标志线(锁骨中线、腋前线、肩胛线)及主要自然陷窝(锁骨上窝、锁骨下窝、胸骨上窝、腋窝)(3分);能指出上述全部内容的得3分,指出8项者得2分,少于4项者得0.5分。
(2)在视诊胸廓形状等内容方面,能提到桶状胸、扁平胸、肋间隙是否饱满、乳房是否对称、脊柱形态等(2分);能提到4~5项者满分。
2项者得1分,少于于3~4项者1分。
(3)视诊呼吸运动的主要内容时,能提到呼吸频率、呼吸节律者(2分)。
能讲出呼吸频率1分,讲出呼吸节律1分。
7、胸(肺)部触诊(7分)(1)胸部(廓)扩张度双手触诊方法,姿势正确(3分);①前胸廓扩张度的测定,检查者两手置于被检查者胸廓下面的前侧部,左右拇指分别沿两侧肋缘指向剑突,拇指尖在前正中线两侧对称部位,两手掌和伸展的手指置于前侧胸壁(2分)。
(或也可取后胸廓扩张度的测定,则将两手平置于被检查者背部,约于第10肋骨水平,拇指与中线平行,并将两侧皮肤向中线轻推。
)③嘱被检查者作深呼吸,观察比较两手感触到胸廓的活动度情况。
(2)语音震颤触诊方法正确(2分);①检查者将左右手掌的尺侧缘轻放于被检查者两侧胸壁的对称部位,然后嘱被检查者用同等强度重复轻发“yi”长音(1分)。
②自上至下,从内到外比较两侧相应部位两手感触到语音震颤的异同、增强或减弱(1分(3)能正确演示胸膜摩擦感操作方法(2分)。
操作手法同胸廓触诊,部位常于胸廓的下前侧部,当被检查者吸气和呼气时均可触及(2分)。
8、胸(肺)部叩诊(7分)(1)间接叩诊:手指动作、方法、顺序正确(3分)①以左中指的第一、二节作为叩诊板指,平紧贴于叩击部位表面,右手中指以右腕关节和指掌关节活动叩击左手中指第二指骨的前端或第一、第二之间的指关节(1分)。
②顺序正确:首先检查前胸,由锁骨上窝开始,自第一肋间隙从上至下逐一肋间隙进行叩诊,其次检查侧胸壁,嘱被检查者举起上臂置于头部,自腋窝开始向下叩诊至肋缘。
最后叩诊背部,嘱被检查者向前稍低头,双手交叉抱肘,自上至下进行叩诊,叩诊时应左右、上下、内外对比叩音的变化(1分)。
(2)直接叩诊手指方法正确(1分);检查者用中指掌侧或将手指并拢以其指尖对被检查者胸壁进行叩击。
(3)叩肺下界移动度(3分)。
①患者在平静呼吸时,检查者先于被检查者肩胛线叩出肺下界的位置,然后嘱被检查者作深吸气后并屏住呼吸的同时,沿该线继续向下叩诊,当由清音变为浊音时,即为肩胛线上肺下界的最低点(1分)。
②当患者恢复平静呼吸时,再嘱作深呼气并屏住呼吸,然后由上向下叩诊,直至清音变为浊音,即为肩胛线上肺下界的最高点(1分)。
③能讲述最高至最低点之间距离即为肺下界移动度的(一般6-8 cm)(1分)。
9.胸部(肺)听诊(7分)(1)听诊方法、顺序正确(3分);听诊的顺序一般由肺尖开始,自上而下分别检查前胸部、侧胸部和背部,而且要在上下、左右对称部位进行对比。
(2)能表述肺部听诊四种主要音的名称(4分)正常呼吸音、异常呼吸音、罗音、胸膜摩擦音。
10、心脏视诊(7分)(1)心脏视诊方法正确(3分);①被检查者仰卧位,暴露胸,检查者在其右侧(1分)。
②开始时检查者视线与被检查者胸廓同高,观察心前区有无隆起及异常搏动(1分)。
③然后,视线逐步高于胸廓,全面观察心前区(1分)。
(2)观察心前区隆起与凹陷、心尖搏动、心前区异常搏动三个主要内容,并能指出其部位(4分);①能指出心尖搏动并能描述其部位正确(左第五肋间、锁骨中线内侧0.5 cm)(2分)。
②能提到还可观察心前区隆起与凹陷(1分)。
③能提到可观察心前区异常搏动(1分)。
11、心脏触诊(7分)(1)触诊手法正确(3分);①检查者右手掌置于被检查者心前区开始触诊(1分)。
②然后逐渐以手掌尺侧小鱼际或示指、中指、环指并拢,以其指腹进行触诊(1分)。
③触诊时手掌按压力度适当(1分)。
(2)在心尖搏动区(可用单一示指指腹)确认心尖搏动,并能表达搏动所在体表位置(2分)(3)触诊震颤、心包摩擦感(2分);①震颤:用手掌或手掌尺侧小鱼际肌平贴于心前区各个部位,以触知有无微细的震动感(1分)。
②心包摩擦感:用上述触诊手法在心前区胸骨左缘第4肋间触诊。
或说出如何能使触诊满意的条件(前倾位、收缩期、呼吸末、摒住呼吸(1分)。
)12、心脏间接叩诊(7分)(1)叩诊手法、姿势正确(2分);以左手中指为叩诊板指,平置于心前区拟叩诊的部位。
或被检查者取坐位时,板指与肋间垂直,当被检查者平卧时,板指与肋间平行。
(2)心脏叩诊顺序正确(2分);①先叩左界,后右界,由下而上,由外向内。
左侧在心尖搏动外2~3cm处开始叩诊,逐个肋间向上,直至第2肋间(1分)。
②右界叩诊,先叩出肝上界,然后于其上一肋间由外向内,逐一肋间向上叩诊,直至第2肋间(1分)。
(3)叩出正常心浊音界,并能在胸廓体表量出心浊音界(3分)。
叩诊手法同前,自左侧心尖搏动外2-3cm处开始叩诊,由外向内闻及由清变浊时作出标记,并测量其与胸骨中线垂直距离,再逐一肋间向上叩诊直至第二肋间,将其标记点画成连线。
右侧方法同上,将心浊音界标记点画成连线。
正常人心相对浊音界:右界(cm)肋间左界(cm)2-3 Ⅱ 2-32-3 Ⅲ 3.5-4.53-4 Ⅳ 5-6Ⅴ 7-9(左锁骨中线距胸骨中线为8-10cm)评分办法:①方法和结果正确正确(3分)。
②方法和结果基本正确(2分)。
③方法和结果基本正确,画出心浊音界不正确(1分)。
13、心脏听诊(7分)(1)能正确指出心脏瓣膜各听诊区(3分);二尖瓣区: 位于心尖搏动最强点,第五肋间左锁骨中线稍内侧;肺动脉瓣区: 胸骨左缘第二肋间。
