神经内神经束膜瘤影像学表现
胃神经鞘瘤影像表现(修改后)
术后病理图片
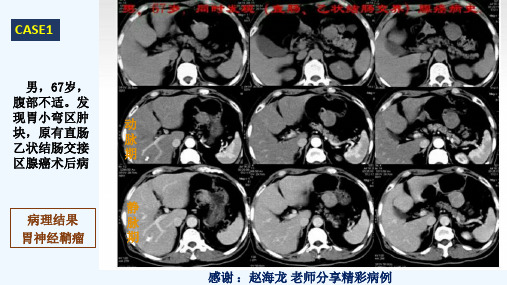
CASE5
女性、 54岁 系柏油样便2天,伴呕血1天
影像表现:胃体大弯侧外生性软组织密度肿块,边缘光整,界限清晰,胃粘膜完整, 增强后肿块呈渐进性中等程度强化,内无坏死及钙化; 术后病理:粘膜下至肌壁间梭形细胞肿瘤,结合免疫表型,符合神经鞘瘤。
鉴别诊断一
胃间质瘤 F,68岁 胃部不适,胃镜发现 胃小弯区局部隆起, 黏膜下占位。 平扫等密度结节,边 界清楚;动脉期中心 区斑点状强化;静脉 期及延迟期病变呈逐 渐填充样强化
胃平滑肌瘤 胃小弯肌壁间肿块 ,平扫呈均匀等密 度(相对肌肉密度 )团块,增强后轻 度强化与肌肉强化 接近(弱于神经鞘 瘤强化),边界清 楚,胃黏膜完整
感谢 :赵海龙 老师分享精彩病例
• 胃平滑肌瘤,男女发病率相等,40-60岁多见,好发于贲门,多 向腔内生长,增强扫描轻度强化与肌肉强化接近,静脉期CT值< 65Hu。
• 免疫组化:CD117、CD34和S-100均阴性,desmin和SMA阳性者。
鉴别诊断三
外生性胃癌
• 好发于年龄50-60岁,发 生黏膜层,但主要向胃 壁浆膜侧生长、蔓延, 而突出于胃外腹腔,临 床较为罕见。
• 临床表现:症状出现晚 ,腹痛、腹胀、腹部包 块、消化道出血,消瘦 等症状
影像表现
CT表现
• 好发于胃体部,胃底少见,以单发、腔外生长为主。 • 胃神经鞘瘤多呈类圆形或椭圆形,边缘清晰,一般直径小于5cm,坏
死、钙化较少,密度均匀为主,较肌肉密度低 ;可见粘膜下溃疡, 肿块体积稍大;巨大病变可表现为分叶状、哑铃状等改变。 • 增强扫描肿瘤呈渐进性强化。 • 偶可见增大淋巴结,但多为反应性增生,不能作为恶性胃神经鞘瘤 的诊断依据。 • 当肿瘤较大、形态不规则,与邻近脂肪界限不清 ,坏死明显时要考 虑恶变可能。
神经纤维瘤病的MR影像特点分析
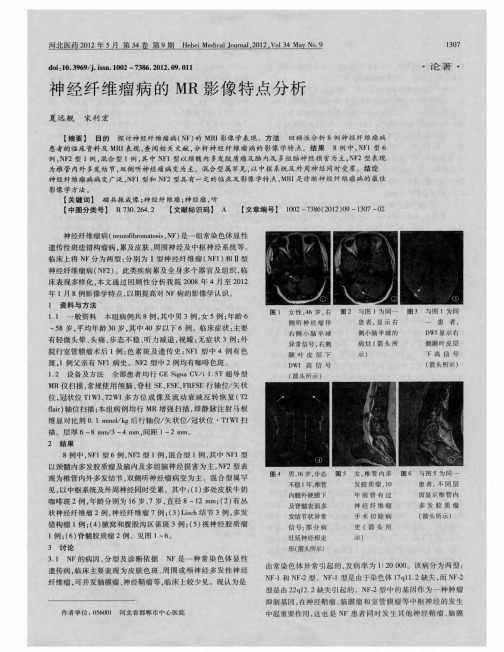
3.2.2 NF2型的 MR表现 :①脑神经鞘瘤 :神经鞘瘤可发生在 第 Ⅲ.Ⅻ对脑 神经 ,最 常见 于听神 经 ,其次 为三 叉神 经 ,表 现为 桥小 脑脚 区边 界清楚肿块 ,大 小部对 称 ,伴有 双侧 听神经 不 同 程度增粗 ,T1WI低信号 ,T2WI高信号 ,增强扫描 明显不均匀强 化 ;本组 1例属于典型此亚型 。② 其他颅 神经瘤 :表现 为受 累 神经呈结节样或梭形增 粗 ,信号基 本 同听神经 瘤 ,增强后 明显 强化 。本组 1例可见 左侧 动眼神经 、双侧 三叉神 经 ,双侧听神 经增粗 ;同时可见脑 内双 侧额 叶及左侧 岛 叶皮 层下 白质 、左侧 苍 白球及尾状 核头 部肿 胀 ,见 局灶 性稍 长 信 号 ,双侧 内听 道 、椎旁、双侧颈动脉鞘 内、右侧胸 廓入 口处 、右侧臂丛 神经 区、 右侧后纵 隔多发结节 ,增 强扫描 明显 强化 ,颈髓 内髓 外硬膜 下 多发结 节 ,并有上唇 肿胀 ,右侧 硬腭局 部脂 肪信 号消失 。此 病 例同时具备了 NF1型及 NF2特征 表现 ,临床 归为混 合型 图 8。 ③多发脑膜瘤 :可发生 于颅 内任何 位置 ,常与硬 脑膜呈 宽基底 相连 。也可发生于脑室 内。其 信号特 点与脑膜 瘤一 样 ,T1WI、 T2WI上均 为等信 号 ,增 强时 明显 均 匀强 化 。④ 椎 管 内病 变 : 包 括 髓 内室 管 膜 瘤 、多 发脊 膜 瘤 和 多发 神 经 根 膨 胀 性 雪 旺 氏 细 胞瘤 。由于邻近神经根肿瘤的压迫侵蚀 ,骨表 面可出现 凹凸不 平 ,椎间孔扩大 ,椎体 后缘 弧形 凹陷 以及椎 弓根 间距增 宽。本 组 1例 NF2型可见部分病灶呈沿神经根向椎管外走形 。 。
l308
可北 医药 2012年 5月 第 34卷 第 9期 Hebei Medical』 20 至:
听神经瘤与三叉神经鞘瘤的影像诊断与鉴别诊断

CN VIII-位听神经(前庭蜗神经)前庭神经-平衡觉蜗神经-听觉入颅内耳门内耳门入脑延髓脑桥沟外侧部伴前庭神经终止前庭神经核群和小脑蜗神经蜗腹背侧、背侧核CN V-三叉神经眼神经(V1)上颌神经(V2) 下颌神经(V3)入眶/ 出颅经眶上裂入眶经海绵窦外侧壁,经圆孔出颅,进入翼腭窝上部,经眶下裂入眶穿卵圆孔出颅分支额神经、泪腺神经、鼻睫神经眶下神经、上牙槽神经,颧神经、翼腭神经耳颞神经、颊神经、舌神经、下牙槽神经、咀嚼肌神经•Meckel腔:呈半月形或卵圆形,位于颞骨岩尖部前方、海绵窦后部外下方。
•颅后窝伸向颅中窝后内侧部的硬脑膜隐窝,向后经腔口与桥小脑角池相通。
•Meckel腔内含三叉神经节、神经纤维及脑脊液。
•长轴在横断位朝向前内,冠状位朝向内上,呈对称八字形,矢状位呈C字形。
概述•又称前庭神经鞘瘤,主要起源于内听道前庭神经鞘膜施万细胞的良性肿瘤。
•约占颅内肿瘤的6%-9%,占桥小脑角区肿瘤80%-90%。
•听神经瘤在瘤体增大过程中逐渐压迫周围重要结构,包括听神经、面神经、三叉神经、外展神经、后组颅神经、小脑、脑干等,从而产生相应症状。
分型按照单发或多发分型:散发性听神经瘤与神经纤维瘤病Ⅱ型(NF2):•散发性听神经瘤:无家族史和遗传性,肿瘤为单侧孤立性,约占听神经瘤的95%,多见于成人。
•NF2:为常染色体显性遗传性疾病,多表现为双侧听神经瘤,可伴多发性脑膜瘤、颅内肿瘤和脊柱肿瘤为特征,约占听神经瘤的5%,发病年龄较早,青少年和儿童期即可出现症状。
NF2诊断标准•双侧听神经瘤。
•NF2家族史伴一侧听神经瘤,或伴发两处下列病变:脑膜瘤、脊髓室管膜瘤、神经纤维瘤、神经鞘瘤、晶状体后囊混浊。
•单侧听神经瘤,伴发两处下列病变:脑膜瘤、脊髓室管膜瘤、神经纤维瘤、神经鞘瘤、晶状体后囊混浊。
•多发脑膜瘤(≥2处)伴一侧听神经瘤,或伴发两处下列病变:脑膜瘤、脊髓室管膜瘤、神经纤维瘤、神经鞘瘤、晶状体后囊混浊。
中枢神经系统疾病影像诊断
三、垂体腺瘤
(一)临床与病理 1 、分为有功能性和无功能性。 2、 属脑外肿瘤,包膜完整,与周围组织
分界清楚。可向上生长突破鞍隔。 3、 较大肿瘤可发生中心坏死或囊变。偶
可钙化。 4、临床有压迫症状和内分泌亢进症状。
(二)影像学表现:
1、X线:蝶鞍扩大,前后床突骨质吸收、破坏 ,鞍底下陷。 2、CT:
平扫CT 5 软组织窗
平扫CT 6 软组织窗
平扫 骨窗
平扫 骨窗
平扫 骨窗
平扫 骨窗
增强 ①脑实质 ②血管 ③颅内其他结构
(1)内外板、气体 T1WI低或无,T2WI 低或无 。
(2)脑血管 T1WI和T2WI均呈低 信号。
T2W (3)脑脊液T1WI低 T2WI 高I 信号
2、CT平扫显示鞍区囊性病变,可有钙 化。肿瘤囊壁及实性部分可强化。
六、转移瘤
(一)临床与病理
1、肿瘤发生脑转移的频率由多到少依次为: 肺癌、乳腺癌、胃癌、结肠癌、肾癌、甲 状腺癌。
2、幕上多见,多位于皮髓质交界区。 3、肿瘤与正常组织分界清楚,常发生坏死、
囊变和出血,少数发生钙化。 4、小病灶大水肿。 5、肿瘤血供丰富。 6、头痛、恶心、呕吐、共济失调、视神经水
2、临床表现: (1)好发于中年人。 (2)桥小脑角综合征。 (3)高颅压。
(二)影像学表现
1、肿瘤居岩骨后缘,以内耳道为中心,类圆形或 半圆形。
2、常伴有内耳道扩大。 3、CT上多为等密度,也可为低密度、高密度和混 杂密度。
4、肿瘤较大时,有占位征象。 5、增强扫描,实性部分明显强化。
听神经瘤CT
3
学习难点
1.中枢神经系统影像检查方法 2.中枢神经系统正常及异常影像学表现(
神经纤维瘤病的MRI表现

神经纤维瘤病的MRI表现*导读:神经纤维瘤病是一种源于多系统神经嵴损害的常染色体显性遗传病,是神经皮肤综合征的一种,临床上少见。
……(1)NF21型的MRI表现在NF中胶质瘤好发于视束,其次是脑干、下丘脑、脊髓。
①视神经胶质瘤:累及一侧视神经或双侧视神经和视交叉,表现为T1W I低信号, T2W I高信号,Gd2DTPA增强部分强化。
②其他脑实质胶质瘤:表现为T1W I低, T2W I高信号,不同于周围水肿的轻度不均匀高信号,有占位效应。
③T1W I基底节区高信号病变:常常累及苍白球、双侧内囊等对称部位,占位效应不明显、有水肿或Gd2DTPA增强表现。
有人认为此系该区域具有异常雪旺氏细胞和/或黑色素沉积,发生神经嵴衍生物异常移动引起。
④T2W I高信号的白质病变:表现为T2W I白质内高信号病灶,无占位效应,神经功能尚可,多见于小脑脚,脑干。
在T1W I上表现为等信号,一般较难发现,但在注射Gd2DTPA后强化不明显,与脑实质内胶质瘤的区别在于胶质瘤有占位效应,T1W I 上为低信号。
⑤脊髓表现:髓内小错构瘤、星形细胞瘤,表现为髓内的异常信号占位影,局部脊髓增粗,病变呈T1W I低信号、T2W I高信号影,边界清晰或不清晰,增强扫描时可无明显强化,有轻度条片状强化或呈明显强化;椎管内神经纤维瘤多位于髓外硬膜下腔,表现为圆形或类圆形异常信号占位,T1W I为等或低信号,T2W I为等信号,增强扫描呈明显均匀强化,脊髓可受压,可沿一侧椎间孔向椎管外生长,导致一侧的压迫性骨吸收致使椎间孔扩大。
(2)NF22型的MRI表现:①双侧听神经瘤:大多数听神经瘤表现为以内听道为中心的占位病变,与岩骨呈锐角,其边界清楚。
在T1W I为低、等信号,T2W I为不均匀高信号,增强时不均匀强化。
本组2例NF22型病例均属于该亚型。
②其他颅神经瘤:表现为受累神经呈结节样或梭形增粗,信号基本同听神经瘤,增强后明显强化。
③多发脑膜瘤:可发生于颅内任何位置,常与硬脑膜呈宽基底相连。
神经系统影像学检查

4. 颅脑损伤
5. 脑变性疾病
6. 脊髓、脊柱疾病
早期CT显示不明显,晚期可表现为不同部位的萎缩:大脑、小脑、脑干、局限性皮质或基底核萎缩
(一)各种磁共振成像技术介绍
1. 磁共振平扫及增强扫描
2. 磁共振血管成像(MRA)以及磁共振静脉血管成像(MRV)
(1) T1加权像(T1 weight imaging,T1WI)可清晰显示解剖细节(2) T2加权像(T2 weight imaging,T2WI)更有利于显示病变(3) 液体衰减翻转恢复序列(fluid-attenuated inversion recovery,FLAIR)是一种脑脊液信号被抑制的T2加权序列,由于抑制了脑室及脑裂内的脑脊液信号,FLAIR成像可以更加清晰地显示侧脑室旁及脑沟裂旁的病灶,对于脑梗死、脑白质病变、多发性硬化等疾病敏感性较高
CT平扫未见病灶
CTP示左侧基底核区较大范围CBF下降(箭头所示蓝色区域)
发病2小时脑梗死患者CT、CTP、CTA
CTP示左侧基底核区CBV下降(箭头所示蓝色区域),范围明显小于CBF下降区域,提示存在缺血半暗带
CTP示整个左侧大脑中动脉供血区TTP延长
CTA示左侧大脑中动脉M1段血流中断
发病2小时脑梗死患者CT、CTP、CTA
(二)脊柱X线检查
(一)全脑血管造影术
1. 适应证颅内外血管性病变,例如动脉狭窄、侧枝循环评估、动脉瘤、动静脉畸形、颅内静脉系统血栓形成等;自发性脑内血肿或蛛网膜下腔出血病因检查;观察颅内占位性病变的血供与邻近血管的关血倾向或出血性疾病者;严重心、肝或肾功能不全者;脑疝晚期、脑干功能衰竭者
1. 脑梗死
(1)超急性期:发病12小时内,血管正常流空消失,T1WI和T2WI信号变化不明显,但出现脑沟消失,脑回肿胀,灰白质分界消失,DWI可出现高信号(2)急性期:发病后12~24小时,梗死灶呈等T1或稍长T1、长T2信号,DWI可高信号(3)起病后1~3天:长T1、长T2信号,DWI高信号,出现水肿和占位效应,可并发梗死后出血(4)病程4~7天:水肿及占位效应明显,显著长T1、长T2信号,DWI信号开始降低(5)病程1~2周:水肿及占位效应逐渐消退,病灶呈长T1信号,T2信号继续延长,DWI信号继续降低,T2WI信号强于DWI信号(6)2周以上:由于囊变与软化,T1与T2更长,边界清晰,呈扇形,出现局限性脑萎缩征象,如脑室扩大、脑沟加宽
神经纤维瘤病的影像表现

• 呈等T1信号,无占位效应,周围没有水肿, 增强后没有强化
• 约有60~70%(各个研究组的患者年龄不 同,成像技术不同,这个数值也有差别)
的NF1患儿可见到T2H。有些研究称之为错 构瘤或“UBOs”(unidentified bright objects)
• 可能终生不会改变其生长方式
• 非对称性、弥漫性生长,体积较小,边界 不清,无明确占位效应
• 儿童早期发病。偶尔引起疼痛或功能障碍, 不过伴有巨大肿瘤的患者会产生疼痛或功 能障碍
• MR上病变呈边界清晰、信号不均匀的等T1 长T2信号,增强后呈明显不均匀强化
• 2:外移性PNF:多结节、大小不等、表面 光滑、边界清晰、有占位效应。主要沿着 神经走行,呈结节及簇状生长的肿瘤结节 结构多呈“靶状”不均匀强化。
神经纤维瘤病I型的眶面部MRI 表现
• 神经纤维瘤病是一种神经嵴细胞分化异常 的原发性疾病。临床上分为2型
• I型称之为Von Recklinghausen病,占绝大 多数,约为II型的10倍,主要是表现为皮 肤色素斑和皮肤及周围神经纤维瘤
• II型累及中枢神经系统
• NF1型为常染色体显性遗传,临床表现差异 较大,约有半数病例有阳性家族史,另一 部分为散发或单发病例。一般认为是显性 基因突变所致
• T2H不伴有相应的局灶性经功能缺陷,成年 后逐渐减少、消失
• 最常发生于基底节、脑干、丘脑、海马、 视束和小脑,少部分位于脑白质内
• 病理:这些T2H是由髓鞘成熟异常引起的海 绵状脑白质变性构成 海绵状脑白质变性是由异常的髓鞘成熟所 致
• 髓鞘内多发异常空泡,间隙内充满液体, 大小从5-100um
中枢神经系统影像学诊断

➢ 信号
T1WI T2WI T2WI-FLAIR
低信号 高信号 低信号
aa
ba
ca
脊髓空洞
二、脊髓疾病
(五)椎管内血管畸形
X线:DSA检查能显示脊髓AVM供血动脉的起源、畸形血管团及引流静脉走向
CT:增强检查病变血管呈迂曲条状、团块状强化,CTA检查可显示AVM全貌
MRI
➢ 普通检查:T1WI低信号,T2WI高信号 ➢ 增强检查:点状、斑片状或弥漫脑回状强化,也可无强化
病毒性脑炎
一、颅脑疾病
(五)脱髓鞘疾病——多发性硬化
CT
➢ 平扫:多灶性低或等密度区,多无占位效应 ➢ 增强检查:活动期病灶有强化,慢性期则无强化
MRI:症状体征的空间多发性和病程的时间多发性是其主要特点
脑脓肿
结核性脑膜脑炎
CT
➢ 结核性脑膜炎:脑池内高密度渗出,可钙化;增强扫描后脑膜线样或结节状强化 ➢ 脑结核球和结核性脑脓肿:平扫为等或低密度灶;增强扫描呈结节状或环形强化
MRI
➢ 结核性脑膜炎:脑底池结构不清,T1WI及T2WI均呈高信号;增强同CT ➢ 脑结核球和结核性脑脓肿:T1WI呈略低信号,T2WI呈混杂信号;增强同CT
脑脓肿
CT
➢ 急性炎症期 平扫:大片状密度,边缘模糊 增强检查:无强化或不规则斑点状、脑回样强化
➢ 化脓坏死期 平扫:低密度区内出现更低密度坏死灶 增强检查:轻度不均匀性强化
➢ 脓肿形成期 平扫:等密度环,内为低密度并可有气泡影 增强检查:脓肿壁环形强化,完整、光滑、均匀
脑脓肿
MRI
脑脓肿
➢ 急性炎症期 平扫:稍低T1信号,稍高T2信号,边缘模糊 增强检查:无强化或斑点状强化
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
神经内神经束膜瘤影像学表现
女,18岁,因右上肢进行性麻木无力2年就诊。
图 1,MR显示右侧臂丛神经分支呈局限性梭形膨大(黑色箭头所示),T1WI呈低信号,其下方右侧锁骨下动脉轻度受压(白色箭头所示)
图 2,STIR显示病变呈高信号
图 3,增强扫描,膨大的神经呈明显强化
图4,术中图片显示臂丛神经下干局部梭形膨大(短箭头所示),其上方臂丛神经上干及其分支正常(长箭头所示),星号所示为锁骨
图 5,病理切片HE染色显示梭形的神经束膜细胞呈同心圆状围绕退变的轴突和少量施万细胞形成特征性的“洋葱头”样结构
病例诊断:神经内神经束膜瘤
讨论
周围神经由神经外膜、神经束膜和神经内膜三种膜成分包绕中间的神经纤维组成,神经外膜是包绕在周围神经最外面的一层膜样结构,其内包含多条神经纤维束,神经束膜包绕每束神经纤维,每束神经纤维又由多根神经纤维被神经内膜包绕。
神经束膜瘤是一种较少见的起源于神经束膜细胞的良性神经源性肿瘤,通常分为两类,一类是神经内神经束膜瘤,与神经粘连,另一类是来源于软组织的神经束膜瘤,常与周围神经无直接关系。
神经内神经束膜瘤非常少见,生长十分缓慢,常累计单个神经。
发病年龄跨度较大,有文献报道其相对好发于青少年,女性略多于男性,四肢周围神经均可发生。
MR表现为外周神经束局部呈对称性梭形膨大,边界清楚,信号均匀,呈长T1长T2信号,增强扫描呈明显强化。
其内囊变坏死少见。
由于该肿瘤少见,其影像学特征有时与发生于周围神经其他良性肿瘤如神经鞘瘤、神经纤维瘤难以鉴别,但当肿瘤呈对称性梭形改变时还应考虑到神经束膜瘤的可能。
组织学光镜检查显示,梭形的神经束膜细胞围绕雪旺细胞鞘,伴或不伴变性的中央轴突的增殖,从而形成同心性增殖。
其纵剖面显示纤维呈粗糙增厚的表现,而横断面上神经束膜细胞围绕每一个单独的神经纤维,呈现特征性涡旋纹样表现。
神经束膜瘤形成的涡旋纹与雪旺细胞形成的涡旋纹类似,所以就将其称为假洋葱球茎样表现,为神经内神经束膜瘤的特征性表现。
免疫组化提示神经束膜细胞的上皮膜抗原(EMA)表达。
由于神经内神经束膜瘤的病例较少,其治疗方案仍未达成统一。
对于神经内神经束膜瘤,单纯行活组织检查、手术切除后进行神经修复或仅行手术切除不予神经修复等各种报告均有。
编辑 | 巩涛
责任编辑 | 黄蓓蓓
参考文献:
MRI of intraneural perineurioma of the brachial plexus. Radiol Case Rep.2012 7(1):649。
