脑膜刺激征操作规范与评分标准
临床脑膜刺激征病例分享、诊治思路、不同脑膜炎鉴别要点、脑膜刺激征阴性临床意义及要点总结

临床脑膜刺激征病例分享、诊治思路、不同脑膜炎鉴别要点、脑膜刺激征阴性临床意义及要点总结病例分享青年男性,头痛7 天患者30 岁,7 天前无明显诱因出现双颞侧持续性头痛,伴头部闷胀感,咳嗽时加重,伴头晕、恶心呕吐,呕吐后头痛症状有所减轻。
就诊于外院,测血压最高180/110 mmHg。
住院期间给予布洛芬止痛,降压治疗(具体不详),用药后头痛未缓解,为求进一步诊治遂来我院。
患者4 年前体检发现血压升高;2 周前咽痛,自行服用阿莫西林症状缓解。
否认其他病史。
入院查体:体温36.7℃,血压125/78 mmHg;体型肥胖;余心肺腹查体未见明显异常;神经系统查体未见明显异常。
辅助检查:颅脑 + 胸部CT 平扫未见明显异常;颅脑MR 平扫未见明显异常(图1);脑电图:大致正常。
图. 头颅 MRI + MRA 检查完善腰椎穿刺脑脊液化验结果(见表1);血常规白细胞计数11.04 ×10^9/L,血沉、CRP、生化、凝血等正常;病毒全套TORCH:风疹病毒抗体IgG 11.1 IU/mL,巨细胞病毒抗体IgG 481.3 AU/mL,单纯疱疹病毒I 型IgG 516.9 AU/mL;IgM 值正常,提示存在既往感染,无现症感染。
真菌D 葡聚糖+ 半乳甘露聚糖未见明显异常。
表1. 患者治疗前后脑脊液变化诊治思路治疗经过:入院后的腰穿结果证实有颅内感染,考虑病毒感染可能性大。
予更昔洛韦250 mg,q12h 抗病毒,甘露醇降颅压治疗,患者头痛逐渐减轻。
出院后继续服用伐昔洛韦300 mg/次,2 次/天抗病毒治疗,建议患者10 天后复查腰穿。
诊疗思路:根据以上病历资料,基本排除脑出血、蛛网膜下腔出血、颅脑外伤等;血压基本正常,可以排除高血压性头痛;询问患者无紧张焦虑情绪,睡眠欠佳可能由头痛引起,且头痛性质不典型,暂不考虑紧张性头痛、偏头痛等。
患者 2 周前有咽痛病史且急性起病,白细胞增高,考虑颅内感染可能性大。
脑膜刺激征

脑膜刺激征:(7分)⑴颈强直测试操作正确(3分)被检查者仰卧,颈部放松,检查者左手托被检查者枕部,右手置于前胸上部,以左手力量托起枕部作屈颈动作检查⑵ Kernig征测试操作正确(2分)被检查者仰卧,检查者抬起被检查者一侧下肢,使髋关节屈曲成直角后,当膝关节也在近乎直角状态时,检查者左手按住其膝关节,右手将被检查者小腿抬高至伸膝,正常人膝关节是伸达135度以上,若伸膝受阻,屈肌痉挛或疼痛为阳性。
⑶ Brudzinski征测试操作正确(2分)被检查者仰卧,双下肢伸直,检查者在右侧,右手按住被检查者胸前,左手托起其枕部,作头部前屈动作,观察双膝关节是否会有屈曲状锥体束病理反射(7分)⑴ Babinski征(2分)用竹签沿患者足底外侧缘,由后向前至小趾跟部并转向内侧,阳性反应为拇趾背伸,余趾呈扇形展开⑵ Oppenheim征(2分)检查者用拇指及示指沿被检查者胫骨前缘用力由上向下滑压,阳性表现为拇趾背伸,余趾呈扇形展开⑶ Gordon征(2分)检查时用手以一定力量捏压被检查者腓肠肌中部,阳性表现为拇趾背伸,余趾呈扇形展开⑷ Chaddock征(1分)用锐器竹签在被检查者外踝下方足背外缘,由后向前划至趾跖关节处,阳性表现为拇趾背伸,余趾呈扇形展开腹部听诊(7分)⑴听诊操作方法正确并能指出主要听诊部位(3分)①应将听诊器胸件置于腹壁上,全面听诊各区(1分)②顺序正确:左→右,上→下(1分)③能注意在上腹部、脐部、右下腹部及肝、脾区听诊(1分)⑵会听并能表述何谓肠鸣音正常、亢进、消失(2分)①能描述正常肠鸣音:每分钟4-5次(1分)②能描述肠鸣音亢进:每分钟10次以上且肠鸣音响亮、高亢(0.5分)③能描述肠鸣音消失:3-5分钟听不到肠鸣音(0.5分)⑶能听腹部血管杂音(动脉性和静脉性)(2分)①动脉性杂音听诊部位正确:常在腹中部或腹部一侧(1分)②静脉性杂音听诊部位正确:常在脐周或腹上部(1分)肝脾触诊(7分)⑴肝脏触诊(4分)①单手触诊:检查者将右手四指并拢,掌指关节伸直,与肋缘大致平行地放在被检查者右上腹部或脐右侧,估计肝下缘的方向,随被检查者呼气时,手指压向腹深部,再次吸气时,手指向上迎触下移的肝缘,如此反复进行中,手指不能离开腹壁并逐渐向肝缘滑动,直到触及肝缘或肋缘为止(2分)②双手触诊:检查者右手位置同单手触诊法,而左手托住被检查者右腰部,拇指张开,置于肋部,触诊时左手向上托推(2分)⑵脾脏触诊(3分)①检查者左手绕过腹前方,手掌置于左腰部,第7-10肋处,试将其脾从后向前托起,右手掌平放于上腹部,与肋弓大致成垂直方向,配合呼吸,以手指弯曲的力量下压腹壁,直至触及脾缘(1分)②当平卧位触诊不到脾脏时,嘱被检查者取右侧卧位,右下肢伸直,左下肢屈曲,此时用双手触诊法(1分)③临床上,常将脾肿大分为轻、中、高三度:深吸气时,脾缘不超过肋下2cm,为轻度;超过2cm至脐平线以上,为中度;超过脐水平线或前正中线则为高度肿大,即巨脾。
体格检查操作细则及评分标准(完整资料).doc

【最新整理,下载后即可编辑】一般情况及头颈部检查评分表一、目的通过视诊、触诊、叩诊、听诊四种基本方法的运用,收集具有重要价值的资料和征象二、实施要点1、观察头部外形、毛发分布、异常运动等;2、触诊头颅;3、视诊双眼及眉毛;4、分别检查左右眼的近视力(用近视力表);5、检查下睑结膜、球结膜和巩膜;6、检查泪囊;7、翻转上睑、检查上睑、球结膜和巩膜;8、检查面神经运动功能(皱额、闭目);9、检查眼球运动(检查六个方位);10、检查瞳孔直接对光反射;11、检查瞳孔间接对光反射;12、检查集合反射;13、观察双侧外耳及耳后区;14、触诊双侧外耳及耳后区;15、触诊颞颌关节及其运动;16、分别检查双耳听力(摩擦手指);17、观察外鼻;18、触诊外鼻;19、观察鼻前庭、鼻中隔;20、分别检查左右鼻道通气状态;21、检查上颌窦,有无肿胀、压痛、叩痛等;22、检查额窦,有无肿胀,压痛、叩痛等;23、检查筛窦,有无压痛;24、观察口唇、牙、上腭、舌质和舌苔;25、借助压舌板检查颊粘膜、牙、牙龈、口底。
三、注意事项1.应以病人为中心,要关心、体贴病人,要有高度的责任感和良好的医德修养。
2.检查过程中,应注意避免交叉感染。
3.医师应仪表端庄,举止大方,态度诚恳和蔼。
一般情况及前侧胸肺部检查评分表一、目的运用望诊、触诊、叩诊、听诊四种基本方法在胸廓及肺部的检查,收集具有重要价值的资料和征象二、实施要点1、暴露胸部;2、观察胸部外形、对称性、皮肤和呼吸运动等;3、触诊左侧乳房(四个象限及乳头);4、触诊右侧乳房(四个象限及乳头);5、用右手触诊左侧腋窝淋巴结;6、用左手触诊右侧腋窝淋巴结;7、触诊胸壁弹性、有无压痛;8、检查双侧呼吸动度;9、检查双侧触觉语颤;10、检查有无胸膜摩擦感;11、叩诊双侧肺尖;12、叩诊双侧前胸和侧胸;13、听诊双侧肺尖;14、听诊双侧前胸和侧胸;15、检查双侧语音共振三、注意事项1.应以病人为中心,要关心、体贴病人,要有高度的责任感和良好的医德修养。
体格检查参考评分标准

腹壁反射:检查时,患者仰卧,下肢稍屈曲,使腹壁松弛,然后用钝头竹签分别 沿肋缘下、脐平及腹股沟上的方向,由外向内轻划两侧腹壁皮肤。(2分) 口述提睾反射:竹签由下而上轻划股内侧上方皮肤,可引起同侧提睾肌收缩,睾 丸上提。(1分) 跖反射:患者仰卧,下肢伸直,检查者手持患者踝部,用钝头竹签划足底外侧, 由足跟向前至近小趾跖关节处转向踇趾侧,正常反应为足跖屈曲(即Babinski征 阴性)。(2分) 口述肛门反射:用竹签轻划肛门周围皮肤,肛门外括约肌收缩。(1分) 肱二头肌反射:被检者前臂屈曲,检查者以左拇指置于患者肘部肱二头肌腱上, 然后右手持叩诊锤叩击左拇指,可使肱二头肌收缩,前臂快速屈曲。(2分) 肱三头肌反射:被检者外展前臂,半屈肘关节,检查者用左手托住其前臂,右手 用叩诊锤直接叩击鹰嘴上方的肱三头肌腱,可使肱三头肌收缩,引起前臂伸展。 (2分)
态度、语言(告知)、动作
神经系统体格检查参考评分标准
查体前,爱伤意识。(2 分)
肌力 肌张力 共济运动
感觉功能
浅反射
深放射
阵挛 病理反射 脑膜刺激征
查体结束爱伤意识。(2 分)
神经系统体格检查参考评分标准
态度、语言(告知)、动作
嘱被检者作肢体伸屈动作,检查者从相反方向给予阻力,测试患者对阻力的克服 力量,注意两侧比较,包括上肢、下肢(2分)。 口述肌力分级:0级:完全瘫痪,测不到肌肉收缩。1级:仅测到肌肉收缩,但不 能产生动作。2级:肢体在床面上能水平移动,但不能抵抗自身重力,即不能抬离 床面。3级:肢体能抬离床面,但不能抗阻力。4级:能作抗阻力动作,但不完全 。5级:正常肌力(3分)。 检查时嘱被检者肌肉放松,检查者根据触摸肌肉的硬度以及伸屈其肢体时感知肌 肉 对被动伸屈的阻力作判断(2分)。 口述:肌张力增高:触摸肌肉,坚实感,伸屈肢体时阻力增加。肌张力降低:肌 肉松软,伸屈其肢体时阻力低,关节运动范围扩大(2分)。 1、指鼻试验:嘱被检者先以示指接触距其前方0.5m检查者的示指,再以示指触自 己的鼻尖,由慢到快,先睁眼、后闭眼,重复进行(2分)。 2.跟-膝-胫试验:嘱患者仰卧,上抬一侧下肢,将足跟置于另一下肢膝盖下端, 再沿胫骨前缘向下移动,先睁眼、后闭眼重复进行(2分)。 3、快速轮替动作:嘱患者伸直手掌并以前臂作快速旋前旋后动作,或一手用手掌 、手背连续交替拍打对侧手掌,共济失调者动作缓慢、不协调(2分)。 4、闭目难立征:嘱患者足跟并拢站立,双手向前平伸,若出现身体摇晃或倾斜则 为阳性。先闭目,后睁眼(2分)。 痛觉:嘱被检者闭目,用别针的针尖均匀地轻刺患者皮肤。注意两侧对称比较(1 分)。
神经系统体格检查评分标准

神经系统体格检查评分标准(100分)一、准备(2分)叩诊锤,音叉,手电筒,棉签,曲别针,眼底镜二、一般检查(10分)意识水平(3分):清楚,嗜睡,昏睡,浅昏迷,中昏迷,深昏迷智能状态(3分):记忆力,注意力,定向力,理解判断力,语言功能头颈部(2分):头、面、颈、头颈部血管杂音脊柱四肢(2分):畸形、活动受限、棘突有无压痛或叩痛三、颅神经(30分)嗅神经(1分)视神经(3分):视力、视野、眼底动眼、滑车和外展神经(8分):眼裂和眼睑、眼球运动和眼震、瞳孔三叉神经(2分):咀嚼肌、感觉、角膜反射面神经(4分):运动(面部是否对称、睁眼、闭眼、皱眉、示齿、鼓腮、吹哨等)前庭蜗神经(3分):听力检查、Rinne试验、weber试验舌咽、迷走神经(4分):是否吞咽困难、饮水呛咳、声嘶;软腭上抬;咽反射检查副神经(2分):转头、耸肩动作舌下神经(3分):伸舌,舌肌萎缩,舌肌震颤四、运动系统检查(13分)肌容积、肌张力(2分)肌力(5分):上肢试验,下肢试验共济运动(3分):指鼻试验、跟膝胫试验、闭目难立征不自主运动(2分):震颤、舞蹈样动作、手足徐动、扭转痉挛等步态(1分):偏瘫步态、截瘫步态、蹒跚步态、慌张步态、肌病步态、跨域步态等五、感觉系统检查(9分)浅感觉(3分):痛觉、触觉、温度觉深感觉(3分):运动觉、位置觉、振动觉复合感觉(3分):实体觉、定位觉、图形觉六、反射检查(30分)浅反射(6分):角膜反射、腹壁反射深反射(15分):肱二头肌反射、肱三头肌反射、桡骨膜反射、膝腱反射、跟腱反射、踝阵挛病理反射(6分):巴彬斯基征、奥本汉姆征、戈登征霍夫曼征(3分)七、脑膜刺激征(6分):颈强直、克尼格征、布鲁津斯基征。
技能操作考核标准

附件6单人徒手心肺复苏评价参照标准选手编号:得分:考官签字:心脏电除颤评价参照标准体格检查评分标准—神经系统检查选手编号:得分:考官签字:附件7单人徒手心肺复苏评价参照标准经鼻导管吸氧操作流程(氧气筒)一、准备(一)护士准备:着装整洁,洗手,戴口罩(二)用物准备:执行单,氧气表,氧气导管,2个治疗碗(1个内盛凉开水,1个内放置用纱布包好的通气管),湿化瓶(内盛1/2灭菌注射用水),棉签,手消毒凝胶,手电筒,碗盘,扳手必要时备胶布二、评估(一)患者病情,症状,意识状态,缺氧程度,合作程度(二)双侧鼻腔通气情况,有无鼻息肉,鼻中隔偏曲或分泌物阻塞等(三)评估环境。
三、操作步骤(一)查对医嘱,执行单(二)检查氧气表,氧气导管(三)备齐用物,携至床旁,查对床号,姓名,住院号,洗手,戴口罩(四)评估病人,说明目的,做好解释工作,评估环境(五)检查鼻腔通气情况,鼻腔粘膜(六)展示满筒标志及四防牌(七)吹尘,氧气表与氧气筒呈45°角上氧气表(八)用扳手拧紧氧气表(此时氧气表与氧气筒垂直)(九)检查氧气是否通畅(十)清洁鼻腔(十一)连接氧气导管,调节氧流量洗手(十二)确认氧气导管通畅(十三)将氧导管放入双侧鼻腔(1cm)(十四)将氧导管环绕双侧耳部,调节松紧度(十五)交代注意事项,针对性做健康宣教,爱护体贴病人(十六)整理用物,洗手(十七)记录用氧时间,氧气流量,病人反应。
四、停氧过程(一)核对医嘱单,执行单(二)查对床号姓名,了解病人缺氧改善情况(三)取下氧气管,关流量表(四)用纱布擦净口鼻分泌物(五)卸氧气管,关总开关,开氧气表开关,放净余气,关氧气表开关,卸氧气表(六)协助病人取舒适卧位,整理用物,洗手,记录停氧时间。
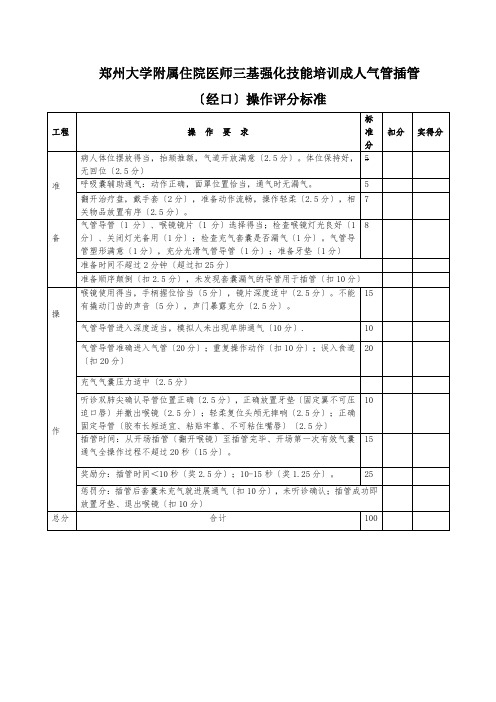
经鼻导管操作评分标准(氧气筒)成人气管插管(经口)操作流程一、摆放体位:病人取仰卧位,用抬颏推额法,以寰枕关节为转折点使头部尽量后仰,以便使镜片和气管在一条直线上。
二、加压去氮给氧:使用简易呼吸器面罩加压给氧,交予助手给病人吸100%纯氧2—3分钟,使血氧饱和度保持在95%以上,插管时暂停通气。
三基三严技能考试评分细则
2
5
5
5
一项不符合要求扣2分
未做不得分
少一样扣分
〔包括物品摆放有序〕
操
作
流
程
质
量
标
准
60分
举手示意计时开场
1.暴露腹部
通常在左髂前上棘与脐连线中外1/3处
2.消毒穿刺部位:范围不小于15cm,二遍以上
自内向外,螺旋消毒
3.观察3M胶带,确认有效期,翻开穿刺包外层
4.戴无菌手套
5.翻开穿刺包内层,观察指标卡,铺洞巾
6.测量各标记部位至前正中线间隔
举手示意操作完毕,停顿计时
5
5
20
5
15
10
5
一项不符合要求扣2分
缺少一项扣2分
一处不符合要求扣2分
一项不符合要求扣2分
一处不符合要求扣1分
一项不符合要求扣3分
终末
质量
标准
15分
1.操作纯熟,手法正确
以腕关节活动为主,富有弹性
2.帮助整理衣物,致谢
规定时间5分钟内完成〔提早完成不加分〕
3.自下而上,由外向内逐肋间叩心左界
从心尖搏动所在肋间叩至第二肋间
叩诊起始点不超过腋前线,每次挪动不超过1cm
叩至变音处翻转手指,用笔标记部位
4.叩出肝上界
沿右锁骨中线叩诊
5.自肝上界上一肋间自下而上
逐肋间叩心右界至第二肋间,每次挪动不超过1cm
叩至变音处翻转手指,用笔标记部位
最远处叩至胸骨右缘为止
8.再次进展叩诊,分辨叩诊音是否由浊音变为鼓音
9.嘱被检者平卧
举手示意操作完毕,停顿计时
10
10
5
10
10
执业医师考试临床技能实践考核评分标准

②水冲脉:检查方法是握紧被 检查者手腕掌面,示指、中指、 环指指腹触于桡动脉上,遂将 其前臂高举超过头部,有水冲 脉者可使检查者明显感知犹如 水冲的脉搏(1分)。
20
(3)射枪音检查,操作正确(2 分)。 枪击音:在外周较大动脉表面 (常选择股动脉),轻放听诊 器胸件可闻及与心跳一致短促 如射抢的声音。主要见于主动 脉瓣关闭不全、甲状腺机能亢 进。
(1)眼球运动检查方法正确(2分); 检查者置目标物,如棉签或手指尖, 于受检查者眼前30~40cm,嘱病人 头部不动,眼球随目标物方向移动, 一般按左、左上、左下,右、右上、 右下6个方向的顺序进行。
4
(2)对光反射(间接、直接)检查方法 正确(2分); ①直接对光反射是将光源直接照射被 检查者瞳孔,观察瞳孔变化(1分)。 ②间接对光反射是指光线照射一眼时, 另一眼瞳孔立即缩小,移开光线,瞳 孔扩大。间接对光反射检查时,应以 一手挡住光线,以防光线照射到要检 查之眼而形成直接对光反射(1分)。
40
心 脏 10、心脏视诊(7分) (1)心脏视诊方法正确(3分); ①被检查者仰卧位,暴露胸,检查者 在其右侧(1分)。 ②开始时检查者视线与被检查者胸廓 同高,观察心前区有无隆起及异常搏 动(1分)。 ③然后,视线逐步高于胸廓,全面观 察心前区(1分)。
41
(2)观察心前区隆起与凹陷、 心尖搏动、心前区异常搏动 三个主要内容) (1)腹部的体表标志:肋弓下缘、腹 上角、腹中线、腹直肌外缘,髂前 上棘、腹股沟、脐)及分区(4区 法、9区法)表述正确并能在腹部 指示(2分);
9
(4)腹股沟淋巴结检查(1分) 被检者平卧,检查者站在被检者右 侧,右手四指并拢,以指腹触及腹 股沟,由浅及深滑动触诊,先触摸 腹股沟韧带下方水平组淋巴结,再 触摸腹股沟大隐静脉处的垂直组淋 巴结。左右腹股沟对比检查。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
脑膜刺激征检查评价参照标准科室:姓名:得分
项目总分考核内容
应
得
分
实
得
分
评分细则
准备质量标准20分1.仪表端庄,衣帽整齐,佩戴胸卡
2.规范洗手
3.医患沟通:告知患者检查的必要性和注意事项,嘱患者四
肢放松
4.患者取去枕仰卧位,两下肢平伸
5
5
5
5
一项不符合要求扣1分
未做不得分
操
作流程质量标
准70分(举手示意计时开始)
1.颈部抵抗感检查:左手托住患者枕部,右手臵于患者胸
前,嘱患者放松,左手屈其颈部,感觉颈部阻力,观察面
部表情
2.布鲁津斯基征检查:再次用左手屈患者颈部,观察双下
肢是否屈曲
3.左侧克尼格征检查:将患者对侧下肢髋关节和膝关节分别
屈为90°,并将另侧下肢肢体平伸,将小腿上抬至135°,
感觉上抬阻力,观察面部表情,同时观察对侧下肢是否屈
曲
4.右侧克尼格征检查:将患者同侧下肢髋关节和膝关节分别
屈为90°,并将另侧下肢肢体平伸,将小腿上抬至135°,
感觉上抬阻力,观察面部表情,同时观察对侧下肢是否屈
曲
5.恢复正常体位
(举手示意操作结束,停止计时)
18
10
20
20
2
开始未举手示意扣1分
一项未作扣8分
一处不符合要求扣5分
一项未作扣8分
一项不符合要求扣8分
做不到不得分
结束未举手示意扣1分
终末质量标准10分1.操作熟练,手法正确
2.帮助患者整理衣物,致谢
3.报告体检结果
规定时间4分钟内完成(提前完成不加分)
5
2
3
动作僵硬扣3分
每超过10秒钟扣1分。
