腹泻病人登记表
腹泻病人采样登记表
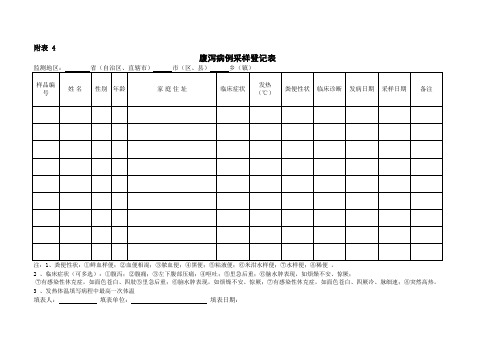
腹泻病例采样登记表
监测地区: 样品编号 姓名 省(自治区、直辖市) 性别 年龄 市(区、县) 家庭住址 乡(镇) 临床症状 发热(℃) 粪便性状 临床诊断 发病日期 采样日期 备注
注:1、粪便性状:①鲜血样便;②血便相混;③脓血便;④黑便;⑤粘液便;⑥米泔水样便;⑦水样便;⑧稀便 。 2 、临床症状(可多选):①腹泻;②腹痛;③左下腹部压痛;④呕吐;⑤里急后重;⑥脑水肿表现,如烦燥不安、惊厥; ⑦有感染性休克症,如面色苍白、四肢⑤里急后重;⑥脑水肿表现,如烦燥不安、惊厥;⑦有感染性休克症,如面色苍白、四厥冷、脉细速;⑧突然高热。 3 、发热体温填写病程中最高一次体温
填表人:
填
腹泻病例个案登记表

腹泻病例个案登记表病例类型:□门诊病例□急诊病例□住院病例1.一般情况1.1患者姓名:患儿家长姓名:1.2性别:(1)男(2)女1.3出生日期:年月日(阳历,若为阴历则在月份上加“1”)1.4年龄(月)1.5家庭住址:(1)城市(2)农村1.6联系电话:2.入院情况2.1发病日期:年月日2.2就诊日期:年月日2.3就诊前腹泻天数天,平均每天腹泻次。
2.4粪便性状(可多选)(1)水样便(2)米泔样便(3)粘液便(4)脓血便(5)洗肉样便(6)鲜血样便(7)黑便(8)其他2.5就诊前有无呕吐:(1)有(2)无(若无,则跳转至第2.7题)2.5.1 若有呕吐,则呕吐天,平均每天呕吐次2.5.2若有呕吐,呕吐物性状为:(1)胃内容物(2)水样(3)血性呕吐物2.6就诊前是否采用口服补液治疗?(1)是(2)否2.7就诊前是否有其他明显临床症状:(1)呼吸道症状(2)神经系统症状(3)其他(4)无2.8就诊时是否做过粪便常规检测(1)是(2)否(若否,则跳至第3.1题)2.8.1若做过粪便常规,则检测结果为:WBC RBC3. 样本信息采集3.1是否收集标本:(1)是(2)否(若“否”,则结束此表的调查)3.2收集标本日期年月日3.3该标本是否做过细菌分离:(1)是,结果见下一行;(2)否分离结果:①霍乱②伤寒副伤寒③细菌性痢疾④其他⑤阴性3.4标本采集前患者是否使用抗生素?(1)是(2)否填报人:调查日期:年月日填表说明:(1)出生日期:指患儿的阳历生日,如为阴历,则在阴历生日的月份上增加1,例:如果某患儿阴历生日为2009年5月23日,则在出生日期一栏应该填写:2009年6月23日。
如果只知道患儿的出生年月不清楚具体日期,则将该患儿的出生日期一律定为15日。
(2)年龄的计算方法:患儿的年龄指“月龄”,根据患儿的入院日期与出生日期之差计算得出,如未满一个月则年龄为0,如某患儿出生日期为2005年12月30日,而入院日期为2006年2月28日,则该患儿的年龄为1个月,如果该患儿的出生日期为2005年12月27日,则年龄为2个月。
腹泻病例一览表

腹泻病例一览表
编号 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 64 姓名 周富贵 方亚运 唐玉金 唐左秀 黄春梅 蓝秋慧 蓝海 李军恒 蓝勇 韦数壹 韦海军 谢福华 覃韦富 韦武恒 蒙良友 王菊琴 黄艳嫣 李思琦 刘梦竹 潘飞竹 韦芝美 农定健 蓝红利 覃丽娜 韦丽萍 李志新 区善禹 蒙小艳 黄寿乾 韦春艳 玉鹏 潘琪琦 性别 男 男 女 女 女 女 男 男 男 男 男 男 男 男 男 女 女 女 女 女 女 男 女 女 女 男 男 女 男 女 男 女 年龄 单位 年级 29 消防大队 24 消防大队 55岁 银峰屯 50岁 银峰屯 37岁 银峰屯 17岁 金伦中学 2 18 金伦中学 2 17 金伦中学 2 19 金伦中学 2 19 金伦中学 2 18 金伦中学 2 45 金伦中学 16 金伦中学 2 17 金伦中学 1 18 金伦中学 2 19岁 金伦中学 2 17岁 金伦中学 2 17 金伦中学 2 17 金伦中学 2 18 金伦中学 2 18 金伦中学 2 15 金伦中学 1 19岁 金伦中学 3 16 金伦中学 1 17 金伦中学 1 八桂监理咨询有限公司 45 八桂监理咨询有限公司 45 32 银峰屯 19岁 金伦中学 3 19岁 金伦中学 3 20岁 金伦中学 3 18岁 金伦中学 3 班级 发病日期 3.15 3.15 3.15 3.15 3.15 3.16 外宿 123大教室 3.15 123大教室 3.14 123大教室 3.15 3.15 外宿 123大教室 3.14 3.16 123大教室 3.16 410 3.14 3.16 外宿 3.14 外宿 201 3.14 301 3.14 201 3.15 201 3.14 301 3.16 308 3.14 105 3.16 309 3.15 408 3.15 3.15 207 3.16 3.16 105 3.17 107 3.15 105 3.17 208 3.15 宿舍 发病时间 腹泻(次/ 2014-3-15 8:00 4 2014-3-15 8:00 6 2014-3-15 14:00 7 2014-3-15 9:00 3 2014-3-15 20:00 3 2014-3-16 15:36 3 2014-3-15 18:00 3 2014-3-14 19:00 6 2014-3-15 14:00 7 2014-3-15 9:00 4 2014-3-14 20:00 4 2014-3-16 19:00 3 2014-3-16 22:00 3 2014-3-15 0:00 4 2014-3-16 2:00 6 2014-3-14 4:00 7 2014-3-14 5:00 3 2014-3-14 20:00 8 2014-3-15 9:00 9 2014-3-14 18:00 7 2014-3-16 18:00 4 2014-3-14 23:00 3 2014-3-16 8:00 4 2014-3-15 0:00 3 2014-3-15 0:00 4 2014-3-15 18:00 3 2014-3-16 2:00 4 2014-3-16 1:00 3 2014-3-17 5:20 3 2014-3-15 10:00 3 2014-3-17 6:00 3 2014-3-15 20:00 3 腹痛 0 0 1 0 1 0 0 0 0 0 0 1 0 0 0 1 1 1 恶心 1 0 1 1 1 1 0 1 1 1 1 0 1 1 1 1 1 1 1 1 1 0 0 0 0 0 0 1 1 0 1 呕吐 1 0 1 0 1 1 0 1 0 0 0 0 1 0 0 1 1 0 1 0 0 1 1 1 0 0 1 1 0 0 1 发热(≥37.5℃) 0 0 1 0 0 1 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 1 0 0 0 0 0 0 0 0
腹泻病人采样表

嵩县重点肠道病传染病监测——腹泻病人采样登记表一、一般情况1、监测年份:2、重点监测月份:3、监测医院名称:二、发病情况1、病例采样序号:2、病人姓名:3、性别:4、年龄:5、职业(1幼托儿童2散居儿童3学生4教师5保育员及保姆6餐饮食品业7公共场所服务人员8商业服务9医护人员10工人11农民工12农民13牧民14渔船民15海员及长途司机16干部职员17离退人员18家务及待业19不详20其他)6、现住址:7、发病日期:8、采样日期:三、临床症状A11、腹泻次数:(24小时内最多腹泻次数,≥3次)A12、发热:(1有2无9未登记) A121、最高体温:℃A13、腹疼:(1有2无9未登记)A14、腹胀:(1有2无9未登记)A15、呕吐:(1有2无9未登记)A16、脱水:(1有2无9未登记)A17、其他:(1有2无9未登记)B、大便性状B11、水样便:(1有2无9未登记)B12、稀便:(1有2无9未登记)B13、脓血便:(1有2无9未登记)B14、黏液便:(1有2无9未登记)B15、血便:(1有2无9未登记)B16、米泔水样便:(1有2无9未登记)C、食入可疑食物名称:D、临床诊断:四、实验室检测项目和结果1、样品采集:样本名称:2、采样前是否使用抗生素:1使用2未用3未登记3、霍乱弧菌:1检测0未检测检测结果:1检出0未检出4、志贺杆菌:1检测0未检测检测结果:1检出0未检出5、伤寒/副伤寒杆菌:1检测0未检测检测结果:1检出0未检出6、O157出血性大肠:1检测0未检测检测结果:1检出0未检出7、小肠耶尔森菌:1检测0未检测检测结果:1检出0未检出8、空肠弯曲菌:1检测0未检测检测结果:1检出0未检出9、沙门氏菌:1检测0未检测检测结果:1检出0未检出10、其他病原体:1检测0未检测检测结果:1检出0未检出11、实验室检测时间:12、采样者:采样单位:13、检验者:检验单位:。
腹泻病人个案调查表

腹泻病人个案调查表
姓名性别年龄职业家庭住址联系电话
主要症状体征,实验室检查结果与就诊经过
流行病学史:
生活史、接触史、共同就餐人员表现、
与患者接触情况
初步诊断
腹泻病人疫点建议采取的措施
一、人群方面:生活饮食起居2便、活动注意事项;
二、环境方面:水源管理、食品卫生、环境卫生(垃圾、污
水、地面、厕所与粪便管理);
三、生产生活
四、重点人群、重点地域
诊断明确后控制措施的调整意见
一、人群方面:生活饮食起居2便、活动注意事项;
二、环境方面:水源管理、食品卫生、环境卫生(垃圾、污
水、地面、厕所与粪便管理);
三、生产生活
四、重点人群、重点地域
关于工作报告
初步调查报告
进程报告
结案报告
工作总结。
海口市医疗机构腹泻病例每日零报告表

填报人: 审核人:
表1
海口市医疗机构腹泻病例每日零报告表
报告单位(盖章):报告时间: 年 月 日医疗机构名称当日源自发病例数累计病例数备注
每日腹泻3次以上、无发热、无腹痛、水样便病例数
其他腹泻病例数
每日腹泻3次以上、无发热、无腹痛、水样便病例数
其他腹泻病例数
合计
注明:1、本表7日报告累计病例数为11月1日至6日(已确诊为霍乱的门诊腹泻病例数除外)。
腹泻患者的护理常规及记录表

腹泻患者的护理常规一、护理评估1、病史:腹泻发生的时间、原因或诱因、大便的性状、次数和量、气味和颜色;有无腹痛及疼痛的部位。
有无里急后重、恶心、呕吐、发热等伴随症状及焦虑心理等。
2、身体评估:观察患者的生命体征、神志、尿量、皮肤弹性、营养状况、肠鸣音等情况。
3、实验室及其他检查:大便常规及培养。
注意监测血清电解质、酸碱平衡状况。
4、社会心理评估:患者的情绪及心理反应。
二、护理措施1、病情观察:严密监测患者生命体征、神志、尿量的变化;大便的性质、颜色及次数,及时留取标本送检。
疑有传染性疾病,应按隔离原则护理患者。
2、饮食护理:少渣、易消化的清淡流质、半流质饮食或软食,避免生冷、有刺激性或被污染的食物。
3、活动与休息:急性起病、全身症状明显的患者应卧床休息,注意腹部保暖。
4、用药护理:及时给予补液、抗感染及支持治疗,观察药物的疗效及不良反应。
5、肛周皮肤护理:排便后用温水清洗肛周,涂鞣酸软膏。
6、心理护理:关心体贴患者,使其身心舒适。
三、健康指导要点1、用药指导:遵医嘱用药,介绍药物的不良反应及表现等。
2、饮食指导:给予清淡流质及半流质饮食,恢复期选择细、软、烂、少渣、易消化、富含维生素C的食物。
3、预防感染:注意个人卫生,消毒餐具,防止交叉感染的发生。
四、护理评价经过治疗和护理,评价患者是否达到:1、腹泻及其伴随症状减轻或消失。
2、机体获得足够的热量、水、电解质和各种营养物质,营养状态改善。
3、生命体征正常,无脱水及电解质紊乱的表现。
五、注意事项1、注意观察肛周皮肤情况。
2、注意观察有无脱水、电解质紊乱的表现。
六、书写规范1)病重(病危)患者护理记录至少每天记录一次,病情变化以及护理措施和效果变化随时记录,病情应为护理所能观察的症状、体征的动态变化。
记录时间应当具体到分钟。
2)非病重(病危)患者护理记录按要求书写,项目包含日期、时间、观察记录内容、护士签名,分列显示。
可对护理所能观察的症状、体征、护理措施和效果记录,要求简洁、规范。
