肺功能检查指南——体积描记法肺容量和气道阻力检查
肺功能检查概述ppt

➢ 现在的诊断?
肺弥散功能检查
弥散功能生理
弥散的3个步骤
1. 气体分布 2. 弥散 3. 灌注
支气管舒张剂
吸入型短效 (如:沙丁胺醇、特布他林)
停用时间
4~6h
中效 (如:异丙托溴胺)
8h
长效 (如:沙美特罗、福莫特罗、噻托溴胺) 24h
口服型短效 (如:氨茶碱)
8h
长效 (如:缓释茶碱或长效2受体兴奋剂) 24~48h
支气管舒张剂吸入试验程序
1. 基础肺功能测定 2. 支气管舒张剂吸入 3. 吸入后20~30分钟重复测定肺功能 4. 比较吸药前后肺功能指标改变率
禁忌证
➢ 绝对禁忌症
➢ 对吸入诱发剂明确超敏 ➢ 基础肺通气功能损害严重
(FEV1<60%预计值或<1.0L) ➢ 不能解释的荨麻疹 ➢ 其他不适宜用力通气功能检查的禁忌证
禁忌证
➢ 相对禁忌症
➢ 基础肺功能呈中度阻塞(FEV1<70%预计值) ➢ 肺通气功能检查已诱发气道阻塞发生,在未吸入激发
剂的状态下FEV1即下降>20% ➢ 不能做好基础肺功能检查的受试者 ➢ 近期呼吸道感染(<4周) ➢ 妊娠、哺乳妇女 ➢ 正在使用胆碱酶抑制剂(治疗重症肌无力)的患者不
24h
其它
食物 (如:茶、咖啡、可口可乐饮料、巧克力)
6h
剧烈运动、冷空气吸入
2h
激发结果的定性判断
➢ 阳性: FEV1↓≥20% 气道反应性增高(AHR)
➢ 阴性: FEV1↓<15 % 排除影响气道反应性的因素
➢ 可疑阳性:FEV1↓15%-20% 无气促,喘息,复检(2-3周)
肺功能检查指南
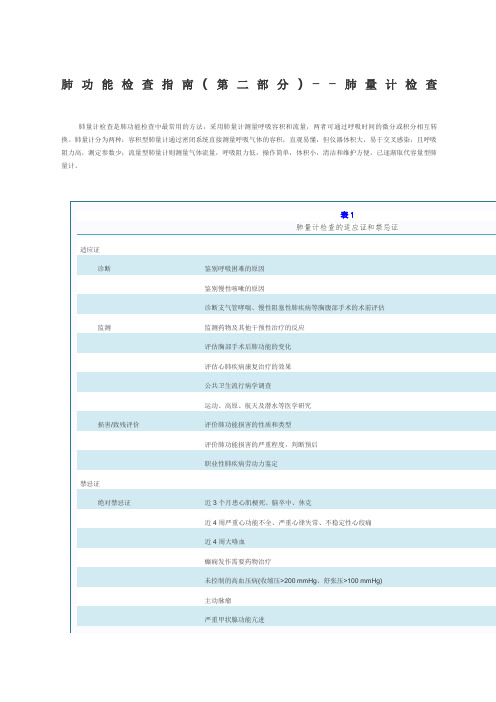
肺功能检查指南(第二部分)––肺量计检查肺量计检查是肺功能检查中最常用的方法,采用肺量计测量呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺量计分为两种:容积型肺量计通过密闭系统直接测量呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺量计则测量气体流量,呼吸阻力低,操作简单,体积小,清洁和维护方便,已逐渐取代容量型肺量计。
(一)肺量计技术标准见。
1.测试环境的校准:由于气体容积受环境温度、压力、湿度等因素的影响而变化,故肺量计检查时需将测试环境校准为生理条件,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=kPa)及饱和水蒸气状态(BTPS)。
若仪器已内置温度计和压力计,需确认其可靠性。
2.肺量计校准:是对实际测量值与理论值之间的误差进行校准。
用于校准肺量计的校准仪,常称为定标筒,须精确到总量程的±%。
校准时应确保肺量计与定标筒的连接无漏气、无阻塞。
若校准超出范围应及时查找原因,必要时请专业人员检修。
关键措施见。
容量计的质量控制:①每天检查是否漏气:封闭容量计的出口,给予≥ cmH2O(1 cmH2O=kPa)的持续正压,若1 min后容积减少>30 ml则存在漏气。
②每天用定标筒检查容积精确度,误差应≤±3%。
③每个季度检查容积线性,方法有2种,一种以1 L 容积递增,连续注入肺量计,如0~1、1~2、2~3、……、7~8 L;另一种初始容积以1 L递增,以3 L容积分次注入肺量计,如0~3、1~4、2~5、3~6、4~7和5~8 L。
比较相应的累积容积与实测容积的差异,若误差均符合容积精确性要求,则其容积线性可接受。
流量计的质量控制:①校准:每次启动流量计均需经定标筒校准,误差应≤±3%,校准后可获得一个校准系数。
流量计检查的结果是以传感器计量的数值乘以校准系数所得的。
②校准验证:每天都应用定标筒在~L/s范围内以不同流量进行校准验证,至少操作3次,误差应≤±3%。
体积描记肺功能仪的治疗标准

体积描记肺功能仪的治疗标准
体积描记肺功能仪(Body Plethysmography)是用于测量肺部容积和压力的设备。
它主要用于评估肺功能和诊断呼吸系统疾病,比如哮喘、慢性阻塞性肺疾病(COPD)等。
治疗标准通常不是直接与体积描记肺功能仪相关,而是根据测得的数据和患者的情况制定。
1. 测量参数:
* 总肺容积:包括功能残气量(FRC)、呼气末容积(ERV)、残余容积(RV)等。
* 特定容积和流速:如用力肺活量(FVC)、用力呼气容积第一秒(FEV1)、肺通气功能(DLCO)等。
2. 治疗标准:
* 根据诊断和评估结果:医生会根据测试结果和患者的病情制定个性化的治疗方案。
比如针对哮喘或COPD,可能采取药物治疗、物理治疗、呼吸康复等方法。
* 药物治疗:通常包括吸入类药物,如支气管扩张剂或激素,用于扩张气道或减少炎症反应。
* 物理治疗:如支气管扩张、呼吸肌训练等物理治疗手段,有助于改善肺功能和呼吸状况。
* 健康管理:包括戒烟、锻炼、合理饮食等,有助于改善整体健康状况。
3. 跟踪和监测:
* 定期随访和监测:患者需要定期进行肺功能测试,以跟踪病情变化,评估治疗效果,及时调整治疗方案。
治疗标准主要取决于诊断结果、疾病类型和患者病情。
基于体积描记肺功能仪所提供的数据,医生会制定合适的治疗方案,并进行长
期的跟踪和管理,以保障患者的肺部健康。
肺功能检查

肺功能检查规范【肺功能检查的应用范围】1.了解肺功能的基本状态,明确肺功能障碍的程度及类型,确定呼吸疾病的主要受损部位。
2.观察肺功能损害的可复性,判断疾病的预后,进行劳动能力鉴定,康复治疗,胸科手术前准备或其他外科领域术前肺功能的评估。
3.判定药物治疗的效果。
4.进行呼吸生理研究【肺容量】1.潮气容积(tidal volume,VT):平静呼吸时,每次吸入或呼出的气量,正常值约500ml。
2.残气容积(residual volume,RV):深呼气后,肺内不能呼出的残留气量,正常值:男性约1500ml,女性约1000ml。
3.深吸气量(inspiratory capacity,IC) :平静呼气后能吸入的最大气量,由VT+IRV组成,正常值:男性约2600ml,女性约1600ml。
4.肺活量(Vital capacity,VC) :最大吸气后能呼出的最大气量,由IC+ERV 组成,正常值:男性约3500ml,女性约2500ml。
5.功能残气量(functional residual capacity,FRC):平静呼气后肺内所含有气量,由ERV+RV组成,正常值:男性约2300ml,女性约1500ml。
6.肺总量(total lung capacity,TLC):深吸气后肺内所含有的总气量,由VC+RV组成,正常值:男性约5000ml,女性约3500ml。
【通气功能】1.每分钟静息通气量(minute ventilation,VE):是潮气容积与呼吸频率的乘积,正常值:男性约6700ml,女性约4200ml。
2.肺泡通气量(alveolar ventilation,VA):指通气量中进入肺泡部分的气量才能进行气体交换,也称为有效通气量。
3.最大通气量(maximal voluntary ventilation,MVV):指在单位时间内以尽快的速度和尽可能深的幅度进行呼吸所得到的通气量。
4.用力肺活量(forced vital capacity,FVC):吸气至肺总量位后以最大的努力,最快的速度作呼气肺活量。
肺功能检查指南概述及一般要求

肺功能检查指南概述及一般要求一、概述肺功能检查是运用呼吸生理知识和现代检查技术探索人体呼吸系统功能状态的检查。
临床上常用的检查包括肺容积检查、肺量计检查、支气管激发试验、支气管舒张试验、肺弥散功能检查、气道阻力检查及运动心肺功能检查等。
肺功能检查是临床上对胸肺疾病诊断、严重程度、治疗效果和预后评估的重要检查手段,目前已广泛应用于呼吸内科、外科、麻醉科、儿科、流行病学、潜水及航天医学等领域。
二、肺功能检查在我国的发展历程在我国,呼吸功能检查的研究与临床应用已有70多年历史。
1939年,蔡翘等首先报告大学生及中学生肺活量的检测。
195 1年,吴锦秀等检测了6 414名健康学生的肺活量。
1956年,吴绍青等发表了通气功能检查方法以及中国人通气功能的数据。
此后,吴绍青、张仲扬、汪士、高启文、何国钧、薛汉麟、王鸣歧、陈民孝、朱蕾、郑劲平等许多医学工作者对肺功能的研究和临床应用做了大量的工作。
1961年,吴绍青等编著了我国第一部肺功能检查的专著——《肺功能测验在临床上的应用》,对我国肺功能的研究和临床应用起到了很好的促进作用。
1992年穆魁津等编写了《全国肺功能正常值汇编》和《肺功能检测原理与临床应用》,2004年朱蕾等编写了《临床肺功能》,2007年郑劲平和陈荣昌编写了《肺功能学——基础与临床》;2009年郑劲平和高怡编写了《肺功能检查实用指南》,2010年赵立军和李强编写了《实用肺功能临床解读手册》,同年贺正一等编写了《简明临床肺功能检查与应用》,2012年周怡编写了《肺功能检查临床病例分析》等,这些肺功能专著的陆续出版进一步推动了我国肺功能检查的发展。
近30多年来,国内召开了多次肺功能学术专题会议。
1979年卫生部在杭州举办了“第一届全国肺功能学术讲座”,1986年《中华结核和呼吸杂志》与《解放军医学杂志》在杭州举办了“血气分析与肺功能座谈会”,1992年中华医学会呼吸病学分会肺功能学组和上海分会肺科学会在上海主办了“第三届全国肺功能学术交流会议”,1994年在天津召开了“第四届全国肺功能学术会议”,1997年中华医学会在西安召开了“第五届全国肺功能与呼吸监护学术会议”,2004年《中华结核和呼吸杂志》编委会在内蒙古包头市召开了“第六届全国肺功能(临床呼吸生理)学术研讨会”,2013年中华医学会呼吸病学分会肺功能专业组在广州召开了“全国肺功能学术会议",同时成立了中国肺功能联盟。
肺通气功能检查及临床意义讲解

4)用力呼气75%肺活量的瞬间流量(余 25% 肺活 量的最大呼气流量 , FEF75 V25)反映呼气末期流速指标数,V50、 V25 的下降反映有气道阻塞或小气道病 变等。
四、气速指数(AYI)
mvv % AVI 1 VC %
正常值为1左右,气速指数<1,表明阻塞性通气功能障碍 与气道阻力增加、肺泡弹性降低有关。气速指数>1,为限制 性通气功能障碍,主要肺扩张受限至肺活量百分比降低,但 混合性通气功能障碍,由于最大通气量百分比及肺活量百分 比均降低,气速指数可在正常范围,必须结合临床各项指标 考虑。
肺通气功能检查及临床意义
广西医科大学附属第四医院
肺的主要功能是气体交换。肺功能包括O2、 CO2交换,防御免疫和代射分泌等功能,现主 要介绍一下通气功能。
一、肺功能发展:
起初只能做VC,采用浮筒式肺量计,现在 根据各地经济情况,有浮筒,电子肺量计,体 积描记仪进行测定。但是就仪器方面来说,随 着不断更新,已由浮洞式肺量计发展到比较大 型肺功能仪,检查项目不断发展增多,如时间 肺活量,流速容量、肺顺应性、气道阻力、肺 泡膜弥散功能等。仪器密度也提高了,检查的 解释结果也比以前明确。几乎将外呼吸和内呼 吸中许多检查项目都能测定并付诸实现。
(二)肺通气量 定义:单位时间内进出肺的气量,显示时间与容量的关系,与 呼吸幅度、用力大小有关。是一个较好反映肺通气功的指标。 1、每分钟通气量(minute ventilatiom,VE):静息状态下每分 钟所呼吸的气量,即维持基础代谢所需的气量,正常值(男 性:6700ml 女性:4200ml)。 2、肺泡通气量(alveolar ventilation,VE):静息状态下每分钟 所吸入气能达到肺泡进行气体交换的有效通气量,为潮气量 (VT)与生理死腔量(CD)之差。 测定意义:当肺泡通气量不足时,可产生低氧血症,高碳酸血 症和呼吸性酸中毒,而肺泡通气过高则产生低碳酸血症和呼 吸性硷中毒。 3、最大通气量(MVV) 定义:以每分钟最快速度和最大幅度的深呼吸测得的通气量, 因多数病人不易耐受,故以12秒或15秒乘5或乘4得出每分钟 最大通气量。
肺功能检查指南
肺功能检查指南(其次部分肺量计检查肺盘计检查是肺功能检查中最常用的方法,采纳肺量计测信呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺能计分为两种∣2Λ456:容积型肺量计通过密闭系统直接测盘呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺应计则测量气体流窗:,呼吸阻力低,操作简洁,体积小,清洁和维护便利,已渐渐取代容量型肺量计4567n«1肺量计检查的适应证和禁忌证适应证诊断鉴别呼吸困难的缘由鉴别慢性咳嗽的缘由诊断支气管哮喘、慢性堵塞性肺疾病等胸腹部手术的术前评估监测监测药物及其他干预性治疗的反应评估胸部手术后肺功能的变化评估心肺疾病康旦治疗的效果公共卫生流行病学调查运动、高原、航天及潜水等医学讨论损害傲残评价评价肺功能损害的性质和类型评价肺功能损害的严峻程度,推断预后职业性肺疾病劳动力鉴定禁忌证肯定禁忌证近3个月患心肌梗死、脑卒中、休克近4周严峻心功能不全、严峻心律失常、不稳定性心绞痛近4周大咯血痛痫发作需要药物治疗未掌握的高血压病(收缩压>200 mmHg、舒张压>100 mmHg)主动脉瘤严峻甲状腺功能亢进相对禁忌证心率>120如min注:1 mmHg=0.133 kPa (一)肺量计技术标准145见表2。
气胸、巨大肺大疱且不预备手术治疔者孕妇鼓膜穿孔(需先堵塞患侧耳道后测定)近4周呼吸道感染免疫力低下易受感染者其他:呼吸道传染性疾病(如结核病、流感等)«2肺量计技术标准流量量指标指标测量范围与精确度(BTPS)时间(S)阻力回压程(L∕s)肺活歆(VC)范围:0.5〜8 L精确0T4 30度:±3%或±0.050L(取较大者)用力肺活量同VC 0-14 15 <1.5 cmH2O∙L-I-S-I(FVC)第1秒用力同VC 。
〜14 1 <1.5 cmH2O∙L-I-S-I呼气容积(FEV1)时间零点FEVI测盘起点一一由外推容积打算呼气峰值流精确度:上10%或0-14 - 在200、400、600 Umin 流量下,平均阻力应<2.5 CmH2O∙L —1∙s-1 S(PEF)+0.300 Us(取较大者)重复性:土5%或±0.150 Us (取较大者)瞬间流联(除精确度:±5%或。
肺功能
MVV
FVC FEV0.1
1.基础肺容积和肺容量测定
深 补 量 潮气 量
功 补呼
能 气容
残积
残 气 残气 气 量 容积
重点
四 积 四 量
基础肺容积(Basal Lung Volume)
是指不能再分割的最小容量单位,也就是说容 量是有两个以上的容积组成的。其大小随呼吸 运动和不同疾病不时在发生变化。
呼吸功能 肺容量 通气 换气
非呼吸功能 储血 过滤 代谢的功能
肺功能检查
肺通 容气 积功
换 气 功
血呼 其 液吸 他
力
测能
能
学
定
肺 通 气 量
肺 泡
气 V/Q 弥
体
散
通分
功
气布
能
量
血 气顺 分应 析性
气 道 阻 力
运 动 肺 功 能
肺功能检查的价值
➢ 评价呼吸生理功能的基本状况 ➢ 了解肺功能障碍的类型 ➢ 肺功能损害的程度和可变性 ➢ 预测疾病的预后 ➢ 劳动力鉴定 ➢ 手术前后肺功能评估,能否耐受手术 ➢ 判断药物疗效 ➢ 探索疾病的发病机制和病理生理
RV
正常
限制性通气
大多数值成比例减少, 尤以TLC和VC减少明显, 流量正常
阻塞性通气
TLC、RV、FRC增加, VC减少,流量减少
肺容积
补
深 吸 气
吸 气 量
肺量
潮 气
活
量
肺量 总 量
潮 气 量
功 能
补呼 气量
残
气 量
残 气
量
潮气容积(tidal volume, VT),平静呼吸时每次吸入或 呼出的气量。正常成人参考值约500ml。
肺功能检查
>10L/min通气过度,呼碱 < 3L/min 通气不足, 呼酸
2. 最大通气量: maximal voluntary ventilation, MVV
1分钟内以最大的呼吸幅度和最快的呼吸频率呼吸所得的通气量。 临床上常用作通气功能障碍,通气储备功能考核的指标,与FEV1正相 关 ✓ 检测禁忌: 严重心肺疾病, 咯血 ✓ 通常根据实测值占预计值%进行测定, <80%为异常
配合不当
>56% 重度
肺功能检查的内容
肺容积 肺通气功能 换气功能 血流 呼吸动力
通气功能
又称动态肺容积 指在单位时间内随呼吸运动出入肺的气量和流速 影响因素:呼吸频率, 呼吸幅度,流速 肺通气量 用力肺活量 最大呼气中段流量 肺泡通气量 通气功能的临床应用
肺通气量
1. 每分静息通气量: minute ventilation, VE.
肺容积
临床意义:
1.肺活量 肺活量/预计值<80%为减低
肺活量减低见于: (1)气道阻塞
RV↑
(2)胸廓、肺扩张受限
(3)肺组织损害
TLC ↓
2.残气容积及肺总量
临床上常以残气容积/肺总量%( RV/TLC% )作为考核
指标。正常为20%-35%之间。
增加见于: 老年肺、肺气 减少见于: 肿
<35% 正常 36~45% 轻度 46~55% 中度
气
量
5000
功 补呼 能 气量 残残 气气 量量
肺总量(tatal lung capacity, TLC) 最大吸气后肺内所含的所有气量, 由VC+RV组成。
肺容积
测定方法 1.潮气容积、深吸气量、补呼气容积和肺活量, 可用肺量计直接测定。 2.功能残气量及残气容积:用间接方法测定
肺功能检查
肺功能检查一、概述及一般要求(一)肺功能检查的临床意义1、早期检出肺、气道病变、协助诊断。
人体的呼吸功能有巨大的代偿能力,在疾病早期由于机体的代偿作用,临床不适往往不显著。
同时,大多数疾病的发展是缓慢的,人体能够逐渐对此适应,也因而不易引起患者的重视。
更为重要的是,一旦患者出现呼吸困难后,肺功能只要轻微的继续下降,就会导致非常明显的气促加重,呼吸困难程度呈指数型上升。
肺功能损害越重,则其呼吸困难越重、生活质量也越差,其恢复的可能性就越小。
因此,应在疾病的早期,即在肺功能损害的早期,出现呼吸困难等症状以前及时地发现和治疗,对预防疾病的不可逆进展具有重要的意义。
2、评估疾病的病情严重程度:COPD、哮喘。
全球慢性阻塞性肺疾病( COPD) 防治倡议( GOLD,2011 版) 将COPD 的气流受限严重程度分为轻、中、重和极重度。
肺功能的损害程度与疾病的严重程度有明确的相关性。
如COPD 肺功能损害严重者其临床症状增多、急性加重频发、生活质量恶化、合并症增多、住院率和病死率明显增加。
但需注意,肺功能损害的程度并不完全等同于呼吸疾病的严重程度,对疾病严重程度的判断,除肺功能外,还需综合考虑众多因素的影想。
3、评估疾病的病情进展。
肺功能的追踪能反映疾病的进展速度与预后,对追踪随访疾病的发展或转归有很大的帮助。
如呼气峰流量( PEF) 的监测可实时监控哮喘患者的气道功能状况,了解哮喘的变化规律。
当PEF 下降且变异率增大时,提示临床有可能出现哮喘的急性加重,需要给予积极的平喘抗炎治疗。
又如TORCH 研究及UPLIFT 研究分别对COPD 患者进行了3 年和4 年的追踪观察,发现中度气流受限的患者其肺功能年下降率比重度和极重度的更快,即疾病的进展速度更快,而更早期的治疗可促进其肺功能恢复和延缓疾病进展,张富强等的研究同样显示COPD 越早期治疗其气道可逆的成分越大,说明通过肺功能监测和评估对预防疾病的进展判断有重要的意义。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
肺功能检查指南——体积描记法肺容量和气道阻力检查正文一、概述体积描记法检查是完整的肺容量检查中非常重要的组成部分[1,2,3,4,5,6]。
在本系列指南的肺容量检查部分已经详细介绍了气体稀释法肺容量测定的方法[1],本部分将介绍基于体积描记技术的肺容量和气道阻力检查方法。
体积描记(plethysmography,体描)一词来源于希腊语'plethysmos',原意为'扩大,扩展'。
早在19世纪末就有学者提出,通过测量呼吸过程中胸腔容积'扩大'引起的人体体积的变化来测定功能残气量(FRC),但直到1956年,DuBois等才发展出第一套基于波义耳定律(Boyle's law)的实用的人体体描技术,用于测定胸腔气体容积[7]。
体描法检测是基于波义耳定律,即在密闭和恒温的情况下,一定量的气体被压缩或膨胀后其体积会减少或增加,而气压的改变遵从于在任何时候压力与体积的乘积保持恒定的规律[8,9,10]。
二、体描法检查的适应证与禁忌证本指南主要适用于年龄≥6岁且配合良好的儿童和成人。
婴儿体描检查可参照儿童肺功能检测及评估专家共识[11]。
需要特别注意的是,在临床实践中体描法测量肺容积和气道阻力必须与肺量计检查组合进行,才能够对受试者的肺功能状态做出全面、准确的评估,所以两者的适应证和禁忌证大致相同[2,3,4,5,6]。
(一)适应证除肺量计和气体稀释法肺容量检查的适应证[1,7]以外,体描法肺容量检查尤其适用于气道阻塞严重、气体分布不均的受试者[8,9,10,12],肺容量检测的同时还可以测定气道阻力。
1.用于准确测定肺容积:目前认为体描法是检测肺容积最为准确的方法。
2.评估阻塞型肺疾病:如大疱型肺气肿和囊性纤维化等在氦稀释法或氮冲洗法检测中得到过低的检测值(伪差)[13,14,15,16,17,18]。
有了同时测到的肺容量便可以确定气体陷闭指数(即FRC体描/FRC氦稀释)。
3.用于受试者无法进行多次呼吸检测或者要求进行多次重复肺容量检查时。
4.对气道阻力及胸腔容积的变化进行观察,用于确定支气管对舒张剂的反应[19,20,21,22]。
5.用于以气道阻力及胸腔容积的变化确定对乙酰甲胆碱、组织胺等的支气管高反应性[19,20,21,22]。
(二)禁忌证1.绝对禁忌证:急性心肌梗死后1个月内。
2.相对禁忌证:(1)压力性尿失禁;(2)肌肉功能失调、躯干石膏固定以及其他不宜进入体描箱的情况;(3)痴呆或认知障碍,或其他不能按照医生或技术员的指导完成正确呼吸动作的情况;(4)因进入体描箱可能加剧的幽闭恐惧症;(5)佩戴影响检查的设备等其他情况,如带有连续静脉输泵等其他不适宜进入体描箱的设备不能中止又会干扰压力变化,还包括胸腔管、经气管氧导管或者鼓膜穿孔等情形;(6)不能临时中断的连续氧疗;(7)任何原因导致的胸腹痛;(8)因含口器可能加重的口腔或面部疼痛。
三、体描法肺容积和气道阻力检查的方法和步骤(一)检测原理及设备技术参数要求体描仪有3种基本类型:(1)压力型体描仪,工作时压力变化而容积保持恒定;(2)容积型体描仪,工作时容积变化而压力保持恒定;(3)压力校正流量型(流量型)体描仪,此类体描仪将压力型体描仪对高速气流的精确反应和容积型体描仪对气体容积剧烈变化的良好感知能力相结合。
不论哪种类型的体描箱,都必须配备口压传感器,它必须满足口压测量范围≥±5 kPa (≥±50 cmH2O,1 cmH2O=0.098 kPa)且其平滑频率响应>8 Hz。
用于测量肺容量和用力吸气呼气容量的肺量计或流量传感器的精度和频率响应需要满足相应的肺量计标准[23,24,25,26]。
用于测量箱内压力变化的传感器的精度和范围必须满足±0.02 kPa (±0.2 cmH2O)[23]。
温度变化可能会引起箱压约1.0 kPa(10 cmH2O)的上升,这需要箱压传感器的工作范围适当加大。
体描箱的可控泄漏时间保持在10 s左右最佳,这有助于减小因温度变化导致的缓慢气压升高的影响。
由于3种体描仪的工作原理基本相同,这里只介绍应用最广泛的压力型体描仪。
压力型体描仪(图1)的核心部分由呼吸速率计、测定体描箱内压力和(或)容积的传感器,两个分别用于测量口腔压(Pm)和箱内压(Pbox)的应变电阻式传感器和一个位于口器和体描箱之间的阻断器阀门结构组成。
3个传感器与增益系统和监测系统联接,使箱内压力(或容积)和口腔压指标可以同时在终端的X轴和Y轴上显示出来(图1)。
•在测定FRC时,受试者佩戴鼻夹,坐于体描箱中平静呼吸,在平静呼吸的呼气末,阻断器阀门关闭,此时操作者嘱受试者对抗阀门阻力进行呼吸动作。
吸气动作导致口腔压和箱内压发生变化,口腔压降低,同时肺容积增加,肺内气体变稀薄。
由于体描箱是密闭的,肺容积的增加相应导致了箱内压的增加。
同理,呼气动作导致肺容积降低和箱内压降低。
由于测定过程中阻断器阀门是关闭的,口腔压与肺泡压(P A)相同。
口腔压与箱内压或肺容积对应的函数关系可以在终端上表现为一条闭合曲线(图2)[27]。
通过测定闭合曲线的斜率可以计算出阻断器关闭时肺内气体的容积,即胸腔内气体容积(TGV或V TG)。
当阻断器关闭的时点在平静呼吸的呼气末水平时,则可以波义耳定律计算出FRC[28,29,30,31]。
V=P×(ΔV/ΔP)[V:功能残气量(L);P:大气压(cmH2O);ΔV/ΔP:终端显示的闭合曲线斜率的倒数],在此方程式中,唯一的未知数V可由大气压和Pm与Pbox相关闭合曲线斜率(ΔP /ΔV)的倒数计算出来。
•口腔压代表肺泡压,箱内压反映了胸腔内压。
阻断器在平静呼气末(Pm, V)关闭,同时受试者继续吸气动作,口腔压降低,同时箱内压升高。
箱内压的增高反映了胸腔内气体容积的变化。
曲线末端代表了吸气末水平(Pm-ΔPm,V+ΔV)。
曲线的斜率取决于阻断器关闭时肺内气体的容积(即FRC)。
气道阻力(Raw)指气道(包括口腔、鼻咽、喉、中心气道和外周气道)内的气流驱动压(P)与实际气流流速(V·)之比。
在受试者浅快呼吸过程中,阻断器开放时可以得到气流流速(V·)与箱内压之间的关系,即V·/Pbx;在阻断器关闭时,可以得到肺泡压(P A)与箱内压之间的关系,即P A/Pbox。
将上述两条曲线的斜率相除,即可计算出气道阻力。
(二)检查前的准备1.仪器的准备:(1)设备开机后应根据设备的操作手册,严格保证充足的预热时间;(2)在每个检测日,应按设备的操作手册的要求,检查体描箱的密闭性,对流量传感器、口腔压传感器及箱压传感器进行定标,使测定值在可允许的变化范围之内。
如同一天内室温、室压变化过大,需要再次进行定标,以保证检查的准确性。
2.受试者的准备:(1)不要穿戴过紧的衣服、腰带、衬衫、胸衣等,以免限制胸廓活动;(2)体描箱内座位高度应调整合适,保证在含咬口器的时候受试者不需要弯曲或伸长脖子;(3)无需取下假牙;(4)医生或技术员应仔细向受试者介绍检查过程,使其了解如何配合检查,包括箱门将关闭、受试者要用双手托住两颊、需要使用鼻夹等信息[32]。
还应指导受试者练习经口平静呼吸和浅快呼吸,待其掌握了呼吸(尤其是浅快呼吸)要领后方可开始检查。
(三)检查方法和步骤1.关闭体描箱门,略等2 min左右以使热传导达到稳定,要求受试者尽可能放松,具体平衡时间及判断标准请参阅设备使用说明书。
2.受试者含口器并平静呼吸直到呼气末水平稳定(通常需要3~7次潮气呼吸)。
3.气道阻力测定:在平静呼气末,令受检者做浅快呼吸,呼吸频率1.5~2.5 Hz(1.5~2.5次/s,即90~150次/min),至少应记录到3~5个满足技术要求的重复性好的呼气流量-体描箱压曲线(图3)。
目前已有一些新型体描仪可进行自动呼吸压力容积补偿,只需平静呼吸方式而无需浅快呼吸,提高受试者的依从性和检查的重复性。
•4.肺容积测定:在浅快呼吸后,阻断器会在呼气末(功能残气位)阻断约2~3 s,此时要求受试者仍保持浅快呼吸动作(口腔压约±1 kPa,即约±10 cmH2O),但呼吸频率为0.5~1.0 Hz(30~60次/min)[32,33]。
至少应记录到满足技术要求的3~5次浅快呼吸动作(也就是要在压力容积图上看到一系列被很小的热漂移分隔开的几乎重叠的直线,如图2)。
5.慢肺活量测定:阻断器打开,受试者进行一次补呼气(ERV)动作,接着做一次吸气慢肺活量(IVC)动作[也可以先做一次深吸气(IC)动作,再做一次慢呼气肺活量(EVC)动作]。
如果需要,受试者可以在胸腔气量(TGV)和肺活量(VC)检测之间离开口器进行休息。
患有严重呼吸困难的受试者可能在检测完胸腔气量(TGV)之后立即进行补呼气(ERV)后再做一次慢吸气肺活量(IVC)检查(图4)有困难。
为了解决这个问题,也可以让受试者做完浅快呼吸测定后先进行2~3次潮气呼吸,然后再接着做补呼气(ERV)和吸气肺活量(IVC)测定。
•注:时间-容量曲线显示在平静呼吸的呼气末水平达到稳定后,阻断器关闭一小段时间用来测定胸腔气量,阻断器开放后,受试者先做一次补呼气(ERV)再做一次慢吸气肺活量检测。
不需要受试者离开口器就能非常连贯的一次完成所有的相关容量的测量,其中包括IC、FRC、IRV、VT、RV等(四)除气道阻力(Raw)外体描法气道阻力测定的常用指标1.气道传导率(Gaw):为气道阻力的倒数;Gaw=1/Raw。
2.比气道阻力(sRaw):为气道阻力与胸腔气量(TGV)的乘积;sRaw=Raw×TGV=TGV/Gaw。
3.比气道传导率(sGaw):为比气道阻力的倒数,或气道传导率与胸腔气量的比值;sGaw=1/sRaw=Gaw/TGV。
(五)质量控制和注意事项1.在整个检查过程中,受试者口含口器不能松脱,口角不能漏气,否则呼吸容量基线漂移,则TLC、RV等计算可有较大的误差。
2.在气道阻力检测时和肺容积检测阻断器阻断后受试者均须保持浅快呼吸。
(1)在气道阻力检测中,要求浅快呼吸频率为1.5~2.5 Hz(1.5~2.5次/s,即90~150次/min)。
目前,随着技术的进步,将体描箱与可自动校正温度相关容量差异的微处理器相联接,已可在受试者平静呼吸的状态下测定气道阻力,具体请参照相关设备的操作手册。
(2)在肺容积测定时,在阻断器工作时要求受试者浅快呼吸频率在0.5~1.0 Hz(30~60次/min)之间[34,35]。
此时浅快呼吸频率大于1.5 Hz(90次/min)可能导致错误,而低于0.5 Hz(30次/min)则会因体描箱的可控泄漏导致问题。
