(皮肤黏膜淋巴结综合征)
皮肤黏膜淋巴结综合征45例临床分析

对 冠状动 脉进行 超声检 查 ,及 时确诊 治疗 ,避免 冠状 动脉
损 害加 重 。
量 静 脉 丙 种 球 蛋 白治 疗 ,并 口服 阿 司 匹林 肠 溶 片 ;2Y因用 ' I O
丙种 球蛋 白后 体温仍有波 动 ,加用 肾上 腺皮质激 素治疗 ;
1 积 极 治 疗 后 ,白 细 胞 仍 高 达 6 例 0×1 9 L,再 次 使 用 静 脉 0/
本 院为基层 海 岛医 院 ,有 的医生 对该疾 病认 识 不足 ,
常 易 漏诊 和 误诊 ,幸 运 的 是有 时 因疾 病 危重 早 期静 脉 应
用 丙种球 蛋 白才 不至于 引起冠 状动 脉并发症 。因此 ,如 果 患 儿只有 发热 ,不 能用感染 解释 ,抗生素 治疗无 效时要 高 度警惕 川崎病 的可 能 , 态观察血 小板及 C反应蛋 白 ,不 动
表 现,不伴扁桃体的渗 出性改变及 口腔溃疡;本组占 7 .%。 33 ③多形 性皮 疹 ,以躯 干为 主 ,会 阴部 明显 ,多 发生在 发热 起 病 后 的 5天 内 ,皮疹 以斑 丘疹 最 多见 ,也可 见 到 多形 性 红 斑 ,但 无疱 状 皮疹 ;本 组 占 7 8 7. %。④ 颈淋 巴结肿 大 ,多为 单侧 无 痛性 ,其 直 径 大于 1 5 m ,不伴 有 红肿 .c
病后 期 出 现典 型 脱皮 才 回顾 性 诊 断治 疗 。通 过对 本 组资
料 的分 析 ,笔者认 为 , 川崎病 的诊 断 中要 特别注 意 以下 在 几点 :①结 膜 充血 ( 双侧 眼球 结膜 非 渗 出性及 非化 脓性 指
1 临床资料
1 1 一 般资料 . 4 例 中男3 例 ,女 1 例 ;年龄 1 5 2 3 个月 至
中 国 乡村 医药 杂志
皮肤黏膜淋巴结综合征临床表现及护理要点

新生儿科
床号:姓名:性别:年龄:诊断:
【皮肤黏膜淋巴结综合征】又称川崎病,是一种全身中、小动脉炎性病变为主要病理改变的急性发热出疹性疾病。
表现为急性发热、皮肤黏膜病损和淋巴结肿大。
本病以婴幼儿多见,男孩多于女孩,春、秋两季居多。
【病因】病因不明,发病机制尚不清楚。
目前认为川崎病是一定易宿主对多种感染病原触发的一种免疫介导的全身性血管炎。
【临床表现】1、主要表现:⑴发热:38~40℃,1~2周,甚至更长;⑵皮肤表现:皮疹在发热或发热后出现,躯干部多见,持续4~5天后消退;手足皮肤呈广泛性硬性水肿,手掌和脚底早期出现潮红,恢复期指(趾)端膜状蜕皮,重者指(趾)甲脱落,此为典型临床特点;肛周皮肤发红、蜕皮。
⑶黏膜表现:双眼球结膜充血;口唇潮红、皲裂或出血,舌乳头明显突起、充血呈草莓舌。
⑷颈淋巴结肿大:单侧或双侧,质硬有触痛。
2、心脏表现:可于病后1~6周出现心肌炎、心包炎和心内膜炎;重者可致休克甚至猝死。
3、可有间质性肺炎、无菌性脑膜炎、消化系统症状、关节疼痛和肿胀。
【治疗要点】1、控制炎症;2、抗血小板凝集;3、对症支持治疗。
【护理要点】1、卧床休息,宜进清淡的高热量、高维生素、高蛋白的流质或半流质饮食,多饮水。
2、降低体温。
3、衣物柔软舒适,保持口腔、皮肤清洁,注意个人卫生,减少陪人,预防出血和感染;4、观察病情变化;观察皮肤、黏膜变化;监测生命体征、神志、面色,记录出入量。
家长签字:责任护士:。
皮肤粘膜淋巴结综合征

Rash of various forms
Rash involving the trunk and the extremites
Swelling of the handsபைடு நூலகம்
Swelling of the feet
二、病因病机
蕴于肺胃(卫气同病) 口鼻 温热毒邪 熏蒸营血(气营两燔)
耗气 气阴两伤,心脉瘀阻 伤津 病因病机示意图
三、诊断要点 1、发热:为最早出现的症状,持续 5~11天或更久(2周至1个月),体温 常达39℃以上,抗生素治疗无效。 2、双侧球结膜充血,口唇潮红,草莓 舌。手足硬性水肿,手掌和足底中期 出现潮红,10天后在甲床皮肤交界处 出现特征性指趾端片状脱皮。 3、一过性颈淋巴结急性非化脓性肿胀。 4、发热1~4天后躯干部出现斑丘疹或 多形性红斑样皮疹。
治法:清气凉营,解毒化瘀。
方药:清瘟败毒饮加减
常用水牛角、丹皮、赤芍清泄营分之毒, 凉血散瘀,生石膏、生地大清气分之热,黄 芩、栀子泻火,玄参、生地清热养阴。 加减: 大便秘结加用生大黄泻下救阴,热重伤阴酌 加麦冬、鲜石斛、鲜竹叶、鲜生地甘寒清热、 护阴生津,腹痛泄泻加黄连、木香、苍术、 焦山楂清肠燥湿,颈部淋巴结增多明显加用 夏枯草、蒲公英清热软坚化瘀。
治法:辛凉透表,清热解毒。
方药:银翘散加减
常用金银花、连翘清热解毒,薄荷辛 凉透表,青黛清热解毒,牛蒡子、玄参解 毒利咽,鲜芦根养阴生津。
加减:高热烦躁口渴者加生石膏、知 母直清气分大热,颈部淋巴结肿大加浙贝 母、僵蚕化痰散结,手掌足底潮红加生地、 黄芩、丹皮凉血化瘀,口渴唇干加天花粉、 麦冬清热护津,关节肿痛加桑枝、虎杖通 经活血。
3、气阴两伤 身热渐退,倦怠乏力,动辄汗出,咽干 唇裂,口渴喜饮,指趾端脱皮或潮红脱 屑,心悸,纳少,舌质红,舌苔少,脉 细弱不整。 辩证:本证为疾病恢复期, 身热渐退。偏气虚者,见倦怠乏力,动 辄汗出,纳少,偏阴虚者,见咽干唇裂, 口渴喜饮,指趾端脱皮。
(皮肤黏膜淋巴结综合征)

治 疗5
4. 肾上腺皮质激素: 不能改变肾脏病变,不能改善预后,对皮疹
无效,急性期对腹痛,消化道出血,关节肿痛 可予缓解。
治疗
使用激素的指征:
严重血管神经性水肿 严重腹痛合并消化道出血 严重肾脏病变
用法:根据情况选用不同剂型、方式及疗程
治 疗6
5. 肾功能衰竭 : 可采用血浆置换及血液透析治疗。
概述 病因和发病机制 病理 临床表现
实验室检查
诊断与鉴别诊断 治疗 预后
实验室检查 无特异性
*血液学检查: WBC↑,中性粒细胞↑,核左移;轻
度贫血;2~3周时血小板↑;急 性炎症反应指标升高。
*免疫学检查: 血清IgG ↑, IgA↑, IgM↑,
IgE↑
*心电图:ST-T改变。
*胸片:可呈间质性改变。
*对症治疗和手术治疗
补液、 护肝、 护心及支持治疗,必要时行冠状 动脉搭桥术。
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗
预后
*为自限性疾病,多数预后良好
*未经有效治疗者冠状动脉瘤发生率为
15%~25%
*多数冠状动脉瘤于1~2年内消失,但
可留有管壁增厚和功能异常
*复发率为1%~2%
应系统症状时可考虑选用。
诊断
皮肤紫癜症状典型者,诊断并不困 难,同时伴有急性腹痛、关节痛及尿液 改变对诊断有较大帮助;
非典型病例,尤其在紫癜出现前 出现其他系统症状时,易误诊。
诊断
*分型: 皮肤型:典型皮疹 腹型: 典型皮疹+消化道症状 关节型:典型皮疹+关节症状 肾型: 典型皮疹+肾损害 混合型:典型皮疹+两个及两个以 上系统损害症状
小儿皮肤黏膜淋巴结综合征有哪些症状?

小儿皮肤黏膜淋巴结综合征有哪些症状?*导读:本文向您详细介绍小儿皮肤黏膜淋巴结综合征症状,尤其是小儿皮肤黏膜淋巴结综合征的早期症状,小儿皮肤黏膜淋巴结综合征有什么表现?得了小儿皮肤黏膜淋巴结综合征会怎样?以及小儿皮肤黏膜淋巴结综合征有哪些并发病症,小儿皮肤黏膜淋巴结综合征还会引起哪些疾病等方面内容。
……*小儿皮肤黏膜淋巴结综合征常见症状:咽喉疼痛、颈部淋巴结肿大、烦躁不安*一、症状1.分期川崎病是一种三相性的疾病,急性期通常持续1~2周,主要特征是发热,结膜充血,口咽部的改变,四肢末梢红肿,皮疹,淋巴结炎,无菌性脑膜炎,腹泻和肝功能受损,心肌炎常见于急性期,尽管冠状动脉炎也发生于此时,但心脏超声检查却无法检测出有否动脉瘤的存在,当发热,皮疹及淋巴结炎好转后进入亚急性期,此时约距离发热起始1~2周,出现手足脱皮及血小板增多,此外,此期冠状动脉瘤开始形成,猝死的危险最大,亚急性期持续至发热后4周,在起病后6~8周,当所有临床症状消失,血沉恢复正常后进入恢复期。
2.主要症状持续高热是急性期的特点,典型的发热通常起病急,热度高达39℃以上,呈弛张热,如没有及时治疗,高热可持续1~2周,有时可达3~4周,另一方面,如果及时静脉使用免疫球蛋白和大剂量的阿司匹林,发热常在1~2天内缓解。
在发热24~48h后常出现双侧结膜充血,球结膜充血较睑结膜多见,尤其多见于结膜周围,一般没有分泌物,裂隙灯检查可发现前葡萄膜炎。
口咽部的改变也见于热起后24~48h,最初是口唇泛红,几天后出现肿胀,皲裂及出血,最典型的是舌乳头增生,即草莓舌,口腔及咽部明显充血,但不伴有溃疡和分泌物。
通常在起病后3~5天出现手掌及足底发红,双手足硬肿,热起后10~20天手足硬肿与泛红趋于消退,进入亚急性期,指趾末端开始脱皮,进而累及整个手掌与足底,川崎病起病后1~2个月,在指甲上可出现横沟(Beau线)。
皮疹即使在同一病人也可有许多类型,可同时在四肢出现,皮疹多见于躯干和四肢近侧端,一般无显著特点,最常见的是斑丘疹,猩红热样皮疹和多型性红疹也较多见,腹股沟的皮疹和脱皮时有发生,以上这些均发生于急性期,较指甲端脱皮发生早。
小儿皮肤黏膜淋巴结综合征(川崎病)

疾病名:小儿皮肤黏膜淋巴结综合征英文名:pediatric Mucocutneous lymph node syndrome缩写:别名:小儿川崎病;小儿皮肤黏膜淋巴结综合症;小儿皮肤粘膜淋巴结综合征;小儿粘膜皮肤淋巴结综合征;婴儿急性热性皮肤黏膜淋巴结综合征ICD号:M30.3分类:儿科概述:皮肤黏膜淋巴结综合征又称川崎病(Kawasaki syndrome),为一种急性全身性血管炎,以婴幼儿发病为主。
1967年日本的川崎博士总结了1961~1967年50例有持续性发热、皮疹、淋巴结炎等特征性表现的病例后,将本病命名为皮肤黏膜淋巴结综合征而首先报道。
此后,随即发现川崎病并非是一种良性的疾病,许多患儿由于并发心血管疾病而导致死亡。
事实上,川崎病已成为引起儿童获得性心血管疾病的两个主要因素之一,在许多地方其危险性甚至大于风湿热。
流行病学:川崎病几乎只见于婴幼儿,最多见于1~2岁的儿童;50%的病例发病年龄小于2岁,80%小于4岁,大于8岁的儿童极少发病。
尽管本病很少发生于小于3月龄的婴儿,但也有出生20天即被确诊为川崎病的报道。
川崎病的发病率男女比例为1.5∶1。
在北美洲和欧洲的流行病学研究表明,除了年发病率有所不同外,其余均相似。
虽然川崎病在全世界均有发病,但最多见于日本及具有日本血统的儿童。
从1967年到20世纪80年代中期,日本的川崎病发病率有所增加。
20世纪80年代中,日本的年发病率稳定于5000~6000/年。
在1981~1985年的5年期间,在小于5岁的儿童中年发病率在77/10万~195/10万。
而在1993年~1994年的全国性调查中,发病率为95/100000。
在中国,一项从1995年~1999年在北京进行的流行病学研究指出该病5岁以下的发病率为18/10万~31/10万。
在美国,非亚裔小于5岁的儿童年发病率接近10/10万,亚裔儿童则约为44/10万。
川崎病全年均可发病,但在日本,有报道称在冬末和春季发病率有所增加,1983年和1986年曾有两次大规模的流行,分别有1.5万和1.25万人罹患此病,在1979年还有一次小规模的流行。
皮肤粘膜淋巴结综合症
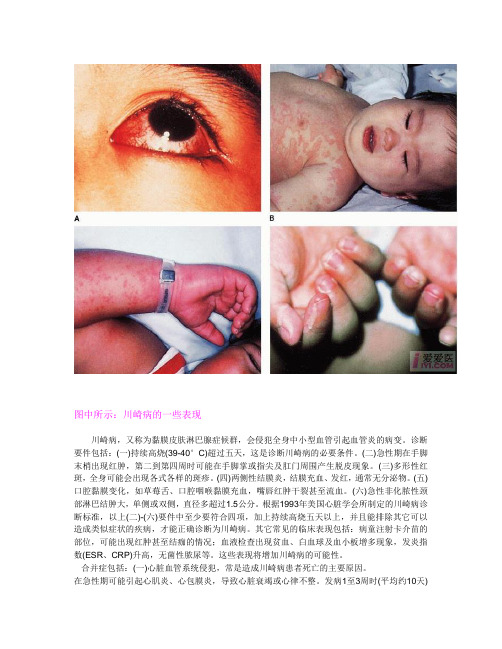
图中所示:川崎病的一些表现川崎病,又称为黏膜皮肤淋巴腺症候群,会侵犯全身中小型血管引起血管炎的病变。
诊断要件包括:(一)持续高烧(39-40°C)超过五天,这是诊断川崎病的必要条件。
(二)急性期在手脚末梢出现红肿,第二到第四周时可能在手脚掌或指尖及肛门周围产生脱皮现象。
(三)多形性红斑,全身可能会出现各式各样的斑疹。
(四)两侧性结膜炎,结膜充血、发红,通常无分泌物。
(五)口腔黏膜变化,如草莓舌、口腔咽喉黏膜充血,嘴唇红肿干裂甚至流血。
(六)急性非化脓性颈部淋巴结肿大,单侧或双侧,直径多超过1.5公分。
根据1993年美国心脏学会所制定的川崎病诊断标准,以上(二)-(六)要件中至少要符合四项,加上持续高烧五天以上,并且能排除其它可以造成类似症状的疾病,才能正确诊断为川崎病。
其它常见的临床表现包括:病童注射卡介苗的部位,可能出现红肿甚至结痂的情况;血液检查出现贫血、白血球及血小板增多现象,发炎指数(ESR、CRP)升高,无菌性脓尿等。
这些表现将增加川崎病的可能性。
合并症包括:(一)心脏血管系统侵犯,常是造成川崎病患者死亡的主要原因。
在急性期可能引起心肌炎、心包膜炎,导致心脏衰竭或心律不整。
发病1至3周时(平均约10天)15-20%的川崎病患者则可能产生冠状动脉瘤。
冠状动脉瘤超过50%会在1~2年内消失,特别是常见的直径小于8mm的中小型冠状动脉瘤。
至于直径超过8mm以上的巨大冠状动脉瘤,日后追踪经常无法完全消失,容易形成血栓造成急性心肌梗塞或冠状动脉瘤破裂,两者皆可能引起猝死(猝死率约占所有病患的2 %)。
心肌梗塞常发生在发病6~8周内。
日后也可能因冠状动脉扩张痊愈后,疤痕组织造成冠状动脉狭窄或钙化引起心肌缺氧。
(二)发病两星期内出现关节痛或关节炎,有文献报告甚至症状可持续达4个月之久。
(三)胆囊水肿可能在疾病发作后两星期内出现,通常不需特别的治疗。
(四)肠道假性阻塞。
(五)无菌性脑膜炎。
(六)肝功能指数上升、黄疸、腹泻、血清白蛋白降低等。
川崎病(皮肤黏膜淋巴结综合征)护理常规

川崎病(皮肤黏膜淋巴结综合征)护理常规【观察要点】1.观察患儿生命体征的变化,体温多为高热39~40℃,发热5天以上,多数持续10天左右。
2.观察患儿皮肤黏膜的变化。
(1)急性期手足呈坚实性肿胀,指趾末端潮红,持续1周左右开始消退。
同时在指趾末端沿指甲与皮肤交接处出现膜状蜕皮。
(2)躯干部有多形性红斑,无疱疹及血痂。
(3)球结膜充血,干燥,无分泌物。
唇干裂,红,常有杨梅舌。
3.密切观察患儿精神状态、心率、心音的改变。
警惕并发症的发生。
【护理措施】1.注意休息急性期卧床休息,各种操作集中进行,动作轻柔,减少对患儿的刺激。
2.饮食护理给予清淡、高热量、高蛋白、高维生素、易消化流质或半流质饮食,避免酸、碱、热、粗等食物。
鼓励多饮水。
3.高热时给予高热的护理,警惕热惊厥的发生。
4.皮肤黏膜护理口腔护理每日2次,饭后及时漱口;及时处理口腔溃疡;保持皮肤清洁,避免抓伤。
肛周可涂少许液状石蜡。
5.按医嘱准时口服阿司匹林,注意观察药效及副作用。
6.密切观察心率、心音的改变,有无气急、烦躁不安及面色、精神状态的变化,发现异常及时报告医生。
【健康指导】1.急性期应绝对卧床休息,恢复期可适当锻炼。
如有冠状动脉损害应避免剧烈活动。
2.耐心讲解疾病的发展和预后,消除患儿和家长的紧张心理并使其积极配合治疗。
3.给予高热量、高蛋白、高维生素、易消化流质或半流质饮食,避免酸、碱、热、粗等食物。
鼓励多饮水。
4.正确准时服药,在医生指导下正确减量,最后停药。
密切观察有无皮肤出血,恶心、呕吐等症状,如有异常及时就诊。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
*1967年以前称婴儿结节性多动脉炎 *1967年日本川崎(Tomisaku Kawasaki)报导 *全世界均有发病,以亚裔儿童为多见
* 1976年我国首例川崎病报导
发病率逐年增多,呈散发或小流行; 平均年龄1.5岁,5岁以下占80% ; 男:女=1.5:1 20%发生冠状动脉损害(CAL); 继发性心脏病居首位;
*Ⅳ期:7周~数年,血管内膜增厚,出现瘢痕, 阻塞的动脉可再通。
概述 病因和发病机制 病理
临床表现
实验室检查 诊断与鉴别诊断 治疗 预后
典型表现
*发热:持续1~2周或更长,抗生素治疗无效 *球结合膜充血:无脓性分泌物 *口唇及口腔粘膜充血:“草莓”舌,唇皲裂 *掌跖红斑,肢端硬性水肿:恢复期指趾端膜状
*对症治疗和手术治疗
补液、 护肝、 护心及支持治疗,必要时行冠状 动脉搭桥术。
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗
预后
*为自限性疾病,多数预后良好
*未经有效治疗者冠状动脉瘤发生率为
15%~25%
*多数冠状动脉瘤于1~2年内消失,但
可留有管壁增厚和功能异常
*复发率为1%~2%
血管炎
累及小、中、大动脉,易累及冠状动脉
*I期:1~2周,大,中,小血管炎和血管周围炎, 白细胞浸润和水肿;以T淋巴细胞为主。
*Ⅱ期:2~4周,主要影响中动脉,弹力纤维及 肌层断裂和坏死,血栓形成,发生动 脉瘤。
血管炎
累及小、中、大动脉,易累及冠状动脉
*Ⅲ期:4~7周,中动脉发生肉芽肿,冠脉部 分或完全阻塞。
概述
过敏性紫癜(anaphylactiod purpura)又 称亨-舒综合征
➢ 是一种以小血管炎为主要病理改变的全身性 血管炎综合征。
➢ 以皮肤紫癜、关节肿痛、腹痛、便血及血尿 、蛋白尿等综合表现为本病的重要特征。
➢ 尤以皮肤紫癜最有特点。
40
发病情况
年龄:学龄及学龄前儿童多见(2~8岁) 性别:男>女 1.4~2:1 季节:春秋季多
治 疗7
6. 对于严重的病例 : 可用大剂量丙种球蛋白冲击治疗,重症紫癜性肾 炎可加用免疫抑制剂。 7. 中药:补肾益气、活血化淤
病程及预后
自限性,绝大部分患者预后良好,轻症7~10天痊 愈;反复发作倾向;重者病程可长达数周及数月 ,甚至一年以上。急性期死因主要为消化道并发 症;发生肾衰者或颅内出血者预后不良。
概述
病因和发病机制
病理 临床表现 实验室检查 诊断与鉴别治疗 预后
病因:不清
*感染:细菌、病毒、尼克次体等 *遗传背景:家族发病、双胎发病
发病机制:
感染
易感人群 (遗传学背景)
异常免疫反应
全身性血管炎, 冠状动脉损害
微生物超抗原(包括葡萄球菌肠毒素, 链球菌红斑毒 素,中毒性休克综合征毒素-1等)激活具有遗传易感性 患儿的T细胞,引发异常免疫反应,导致免疫性损伤
病因
尚不清楚, 可能与以下因素有关:
(一) 感 染
细 菌 病 毒 寄生虫
(二)食 物
牛奶 鸡蛋 鱼虾
(三)药 物
抗生素 解热镇痛剂
(四)其 他
花粉 虫咬 预防接种
发病机制
各种刺激因子 具有遗传背景的个体 B淋巴细胞克隆扩增
大 量 I g A免疫复合物
系统性血管炎
遗传
发病
概述 病因和发病机制 病理 临床表现 实验室检查
诊断与鉴别诊断
治疗 预后
诊断标准
发热5天以上,伴下列5项临床表现中4项者,排除 其他疾病后,即可诊断为川崎病: (1)四肢变化:急性期掌跖红斑,手足硬性水肿;恢
复期指趾端膜状脱皮 (2)多形性红斑 (3)眼结合膜充血,非化脓性 (4)唇充血皲裂,口腔黏膜弥漫充血,舌乳头突起、
其它:循环、神经、呼吸系统 在起病前1~3周常有上呼吸道感染史。
临 床 表 现1
1. 皮肤紫癜:反复的皮肤紫癜为本病的主要表现。
(特征性表现) 部位:四肢、臀部,对称分布,伸侧多见
性质:大小不一,高出皮面,压之不褪色,分批出现
紫红色 → 暗紫色 →棕褐色→消退
伴随症状:血管神经性水肿、坏死、水疱
发病机制
超抗原 ↓
T 淋巴细胞↑(凋亡↓) ↓
IL-1,IL-6,TNF-α↑( P53↓)
↓↓ B 淋巴细胞多克隆活化(凋亡↓)
↓↓ 自身抗体
↓↓ 血管内皮细胞 炎症因子
↓↓ 粘附分子(ICAM-1,ELAM-1,MHCII)
↓↓ 血管壁损害
概述 病因和发病机制
病理
临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
流食; 有感染时加用抗生素; 注意寻找和避免接触过敏原。
治 疗2
2. 对症治疗: 有荨麻疹或血管神经性水肿时,应用抗组胺
药物和钙剂; 腹痛时加用解痉挛药物。
消化道出血时静滴西咪替丁,必要时输血。
治 疗3
3. 抗凝治疗:
阻止血小板聚集和血栓形成:潘生丁、阿司匹林等。 小剂量肝素预防紫癜性肾炎。 血栓形成时可选择尿激酶等溶栓药。
充血呈草莓舌 (5)颈部淋巴结肿大
不足4项,而有冠状动脉损害者也可确诊
鉴别诊断:
*败血症 *渗出性多型红斑 *幼年类风湿性关节炎(全身型) *猩红热 *化脓性淋巴结炎
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断
治疗
预后
控制血管炎症:
*大剂量丙种球蛋白静脉滴注(IVIG)
1~2g/kg, 8~12hr 注完,发病10天内使用。
*无冠状动脉瘤者: 出院后1、3、6、12、 24月作全面检
查,(体格检查、EKG、UKG)
*有冠状动脉瘤者: 病变明显时密切动态随访,恢复期应
每6~12月一次长期随访
过敏性紫癜
38
目的要求
1. 了解过敏性紫癜的病因和发病机理。 2. 了解过敏性紫癜的病理改变。 3. 掌握过敏性紫癜的临床表现和治疗。 4. 熟悉本病的诊断和鉴别诊断。
儿科学
皮肤黏膜淋巴结综合征
Mucocutaneous Lymph Node Syndrome
概述
病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
皮肤黏膜淋巴结综合征
(Mucocutaneous lymph node syndrome,MCLS)
又称川崎病(Kawasaki disease)
临 床 表 现2
2. 胃肠道症状:是急性期常见的死因。约2/3 出现,一般出现在紫癜发生1周内,部分病例 发生在皮肤紫癜出现以前(易误诊). 反复出现阵发性剧烈的腹部绞痛, 恶心、呕吐、呕血和便血, 可并发肠套叠、肠梗阻、肠穿孔及出血性小 肠炎。
临 床 表 现3
3. 关节症状:约1/3患儿出现膝、踝、 肘、腕等关节肿痛,活动受限. 成一过性 ,多在数日内消失,不遗留关节畸形。
概述 病因和发病机制 病理 临床表现
实验室检查
诊断与鉴别诊断 治疗 预后
实验室检查 无特异性
*血液学检查: WBC↑,中性粒细胞↑,核左移;轻
度贫血;2~3周时血小板↑;急 性炎症反应指标升高。
*免疫学检查: 血清IgG ↑, IgA↑, IgM↑,
IgE↑
*心电图:ST-T改变。
*胸片:可呈间质性改变。
临 床 表 现4
4. 肾脏表现: (决定远期预后),国内报道 约30%~60%的患儿出现肾脏损害。 常在紫癜后2~4周内出现,也可出现在紫癜 消失后或疾病的静止期。 症状轻重不一,大多数患儿多能完全恢复,约 1-2%发展为慢性肾炎,0.1-0.2 %发生肾 功能不全。
* 紫癜性肾炎(临床分型)
应系统症状时可考虑选用。
诊断
皮肤紫癜症状典型者,诊断并不困 难,同时伴有急性腹痛、关节痛及尿液 改变对诊断有较大帮助;
非典型病例,尤其在紫癜出现前 出现其他系统症状时,易误诊。
诊断
*分型: 皮肤型:典型皮疹 腹型: 典型皮疹+消化道症状 关节型:典型皮疹+关节症状 肾型: 典型皮疹+肾损害 混合型:典型皮疹+两个及两个以 上系统损害症状
免疫异常
环境
病 理 改 变1
1. 全身性小血管无菌性炎症(微动脉、微静脉 、毛细血管)是本病基础病变。 皮肤 真皮层小血管周围有中性粒细胞、嗜酸性 细胞浸润,浆液和红细胞外渗以致间质水肿, 血管壁可有纤维素样坏死。 肠道 因微血管血栓形成脏改变 多为局灶性肾小球病变 ,毛细血管内皮增生,局部纤维化和血 栓形成,灶性坏死,可有新月体形成。
治 疗5
4. 肾上腺皮质激素: 不能改变肾脏病变,不能改善预后,对皮疹
无效,急性期对腹痛,消化道出血,关节肿痛 可予缓解。
治疗
使用激素的指征:
严重血管神经性水肿 严重腹痛合并消化道出血 严重肾脏病变
用法:根据情况选用不同剂型、方式及疗程
治 疗6
5. 肾功能衰竭 : 可采用血浆置换及血液透析治疗。
▪ 单纯肾小球性血尿或蛋白尿 ▪ 血尿和蛋白尿 ▪ 急性肾小球肾炎 ▪ 肾病综合症 ▪ 急进性肾炎 ▪ 慢性肾炎
临 床 表 现5
5. 其他症状: 神经系统:可头痛、淡漠、烦躁、甚至惊厥、昏迷 呼吸系统:气急、少见肺出血 循环系统:心肌炎、心包炎等 还可出现肌肉内、结膜下出血及睾丸炎等。
中枢神经系统病变是本病潜在威胁之一,偶可发生颅内出血
超声心动图
急性期:
可见心包积液,左室扩大,二间瓣、主动脉瓣或 三间瓣返流。
冠状动脉病变(CAL):
冠状动脉扩张、 冠状动脉瘤及冠状动脉狭窄。
正常心脏超声:显示左冠状动脉和主动脉
右侧冠状动脉扩张
左侧冠状动脉扩张
动态超声心动图 箭头所指显示冠状动脉瘤
