铜绿假单胞菌下呼吸道感染诊治
医院常见多重耐药菌及药物治疗

医院常见多重耐药菌及药物治疗
d1、铜绿假单胞菌下呼吸道感染的治疗原则不包括()
A、选择有抗PA 活性的抗生素,通常需要联合治疗
B、根据PK/PD 理论选择正确的给药剂量和用药方式
C、充分的疗程
D、联合用药,特别是对于XDRAB或PDRAB感染
E、重视抗感染外的综合治疗
e2、关于铜绿假单胞菌以下描述正确的是()
A、是常见的条件致病菌
B、经常引起术后伤口感染
C、是重症监护室感染的常见的病原菌
D、耐药机制包括产生灭活酶
E、以上均是
a3、国内常用的鲍曼不动杆菌感染的治疗药物是()
A、头孢哌酮/舒巴坦
B、卡那霉素
C、SMZ-TMP
D、妥布霉素-头孢西丁
E、美洛西林-甲硝唑
a4、以下不属于常见多重耐药菌的是()
A、艰难梭菌(CDI)
B、耐万古霉素肠球菌(VRE)
C、耐碳青霉烯类鲍曼不动杆菌(CR-AB)
D、耐碳青霉烯类抗菌药物肠杆菌科细菌(CRE)
E、耐甲氧西林金黄色葡萄球菌(MRSA)
b5、以下药物中,对铜绿假单胞菌不具有抗菌活性的是()
A、阿米卡星
B、替加环素
C、环丙沙星
D、头孢哌酮钠舒巴坦钠
E、多粘菌素。
下呼吸道感染患者病原菌检验的临床分析

究和临床实践提供借鉴 。报道如下 。
1 资料 与 方 法 1 . 1 一般 资料
药率为 4 1 . 7 %( 5 / 1 2 ) , 对红 霉素耐药率为 6 6 . 7 %( 8 / 1 2 ) , 对庆 大霉 素
1 . 2 检 验 方 法
对万古霉素 、 替考拉 宁耐 药率均为 0 %, 远小于其他 药物 , 差异具 有统计学意 义。革兰 氏阴性菌 中铜 绿假单胞菌对 头孢他 啶耐药 率为 4 2 . 5 %( 4 0 / 9 4 ) , 对头孢 曲松 耐药率为 7 9 . 8 %( 7 5 / 9 4 ) , 对 哌拉西 林他唑 巴坦耐药 率为 4 0 . 4 %( 3 8 / 9 4 ) 。 对 阿米 卡星耐 药率为 6 3 . 8 % ( 6 0 / 9 4 ) , 对左 氧氟 沙 星耐药 率为 6 7 . 0 %( 6 3 / 9 4 ) ; 大肠 埃 希菌对 头 孢他 啶耐药率为 8 2 . 4 %( 2 8 / 3 4 ) ,对 头孢 曲松 耐药率为 8 8 . 2 %( 3 0 /
1 8 1 株革兰 氏阴性菌 中含铜绿假单胞菌 9 4株 f 5 1 . 9 %) , 大肠埃希菌 3 4 株( 1 8 . 8 %), 肺炎克雷伯菌 2 3 株( 1 2 . 7 %) , 鲍曼不动杆菌
1 9株( 1 0 . 5 %) , 变形杆菌 1 1 株( 6 . 1 %) 。结论 下呼吸道感染患者所感染病原菌 主要是革 兰氏阴性 菌 , 其 中又 以铜绿假单胞菌居 多. 根据下呼吸道感染患者所感染病原菌 的类型确定对症治疗方案具有重要 的临床实用价值 , 值得临床推广 。
重症监护病房患者下呼吸道院内感染细菌及其耐药性分析

重症监护病房患者下呼吸道院内感染细菌及其耐药性分析目的探讨重症监护病房患者院内感染细菌分布特点及耐药情况。
方法回顾性总结2004年5月至2006年6月本院重症监护病房103例院内感染(nosocomial infection,NP)患者的临床资料、感染病原菌谱及耐药性,并对相关因素进行分析。
结果103例感染患者共分离出细菌117株,以G-杆菌为主(占68.4%),球菌比例较低(占21.4%)。
G-杆菌中铜绿假单胞菌占第一位(31.6%),其次为大肠埃希氏菌(18.8%)、肺炎克雷伯菌(17.1%)。
球菌主要为金黄色葡萄球菌,其中耐甲氧西林金黄色葡萄球菌(methieillin resistant staphylococcus aureus,MRSA)占46.2%。
G+菌占35.2%,真菌占18.3%。
结论ICU患者下呼吸道感染的病原菌以G-杆菌为主,病原菌显示多重耐药,G-杆菌对亚胺培南敏感性较好,而G+菌对万古霉素敏感应根据药敏选择抗菌素。
标签:院内感染;病原学;耐药性;重症监护病房重症监护病房院内感染发生率比普通病房高,其中又以下呼吸道感染为多见,病死率高达40%左右[1]。
本研究回顾性分析2004年5月至2006年6月本院综合重症监护病房患者院内感染的细菌分离情况、耐药性及临床特点,以期对以后的患者治疗有所帮助。
1 资料与方法1.1 一般资料2004年5月至2006年6月入住本院中心重症监护病房符合医院内感染(nosocomial infection,NP)诊断标准的103例患者,男72例,女31例,年龄(54.2±8.7)岁,其中痰培养病原学阳性者86例。
患者基础疾病为严重创伤18例,外科术后27例,脑血管病19例,COPD等内科疾病38例。
患者中气管插管81例,气管切开18例,机械通气99例。
1.2 诊断标准[2]临床诊断符合下述两条之一即可诊断:(1)患者出现咳嗽、痰粘稠,肺部出现湿啰音,并有下列情况之一:①发热;②白细胞总数和(或)嗜中性粒细胞比例增高;③x线显示肺部有炎性浸润性病变。
莫西沙星治疗铜绿假单胞菌院内感染的效果观察

西藏医药2020年第41卷第2期(总149期)•药学与临床•莫西沙星治疗铜绿假单胞菌院内感染的效果观察刘娟河南科技大学第一附属医院重症医学科内科河南洛阳471000摘要可的研讨莫西沙星治疗铜绿假单胞菌院内感染的效果。
方廉选取本院2017年5月~2018年9月收治的下呼吸道铜绿假单胞菌院内感染患者64例,分为对照组和观察组,每组各32例。
对照组采用头胞哌酮舒巴坦治疗,观察组采用莫西沙星治疗,给药前后采集患者的痰标本进行细菌分离培养,评价两组的临床效果、病原菌清除情况、相关临床症状的恢复时间、免疫功能情况以及药物安全性。
錯果观察组的临床总有效率、病原菌清除率均明显好于对照组(P <0.05);观察组体温、咳嗽、湿罗音以及白细胞计数值恢复时间与对照组相比用时较短(P<0.05);观察组治疗后的CD3+、CD4+、NK细胞水平显著低于对照组,CD8+水平明显低于对照组(P<0.05);两组的不良反应发生情况无明显差异(P>0.05)o錯论莫西沙星对于治疗铜绿假单胞菌院内感染的患者,效果显著,有效改善症状,改善患者免疫功能。
关键词莫西沙星铜绿假单胞菌院内感染效果铜绿假单胞菌是一种重要的条件致病菌,能够引起呼吸道、泌尿以及伤口的感染,是医院感染的重要致病菌叫近年来,随着抗菌药物的大规模使用、滥用,导致耐药菌株不断增多,大部分菌株对抗菌药物的耐药性增强,敏感性逐渐降低,影响了抗菌药物的疗效与预后。
本研究旨在研讨莫西沙星治疗铜绿假单胞菌院内感染的临床狰。
现报告如下:1资料与方法1.1一般资料将2017年5月~2018年9月在本院接受治疗的64例下呼吸道铜绿假单胞菌院内感染患者作为此次研究对象。
纳入标准:(1)确诊为铜绿假单胞菌下呼吸道感染气(2)符合院内感染诊断标准旳(3)无精神、认知障碍。
排除标准:(1)唾诺酮类、头抱类药物过敏者;(2)妊娠或哺乳期妇女;(3)重要器官功能不全。
采用随机数表法分为对照组和观察组,各32例。
莫西沙星-左氧氟沙星-环丙沙星与铜绿假单胞菌
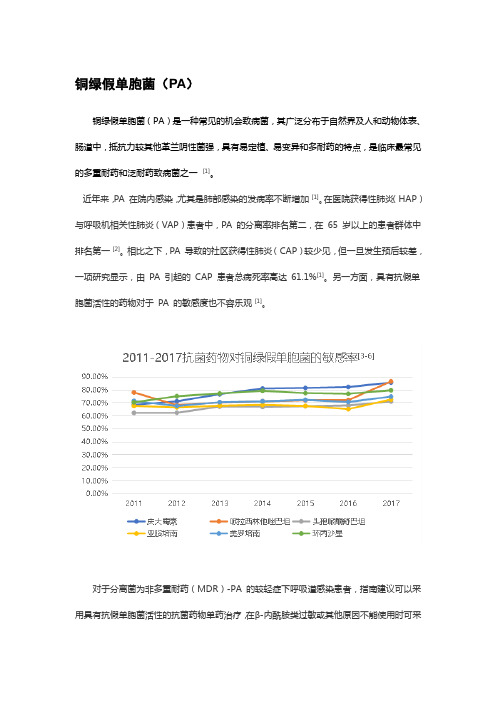
铜绿假单胞菌(PA)铜绿假单胞菌(PA)是一种常见的机会致病菌,其广泛分布于自然界及人和动物体表、肠道中,抵抗力较其他革兰阴性菌强,具有易定植、易变异和多耐药的特点,是临床最常见的多重耐药和泛耐药致病菌之一[1]。
近年来,PA 在院内感染,尤其是肺部感染的发病率不断增加[1]。
在医院获得性肺炎(HAP)与呼吸机相关性肺炎(VAP)患者中,PA 的分离率排名第二,在65 岁以上的患者群体中排名第一[2]。
相比之下,PA 导致的社区获得性肺炎(CAP)较少见,但一旦发生预后较差,一项研究显示,由PA 引起的CAP 患者总病死率高达61.1%[1]。
另一方面,具有抗假单胞菌活性的药物对于PA 的敏感度也不容乐观[1]。
对于分离菌为非多重耐药(MDR)-PA 的较轻症下呼吸道感染患者,指南建议可以采用具有抗假单胞菌活性的抗菌药物单药治疗,在β-内酰胺类过敏或其他原因不能使用时可采用喹诺酮类药物进行治疗[1]。
环丙沙星、左氧氟沙星以及莫西沙星是目前临床常用的喹诺酮类药物[8],那么他们的抗PA 作用是否相同呢?结构小改动,作用大不同喹诺酮类药物通过与细菌的DNA 解旋酶和拓扑异构酶Ⅳ结合,干扰细菌细胞的DNA 复制而呈现杀菌作用。
一般而言,在革兰阴性杆菌中,喹诺酮类药物作用的首要靶位是DNA 解旋酶[7]。
虽然抗菌机制基本相同,但化学结构上的差异导致了抗菌特性的不同。
基本的氟喹诺酮分子结构 [8]环丙沙星在氟喹诺酮分子的基础上,在C7 位添加了哌嗪,改善了对革兰氏阴性菌的活性,同时也在N1 位引入了环丙基,增加了药物的效力[8]。
环丙基对革兰氏阴性菌具有良好的活性[9]。
左氧氟沙星C7 位改为4-甲基哌嗪,相较环丙沙星未取代的哌嗪环,对革兰氏阳性菌具有更高的活性,并且被认为具有增强的对细菌细胞的渗透性 [9]。
同时C8 位的烷基化也能够进一步增强抗革兰氏阳性菌的活性,也能够增加亲脂性来改善组织渗透并延长半衰期 [8]。
铜绿假单胞菌解析

发酵型
氧化型
产碱型
分离培养
• 本菌生长对营养要求不高。对有正 常菌群存在的临床标本或采自环境 中的标本应接种选择性培养基如麦 康凯琼脂培养基(MAC);对无正 常菌群存在的临床标本如血液、脑 脊液、穿刺液等可接种普通或血琼 脂培养基。
• 在普通琼脂培养基上生长18~24h可 以见到扁平、湿润的菌落,该菌所 产生的带荧光的水溶性青脓素与绿 脓素相结合将使得培养基呈亮绿色; 在血琼脂平板上生长时可以见到在 菌落的周围有溶血环,菌落呈金属 光泽;如果是在液体培养基中则呈 浑浊状生长,在液体表面形成菌落, 而在培养基底部细菌的生长不良。
绿或灰绿 有溶血环 • MACc平:微小无光泽半透明 48h后菌落 呈棕色
鉴定
• 初步鉴定 菌体形态 菌落特征 产色素 气味 氧化酶 • 最终鉴定 非发酵菌生化鉴定系统 API-NE试条
• 细菌耐药机制
–外膜通透性降低 –产生灭活酶或钝化酶 –主动外排系统将抗生素泵出胞外 –抗菌药物作用靶位改变 –膜孔蛋白突变 –生物膜屏障作用
• 绿脓杆菌是医院内感染的重要病原菌之一。
培养基成分:
• • • • •
胆盐乳糖培养基(BL)
胨 20. 0g 磷酸二氢钾 1.3g 乳糖 5. 0g 牛胆盐 2.0g 氯化钠 5.0g (或去氧胆酸钠) (0.5g) 磷酸氢二钾 4. 0g 水 1000ml 除乳糖、牛胆盐或去氧胆酸钠外,取上述成分,混合,微温溶 解,调节P H值使灭菌后为7 . 4 ± 0 . 2,煮沸,滤清,加入 乳糖、牛胆盐或去氧胆酸钠,分装,灭菌。
培养基成分:
PDP斜面,是否有色素,有, 用氯仿3-5ml萃取,用无菌 玻璃棒搅碎培养基、混匀, 色素完全在氯仿层。吸管 把氯仿层移到另一试管, 加入盐酸1M1ml,静置后, 盐酸出现粉红为阳性,无 粉红为阴性,阴性斜面培 养1-2天再重新做一遍。如 果仍是阴性。做下一步试 验。 绿脓菌素从有机相转到酸性 水相中会由蓝绿色变为粉 红色。
铜绿假单胞菌
铜绿假单胞菌俗称绿脓杆菌 革兰染色阴性 单端鞭毛,运动活泼 不形成芽胞 本菌为条件致病菌
专性需氧菌 本菌产生水溶性色素,使培养基被染成蓝绿色 或黄绿色
致病性
铜绿假单胞菌为条件致病菌 常见于烧伤感染、创伤感染、气管切开 和插管、人工机械辅助通气、留置导尿 ,内窥镜检查等引发的下呼吸道感染、 尿路感染等
所致疾病
铜绿假单胞菌是医院感染的主要病原菌 。常见于烧伤创面感染、皮肤感染、肺部 感染、泌尿道感染、中耳炎、脑膜炎、心 内膜炎、败血症等。
返回ห้องสมุดไป่ตู้
下呼吸道感染耐药性分析

作 者单位 : 4 7 1 6 0 0 河南省宜 阳县人 民医院检 验科
2 . 2 药敏分析
常见病原菌对常用抗菌药物的敏
2 5 5
国际 医药卫生导报 2 0 1 4年 第 2 0卷 第 2期
I MH G N,J a n u a r y 2 0 1 4 ,V o 1 . 2 0 N o . 2
国际 医药卫生导报 2 0 1 4年 第 2 0卷 第 2 期
I MHG N,J a n u a r y 2 0 1 4 ,V o 1 . 2 0 N o . 2
下 呼吸道感染耐药性分析
赵倩瑜
【 摘要 】 目的 了解我院呼吸内科住院患者下呼吸道感染病原菌的分布情况及其耐药特点 ,
内科 下 呼吸道 感 染患 者 的痰标本 ,报道 如下 。 1 资料 与方 法
所取痰标本接种
区合理使用有极大帮助。本研究 收集 了我院呼吸 于血平板及巧克力平板 ,并选择优势菌进行分离 纯化 ;按照 《 全国临床检验操作规程 》进行细菌 鉴定。严格依照仪器 的使用说明书对临床分离菌
ቤተ መጻሕፍቲ ባይዱ
株进行鉴定与抗菌药物敏感性试验。产 E S B L s 细 1 . 1 标本收集 所有标本均来 自本院呼吸科 2 0 1 0 菌 的初筛 和确认采用 N C C L S 推 荐 的双 纸片协 同 年 2月 至 2 0 1 2年 l 0月 收住 的 下 呼 吸道 感 染 患者 法。依据 C L S I 2 0 0 8 年标准,判断流感嗜血杆菌和 的晨痰 ,患者入选标准依照我国卫生部 《 医院感 嗜麦芽假单胞菌药敏用纸片扩散 K — B法 ,其余利 染诊断标准 》( 2 0 0 1 年版 ) 。标本采集 、送 检和处 用 V I T E K 一 3 2 全 自动微生物分析仪药敏卡测定抗 理按 《 全 国临床检验操作规程 》进行 。基 于减轻 菌药 物 MI C浓度 。 患者痛苦 以及操作简便原则 ,采集 的标本主要为 1 . 5 统计学处理 对所有实验数据采用 S P S S 1 9 . 0 自然咳痰 。取患者气管 内的深度新鲜 咳痰。痰标 统计软件包进行统计学分析处理。 本经涂片检查 ,每低倍镜下见鳞状上皮细胞 <1 0 个 ,多核 白细胞 >2 5 个 ,或两者 比例 <1 :2 . 5
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
铜绿假单胞菌下呼吸道感染诊治四、治疗由于细菌耐药性的不断增加,临床上对PA下呼吸道感染的治疗面临越来越多难。
常应用于PA感染治疗的药物包括抗假单胞菌青霉素和头孢菌素、氨曲南、氨基糖苷类、氟喹诺酮类及碳青霉烯类等,特别是碳青霉烯类敏感度均有所降低。
近年来在大型综合医院内由于PA对碳青霉烯类耐药性迅速增加,且同时对其他多种抗菌药物耐药,导致XDR甚至PDR菌株不断增多,使可应用的敏感药物非常有限,治疗困难。
(一)PA下呼吸道感染的治疗原则PA下呼吸道感染的治疗应该遵循以下原则:(1)选择有抗PA活性的抗菌药物,通常需要联合治疗;(2)根据药代动力学(PK)/药效学(PD)理论选择正确的给药剂量和用药方式;(3)充分的疗程;(4)消除危险因素;(5)重视抗感染外的综合治疗。
(二)具有抗PA活性的抗菌药物(表1)•1.抗PA青霉素类及其与p-内酰胺酶抑制剂复合制剂:包括替卡西林、羧苄西林、哌拉西林、美洛西林、阿洛西林、哌拉西林/他唑巴坦、替卡西林/克拉维酸,其中最具代表性的药物是哌拉西林/他唑巴坦。
2012年CHINET细菌耐药性检测结果显示,PA对哌拉西林/他唑巴坦的敏感度高达68.4%,即使在HAP中PA对哌拉西林/他唑巴坦的敏感度同样可达78.0%,显示了良好的抗PA活性,是治疗PA感染的基础用药之一。
•2.抗PA头孢菌素类及其与p-内酰胺酶抑制剂复合制剂:2012年CHINET细菌耐药性检测结果显示,PA对头孢他啶、头孢哌酮、头孢吡肟、头孢哌酮/舒巴坦的敏感度分别为74.0%,49.6%、71.7%和62.5%。
•3.抗假单胞菌碳青霉烯类:包括美罗培南、亚胺培南、帕尼培南和比阿培南。
2012年CHINET各种标本分离细菌耐药性检测结果显示,PA对亚胺培南、美罗培南的敏感度分别为66.6%和67.7%,但在教学医院HAP患者痰中分离到的PA对这两种药物的敏感度只有30%左右。
对PA引起的严重感染,美罗培南的常用剂量为1g,1次/6〜8h,最好能使用静脉泵给药,每次静脉滴注时间持续3h。
亚胺培南的常用剂量为1g,1次/6~8h,使用静脉泵给药,每次持续2h。
比阿培南的常用剂量为0.3g,1次/6h,或0. 6g,1次/12h。
•4.噻肟单酰胺菌素类:2012年CHINET细菌耐药性检测结果显示,PA对氨曲南的敏感度为49.9%,可试用于对青霉素及头孢菌素过敏者以及产金属酶的革兰阴性菌感染者,但氨曲南一般不单独用于抗PA感染。
•5.抗PA喹诺酮类:此类药物中环丙沙星和左氧沙星都具有较强的抗PA活性,但环丙沙星的抗PA活性更强,MIC值为0.5mg/L,低于左氧沙星(1.0mg/L);左氧沙星的抗菌活性与环丙沙星相仿,其口服吸收率高,肺组织浓度高,但左氧沙星通常不用于PA的肺外感染。
2012年CHINET细菌耐药性检测结果显示,PA对环丙沙星和左氧沙星的敏感度分别为75.2%和72.5%。
•6.氨基糖苷类:常用的有阿米卡星、庆大霉素和妥布霉素,应用于临床的还有异帕米星、奈替米星、依替米星,其中以阿米卡星的活性最强。
2012年CHINET细菌耐药性检测结果显示,PA对阿米卡星和庆大霉素的敏感度分别为82.3%和71.3%。
此类药物通常不单独应用于肺部感染。
根据PK/PD理论,此类药物的药效为浓度依赖性,国内通常推荐剂量阿米卡星为15mg·kg-1·d-1,静脉滴注,1次/d;妥布霉素和庆大霉素为7mg·kg-1.d-1,静脉滴注,1次/d;我国常用的还有异帕米星、奈替米星和依替米星。
•7.多黏菌素:包括多黏菌素B、多黏菌素EUolistin,黏菌素),主要应用于XDR-PA菌株,或联合治疗应用于PDR-PA菌株感染。
2012年CHINET细菌耐药性检测结果显示,PA对多黏菌素B的敏感度为99.0%,此类药物的肾毒性明显,剂量选择必须根据肌酐清除率调整。
•8.磷霉素:磷霉素通过与细菌催化肽聚糖合成的磷酸烯醇转移酶不可逆结合来抑制细菌细胞壁合成,从而起到杀菌作用。
2012年CHINET细菌耐药性检测结果显示,PA对磷霉素的敏感度为53.6%。
磷霉素对包括PA在内的多种致病菌均有较弱的抗菌活性,该药消除半衰期T1/2β平均为5.7h。
磷霉素钠注射剂可与其他抗菌药物联合应用,治疗由敏感PA所致中、重症感染,如血流感染、腹膜炎、呼吸道感染、泌尿系感染及骨髓炎等,但一般不单独应用。
(三)抗菌药物的合理使用•1.抗菌药物的选择:对于分离菌为非MDR-PA的较轻症下呼吸道感染患者,没有明显基础疾病,可以采用上述具有抗假单胞菌活性的抗菌药物单药治疗,通常采用抗PAP-内酰胺类抗生素,如酶抑制剂复合制剂、头孢菌素类和碳青霉烯类,经静脉给药,并给予充分的剂量。
氟喹诺酮类和氨基糖苷类可在P-内酰胺类过敏或其他原因不能使用时采用,或作为联合治疗用药。
对于分离菌为非MDR-PA但有基础疾病或存在PA感染危险因素的下呼吸道感染患者,轻症患者可以采用单药治疗,重症患者常需要联合治疗,对耐药PA感染患者的初始治疗应采用联合治疗。
•2.联合治疗:主要用于MDR-PA下呼吸道感染患者。
体外抗菌研究结果显示,某些联合治疗方案存在不同程度的协同作用,如碳青霉烯类联合阿米卡星或异帕米星体外抗MDR-PA时4.0%呈现协同作用,46.0%呈现部分协同作用临床研究结果也证实多药联合治疗可降低PA肺部感染患者的病死率。
P-内酰胺类抗生素与氨基糖苷类或氟喹诺酮类抗菌药物联合后均可提高对PA的抗菌活性,但氨基糖苷类对(3-内酰胺类抗生素的增效作用略强于氟喹诺酮类。
所以,PA肺炎治疗的国内外指南均推荐联合用药,包括抗PAP-内酰胺类+氨基糖苷类,或抗PAP-内酰胺类+抗PA喹诺酮类,或抗PA的喹诺酮类+氨基糖苷类;也可采用双P-内酰胺类药物治疗,如哌拉西林/他唑巴坦+氨曲南。
而对碳青霉烯类耐药尤其是PDR-PA肺部感染,国外推荐在上述联合的基础上再加多黏菌素。
14元环与15元环大环内酯类药物与抗PA有效药物联合应用对PA生物被膜相关感染具有协同作用。
磷霉素与抗PA有效药物联合应用对PA感染具有协同或相加作用。
•3.PK/PD理论的应用:抗PA的青霉素类和头孢菌素类及其与酶抑制剂复合制剂均属于时间依赖性抗生素,T>MIC%与临床疗效密切相关。
这类药物需日剂量分3〜4次给药,以延长药物与PA的接触时间,加强杀菌作用,提高临床疗效。
抗PA碳青霉烯类属于时间依赖性但抗菌后效应持续时间较长的抗生素,可通过延长滴注时间提高对PA严重感染的疗效,如美罗培南、亚胺培南和多尼培南可缓慢持续静脉输注2〜3h,目的是延长给药间隔内血药浓度高于MIC的时间。
氨基糖苷类药物是浓度依赖性抗生素,Cmax/MIC与细菌清除率和临床有效率密切相关,同时肾小管上皮细胞与耳蜗毛细胞对较高浓度的氨基糖苷类摄取有“饱和”现象。
国外大量文献报道日剂量单次给药可保证疗效,减少耳、肾毒性,遏制细菌耐药性,故临床实施氨基糖苷类药物日剂量单次给药方案来控制感染性疾病。
抗PA的氟喹诺酮类药物主要有环丙沙星和左氧沙星,均为浓度依赖性抗菌药物,AUC/MIC与临床有效率相关性最高。
日剂量单次给药可提高临床疗效,但其毒性具有浓度依赖性。
目前左氧沙星因半衰期较长,推荐日剂量单次给药,但环丙沙星由于其半衰期较短,且单次给药会明显增加不良反应,故依然采用日剂量分2~3次给药的方案。
多黏菌素也表现出浓度依赖性的抗菌活性,但从药效学角度为达到尽可能的抑制耐药菌,每6~8h给药1次最为理想。
而磷霉素是时间依赖性抗生素,临床用药应日剂量分3〜4次给药,可发挥更佳疗效。
•4.局部抗菌药物的雾化治疗:用于雾化吸入途径的抗菌药物主要是氨基糖苷类、多肽类和喹诺酮类,主要用于有结构性肺病变的PA感染,如支气管扩张症、慢阻肺、囊性肺纤维化和肺移植术后。
抗菌药物雾化吸入后局部肺内药物浓度高而血浆浓度低,通常建议局部抗菌药物应在全身应用的基础上应用,或作为静脉治疗的补充。
雾化吸入的抗菌药物主要有氨基糖苷类(妥布霉素、阿米卡星、庆大霉素)和多肽类(黏菌素、多黏菌素B),如多黏菌素B和妥布霉素雾化吸入作为静脉治疗的补充用于MDR-PA难治性肺炎的治疗。
头孢他啶和氨曲南也用于局部雾化治疗:但考虑有可能导致过敏反应和支气管痉挛,一般不建议P-内酰胺类抗生素雾化吸入;近期也有吸入剂型的环丙沙星进人临床研究。
通常使用的剂量,妥布霉素和庆大霉素200mg/次,2次/d;阿米卡星400mg/次,2次/d;环丙沙星400mg/次,2次/d;通常疗程为7-14d。
以上雾化吸入剂型的抗菌药物国外正在积极开发,但国内尚待获得批准。
5.疗程:对于PA感染的临床诊断不确定且临床症状在3d内稳定者,推荐8r!疗程。
如果分离的PA为MDR或PDR菌株,或者为重症PA-HAP,则推荐10~14d疗程,特殊情况下可以适当延长。
欧美指南中通常推荐2周疗程。
值得注意的是,在有结构性肺病变等慢性气道疾病或长期机械通气的患者中,可根据病情适当延长疗程,但治疗的目标应该是临床表现好转,而不应将PA的清除作为停用抗菌药物的指征。
(四)综合治疗综合治疗包括气道分泌物的引流和廓清,适当的免疫治疗及营养支持等,对PA下呼吸道感染的控制同样非常重要。
抑制生物被膜的形成也有助于慢性PA感染的治疗。
大环内酯类抗生素如红霉素、克拉霉素、阿奇霉素和罗红霉素等自身没有抗PA的作用,但都能抑制生物被膜的形成,同时可增强吞噬细胞的吞噬作用,其中以阿奇霉素的作用最强。
但16元环大环内酯类抗生素如麦迪霉素、交沙霉素、乙酰螺旋霉素等则对生物被膜无效。
氟喹诺酮类也有类似的抑制PA生物被膜形成的作用。
