周围神经病变概念分类和发病机制
神精病学:周围神经疾病

神经元
脑神经和脊神经的运动和深感觉纤维多为 有髓神经纤维,而痛温觉和自主神经多为 无髓神经纤维。
有髓纤维 有髓纤维 薄髓纤维 无髓纤维 薄髓纤维 无髓纤维
运动神经
感觉神经
自主神经
神经结构
神经束膜和神经内膜毛细血管内皮紧密连 接,血管内大分子不易渗出,形成血-神经 屏障;
神经根和神经节处无血-神经屏障的结构, 这可能是某些免疫性或中毒性疾病易侵犯 此处的原因。
临床表现
出现受损神经支配区的运动、感觉 和自主神经功能异常,可分为刺激性和 麻痹性症状。
感觉障碍:
刺激性症状:感觉异常、感觉过敏、
自发痛、刺激性疼痛
破坏性症状:受损支配区(节段性、手
套袜套样、马鞍型等)的 感觉减退或消失
运动障碍:
刺激性症状:肌束震颤(fasciculation)
痛性肌痉挛(myospasm)
鉴别诊断
继发性三叉神经痛:疼痛持续,有三 叉神经受损体征,或合并其他脑神经 受累
牙痛:持续性钝痛,局限于牙龈,进 食冷热食物时诱发,局部检查可鉴别
舌咽神经痛:舌根、咽及耳道深部阵 发性疼痛,吞咽、讲话、咳嗽等诱发
治疗
药物治疗:
卡马西平ay,治疗量 600-800mg/day; 不良反应有嗜睡、头晕、恶心等,出现皮 疹、共济失调、白细胞减少应停药
周围神经具有较强的再生修复能 力,神经元胞体的完好是再生修复的 基础。
病因和发病机制
炎症、外伤、代谢、遗传、变性、免疫、中 毒、肿瘤等均可成为周围神经病的病因;
发病机制:
前角或前根的破坏; 结缔组织病压迫周围神经或血管; 免疫性疾病引起小血管炎; 中毒和营养缺乏; 遗传代谢病引起酶系统障碍;
疾病分类标准尚未统一 按临床病程:急性、亚急性、慢性、进行性等 按病理改变:主质性和间质性神经病 按受损神经多少:单神经病、多发性单神经病、
周围神经病(PeripheralNeuropathy)神经病学教研室

GBS-治疗
辅助呼吸 • 肺活量降低至20~25ml/kg体重以下 • 动脉氧分压低于70mmHg,应及早使用呼吸器 • 先行气管内插管,1天以上无好转,行气管切开 对症治疗 • 重症监护 • 高血压可用小剂量β受体阻断剂 • 低血压可补充胶体液或调整患者体位治疗 预防并发症 • 防止褥疮、坠积性肺炎、深静脉血栓、泌尿系 感染等,控制焦虑、抑郁、疼痛
• • • • • • • 继发性三叉神经痛 牙痛 舌咽神经痛 蝶腭神经痛:分布于鼻根后方,同侧眼眶 鼻窦炎 非典型面痛:抑郁症、疑病、精神障碍 颞颌关节病
三叉神经痛-治疗
• • • • • • • 抗痫药物:卡马西平、苯妥英钠、氯硝安定 氯苯氨丁酸 大剂量维生素B12 哌咪清:疗效优于卡马西平 封闭疗法:无水酒精、甘油 经皮半月神经节射频电凝疗法 手术治疗:神经根部分切断术、微血管减压
三叉神经痛-临床表现
• • • • • • • • • 中老年人多发,女略多于男 疼痛限于三叉神经分布区内 以第二、三支最多见,多为单侧 间歇期完全正常 发作时为电击样、针刺样、刀害割样或撕裂样 轻触诱发:扳击点 严重者出现痛性抽搐 病程可呈周期性 神经系统检查无阳性体征
三叉神经痛-诊断及鉴别诊断
• 急性起病 • 病初可有麻痹侧耳后乳突区、耳内疼痛 • 一侧表情肌完全性瘫痪,偶见双侧 • 鼓索支以上:同侧舌前2/3味觉丧失 • 镫骨肌以上:加上听觉过敏 • 膝状神经节:加上乳突部疼痛、耳部感觉减退外 耳道疱疹-Hunt综合征
中枢性面瘫
Hunt综合征
不良预后
• 发病时伴有乳突痛、老年人、糖尿病、 高血压、心梗病人 • 病后10天面神经出现失神经,恢复时 间延长,平均需要3个月。
周围神经病
(Peripheral Neuropathy) 神经病学教研室
周围神经病变-潘
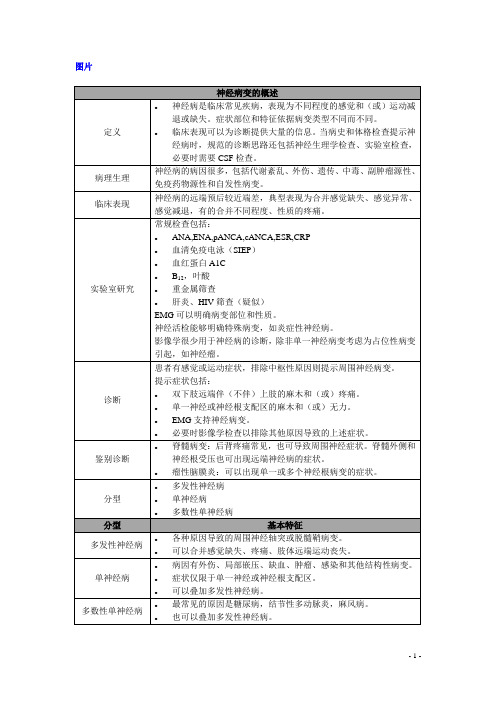
神经病变的概述
定义
神经病是临床常见疾病,表现为不同程度的感觉和(或)运动减退或缺失。症状部位和特征依据病变类型不同而不同。
临床表现可以为诊断提供大量的信息。当病史和体格检查提示神经病时,规范的诊断思路还包括神经生理学检查、实验室检查,必要时需要CSF检查。
病理生理
神经病的病因很多,包括代谢紊乱、外伤、遗传、中毒、副肿瘤源性、免疫药物源性和自发性病变。
鉴别诊断
脊髓病变:后背疼痛常见,也可导致周围神经症状。脊髓外侧和神经根受压也可出现远端神经病的症状。
瘤性脑膜炎:可以出现单一或多个神经根病变的症状。
分型
多发性神经病
单神经病
多数性单神经病
分型
基本特征
多发性神经病
各种原因导致的周围神经轴突或脱髓鞘病变。
可以合并感觉缺失、疼痛、肢体远端运动丧失。
单神经病
体征:
1.典型的正中神经远端支配区感觉缺失。
2.鱼际肌瘫痪
3.可以看到周围神经病变体征。周围神经病变导致CTS——远端感觉缺失,反射减弱,肢体远端无力。
实验室研究
常规检查基本是正常的,但以下检查需要考虑:B12水平,RA因子测定,TSH,T4,糖化血红蛋白。
影像学上通常是正常的,一般不需要该检查。有些手部疼痛的患者考虑为颈部神经根病,需行MRI检查。腕部MRI可以明确神经压迫的部位,但通常不需要。
病因有外伤、局部嵌压、缺血、肿瘤、感染和其他结构性病变。
症状仅限于单一神经或神经根支配区。
可以叠加多发性神经病。
多数性单神经病
最常见的原因是糖尿病,结节性多动脉炎,麻风病。
也可以叠加多发性神经病。
神经病变分类
脱髓鞘型
混合型
轴索型
周围神经病诊断和鉴别诊断

吉兰-巴雷综合征与周期性麻痹鉴别
症状
吉兰-巴雷综合征主要表现为四肢对称性弛缓性瘫痪、感觉障碍和自主神经功能障碍,而 周期性麻痹主要表现为反复发作的骨骼肌弛缓性瘫痪,不累及自主神经和感觉系统。
病因
吉兰-巴雷综合征通常由免疫反应引起,而周期性麻痹可能与遗传、代谢异常等有关。
诊断方法
吉兰-巴雷综合征需要进行脑脊液检查和相关免疫学检查以确诊,而周期性麻痹通常根据 症状和体征即可诊断。
自主神经功能检查
观察皮肤温度、湿度、颜色变 化等,评估自主神经功能状态
。
神经电生理检查
01
02
03
肌电图
检测肌肉的电活动,了解 神经传导速度和肌肉功能 状态。
神经传导速度
测量神经传导速度,判断 神经传导功能是否正常。
诱发电位
通过刺激神经并记录电位 变化,评估神经功能状态。
影像学检查
X线检查
观察骨骼结构,排除骨骼病变对神经 的压迫。
多发性神经病需要进行全面的神经系 统检查和相关实验室检查,以确定病 因和病变范围,而单神经病通常根据 症状和体征即可诊断。
病因
多发性神经病通常由多种原因引起, 如中毒、营养缺乏、代谢性疾病等, 而单神经病可能与创伤、压迫、炎症 等有关。
急性与慢性多发性神经病鉴别
01
病程
急性多发性神经病起病急骤,进展迅速,数日或数周内达到高峰,而慢
肌肉无力治疗
针对肌肉无力的治疗包括使用营养肌肉的药物、进行康复训练和物 理疗法。
病因治疗
针对病因的特异性治疗
01
根据周围神经病的具体病因,采取针对性的治疗方案,如控制
血糖、降低血压、停用相关药物等。
免疫疗法
02
周围神经病的分类

周围神经病的分类周围神经病可按以下几种方式分类:一、按病因分类1. 感染性周围神经病- 吉兰 - 巴雷综合征(Guillain - Barré syndrome,GBS)- 这是一种自身免疫介导的周围神经病,多由空肠弯曲菌等感染诱发机体免疫反应,攻击周围神经的髓鞘,导致神经传导功能障碍。
患者常表现为急性起病的对称性肢体无力,可从下肢逐渐向上发展,严重时可累及呼吸肌。
- 麻风性周围神经病- 由麻风杆菌感染引起。
麻风杆菌侵犯周围神经,可造成神经粗大、感觉减退等症状。
患者可出现皮肤损害伴感觉障碍,如麻木、疼痛等,且神经功能损害可逐渐加重,影响肢体运动功能。
2. 营养缺乏性周围神经病- 维生素B₁₂缺乏性周围神经病- 维生素B₁₂参与神经髓鞘的合成等重要生理过程。
缺乏时可引起周围神经脱髓鞘改变。
患者可能出现肢体远端感觉异常,如麻木、刺痛,逐渐发展可出现肌无力、步态不稳等症状。
常见于素食者、胃肠道吸收不良者等人群。
- 糖尿病性周围神经病- 糖尿病患者长期高血糖状态,可引起神经微血管病变,导致神经缺血缺氧,同时还可引起代谢紊乱,如多元醇通路激活等,损害神经纤维。
患者多表现为双侧肢体对称性疼痛、麻木、感觉减退等,下肢较上肢更为常见,病情严重时可影响患者的行走能力和生活质量。
3. 中毒性周围神经病- 铅中毒性周围神经病- 铅可通过呼吸道、消化道等途径进入人体。
铅中毒影响神经细胞内线粒体的功能,干扰神经递质的释放,损害周围神经。
患者常表现为伸肌无力,可出现垂腕、垂足等典型表现,同时还可能伴有腹痛、贫血等其他铅中毒症状。
- 有机磷中毒性周围神经病- 有机磷农药中毒后,除了出现胆碱能危象等急性中毒症状外,部分患者在中毒后1 - 3周可发生迟发性周围神经病。
有机磷可能抑制神经组织中的神经毒性酯酶,导致轴索变性。
患者表现为肢体远端对称性感觉、运动障碍,如手足麻木、无力,逐渐向近端发展。
4. 遗传性周围神经病- 腓骨肌萎缩症(Charcot - Marie - Tooth disease,CMT)- 这是一组最常见的遗传性周围神经病,具有高度的临床和遗传异质性。
糖尿病周围神经病变-专家共识

糖尿病周围神经病变诊疗规范(征求意见稿)中国医师协会内分泌代谢科医师分会制定起草专家胡仁名樊东升专家委员会成员(按姓氏拼音排列)崔丽英樊东升高鑫郭晓慧洪天配纪立农母义明宁光王毅肖海鹏邢小平邹大进周智广1. 糖尿病周围神经病变定义、流行病学及分型1.1 定义:糖尿病周围神经病变(Diabetic Peripheral Neuropathy,DPN)是指在排除其他原因的情况下,糖尿病患者出现周围神经功能障碍相关的症状和(或)体征。
1.2 流行病学:糖尿病诊断10 年内常有明显的临床糖尿病周围神经病变的发生,其患病率与病程相关。
神经功能检查发现60%-90% 的患者有不同程度的神经病变,其中30%-40%的患者无症状。
在吸烟、年龄超过40 岁以及血糖控制差的患者中神经病变的患病率更高。
1.3 分型:糖尿病周围神经病变可根据不同的临床表现进行分型,最常见的分型如下:Ø远端对称性多发性神经病变:是糖尿病周围神经病变最常见类型。
Ø局灶性单神经病变:或称为单神经病变,可累及单颅神经或脊神经。
Ø非对称性的多发局灶性神经病变:同时累及多个单神经的神经病变称为多灶性单神经病变(或非对称性多神经病变)。
Ø多发神经根病变:最常见为腰段多发神经根病变,主要为L2、L3和L4等高腰段的神经根病变引起的一系列症状。
Ø自主神经病变:糖尿病自主神经病变(Diabetic Autonomic Neuropathy,DAN)是糖尿病常见的并发症,其可累及心血管、消化、呼吸、泌尿生殖等系统。
Ø2. 病因、发病机制及病理学2.1 病因和发病机制:糖尿病周围神经病变的发病原因和发病机制目前尚未完全阐明,现认为其主要为代谢紊乱所导致的氧化应激、血管性缺血缺氧、神经生长因子(NGF)缺乏等。
另外,自身免疫因素、维生素缺乏、遗传和环境因素等也可能与DPN的发生有关。
2.2 病理学改变:糖尿病周围神经病变的主要病理变化是无髓鞘神经纤维轴突变性,甚至消失;有髓鞘神经纤维髓鞘节段性或弥散性皱缩或脱髓鞘,以及髓鞘再生引起的朗飞氏结结间长度改变。
糖尿病周围神经病变临床诊疗规范标准

1. 筛查方法
─ 振动觉:常用128Hz音叉进行检查。将振动的128Hz音 叉末端置于双足拇趾背面的骨隆突处各测试3次,在病 人闭眼的状况下,询问能否感觉到音叉的振动,3次中2 次以上回答错误判为振动觉缺失,3次中2次以上回答正 确则判为振动觉存在。
─ 踝反射:根据踝反射情况分为亢进、减弱及正常,反映 下肢深感觉的功能情况。
20
10g单纤维丝检查
结果评判二
保护性感觉正常
10次检查中患者能感到8次以上
保护性感觉减弱
10次检查中患者只能感到1-7次
保护性感觉缺失
10次检查中患者感到0次
附注:此评判标准为密歇根筛查量表上的标准,建立在双足采用10 点检查的基础上
21
糖尿病周围神经病变的诊断
Diagnosis of Diabetic Peripheral Neuropathy
病史 ─ 糖尿病类型及病程 ─ 糖尿病家族史 ─ 吸烟史 ─ 饮酒史 ─ 既往病史 ─ 等等
14
糖尿病周围神经病变的诊断
Diagnosis of Diabetic Peripheral Neuropathy
症状及体征
1. 远端对称性多神经病变:病情多隐匿,进展缓慢
─ 主要症状为四肢末端麻木,刺痛,感觉异常,通常呈手套或 袜套样分布,多从下肢开始,对称发生,呈长度依赖性。症 状夜间加剧。
温暖觉 疼痛觉
心率、血压、出汗、 胃肠道、泌尿生殖
系统功能
12
糖尿病周围神经病的诊断
1.糖尿病病史 2.周围神经病的症状和体征 3.简单临床检查 4.神经电生理检测结果 5.皮肤神经活检
13
糖尿病周围神经病变的诊断
Diagnosis of Diabetic Peripheral Neuropathy
周围神经病-PPT课件

脑神经病 三叉神经痛----发病机制
• 脱髓鞘—————脱失髓鞘的轴突与相邻纤维间发生短路 ————轻微触觉或中枢穿出刺激经短路传入中枢——— —————成为疼痛
脑神经病 三叉神经痛----临床表现
• 骤然发生的剧烈疼痛,严格限于三叉神经感觉支配区内 • 病人常紧按病侧面部或用力擦面部减轻疼痛 • 有的在发作时不断做咀嚼样动作
• 面部某个区域特别敏感,易触发疼痛,称之为“触发点”
• 三叉神经皮下分支穿出骨孔处常有“压痛点”
• 说话、进食、洗脸、刷牙、打呵欠、微风拂面皆可诱发
脑神经病 三叉神经痛----辅助检查
• 磁共振断层血管成像可以显示脑桥小脑角池内的脑神经出 脑干段与责任血管的关系
脑神经病 三叉神经痛----诊断
脑神经病 三叉神经痛----神经阻滞疗法
• 取无水酒精或甘油、维生素B12等直接祝如三叉神经分支或 半月神经节内,使之发生凝固性坏死,阻断神经传导,可 使局部感觉丧失而获止痛效果。
• 简易安全,但疗效不持久
• 药物治疗无效或有明显副作用、拒绝手术治疗或不适合手 术治疗者可尝试
脑神经病 三叉神经痛----半月神经节射频热凝治疗
• 通过射频产生的热效应选择性破坏三叉神经痛觉纤维,基 本不损伤触觉纤维。 • 适用于长期用药无效或无法耐受者
脑神经病 三叉神经痛----手术治疗
• 微血管减压术 • 颅外三叉神经周围支切断术 • 颅内三叉神经周围支切断术
• 三叉神经感觉根部分切断术
• 三ቤተ መጻሕፍቲ ባይዱ神经脊髓束切断术
脑神经病 BELL麻痹
• 苯妥英钠:0.1 tid开始。中毒症状为头晕、行走不稳、眼 球震颤等,出现后减量。
• 加巴喷丁:0.1 tid开始。单独使用或与其他药物合用效果 较好。
