梅毒实验室检测结果的解读分析
TPPA、ELISA和CLIA检测梅毒抗体的结果对比

梅毒是临床中常见的慢性传染性疾病,其发病原因在于梅毒螺旋体感染。具世界卫生组织的一项研究显示,世界范围内的梅毒感染者已经超过1200万【1】,对人们的生命健康和生活质量构成很大的威胁。输血是医疗过程中非常重要的治疗手段,梅毒抗体检验是有效减少输血造成梅毒螺旋体传播的重要途径。常用的梅毒抗体检测方法有酶联免疫吸附法和明胶颗粒凝聚集试验,具有较好的检验效果。随着免疫学技术的进步,梅毒的检测新方法也不断出现。其中CLIA(电化学发光法)属于较为新颖的检查手段【2】,了解其临床应用价值对于今后的诊断工作具有重要意义。本文就TPPA、ELISA和CLIA三种方法检测梅毒抗体的临床价值予以比较探讨,现将结果总结如下。
1.3统计学方法
本研究中的相关数据均录入到SPSS16.0软件实施数据处理,计数资料采用率(%)的形式表示,比较采用卡方值检验。以P<0.05代表不同检测方法之间的差异结果具有统计学意义。
2、结果
2.1 TPPA、ELISA和CLIA检测梅毒抗体的阳性结果对比
三种方法检测梅毒抗体的阳性结果差异较小,无统计学意义(P>0.05)。
RIBA检验:对检查可疑的结果使用RIBA(重组免疫印迹法)进行验证,使用实验室现有的RIBA试剂以及梅毒螺旋体抗体IgG试剂盒予以检测,采用电泳法将抗原条中抗原进行转移,结合样本中的特异性抗体进行孵育,对显色条的结果进行判定。出现2条及以上特异性条带提示结果为阳性;1条为可疑;无条带出现判断为阴性。
本文中,选择在血清标本收集的第2天进行检验,能够很大程度上减少由于血球沉降对结果造成的影响,提高检测的准确性【4】。TPPA检查从标本处理到结果得出仅需要2h左右的时间,具有方便、快捷、成本低的特点。但是其结果可能受到标本容量的影响,例如收集的标本过多则可能对肉眼观察造成影响,出现假阴性结果,因此敏感度相对较低。ELISA通过双重识别机制能够很好的对阳性结果进行判定,加上自动化程度高、成本相对较低,在医院中得到较大的普及。但是ELISA检测结果易受到外界因素的影响,因此具有较高的假阳性率【5】。CLIA使用特制的洗涤液,能够最大限度的排除外界因素造成的影响,同时具有较高的自动化程度、耗费时间较短、可重复性强的优点,但是相对而言该方法的成本较高。本组研究选择TPPA、ELISA和CLIA检测梅毒抗体,发现3种方法在诊断阳性率结果上没有明显的差异,CLIA稍高于其他2种;但是CLIA的诊断特异性高于ELISA和CLIA,差异结果具有统计学意义(P<0.05)。提示在梅毒抗体检验过程中,采用电化学发光法具有更高的应用价值。可以将其作为主要检查方法在临床中应用,与其他两种方法结合,有效提高疾病的诊断率。
梅毒实验室诊断标准

梅毒实验室诊断标准梅毒是一种性传播疾病,常常被忽视或者被误诊。
因此,梅毒实验室诊断是非常重要的。
在实验室中,我们必须根据一些特定的标准和指南来确诊患者是否患有梅毒。
下面就是梅毒实验室诊断标准的一些重要信息和要求。
1. 梅毒实验室诊断标准的类型梅毒实验室诊断标准包括两类:直接检测和间接检测。
直接检测包括酸化染色、暗视野显微镜检查和核酸检测等。
间接检测包括梅毒螺旋体抗体检测和梅毒螺旋体结构抗原酶联免疫吸附检测等。
2. 梅毒实验室诊断标准的优点梅毒实验室诊断的优点是能够快速准确地诊断患者是否患有梅毒。
这对于治疗和防止传染病的传播是至关重要的。
实验室检测可以提供比症状检查更准确的结果,特别是在早期诊断中,因为症状往往不明显或没有症状。
3. 梅毒实验室诊断标准的要求在进行实验室测试之前,我们必须注意以下要求:(1)样本的获取必须符合标准。
例如,尿液、血液、脑脊液、皮损等。
(2)样本的储存和运输必须严格按照标准,避免污染或破坏。
(3)操作人员必须具备专业知识和技能,以确保测试结果的准确性。
4. 梅毒实验室诊断标准的解读在进行实验室测试之后,我们必须仔细解读测试结果。
鉴于梅毒是一种非常复杂的疾病,我们需要权衡许多因素,如病人的症状,既往病史等。
不同的测试结果需要不同的解读方法。
结论在人们越来越重视健康的时代,实验室检测成为了诊断疾病的关键手段之一。
梅毒实验室诊断标准的确立,将有助于准确识别和预防梅毒的传播。
我们应该加强对实验室操作、标本采集和处理、测试结果解读等方面的培训,以确保实验室测试的准确性和安全性。
梅毒实验室检测及分析

青岛大学附属医院
TPPA/TPHA原理
TPPA试验原理与TPHA试验基本相同 – TPPA试验用梅毒螺旋体致敏明胶颗粒
– TPHA试验中梅毒螺旋体致敏羊红细胞
特点 – 梅毒螺旋体(Nichols株)全抗原
青岛大学附属医院
青岛大学附属医院
TP-ELISA
原理 – 用重组梅毒螺旋体抗原包被固相板条,加上梅毒
青岛大学附属医院
梅毒的分期
青岛大学附属医院
梅毒的诊断
梅毒的诊断 – 早期梅毒(一期、二期和早期隐性梅毒)和晚期
梅毒(三期和晚期隐性梅毒)
– 必须依靠病史、症状及实验检查进行综合分析
梅毒的实验室检查 – 结果对诊断有决定性意义
青岛大学附属医院
常用梅毒实验室检测方法
病原学检测
血清学检测
血清和单克隆抗体酶标记物,形成抗原抗体复合
物与酶标记物结合,用酶标仪判定试验阳性反应 。
特点 – 本法可用于大规模血清检测。
青岛大学附属医院
免疫层析
青岛大学附属医院
青岛大学附属医院
临床应用
梅毒螺旋体特异性抗体试验的作用是作为证实试验, 以TPPA/T阳性反应是真阳 性还是假阳性。
青岛大学附属医院
梅毒螺旋体
青岛大学附属医院
传播途径
性接触是主要的传染途径 – 未经治疗的患者在感染后的1年内最具有传染性 – 随着病期的延长,传染性越来越小 – 到感染后2年,通过性接触一般无传染性 母婴传播 – 在妊娠7周时,梅毒螺旋体即可通过胎盘传染未经治疗者 ,虽已无性传播(病期>2年),但妊娠时仍可传染给胎儿 –病期越长,传染性越小; 输血传染 间接传播:日常用品、接吻、哺乳、医疗器械等途径(接触 部位附有梅毒螺旋体) 。
梅毒的实验室检测与技术规范课件

事故处理
如发生意外事故,应立即报告实验室负责人,采 取相应的处理措施,如清洗伤口、消毒环境等。
CHAPTER 05
梅毒实验室检测结果分析与 解读
检测结果判定原则
明确检测原理
01
了解和掌握梅毒检测的基本原理和方法,包括抗原抗体反应、
梅毒的实验室检测与 技术规范课件
目录
• 概述 • 梅毒的实验室检测技术 • 梅毒实验室规范化操作流程 • 梅毒实验室技术规范与标准操作规程 • 梅毒实验室检测结果分析与解读 • 梅毒实验室检测新技术与发展趋势
CHAPTER 01
概述
定义与背景
梅毒是由梅毒螺旋体引起的慢 性传染病,可累及全身器官。
基于免疫学技术的检测方法改进与创新
化学发光免疫分析
该技术结合了化学发光和免疫分 析的优点,具有高灵敏度、宽线 性范围和良好的稳定性,已广泛 应用于梅毒血清学检测。
酶联免疫吸附试验
该技术利用酶催化底物反应产生 光信号,从而实现对梅毒抗体的 定量检测,具有操作简便、成本 低等优点。
基于生物信息学在梅毒诊断中的应用前景
合理布局实验室空间,设置独立 的阳性血清和脑脊液检测区域,
以避免交叉污染。
实验器材
使用一次性实验器材,如注射器 、吸管、离心管等,避免交叉感
染。
实验人员
实验人员应接受专业培训,熟悉 梅毒检测的原理、操作流程和质
量控制要求。
标准操作规程
1 2
样本采集
采集血液样本时,应使用真空采血管,避免直接 接触血液。采集脑脊液样本时,应使用无菌穿刺 技术。
血清学筛查
血清学确证
使用酶联免疫吸附试验(ELISA)等血清学 方法筛查患者血清中的梅毒抗体。
梅毒检测报告

梅毒检测报告在现代社会,性病已经成为一个严重的公共卫生问题,其中梅毒是最为常见的一种性传播疾病。
梅毒可传播性极强,不仅会影响个体的身体健康,还会对社会安全和公共健康造成严重威胁。
因此,梅毒的检测和治疗非常重要。
本文将详细介绍梅毒检测报告。
梅毒检测是指通过一系列的检查和实验室测试确定一个人是否患有梅毒。
目前,常用的梅毒检测方法有磁性分析法、荧光试验法、酶联免疫吸附测定法等。
这些方法不仅可以诊断患者是否感染了梅毒病原体,还可以帮助医生确认病情的严重程度和进一步治疗方案。
梅毒检测报告是指医生在完成患者的检测后,将检测结果记录在一份报告中,向患者和医院进行汇报。
梅毒检测报告通常包括以下信息:首先是患者基本信息:如姓名、性别、年龄、身份证号码等。
这些信息对申领医保、报销医疗费用、疾病监测等都非常重要。
其次是检测方法和结果:包括检测的时间、检测方法、检测结果的阳性或阴性以及可能的假阳性或假阴性情况。
这些信息是评估治疗效果和判断患者病情变化的重要参考。
然后是医生的意见和建议:包括患者健康状况、治疗方案、手术建议、康复计划等。
这些信息是指导患者的治疗和康复的关键。
最后是医院、医生签字和盖章:这是梅毒检测报告的正式认证和证明,确保报告的真实性和可靠性。
需要注意的是,梅毒检测报告是一个敏感的医疗文件,只有患者和医生可以查看。
当患者需要出示检测报告时,可以通过合法途径向相关部门提供。
同时,患者也可以选择在医院保密的情况下进行检测和治疗。
在现代社会,对于患有梅毒的患者,不仅要追求医学知识的普及和保健意识的加强,更要注重检测报告的有效性和真实性。
希望每个患者和医生都能认真对待梅毒检测报告,并积极参与梅毒预防和治疗的工作。
只有这样,才能尽快控制梅毒的增长,保护社会健康和安全。
关于梅毒的实验室检测
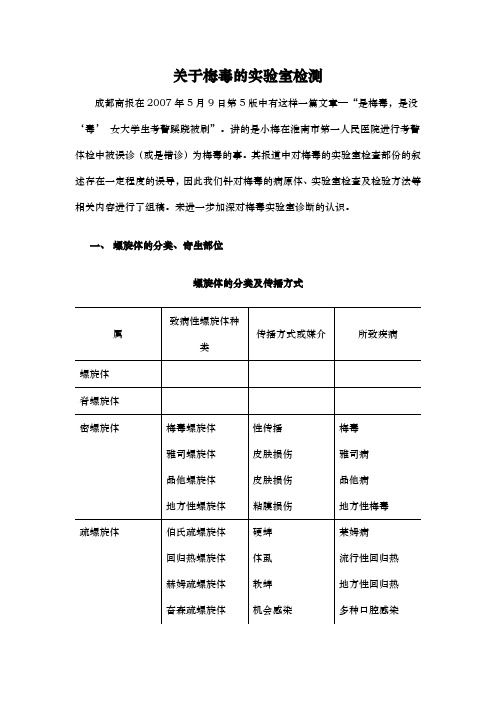
关于梅毒的实验室检测成都商报在2007年5月9日第5版中有这样一篇文章—“是梅毒,是没‘毒’女大学生考警蹊跷被刷”。
讲的是小梅在淮南市第一人民医院进行考警体检中被误诊(或是错诊)为梅毒的事。
其报道中对梅毒的实验室检查部份的叙述存在一定程度的误导,因此我们针对梅毒的病原体、实验室检查及检验方法等相关内容进行了组稿。
来进一步加深对梅毒实验室诊断的认识。
一、螺旋体的分类、寄生部位螺旋体的分类及传播方式二、生物学特性梅毒螺旋体即苍白密螺旋体的苍白亚种,人是其唯一宿主。
直径0.1—0.15μm,全长7--8μm。
在电镜下可见有细胞壁和细胞膜。
新鲜标本在暗视野显微镜下可观察其形态和活泼的运动方式。
梅毒螺旋体主要有两种抗原:1、密螺旋体抗原即梅毒螺旋体表面的特异抗原,与雅司、地方性梅毒、品他病等3种密螺旋体有共同抗原,可交叉反应。
2、非螺旋体抗原即磷脂类抗原,可刺激机体产生反应素,其与牛心肌的心脂质抗原发生反应,此法敏感性高,但有假阳性。
梅毒螺旋体对外界的抵抗力极弱,离体后1—2小时即死亡,对热和干燥特别敏感,在体外干燥环境下1—2小时或加1.5℃经1小即死亡。
血液中4℃放置3天可死亡,因此4℃血库存放3天以上的血液无传染梅毒的危险。
对肥皂水和常用化学消毒剂亦敏感,1%--2%石炭酸内数分钟就死亡。
梅毒的免疫属感染性免疫,有梅毒螺旋体感染时才有免疫力,一旦螺旋体被杀灭,其免疫力随之消失。
机体对梅毒螺旋体感染可产生细胞免疫和体液免疫反应,体液免疫中有两种抗体:一种是梅毒特异性抗体,主要是IgG、IgM,对螺旋体有制动作用,当有补体存在时,可将其杀死和溶解,对机体的再感染有保护作用。
另一种是抗脂质抗体的反应素,为IgG和IgM的混合物,对机体无保护作用。
三、送检标本和检验方法Ⅰ期梅毒病人取硬下疳渗出液,Ⅱ期梅毒取梅毒疹渗出液或局部淋巴抽出液。
对Ⅰ期梅毒末期以后(大约感染3—4周以后)的病人可分离血清检查有无梅毒螺旋体抗体和反应素。
慎重解释梅毒检验报告单

慎重解释梅毒检验报告单河南省传染病医院皮肤性病科副主任医师赵会亮小李婚后十月怀胎,即将成为人母的她沉浸在喜悦的期盼中。
但到医院产前检查中有一项化验RPR结果是阳性,医生告知小李可能感染了梅毒,可能会影响到孩子。
这可吓坏了小李,她从来没有什么不洁性行为怎么会感染梅毒呢?进一步检查证实,小李的化验属于假阳性,随后小李在医院顺利地生下一个健康的宝宝。
这件事提醒我们,梅毒以及梅毒血清学检验比较复杂,在对患者解释时应慎重。
梅毒筛查的常用指标梅毒由于临床表现多样性而被皮肤科医师称为“模拟大师”,目前诊断因暗视野或荧光显微镜等设备不太普及而主要靠血清学检测来判定。
检验方法因抗原制备方法不同分为非螺旋体抗原试验和螺旋体抗原试验,前者主要包括:VDRL、USR、RPR 等,后者主要包括:FTA-ABS、TPHA、TPPA等。
初筛试验中VDRL因操作麻烦在大多数医院没有开展,USR、RPR是在VDRL基础上经过改良后的实验方法,操作简单且可以肉眼判定结果,有同样的特异与敏感性,因而被广泛应用。
确认试验中由于TPHA、TPPA操作简单且特异性、敏感性优于FTA-ABS而被广泛开展。
一般来讲,排除假阳性原因,确认试验所作为抗-IgG螺旋体抗体,即使足够规范的治疗,结果仍可为阳性,因此不作为疗效观察、复发、再治疗的依据。
假阳性假阴性都很“常见”因技术原因所限,两类梅毒血清学试验都存在生物学假阳性以及假阴性问题。
如:系统性红斑狼疮、风湿性心脏病、关节炎、肝硬化、结肠癌、静脉吸毒、妊娠、糖尿病、风疹、丝虫病、结核病等急慢性感染性疾病均可以导致假阳性。
这类假阳性结果,通过倍比稀释后滴度都很低,一般在1:8以下,两类试验结合来看即可明确。
由于试验敏感性、前带现象(血清梅毒螺旋体抗体浓度过高而抑制抗原抗体凝集)、梅毒感染时间长短等原因可以导致试验结果的假阴性,如:RPR在一期、三期梅毒阳性率分别为85%、80%。
假阳性和假阴性结合临床资料以及复检,一般情况下可以排除。
梅毒报告单,你会看吗

梅毒报告单,你会看吗刘水桂病人手术、输血前,医生一般会给病人开梅毒检测,但检测结果出来,对于非皮肤科医生看这梅毒结果报告单,也有点纳闷了,这报告单上TPPA阳性,但RPR阴性,病人是否感染梅毒了?带着以上的问题,我们回顾下梅毒的有关知识。
梅毒是由苍白密螺旋体苍白亚种(又名梅毒螺旋体)感染人体所引起的一种慢性、系统性性传播疾病,可引起人体多系统多器官损害,产生多种临床表现,导致组织破坏,功能失常,甚至危及生命。
梅毒血清学检查是诊断梅毒的重要依据,对梅毒早期诊断,发现传染源及控制梅毒传播具有重要意义。
因此,全面的认识和了解梅毒抗体检测对指导临床诊断和疗效观察具有重要意义。
当人体感染梅毒螺旋体后4-10周,血清中可产生一定数量的抗类脂质抗原的非特异性抗体和抗梅毒螺旋体抗原的特异性抗体。
根据检测所用抗原不同,可以分为二类检测方法:表1 梅毒检测实验方法分类上述的实验方法中,医院一般只检测非梅毒螺旋体血清学实验(VDRL、RPR、TRUST三种方法中一种),梅毒螺旋体血清学试验(TPPA、TPHA、FTA-ABS、ELISA、CLIA、RT六种方法中一种),大多数医院常见的检查方法为RPR和TPPA。
下面介绍一下两种实验方法的实验原理。
梅毒非特异性抗体试验原理梅毒螺旋体一旦感染人体,人体迅速对被损害的宿主细胞以及梅毒螺旋体细胞表面所释放的类脂物质作出免疫应答,在3周-4周产生抗类脂抗原的抗体(亦称为反应素),这些抗体主要是IgG和IgM型混合抗体。
非梅毒螺旋体试验是使用心磷脂、卵磷脂及胆固醇作为抗原的絮状凝集试验。
反应素与卵磷脂遇水形成胶体溶液,胆固醇遇水形成结晶。
当抗原与抗体(反应素)混合发生反应时,后者即粘附胶体微粒的周围,形成疏水性薄膜。
由于摇动、碰撞,使颗粒与颗粒互相粘附而形成肉眼可见的颗粒凝集和沉淀,即为阳性反应。
RPR试验是VDRL试验的一种改良方法。
该法是在抗原中加入活性炭颗粒作为指示物,加入了氯化胆碱,因此血清不需灭活。
