低血糖脑病的MRI表现及鉴别
高场MRI联合DWI在新生儿低血糖脑病中的诊断价值

医药界 2020年05月第09期—123—临床经验高场MRI 联合DWI 在新生儿低血糖脑病中的诊断价值纪志英 韩景娟 秦昕东(德州市人民医院影像科,山东 德州 253014)【摘要】目的:探讨高场MRI 联合 DWI 在新生儿低血糖脑病的诊断价值。
方法:回顾性分析总结我院收治的临床及影像资料完整低血糖脑病患儿16例。
全部病例均应用3.0高场MRI 进行常规T 1WI 、T 2WI 、T 2-FLAIR 序列和 DWI 序列联合扫描,获得相应图像。
结果:本组患儿病变多呈稍长T 2,稍长T 2-FLAIR 信号,DWI 呈明显高信号,ADC 值减低。
DWI 异常信号的出现早于常规MRI 序列,显示病灶的范围较常规序列广泛全面。
结论:DWI 成像检查对新生儿低血糖脑病具有较高敏感性,相较于常规MRI 扫描序列,它能够更早、更快的发现新生儿是否存在低血糖脑损伤,高场常规MRI 检查与DWI 序列结合可以比较全面反映新生儿低血糖脑损伤的病灶范围和演变过程,提高其早期诊断率。
【关键词】新生儿;低血糖脑病;高场磁共振;弥散加权成像【中图分类号】R 722 【文献标识码】A 【文章编号】2095-4808(2020)09-123-01新生儿低血糖脑病是新生儿时期严重、持久的低血糖导致的脑损伤。
随着MRI 成像技术的发展和高场磁共振扫描仪的不断普及,DWI 越来越多地应用于新生儿各种脑损伤的诊断研究。
本文总结16例临床、影像资料完整的新生儿低血糖脑损伤病例,探讨高场常规MRI 联合DWI 在新生儿脑损伤诊断中的价值。
1.资料与方法1.1 一般资料,收集本院2018年2月至2018年12月间临床确诊低血糖脑损伤的16例新生儿的颅脑MRI 及临床资料,其中男11例,女5例,日龄1--10天;出生体重为 2400~3460 g。
其中低体重儿2 例,足月儿12例,早产儿2例;顺产12例,剖宫产4例;患儿临床症状主要表现为抽搐、癫痫拒奶、少动、发热、哭闹、发绀、呼吸暂停等。
新生儿低血糖脑损伤的Mri检查及结果分析

世界最新医学信息文摘 2017年 第17卷 第2期163·医学影像·新生儿低血糖脑损伤的MRI 检查及结果分析范立,陈宇,黄佳乐,吴永彦(通讯作者)(贵州省妇幼保健院/贵阳市儿童医院 放射科,贵州 贵阳 550003)0 引言新生儿时期好发低血糖症状,这种情况属于常见代谢紊乱疾病,严重情况下会造成脑损伤[1]。
新生儿低血糖脑损伤极易遗留视觉障碍、认知障碍、脑瘫等症状[2],为此尽早诊断与治疗,对于改善预后,促进患儿健康生长发育有着积极的意义。
核磁共振成像(MRI)属于诊断新生儿低血糖脑损伤比较有效的方式,不过新生儿低血糖脑损伤疾病缺乏典型症状与体征,导致显示病变与疾病表现与活动度等不完全相符,特别是病变真正范围要比MRI 显示更大[3]。
磁共振弥散加权成像(DWI)属于MRI 诊断的延伸,目前多与MRI 联合应用在疾病诊断中,显示可为早期低血糖脑损伤患儿诊治提供不错的依据[4]。
为了进一步探讨新生儿低血糖脑病损伤的MRI 检查及其结果,我院实施了研究,现将结果报道如下。
1 资料与方法1.1 一般资料。
选择我院2014年4月至2016年10月接诊的新生儿低血糖脑损伤患儿30例作为研究组,纳入标准:临床表现主要有反应差、震颤、阵发性紫绀、嗜睡、激惹、反应低下等,确诊符合低血糖诊断标准[5];MRI 检查可见脑损伤。
排除标准:遗传性代谢疾病、感染性疾病、缺氧缺血性疾病所致脑损伤;颅内感染;败血症等。
将同期接诊的低血糖无脑损伤患儿30例作为对照组,两组家属同意本次研究。
对照组:男性17例、女性13例;早产儿4例、足月儿26例;胎龄(38.2±2.4)周。
研究组:男性18例、女性12例;早产儿6例、足月儿24例;胎龄(38.1±2.1)周。
在前述一般资料上组间比较无明显差异(P>0.05),可比。
1.2 方法。
(1)血糖监测:采取SureStep 稳步型血糖仪(美国强生公司)监测血糖水平,若血糖不足2.6mmol/L 则及时抽取2ml 股静脉血测定全血血糖浓度,若血糖值不足2.2mmol/L 则可诊断为低血糖。
低血糖脑病诊断标准

低血糖脑病诊断标准低血糖脑病是一种常见的神经系统疾病,又称为低血糖脑损伤。
它是一种急性神经反应,可引起智力能力明显降低、行为改变、精神状态和认知功能紊乱,重度低血糖可引起瘫痪、昏迷甚至死亡。
低血糖脑病的诊断标准是由此血糖的低水平和脑部影像学改变综合分析得出的。
一般而言,血糖低于55毫摩尔/升,或者低于45毫摩尔/升,并需要特定血糖波动时,患者就可被诊断为低血糖脑病。
低血糖脑病的临床表现多发生在低血糖反应时期,例如催吐、乏力、兴奋、失语、感觉紊乱、精神混乱、瘫痪及昏迷等,具有相当明显的临床症状。
此外,此类生理反应后可伴随脑部改变,通常是由于改变的血糖水平导致脑供氧不足,进而导致脑内血管出现局部损伤,使脑海细胞出现纤维化及其他异常细胞及组织改变。
诊断时,可采用头颅MRI,可见低血糖引起的脑损伤,如聚结性病变灶、出血及血行性脑病变。
低血糖脑病的病因是血糖水平低于正常范围,而基于这一诊断标准,可以采取临床上有效的治疗措施,以防止出现进一步的症状和后果。
Hypoglycemic brain disease is a common neurological disorder, also known as hypoglycemic brain injury. It is an acute neurological reaction that can cause obvious reduction in intellectual ability, behavioral changes, mental disorders and cognitive dysfunction. Severe hypoglycemia can cause paralysis, coma and even death.The diagnostic criteria for hypoglycemic brain disease are derived from the low level of this glucose and the changes in brain imaging. Generally, when the blood sugar islower than 55 millimoles/liter, or lower than 45millimoles/liters, and requires specific changes in blood sugar, the patient can be diagnosed with hypoglycemic brain disease.Clinical manifestations of hypoglycemic brain disease often occur in the period of hypoglycemia reaction, such as vomiting, fatigue, excitement, dysphasia, sensory disorder, mental disorder, paralysis and coma, etc., with quite obvious symptoms.In addition, after such physiological reaction, brain changes are usually accompanied, which are usually caused by insufficient cerebral oxygen supply due to the change of blood glucose level, resulting in local injury of brain blood vessels, causing abnormal cell and tissue changes such as fibrosis and other cells and tissues. When making diagnosis, head MRI can be used to see the brain damage caused by hypoglycemia, such as conglomerate lesions, hemorrhage and vascular encephalopathy.The cause of hypoglycemic brain disease is the glucose level lower than the normal range. Based on this diagnostic criteria, effective clinical treatment measures can be taken to prevent further symptoms and consequences.。
低血糖脑病

1.低血糖性脑病:是指血糖低于
2.8mmol/l,时出现的一系列精神、神经症状,包括头痛、烦躁、抽搐、嗜睡和昏迷,精神失常、定向力及记忆力逐渐丧失,恐惧、慌乱、幻觉、躁狂等,可有阵挛性、舞蹈性或幼稚性动作,心动过速,瞳孔散大,锥体束征阳性等。
该患者急性起病,有抽搐、嗜睡、幻觉、烦躁等症状,查体有可疑的锥体束征,发病时测血糖明显降低,故考虑该诊断可能性大。
2.继发性癫痫:突然发生,持续一段时间后迅速恢复,间歇期正常,发作持续时间短,有反复发作的特征,多次发作的临床症状基本一致,表现为意识丧失、全身强直性收缩后有阵挛的序列活动。
患者无脑炎、外伤等的诱因,症状无反复发作,故该诊断可能性不大。
3.椎基底动脉供血不足:椎基底动脉供血不足是指双侧椎动脉、基底动脉主干狭窄或闭塞,导致后循环缺血,引起小脑、脑干供血不足,出现头晕、恶心、呕吐、复视及共济失调。
患者为老年男性,既往有高血压、脑梗死病史,突发意识障碍不能除外该诊断,可进一步完善头颅MRI检查明确。
低血糖脑病13例临床分析

低血糖脑病13例临床分析摘要目的:探讨低血糖脑病的临床表现及产生原因。
方法:13例患者按临床表现分类并完善头部CT检查。
所有患者一经确诊立即给高渗糖静脉注射治疗。
结果:12例患者经治疗后痊愈出院。
1例死亡。
结论:临床上以抽搐、偏瘫及精神异常为首发症状就诊的患者,需注意发生低血糖性脑病的可能。
关键词低血糖急性脑功能障碍低血糖脑病原因治疗AbstractObjective:to explore the clinical manifestations of hypoglycaemia encephalopathy and reason.Methods:13 patients with clinical classification and perfect by head CT examination.All patients diagnosed once immediately hypertonic sugar intravenous treatment.Results:patients after treatment motality.1 deaths.Conclusion clinical with convulsions,hemiplegia and mental disorders for starting the symptoms,attention should be tried encephalopathy.Key Wordshypoglycemia;Acute cerebral function obstacle;Hypoglycemia encephalopathy;Reason;treatment2001年1月~2009年10月收治低血糖脑病患者13例的临床资料,进行分析报告。
资料与方法一般资料:本组男7例,女6例,年龄45~75岁。
均符合低血糖脑病的诊断标准。
有糖尿病史者6例,均为2型糖尿病,3例合并糖尿病肾损害。
新生儿低血糖脑损伤

病理生理 血糖浓度低于30mg/dl对于生后1-2小时健康新生儿很常见,常是短暂且无症状,被认为是新生儿生后适应环境的正常反应[4]。大部分 新生儿通过产生替代性燃料比如从脂肪中释放的酮体来补偿这种生理性低血糖[4]。新生儿低血糖的合理定义必须能够解释发生低血糖的持 续时间和严重程度与造成急性期症状和长期神经系统后遗症之间的关系[5]。理论上,低血糖脑病引起的神经病理损害与缺氧缺血性脑病 (HIE)是非常相似。由于神经细胞中有少量的糖原储存但却没有氧的储存,所以有学者认为低血糖脑病比缺氧缺血性脑病轻微[1]。酮血症保 护了新生儿的大脑,高胰岛素血症患儿在代谢性应激时,酮体缺乏能导致未成熟脑对损害更加易感[6]。 神经病理 HIE和低血糖脑病的病理表现有重叠的地方,也有本质的区别。有研究显示[1]:HIE常常导致大脑梗死,低血糖脑病并不能引起广泛的 坏死,而是产生单个神经元凋亡,某些神经元有特殊的易感性。选择性的树突肿胀是低血糖早期脑损伤的表现。有研究显示[7]大部分的低 血糖脑损伤局限在顶叶和枕叶和皮质下白质。目前仍然不清楚为什么新生儿低血糖时顶叶和枕叶受累最严重。有些假定的机制包括针对N甲基天冬氨酸受体的兴奋性神经毒素类作用,线粒体自由基产生的增加,细胞凋亡的发动等。有学者提出[5]枕叶轴突的生长和突触发生对 糖的需求增加也是易损原因。与其他脑组织类型相比,脑白质对于低血糖损害更易感。低血糖时早产儿异常脑血流可引起脑室周围损伤, 各种损害使得这种易损性影响早产儿脑白质成熟过程[7]。 症状学 新生儿低血糖的神经系统症状是非特异性的并且逐渐出现,包括激惹、发绀、抽搐、呼吸暂停、呼吸急促、无力或尖叫、松软无力或 嗜睡,喂养困难、眼球旋转等。最常见的临床症状是意识状态改变。惊厥可以发生在低血糖的早期,但是常常是发生在低血糖持续12小时 以上或者反复显著地低血糖时。惊厥的出现与低血糖的严重程度相关。随访发现,很多病人有不同形式的持续癫痫发作,包括婴儿痉挛症 和部分性发作[2]。经治疗后上述症状消退可以说明是由低血糖引起的。国外随访[2]低血糖脑病患儿提示:张力失常和痉挛状态较少见;癫 痫,脑发育迟缓,小头畸形和视觉障碍较常见;孤独症和手的神经性失用症高发。有研究显示[1]:神经系统后遗症包括:惊厥(70%)、 运动或/和心理发育迟缓(65%)、视力损害(41%)、小头畸形(35%)。有报道[5]随访16个月患儿有语言发育迟缓和脑瘫。新生儿生后 5天或更长时间内有低血糖发生,则神经系统发育受损的相对危险性与没有发生低血糖相比为35:1[1]。新生儿低血糖产生的可见损害与枕叶 受损有关。 脑电图和听觉诱发电位 新生儿低血糖脑电图改变反映了突触活动功能状态的改变。与HIE一样没有明显的特征。有研究表明[1]:15例平均12岁儿童在新生儿 期曾患低血糖,其中13例顶枕部有脑受损,11例有枕叶癫痫。国外研究显示[1]:5例新生儿在低血糖惊厥发作时,脑干听觉诱发电位以及 体感诱发电位可见显著的异常(潜伏期延长)。 神经影像 急性期脑的影像学研究表现为普遍的脑水肿和双侧片状的高回声区。随访脑CT和MRI显示脑实质低密度,以枕叶明显[6]。有研究[1]: 23例新生儿持续低血糖,脑影像学有异常改变。第一次发现低血糖年龄是30小时(范围:1-72小时)。在那一时刻的血糖是14mg/dl(范 围:1-43mg/dl)。在这23例中6例(26%)仅有短暂的脑影像改变,随访中正常;17例(74%)表现为持续学异常。另有研究显示[1]:低 血糖脑病的神经影像学异常包括:枕叶异常(100%),双侧脑室扩张(82%),顶叶异常(29%),脑的其他异常(12%)。 目前,头颅MRI已经成为诊断低血糖脑损伤敏感度和特异性最好的选择,其中最具研究前景的是应用弥散加权成像(DWI)、弥散张 量成像(DTI)及MRS,可以更清楚的描绘大脑神经元的功能状态,显示相关组织能量代谢和乳酸、脂肪等物质代谢变化[8]。国内有研究 显示[9]:新生儿低血糖性脑损伤早期DWI表现为异常高信号的部位,与晚期常规MRI表现为T1WI低信号、T2WI高信号的部位一致,这种一 致性提示DWI异常高信号对于低血糖性脑损伤早期病情判断具有一定价值。 治疗与干预 对于低血糖脑病的治疗和干预措施包括:早期尽早补充葡萄糖,晚期主要采取功能训练、育儿刺激、药物干预、水疗指针综合疗法、家 庭干预、抚触治疗等,促进损伤脑细胞功能的恢复,减少脑损伤后遗症的发生[10]。 参考文献 [1] V Udani, P Munot, M Ursekar et al. Neonatalhypoglycemic Brain Injury - A Common Cause of Infantile-onset Remote Symptomatic Epilepsy. INDIAN PEDIATRICS, 2009,46( 17):127-132. [2] 赵钰玮,傅燕娜.新生儿低血糖脑损伤研究进展. 中国实用儿科杂志 2011, 26(5):391-393. [3] 姚 丽,富建华,薛辛东等. 新生儿低血糖性脑损伤磁共振成像动态变化研究. 中国实用儿科杂志,2011,26(4):297-300. [4] 雷国锋.新生儿低血糖性脑损伤的预防及干预措施.医学综述,2008,14(15):2283-2285.新生 Nhomakorabea低血糖脑损伤
CT与MRI在诊断新生儿低血糖脑损伤中的临床应用价值

10·罕少疾病杂志 2023年6月 第30卷 第 6 期 总第167期【第一作者】周文娟,女,医师,主要研究方向:影像诊断研究。
E-mail:*****************【通讯作者】周文娟·论著·CT与MRI在诊断新生儿低血糖脑损伤中的临床应用价值周文娟* 陈露方 宋鹏鹏郑州大学附属儿童医院,河南省儿童医院,郑州儿童医院医学影像科 (河南 郑州 450000)【摘要】 目的 探讨临床诊断新生儿低血糖脑损伤应用电子计算机断层扫描(CT)、磁共振成像(MRI)应用价值。
方法 择取我院2021年3月至2022年3月低血糖脑损伤患儿20例,所有患儿均需实施CT与MRI检查,分别为CT组与MRI组,统计两组低血糖脑损伤检出率、漏诊率以及误诊率,同时观察两组不同发病时间、是否存在症状表现在本组低血糖脑损伤患儿病例中的占比率,观察两组影像学特征。
结果 MRI组检出率为85.00%较CT组50.00%更高,差异有统计学意义(P <0.05),MRI组误诊率、漏诊率分别为5.00%、10.00%,较CT组25.00%、25.00%更低,差异无统计学意义(P >0.05);MRI组发病时间≥12h者在本组低血糖脑损伤患儿病例中占比为88.24%,存在症状表现者占比率为88.24%,CT组发病时间≥12h者在本组低血糖脑损伤患儿病例中占比为60.00%,存在症状表现者占比率为50.00%;是否存在症状表现的病例在CT、MRI两种影像学诊断结果占比有一定的影响,差异有统计学意义(P <0.05),但不同发病时间病例则无较大影响,差异无统计学意义(P >0.05)。
结论 临床诊断新生儿低血糖脑损伤应用电子计算机断层扫描(CT)、磁共振成像(MRI)均具有一定的应用价值,相对CT而言,MRI可促进新生儿低血糖脑损伤检出率提升,但仍存在一定的误诊、漏诊风险,因此可采取CT联合MRI的方式对新生儿低血糖脑损伤加以诊断,以此提升诊断结果精准性,有效改善患儿预后。
临床低血糖脑病病例分享、病因、疾病临床表现及影像学特点、识别和要点总结
临床低血糖脑病病例分享、病因、疾病临床表现及影像学特点、识别和要点总结低血糖脑病是持续长时间血糖低于 2.8 mmol/L引起中枢神经系统功能障碍,出现意识障碍、神经行为异常和癫痫发作等一系列神经精神症状。
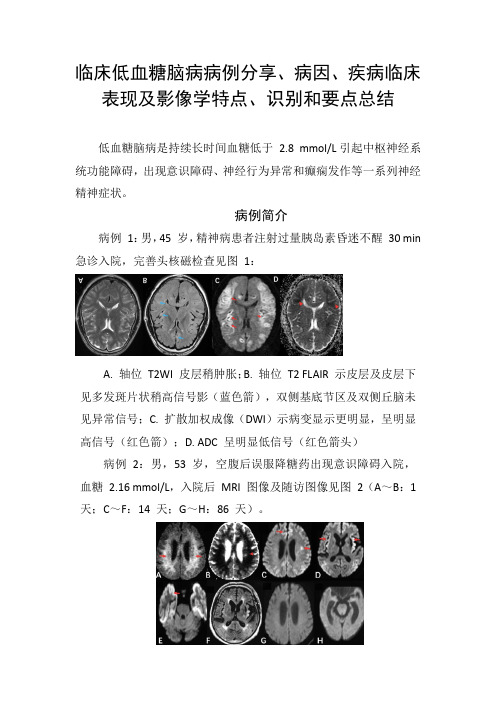
病例简介病例1:男,45 岁,精神病患者注射过量胰岛素昏迷不醒30 min 急诊入院,完善头核磁检查见图1:A. 轴位T2WI 皮层稍肿胀;B. 轴位T2 FLAIR 示皮层及皮层下见多发斑片状稍高信号影(蓝色箭),双侧基底节区及双侧丘脑未见异常信号;C. 扩散加权成像(DWI)示病变显示更明显,呈明显高信号(红色箭);D. ADC 呈明显低信号(红色箭头)病例2:男,53 岁,空腹后误服降糖药出现意识障碍入院,血糖2.16 mmol/L,入院后MRI 图像及随访图像见图2(A~B:1 天;C~F:14 天;G~H:86 天)。
A. DWI 示双侧额顶枕深部及皮层下白质内多发高信号;B. ADC 图呈低信号;C~D. 14 天后,DWI 示双侧额颞顶叶皮层新发高信号,而之前皮层下白质内高信号减少、部分消失,F. T2 FLAIR 示双侧侧脑室周围白质及双侧岛叶皮层多发高信号;G~H. 86 天后,DWI 示高信号消失,脑实质萎缩低血糖脑病病因及表现低血糖脑病可发生于任何年龄,多见于中老年患者,多有糖尿病史和服用降糖药史,新生儿代谢旺盛,低血糖脑病也较为常见。
常见病因:多见于老年人服用降糖药使用不当,长期酗酒、节食减肥、饥饿、胃大部切除术后、胰岛细胞瘤患者,也可见于自杀患者自行注射胰岛素等。
临床表现:低血糖脑病临床表现无特异性,症状取决于低血糖发生的速度、持续的时间、年龄、性别、个体间差异及受累部位等,轻者表现为出汗、面色苍白、心悸、饥饿感、嗜睡,重者可出现精神智力障碍、昏迷、不自主运动、抽搐等,可导致死亡或有严重脑功能障碍后遗症,需及时纠正低血糖。
低血糖脑病影像学表现CT 对于低血糖脑病诊断价值有限,主要描述MRI 影像学表现。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
低血糖脑病的MRI表现及鉴别
低血糖脑病可发生于任何年龄,多见于中老年人,有糖尿病史和降糖药物服用史,常发生在胰岛素使用过量的患者,血糖水平低于2.8mmol/L(50 ml/dl),老年人对降糖药物,特别是磺脲类药物耐受性差。
也可见于酗酒、节食减肥、饥饿、胰岛细胞瘤患者。
脑组织对低血糖的耐受性是不一致的,越是进化发育程度高的组织,对缺糖的敏感性高,耐受性越差;因此,低血糖发生时首先是大脑皮层出现抑制,其次是皮层下中枢包括基底节区、下丘脑、植物神经中枢相继受影响,接下来受影响的是间脑、中脑、脑干网状结构、延脑。
补充葡萄糖后按上述顺序逆转恢复。
脑实质受损主要累及皮质及深部核团,受损程度取决于低血糖严重程度及持续时间。
影像表现主要有下面三种情况
(a) 灰质受累为主:累及皮质、纹状体及海马等;
(b) 白质受累为主:累及侧脑室周围白质、内囊及胼胝体压部;
(c) 灰白质均受累。
小脑和脑干是对低血糖神经损害具有较高耐受性的区域。
低血糖脑病预后取决于低血糖持续时间、程度及机体状况。
(低血糖损害中枢神经系统通常的顺序)
新生儿脑代谢旺盛,低血糖脑病在婴儿中较常见,主要造成顶枕叶的不对称性损害,急性期MRI表现为顶枕叶皮层、皮层下斑片状长T1WI、长T2WI信号,DWI呈高信号。
成年人低血糖脑病常常累及大脑皮质、胼胝体、基底节区、海马等区域,对称或不对称,病灶呈稍长T1稍长T2信号,FLAIR高信号,DWI高信号,ADC低信号,MRA未见相应供血区血管病变。
纠正血糖后部分病灶可逆。
仅累及胼胝体者预后较好。
脑干和小脑对低血糖脑损伤具有相对较高的耐受性。
(DWI对病灶显示很有意义)
(M/50 ,既往有糖尿病和高血压病史,目前处于昏迷状态,DWI 及相对应ADC 图片提示双侧皮质、海马回、基底节区扩散受限,且呈对称性)
鉴别诊断:
包括克-亚氏病(CJD)、线粒体脑肌病、皮层脑梗死、病毒性脑炎、可逆性后部脑病综合征、肾上腺危象、渗透性脱髓鞘综合征、溶血性贫血、氰化物中毒、严重脑外伤等,应结合临床病史予以鉴别。
克-亚氏病:
CJD 包括散发型CJD(sCJD)、遗传型(gCJD)、医源型CJD(iCJD)及新变异型CJD(vCJD)。
MRI最显著的特征是大脑皮层、双侧尾状核、壳核、丘脑,在FLAIR序列、T2WI呈对称稍高信号,DWI高信号,丘脑枕部见“曲棍球征”,MRI动态观察常能在短期内显示脑实质的进行性萎缩。
线粒体脑肌病:
以皮质受累为主,并呈向皮层下白质蔓延趋势,在T2WI呈脑回样高信号,DWI也呈高信号,但ADC 值正常或增高,MRA 可见病灶内血管增粗、增多,且多次MRI检查可见病灶具有游走性、多变性,在1H-MRS上病灶内部或邻近部位可见Lac峰。
病毒性脑炎:
在T2WI也可表现为脑回样高信号,但常分布于单侧或双侧颞叶、额叶、海马及边缘系统,临床多有头疼、发热、脑膜刺激征,实验室脑脊液蛋白和白细胞数增多、病毒特异性IgM可鉴别。
可逆性后部脑病综合征:
病变虽也可累及大脑皮质,但较常发生在大脑半球后部顶枕叶、额叶、颞叶皮层下白质及脑干、小脑、基底节、丘脑,且距状沟及枕叶中线旁结构通常不受累。
MRI呈对称或非对称性T1WI等或略低信号,T2WI高信号,FLAIR高信号,由于可逆性后部脑病综合征病变的发病机制为急性血管源性水肿,其DWI为等或略高信号,ADC图为高信号改变。
皮层脑梗死:
FLAIR序列T2WI脑回样高信号,常在血管闭塞后2h~2w内因顺磁性物质沉积而表现为脑回样、波浪状或线状T1WI高信号。
