胰腺粘液性囊腺瘤病历讨论
什么是粘液性胰腺囊腺瘤

如对您有帮助,可购买打赏,谢谢什么是粘液性胰腺囊腺瘤
导语:相信很多朋友对粘液性胰腺囊腺瘤这种疾病不是很了解,因此有必要为大家科普下粘液性胰腺囊腺瘤的相关知识,那么什么是粘液性胰腺囊腺瘤呢?
相信很多朋友对粘液性胰腺囊腺瘤这种疾病不是很了解,因此有必要为大家科普下粘液性胰腺囊腺瘤的相关知识,那么什么是粘液性胰腺囊腺瘤呢?接下来,本文就为大家介绍什么是粘液性胰腺囊腺瘤的相关内容,想要了解这些知识的朋友可以来看看哦!下面请大家看详细的介绍。
粘液性胰腺囊腺瘤是一种少见的胰腺外分泌肿瘤。
约占胰腺肿瘤的0.6%。
胰腺囊腺瘤生长缓慢,一般病史较长,可恶变为胰腺囊腺癌。
临床表现上腹胀痛或隐痛、上腹部包块是胰腺囊性肿瘤的主要特征,其次有体重减轻、黄疸、消化道出血和胃肠道症状。
一、粘液性胰腺囊腺瘤的常见症状
1、腹痛
腹痛是早期出现的症状,可为隐痛、胀痛或闷胀不适。
肿瘤逐渐增大可压迫胃,十二指肠、横结肠等,使其移位并出现消化道不全梗阻的症状,除腹痛外尚可伴有食欲减退、恶心、呕吐、消化不良和体重下降等。
2、腹部包块
腹部包块是主要体征。
包块多位于上腹正中或左上腹部,小者仅能触及,大者可占据整个腹腔,呈圆形或椭圆形,质韧,巨大包块触之有囊样感,无触痛。
少数位于胰头部的囊性肿瘤,因囊肿压迫胆总管而发生黄疸。
当肿瘤压迫脾静脉或侵及脾静脉时可使其发生栓塞,表现为脾脏增大并可引起胃底和食管下段静脉曲张,甚至发生呕血。
二、粘液性胰腺囊腺瘤的并发症
预防疾病常识分享,对您有帮助可购买打赏。
胰腺肿瘤的病例分析

胰腺肿瘤的病例分析病例摘要患者:王某某性别:男年龄:52岁主诉:上腹部疼痛、体重下降就诊时间:2022年5月15日病史患者近几个月来出现上腹部疼痛,疼痛逐渐加剧,伴有体重下降。
患者未做过任何相关检查,症状加剧后就诊。
体检- 一般情况:患者体型消瘦,精神较差。
- 腹部检查:上腹部压痛,无肌紧张,无反跳痛,肝、脾未触及,移动性浊音阴性。
辅助检查实验室检查- 血常规:白细胞计数正常,血红蛋白下降至100g/L。
- 肝功能:ALT、AST轻度升高,总胆红素升高。
- 胰腺炎相关指标:淀粉酶、脂肪酶正常。
影像学检查- 腹部B超:胰腺形态饱满,边缘清晰,实质回声不均匀增强,未见明显占位。
- CT扫描:胰腺钩突部见一肿块,约4cm×5cm,密度均匀,边界清晰。
增强扫描显示肿块轻度强化。
诊断根据病史、体检及影像学检查结果,考虑诊断为:胰腺肿瘤(钩突部)。
病例分析病情分析胰腺肿瘤是一种较为罕见的肿瘤,但近年来其发病率和死亡率呈上升趋势。
胰腺肿瘤可分为良性和恶性,其中恶性胰腺肿瘤预后较差,早期常无明显症状,晚期症状表现为上腹部疼痛、食欲不振、体重下降等。
本例患者为男性,52岁,出现上腹部疼痛、体重下降等症状,且影像学检查显示胰腺钩突部有一肿块,考虑为胰腺肿瘤。
诊断分析本例患者的诊断主要依据影像学检查结果。
腹部B超和CT扫描均显示胰腺钩突部有一肿块,且CT扫描显示肿块轻度强化,提示为恶性可能性较大。
此外,血常规中血红蛋白下降,肝功能ALT、AST轻度升高,总胆红素升高,亦支持胰腺肿瘤的诊断。
治疗分析针对胰腺肿瘤的治疗,主要包括手术治疗、化疗、放疗及靶向治疗等。
手术治疗为首选治疗方法,可切除肿瘤并行病理检查。
化疗、放疗及靶向治疗等辅助治疗方法,可减轻症状、延缓病情进展、提高患者生活质量。
针对本例患者,建议采取综合治疗方案,以手术治疗为主,结合化疗、放疗及靶向治疗等。
在治疗过程中,需密切观察患者病情变化,调整治疗方案,以期提高患者生存率和生活质量。
胰腺黏液性囊性肿瘤的临床病理特点及良恶性影响因素分析

论著/胰腺疾病胰腺黏液性囊性肿瘤的临床病理特点及良恶性影响因素分析侯丽艳\贾如江\王秀超2,兰春根2,尹清臣1(1邯郸市中心医院,河北邯郸056102; 2天津医科大学附属肿瘤医院,天津300060)摘要:目的探讨胰腺黏液性嚢性肿瘤(MCN)的临床病理特点并分析其良恶性的影响因素。
方法回顾性分析2013年1月-2015年12月天津市肿瘤医院和邯郸市中心医院收治的经术后病理证实的43例胰腺MCN患者的临床资料,根据病理诊断结果 分为良性组(包括黏液性嚢腺瘤及胰腺MCN伴低/中级别异型增生)和恶性组(包括MCN伴高级别异型增生及MCN伴浸润癌)。
总结2组患者的临床病理特点和影像学特征,分析胰腺MCN发生恶变的相关危险因素。
计量资料组间比较采用独立样本*检验, 计数资料组间比较采用;^检验,多因素分析采用logistic回归分析。
结果43例患者中男14例,女29例,年龄22~81岁,中位年 龄58.53岁。
有临床症状的患者30例(69.8%)。
肿瘤最大直径4.8cm(1.2~16cm)。
肿瘤位于胰头部18例(41.9%),胰颈3例 (7.0% ),体尾部20例(46.5% ) ,2例(4.6% )为多发。
2组患者在年龄、肿瘤性质、肿瘤部位、质地、肿瘤标志物、嚢壁不均质强化、伴有实性成分不均质强化、嚢壁厚度> 〇.2 cm上差异均有统计学意义(/M直均< 0.05 )。
多因素logistic回归分析显示年龄、肿瘤标 志物升高是恶性胰腺MCN的独立预测因素(/M直均<0.05)。
结论年龄、肿瘤性质、肿瘤部位、质地、肿瘤标志物升高、嚢壁不均 质强化、伴有实性成分不均质强化、嚢壁厚度>0.2 cm为恶性胰腺MCN的重要特点,其中年龄、肿瘤标志物升高为恶性胰腺MCN 的独立危险因素。
关键词:胰腺疾病;肿瘤,嚢性,黏液性和浆液性;病理状态,体征和症状;危险因素中图分类号:R735.9 文献标志码:A 文章编号= 1001 -5256(2017)08-1514 -04Clinicopathological features of pancreatic mucinous cystic neoplasm and influencing factors for its malignancyH O U L iya n, JIA R u jia n g, W AN G X iu c h a o, et al. (H a n d a n Central H osp ital, H a n d a n, Hebei 056102 , C h in a)Abstract :Objective To investigate the clinicopathological features of pancreatic mucinous cystic neoplasm ( MCN) and influencing factors for benign and malignant MCN. Methods A retrospective analysis was performed for the clinical data of 43 patients with pathologically confirmed pancreatic MCN who were treated from January 2013 to December 2015 , and according to the results of pathological diagnosis, the patients were divided into benign group (mucinous cystadenoma and pancreatic MCN with low/middle - grade dysplasia) and malignant group (MCN with high - grade dysplasia and MCN with invasive carcinoma). The clinicopathological features and radiological features were summarized, and the risk factors for malignant transformation of pancreatic MCN were analyzed. The independent samples t - test was used for comparison of continuous data between groups, the chi - square test was used for comparison of categorical data between groups, and a multivariate logistic regression analysis was used to identify risk factors. Results There were 14 male and 29 female patients aged 22-81years (median 58. 53 years) . Of all patients, 30 (69. 8% ) had clinical symptoms. The maximum tumor diameter was 4. 8 cm (range 1.2-16 cm). Of all patients, 18 (41.9%) had MCN in the head of the pancreas, 3 (7.0%) had MCN in the neck of the pancreas, 20 (46. 5% ) had MCN in the body and tail of the pancreas, and 2(4.6% ) had multiple MCNs. There were significant differences between the two groups in age, tumor nature, tumor location, texture, tumor markers, heterogeneous enhancement of the cyst wall, heterogeneous enhancement of solid components, and cyst wall thickness >0.2 cm( all P <0. 05) . The multivariate logistic regression analysis showed that age and increased tumor markers were independent predictive factors for malignant pancreatic MCN ( both P <0. 05) . Conclusion Age, tumor nature ,tumor location, texture, increased tumor markers, heterogeneous enhancement of the cyst wall, heterogeneous enhancement of solid components, and cyst wall thickness >0.2cm are important features of malignant pancreatic MCN, and age and increased tumor markers are risk factors for malignant pancreatic MCN.Key words:pancreatic diseases;neoplasms, cystic, mucinous, and serous;pathological conditions, signs and symptoms;risk factorsdoi:10.3969/j. issn. 1001 -5256. 2017. 08. 021收稿日期=2017-01-05;修回日期=2017 -01 -26。
2014.10.27胰腺导管内乳头状黏液瘤(IPMN)

ቤተ መጻሕፍቲ ባይዱ有人将术前各种辅助检查和术后诊断进行对比,结果 表明内窥镜逆行胰胆管造影术(ERCP)的诊断准确 率明显优于B超和CT或MRI,故可作为金标准。---
有创检查 (部分提出MRCP可替代ERCP 成为诊断IPMN的金标准)
CT - 平扫征象
肿瘤表现:肿瘤由单个或多个小圆形 低密度影组成,和(或)见等密度的条状 间隔。有时可见囊状病变与胰管相同, 囊壁可见结节样突起。 典型的CT表现为主胰管扩张伴壁结节 或胰腺囊性灶与主胰管相沟通。
鉴别诊断3
胰腺假性囊肿 1)有胰腺炎病史,胰 腺 假 性囊肿多位于体 尾部,为滞留性囊肿, 多 为 单 囊 性 病 变, 囊 内无壁结节, 囊壁强化不明显。胰腺假性囊肿 与胰管多不相通。
治疗
对于有症状的IPMN患者,病灶>3 cm,影像学检查发 现明显的附壁结节,主胰管扩张>l cm或CAl99升高者, 应尽早手术;对于无症状且没有上述征象的病例,可 选择手术或密切观察。 主张应积极手术者认为,IPMN存在一定的恶变概率, 特别是主胰管型IPMN恶变概率更高;一旦恶变,患者 预后急剧下降,目前尚缺乏有效的非手术手段可以准 确判别病变性质,IPMN最好及早手术。
MRI 1434398
良恶性鉴别(1) 参考
主胰管型IPMN大多为恶性,而分支胰管型相 对恶性率较低; 病变的大小:根据IPMN大小鉴别良恶性还没 有统一的意见,一般认为IPMN病灶>5cm为 判断标准。但是小病灶也不能完全排除恶性的 可能。 主胰管的宽度:恶性IPMN通常合并主胰管显 著扩张(>1.0cm)
混合型(3-2)
MRl肿瘤信号
胰腺黏液性囊性肿瘤的临床病理观察
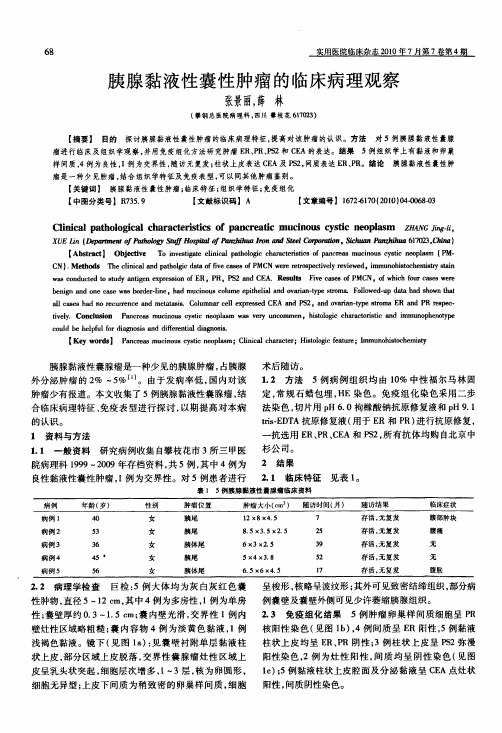
68胰腺黏液性囊性肿瘤的临床病理观察张景丽,薛林(攀钢总医院病理科,四川攀枝花617023)【摘要】目的探讨胰腺黏液性囊性肿瘤的临床病理特征,提高对该肿瘤的认识。
方法对5例胰腺黏液性囊腺瘤进行临床及组织学观察,并用免疫组化方法研究肿瘤E R、PR、PS2和C EA的表达。
结果5例组织学上有黏液和卵巢样间质,4例为良性,1例为交界性,随访无复发;柱状上皮表达C EA及PS2,间质表达ER、PR。
结论胰腺黏液性囊性肿瘤是一种少见肿瘤,结合组织学特征及免疫表型,可以同其他肿瘤鉴别。
【关键词】胰腺黏液性囊性肿瘤;临床特征;组织学特征;免疫组化【中图分类号】R735.9【文献标识码】A【文章编号】1672-6170(2010)04-0068-03C H ni cal pa t hol ogi ca l cha r act er i st i cs of pa ncr e a t i c m uci nous cys t i c neopl as m Z H A N G Ji ng-l i,X U E L i n eD epar t m ent ofPat hol ogy st uff H os pi t al of P anzhi hua I r on and St ee/C or por at/on,S/chuan Pan zh/h ua617023,C h/n a)【A bstr act】O bj ect i ve T o i nves t i gat e cl ini cal pat hol ogi c char act er i s t i cs of pa ncr ea s m ue i nous cys ti c ne opl舶m PM·C N).M et hods T he cli ni cal a nd pat hol西c dat a of fi ve of PM C N w er e r et r ospect i vel y r e vi e w ed。
胰腺黏液性囊性肿瘤的临床病理特点及良恶性影响因素分析

胰腺黏液性囊性肿瘤的临床病理特点及良恶性影响因素分析作者:段伟刘宁宁年亮来源:《健康之友·下半月》2019年第09期【摘要】目的:探讨胰腺黏液性囊性肿瘤的临床病理特点及分析其良恶性影响相关因素。
方法:选取2015年10月-2018年10月在我院进行胰腺黏液性囊性肿瘤治疗的患者50作为研究对象,根据患者病理诊断结果显示肿瘤为良性和恶性分为两组。
最后对比分析两组患者的临床病理特点及影响其病理结果良恶性的相关因素。
将两组患者的临床结果运用t检验及SPSS统计学软件进行分析计算,比较数据间的差异性,P<0.05,有统计学意义。
结果:通过分析对比两组患者的临床检查及病理特点可以看出,两组患者的年龄、肿瘤相关特质,如其性质、部位、质地、囊壁厚度>0.2 cm上差异均有统计学意义。
其中患者的年龄和肿瘤标志物可作为其肿瘤发生恶性病变的独立。
讨论:患者年龄、肿瘤相关特质,如其性质、部位、质地、囊壁厚度>0.2 cm可作为胰腺黏液性囊性肿瘤的临床病理特点,其中的年龄及肿瘤标志物作为恶性肿瘤的危险因素。
【关键词】胰腺黏液性囊性肿瘤;病理特点;良恶性因素【中图分类号】R735.9 【文献标识码】B 【文章编号】1002-8714(2019)09-0069-02胰腺黏液性囊性肿瘤在临床上比较少见,其病理检查特点可作为临床医生进行肿瘤分型及预后判断的重要指标之一[1]。
肿瘤的良恶性区分对患者日后疾病治疗及康复预后有重要影响,且根据其病理特点进行分析研究,找出胰腺黏液性囊性肿瘤良恶性病变的相关影响因素有哪些。
对其相关因素进行分析探讨,规避危险因素,对肿瘤诊断做到早发现、早诊断、早治疗,预防肿瘤恶变,提高患者治疗效果及生存率,具体研究内容如下:1 临床资料与方法1.1临床资料选取2015年10月-2018年10月在我院进行胰腺黏液性囊性肿瘤治疗的患者50作为研究对象,根据患者病理诊断结果显示肿瘤为良性和恶性分为两组。
胰腺粘液性囊性肿瘤的病因、症状及治疗方法

如对您有帮助,可购买打赏,谢谢胰腺粘液性囊性肿瘤的病因、症状及治疗方法
导语:胰腺粘液性囊性肿瘤是一种常见的疾病,对于胰腺粘液性囊性肿瘤患者来说,了解胰腺粘液性囊性肿瘤的病因、症状及治疗方法是非常有必要的,接
胰腺粘液性囊性肿瘤是一种常见的疾病,对于胰腺粘液性囊性肿瘤患者来说,了解胰腺粘液性囊性肿瘤的病因、症状及治疗方法是非常有必要的,接下来,本文就为大家介绍胰腺粘液性囊性肿瘤的病因、症状及治疗方法。
想要了解相关知识的朋友可以来看看哦!
2010年WHO将胰腺粘液性囊性肿瘤分为3种亚型:胰腺粘液性囊性肿瘤伴低或中等级别异型增生;胰腺粘液性囊性肿瘤伴高级别异型增生;胰腺粘液性囊性肿瘤伴浸润性癌。
良性病变占绝大多数,但仍约20%可进展为癌。
近年来由于影像技术的进步及对该病认识的深入,胰腺粘液性囊性肿瘤的检出率逐渐升高。
胰腺粘液性囊性肿瘤的病因
病因尚不十分清楚。
其发生与吸烟、饮酒、高脂肪和高蛋白饮食、过量饮用咖啡、环境污染及遗传因素有关;近年来的调查报告发现糖尿患者群中胰腺肿瘤的发病率明显高于普通人群;也有人注意到慢性胰腺炎患者与胰腺肿瘤的发病存在一定关系,发现慢性胰腺炎患者发生胰腺肿瘤的比例明显增高;另外还有许多因素与此病的发生有一定关系,如职业、环境、地理等。
胰腺粘液性囊性肿瘤的症状
1、腹痛是早期出现的症状,可为隐痛、胀痛或闷胀不适。
肿瘤逐渐增大可压迫胃,十二指肠、横结肠等,使其移位并出现消化道不全梗阻的症状,除腹痛外尚可伴有食欲减退、恶心、呕吐、消化不良和体重下降等。
预防疾病常识分享,对您有帮助可购买打赏。
胰腺粘液腺癌精索转移1例报道

胰腺粘液腺癌精索转移1例报道1临床资料患者,男,53岁,因”左阴囊肿物3个月”于2009年3月就诊我院。
查体:左侧附睾扪及2 cm×2 cm×1.5 cm肿物,表面欠光滑,质地较硬,轻度压痛。
辅助检查:彩超:左附睾体部可探及大小约1.3 cm×1.1 cm低回声结节,内回声不均匀。
胸部CT:双肺多发结节灶,考虑肺转移可能性大。
于2009年3月19日在硬膜外麻醉下行”左侧睾丸、附睾及肿瘤切除术”,术中见:肿瘤大小约 1.5 cm×1.5 cm,质地硬,位于精索上,与睾丸有粘连。
术后病理:左精索粘液腺癌(考虑转移)。
术后为寻原发灶,行电子结肠镜、电子胃镜、腹部及盆腔增强CT 均未见异常。
血肿瘤标志物:CEA 11.86 ng/ml CA199 84.64 U/ml FREEPS/PSA-HYB 0.28 PSA-Hyb 0.68 ng/ml freePSA 0.19 ng/ml,高度怀疑消化系统来源的转移性肿瘤。
术后4个月再次复查腹部增强CT提示胰尾部占位。
行彩超引导下穿刺活检术,病理:粘液腺癌。
最终证实原发灶为胰腺来源。
后给予积极全身化疗,生存15个月,最后死于多脏器功能衰竭。
2讨论精索的转移性肿瘤极为少见,胰腺癌精索转移的病例更为罕见,至2005年日本全国共报道胰腺癌精索转移14例[1],截止2012年我国共报道5例[2-5]。
附睾转移性腺癌的转移途径有血管、淋巴管、直接浸润、腹膜种植、逆行扩展等[6],本例患者转移途径尚不能明确。
以胰腺为原发灶的附睾转移性肿瘤预后极差,目前尚未有生存期的报道。
本例患者在胰腺原发灶症状未出现前就发生了远处转移,但在积极给予以”吉西他滨、奥沙利铂”等药物为主的全身化疗后获得了15个月的生存期,大大超过了预期。
因此,在临床中发现精索转移性肿瘤,应高度怀疑胰腺来源,早期行根治性附睾肿物切除术,如果患者身体条件许可,根据病情尽早行化疗或放疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
主胰管型(the main duct type)、分支型 (branch duct type)、混合型(combined type)
55-60%病例位于胰头及钩突部,位于体尾部 者仅占11-25%
分支型易误诊为粘液性囊性肿瘤或假囊肿
鉴别诊断
粘液性囊腺瘤(癌) 浆液性囊腺瘤 导管内乳头状粘液瘤( IPMT ) 实性假乳头状瘤(SPT) 假性囊肿 真性囊肿
粘液性囊腺瘤(癌)
又称大囊型腺瘤,具有高度潜在恶性,体积愈大, 癌的可能性愈大
多位于胰体和胰尾部 多见于中年女性 可造成局部胰管阻塞 75%病例,临床可无症状,临床症状多由肿瘤体
HBsAb(+) HBcAb-IgG(+) 余阴性
影像学检查
2006.7.25 CT平扫
影像学检查
2006.7.25 CT 增强 动脉期
影像学检查
2006.7.25 CT 增强 门脉期
影像学检查
2006.7.25 CT 增强 平衡期
病例特点
老年女性 临床无症状,查体发现 胰尾部囊性病变 囊内分隔较少,最大小囊直径>2cm
a
b
恶性导管内乳头状粘液性瘤(IPMT)
实性假乳头状瘤(SPT)
低度恶性肿瘤,孤立的囊实性肿瘤,生长缓慢,仅占 胰腺肿瘤0.17-2.7%
好发于胰头及胰尾部,可突出于胰腺外 多见于青春期及年轻女性(91%),平均年龄27岁左右,
男:女约为1:9 多无症状,偶然发现,部分病例可由肿物较大引起临
积较大压迫造成
粘液性囊腺瘤(癌)
CT:
表现为大囊型,内间隔较少,单个小囊直径>2cm 呈圆形或类圆形,边界清楚 部分病例沿内壁可见小囊 有时可见壁结节,不能除外恶性可能 10-25%可见外周蛋壳样钙化,为该病变特异性征象 偶可见胰管与囊腔相通 增强后囊壁及间隔强化
粘液性囊腺瘤(癌)
床症状,偶可因肿瘤破裂出现急性腹膜炎 可转移至肝
实性假乳头状瘤(SPT)
CT:
圆形、卵圆形,主要呈膨胀性生长,外有纤维包膜 较大,直径2.5-25cm,直径多在5cm以上,巨大者可
呈分叶状,边界清楚 瘤内出血常见 以囊实性混杂为主,但也可以囊性或实性为主 动态增强:动脉期,实性部分强化,门脉期及延迟期
导管内乳头状粘液瘤(IPMT)
多恶低度恶性,生长缓慢 部分病例可为恶性 多见于老年男性 无特殊的腹部症状 无胰腺炎病史,但有时血淀粉酶增高 生化学检查对肿瘤的诊断没有明显的帮助
导管内乳头状粘液瘤(IPMT)
CT:
表现为大囊型,通常表现为单囊 典型部位(钩突)、典型表现(肿瘤远端胰管扩张
病例讨论
病史
患者,女性,66岁 主诉:查体发现“胰尾肿物”5天 现病史:无腹痛、腹胀、恶心、呕吐,
亦无腹泻、发热等,未予特殊治疗
病史
既往史:“糖尿病史”3年,血糖控制良好; 无肝炎、结核等病史,无手术外伤史;无特 殊不良嗜好,无家族遗传病史
实验室检查:
防癌全项:糖链抗原242: 23.28μ/ml↑(020μ/ml)余未见异常
假性囊肿
常发生在急慢性胰腺炎、胰腺外伤或手术后, 由外渗的胰液、渗液等包裹而成,因此,囊壁 无上皮细胞内衬
较常见,约占胰腺囊肿的80%-90% 常有急慢性胰腺炎的辅助征象,结合临床有胰
腺炎病史和/或淀粉酶升高,一般不难作出诊断 常因囊肿较大或并发症而引起症状
假性囊肿
影像学表现:
见于偶然发现,无胰腺炎病史
浆液性囊腺瘤
CT:
大部分病例,由多个小囊(直径0.2-2cm ,>6个)构成, 平均直径5cm(1.4-27cm),呈浅分叶状
约20%病例,病变呈蜂窝状、海绵状;少于20%病例,可 表现为单囊或少囊(单囊直径>2cm)
约30%病例,可见中央不规则纤维瘢痕伴或不伴星芒状 钙化,本特征具有特异性
MRI:
T1WI:呈混杂高低信号 T2WI:呈高信号
当出现局部侵犯或远处转移,常提示为 恶性,否则影像学很难鉴别其良恶性
粘液性囊腺瘤
粘液性囊腺瘤
粘液性囊腺瘤
粘液性囊腺癌
浆液性囊腺瘤
最常见的良性囊性肿瘤,又称小囊型腺瘤, 起源于中央腺泡细胞和管状细胞
多见于>60岁女性 多位于胰头部 临床症状无特异性,腹痛、体重下降,更多
呈圆形或类圆形,壁薄光滑或均匀增厚 多为单囊,也可多发 多无分隔、壁结节及钙化 增强后壁强化 非典型假性囊肿
因出血或内含坏死碎片,囊内密度增高 囊壁不规则或有明显分隔,诊断较困难
有时在MRCP或CT上可见囊腔与胰管相通,尤 其在曲面重建后
假性囊肿
a
ቤተ መጻሕፍቲ ባይዱ
b
1个月后
2年后
63岁,女,上腹疼痛
多个小囊及纤维组织的量较多时,也可表现为实性肿物
浆液性囊腺瘤
胰管扩张罕见 增强后,囊壁及间隔强化
MRI:
T1WI:呈低信号,轮廓光滑规则,不侵犯周 围脏器
T2WI:似蜂窝状的高信号,其内多个小囊肿 和间隔清晰可见
浆液性囊腺瘤
a
b
浆液性囊腺瘤
浆液性囊腺瘤
a
b
导管内乳头状粘液瘤(IPMT)
c
假性囊肿
a
b
c
真性囊肿
是一种常染色体遗传病,临床表现复杂 为胰导管先天性发育障碍所致,囊内含浆液、
并往往不规则)及与胰管相通,有助于诊断 增强扫描:尤其是动脉期可见肿瘤壁和/或分隔呈不
规则强化
MRI:
表现为T2上高信号囊性肿物,内壁上见多个略低信 号的结节,也可见分隔,外壁较光整
MRCP、ERCP能较好显示囊腔与胰管相通
导管内乳头状粘液瘤(IPMT)
a
b
导管内乳头状粘液瘤(IPMT)
持续强化
实性假乳头状瘤(SPT)
30%病例可见钙化 周围可见反应性增生的淋巴结
MRI:
T1WI:不均匀高低混杂信号 T2WI:不均匀高信号 动态增强扫描:早期边缘不均匀强化,有助于与
其它胰腺肿瘤鉴别
实性假乳头状瘤(SPT)
实性假乳头状瘤(SPT)
实性假乳头状瘤(SPT)
