渗出液与漏出液的鉴别诊断
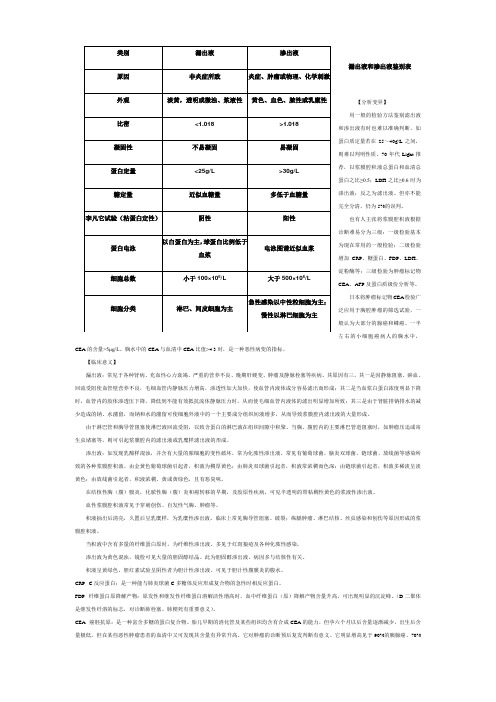
漏出液和渗出液鉴别表

【分析变异】用一般的检验方法鉴别滤出液和渗出液有时也难以准确判断,如蛋白质定量若在25~40g/L之间,则难以判明性质。
70年代Light推荐,以浆膜腔积液总蛋白和血清总蛋白之比≥0.5;LDH之比≥0.6时为渗出液;反之为滤出液。
但亦不能完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据诊断难易分为三级:一级检验基本为现在常用的一般检验;二级检验增加CRP、糖蛋白、FDP、LDH、淀粉酶等;三级检验为肿瘤标记物CEA、AFP及蛋白质级份分析等。
日本将肿瘤标记物CEA检验广泛应用于胸腔肿瘤的筛选试验,一般认为大部分的腺癌和鳞癌、一半左右的小细胞癌病人的胸水中,CEA的含量>5μg/L。
胸水中的CEA与血清中CEA比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液和渗出液鉴别表
漏出液和渗出液鉴别表【分析变异】用一般的检验方法鉴别滤出液和渗出液有时也难以准确判断,如蛋白质定量若在25~40g/L之间,则难以判明性质。
70年代Light推荐,以浆膜腔积液总蛋白和血清总蛋白之比≥0.5;LDH之比≥0.6时为渗出液;反之为滤出液。
但亦不能完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据诊断难易分为三级:一级检验基本为现在常用的一般检验;二级检验增加CRP、糖蛋白、FDP、LDH、淀粉酶等;三级检验为肿瘤标记物CEA、AFP及蛋白质级份分析等。
日本将肿瘤标记物CEA检验广泛应用于胸腔肿瘤的筛选试验,一般认为大部分的腺癌和鳞癌、一半左右的小细胞癌病人的胸水中,CEA的含量>5μg/L。
胸水中的CEA与血清中CEA比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液和渗出液的鉴别要点

渗出液和漏出液的鉴别要点
渗出液和漏出液的区别,可从以下几点进行区分:
一、病因不同,渗出液多见于炎症因素、肿瘤因素或物理化学刺激导致,如结核性胸膜炎、感染所致的胸膜腔积液、肝癌晚期等。
漏出液是由于非炎症所致,如各种肾病、严重的营养不良。
二、二者外观不同,漏出液外观呈淡黄色、透明或稍微浑浊。
渗出液外观呈黄色、血色或乳糜样,漏出液易凝固,渗出液不易凝固。
三、实验室检查二者的区别,比值小于1.018的为漏出液,反之为渗出液。
蛋白定量<25g/L的为漏出液,>30g/L的为渗出液。
漏出液的糖定量接近血糖指标,渗出液低于血糖指标,漏出液的细胞总数小于100×10^6/L,渗出液大于500×10^6/L。
四、区别是渗出液还是漏出液,还可以行蛋白电泳、细胞分类等检查。
漏出液和渗出液鉴别表

漏出液和渗出液鉴别表渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
在结核性胸(腹)膜炎,化脓性胸(腹)炎和癌转移的早期,及胶原性疾病,可见半透明的带粘稠性黄色的浆液性渗出液。
血性浆膜腔积液常见于穿刺创伤、自发性气胸、肿瘤等。
积液抽出后清亮,久置后呈乳糜样,为乳糜性渗出液。
临床上常见胸导管阻塞、破裂;纵膈肿瘤、淋巴结核、丝虫感染和创伤等原因形成的浆膜腔积液。
当积液中含有多量的纤维蛋白原时,为纤维性渗出液。
多见于红斑狼疮及各种化脓性感染。
渗出液为黄色混浊,镜检可见大量的胆固醇结晶。
此为胆固醇渗出液。
病因多与结核性有关。
积液呈黄绿色,胆红素试验呈阴性者为胆汁性渗出液,可见于胆汁性腹膜炎的腹水。
CRP--C反应蛋白:是一种能与肺炎球菌C多糖体反应形成复合物的急性时相反应蛋白。
FDP--纤维蛋白原降解产物:原发性和继发性纤维蛋白溶解活性增高时,血中纤维蛋白(原)降解产物含量升高,可出现明显的沉淀峰。
(D二聚体是继发性纤溶的标志,对诊断肺栓塞、肺梗死有重要意义)。
CEA--癌胚抗原:是一种富含多糖的蛋白复合物。
胎儿早期的消化管及某些组织均含有合成CEA的能力,但孕六个月以后含量逐渐减少,出生后含量极低。
但在某些恶性肿瘤患者的血清中又可发现其含量有异常升高。
它对肿瘤的诊断预后复发判断有意义。
它明显增高见于90%的胰腺癌、70%的肺癌、60%的乳腺癌患者。
一般病情好转时,CEA浓度下降,病情加重时可升高。
此外,结肠炎、胰腺炎、肝脏疾病、肺气肿、及支气管哮喘等也常见轻度升高。
漏出液和渗出液的鉴别
出液病因比较单纯,多见于慢性充血性心力衰竭、肾功能衰竭以及肝硬化等,根据病史一般能确定胸液的病因。
而渗出液的病因较为复杂,结核感染、细菌感染、恶性肿瘤、结缔组织病、肺栓塞、寄生虫感染等都可导致,鉴别诊断比较复杂,但是各种疾病引起的胸腔积液也有各自的特征,下述的检查有助于明确诊断。
胸液细胞分类1.细胞总数:漏出液细胞较少,常100×106/L。
渗出液细胞较多,常>500×106/L。
但两者之间无确切的界限,应根据多指标分析。
2.细胞分类:漏出液白细胞较少,以淋巴细胞为主。
渗出液中白细胞数较多,如分类以多形核粒细胞为主,同时伴有肺实质浸润,最可能的诊断为肺炎旁胸液,但还应考虑肺栓塞及支气管肺癌。
如无肺实质浸润,则可能是肺栓塞、病毒感染、胃肠道疾病、石棉等所致胸液,或恶性胸液、结核性胸膜炎等。
此时,应行胸部、腹部CT和腹部B超检查。
上述检查如无阳性发现,应重复胸穿。
如此次以单核细胞为主,乳酸脱氢酶(LDH)下降,病毒性胸液及结核性胸液的可能性较大。
胸液细胞如以单核细胞为主,慢性胸膜病变的可能性更大,病因包括结核、恶性肿瘤、肺栓塞或吸收期病毒性胸膜炎等。
以小淋巴细胞为主的胸液,结核和恶性肿瘤均有可能。
胸液生化检查1.蛋白定量试验:漏出液的蛋白总量常2.5g/dl,渗出液蛋白总量常>3g/dl,但界限不特异。
更重要的是胸液蛋白与血清蛋白(同日)的比值,如大于0.5,则为渗出液,小于0.5为漏出液。
2.乳酸脱氢酶(LDH):胸液LDH水平为胸膜炎症的可靠指标,有助于区别漏出液和渗出液,但无法确定渗出液病因。
LDH活性在肺炎旁胸液(尤其脓胸)中最高,可达正常血清水平的30倍;其次为恶性胸液;而在结核性胸液仅略高于正常血清水平。
LDH同工酶测定对诊断恶性胸液有意义,当LDH2升高,LDH4和LDH5降低时,支持恶性胸液的诊断。
重复检测胸液LDH水平,如进行性增高,表明胸膜腔炎症加重;如逐渐下降,则说明良性病变可能性大,预后较好。
漏出液和渗出液比较1

类别
漏出液
渗出液
原因
非炎症所致
炎症、肿瘤或物理、化学刺激
外观
淡黄,透明或微浊、浆液性
黄色、血色、脓性或乳糜性
比密
<1.018
>1.018
凝固性
不易凝固
易凝固
蛋白定量
<25g/L
>30g/L
糖定量
近似血糖量
多低于血糖量
李凡它试验(粘蛋白定性)
阴性
阳性
蛋白电泳
以白蛋白为主,球蛋白比例低于血浆
在结核性胸(腹)膜炎,化脓性胸(腹)炎和癌转移的早期,及胶原性疾病,可见半透明的带粘稠性黄色的浆液性渗出液。
血性浆膜腔积液常见于穿刺创伤、自发性气胸、肿瘤等。
积液抽出后清亮,久置后呈乳糜样,为乳糜性渗出液。临床上常见胸导管阻塞、破裂;纵膈肿当积液中含有多量的纤维蛋白原时,为纤维性渗出液。多见于红斑狼疮及各种化脓性感染。
渗出液为黄色混浊,镜检可见大量的胆固醇结晶。此为胆固醇渗出液。病因多与结核性有关。
积液呈黄绿色,胆红素试验呈阴性者为胆汁性渗出液,可见于胆汁性腹膜炎的腹水。
电泳图谱近似血浆
细胞总数
小于100×106/L
大于500×106/L
细胞分类
淋巴、间皮细胞为主
急性感染以中性粒细胞为主;慢性以淋巴细胞为主
【临床意义】
漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液和渗出液鉴别表

【分析变异】用一般的检验方法鉴别滤出液和渗出液有时也难以准确判断,如蛋白质定量若在25~40g/L之间,则难以判明性质。
70年代Light推荐,以浆膜腔积液总蛋白和血清总蛋白之比≥0.5;LDH之比≥0.6时为渗出液;反之为滤出液。
但亦不能完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据诊断难易分为三级:一级检验基本为现在常用的一般检验;二级检验增加CRP、糖蛋白、FDP、LDH、淀粉酶等;三级检验为肿瘤标记物CEA、AFP及蛋白质级份分析等。
日本将肿瘤标记物CEA检验广泛应用于胸腔肿瘤的筛选试验,一般认为大部分的腺癌和鳞癌、一半左右的小细胞癌病人的胸水中,CEA 的含量>5μg/L。
胸水中的CEA与血清中CEA比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
胸水的let标准

胸水的let标准
胸水是一种常见的疾病,其诊断和治疗需要依据一定的标准。
其中,LET(Light's Criteria)标准是用于判断胸水是否为渗出液的一种常用方法。
LET标准包括以下几个方面:
1. 外观:渗出液通常呈透明或浅黄色,而漏出液则可能呈现浑浊或乳白色。
2. 比重:渗出液的比重通常大于1.018,而漏出液的比重则较低。
3. 蛋白质含量:渗出液的蛋白质含量通常高于30g/L,而漏出液的蛋白质含量则较低。
4. 细胞计数:渗出液中白细胞计数通常高于500×106/L,而漏出液中的白细胞计数则较低。
此外,渗出液中还可能出现红细胞和肿瘤细胞等。
5. 糖含量:渗出液中的葡萄糖含量通常低于血糖水平的30%,而漏出液中的葡萄糖含量则较高。
根据以上几个方面的检查结果,医生可以判断胸水的性质,并制定相应的治疗方案。
需要注意的是,LET标准并非绝对可靠,还需要结合其他检查结果进行综合分析。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
渗出液与漏出液的鉴别诊断
渗出液:人体的胸腔、腹腔关节腔等统称为浆膜腔。
正常情况下腔内含有少量起润滑作用的液体。
当病理情况时腔内液体增多,发生积液,称为浆膜腔积液。
按积液的性质分为漏出液和渗出液。
渗出液外观多为深黄色浑浊、血性、脓性;比重常大于1.020。
渗出液由于含有纤维蛋白原和组织、细胞破坏放出的凝血活酶,易凝结。
粘蛋白定性检查,浆膜上皮细胞在炎性反应刺激下使粘蛋白分泌增加,所以渗出液中粘蛋白试验为阳性。
显微镜检查,炎性的渗出液中细胞数量多,常大于500个μ1。
渗出液多为炎症性因素所致。
漏出液多为单纯血液循环障碍引起。
