眼科视网膜点图
视电生理

眼科视觉电生理检查介绍视觉电生理是应用电生理仪器,测定视网膜被光照射或图像刺激时,在视觉系统中产生的生物电活动,视觉电生理检查包括眼电图(EOG)、视网膜电图(ERG)及视觉诱发电位(VEP)三大部分。
视网膜电图可分为闪光视网膜电图(FERG)、图形视网膜电图(PERG)和局部视网膜电图(LERG)。
FERG又有暗视ERG、明视ERG、闪烁ERG、OPS等。
视觉诱发电位(VEP)又可分为闪光视觉诱发电位(FVEP)和图形视觉诱发电位(PVEP)。
一、检查前准备:1、心理准备:检查前向患者热情、耐心地解释检查的目的、意义、方法、注意事项及配合要求,以取得受检者的信任,消除受检者的紧张、恐惧心理。
2、眼部准备:除VEP外,ERG、OPS检查需散瞳,检查前30分钟用托吡卡胺充分扩瞳,至少20分钟,其目的主要是使视网膜视杆细胞达到最大反应期,以利全视网膜受到光照刺激。
3、皮肤准备:放置皮肤电极前需用清洁剂(75%乙醇)清洁电极区域皮肤的汗液、油脂、污物及皮肤碎屑等(患者做检查前最好先洗头),保证皮肤清洁,干燥、无污物,以免皮肤不洁致其皮肤电阻过大,影响检测结果。
二、检查要求:1、体位要求:通常受检者检测时取端坐位,下颌自然放于支架上,支架高度以受检者舒适为宜,以保持受检者头颈部肌肉松弛。
2、固视要求:行VEP、ERG、OPs检查时,嘱受检者保持眼球注视刺激球内固视点若视力太差,无法看清固视点,可令其眼睁大,直视前方保持固视状态。
屈光不正者检测前配戴矫正镜片,但需注意受检时避免镜片偏斜,以免影响检查结果,如流泪、频繁瞬目、视疲劳、注意力难于集中者,对检查结果均有影响。
三、临床应用及临床意义VEP(视诱发电位):主要检查视神经传导功能,主要反映视网膜神经节细胞至视觉中枢的传导功能。
引起视诱发电位异常的主要病症:视神经炎、多发性硬化、视神经乳头水肿、视神经萎缩、缺血性视神经病变、外伤性视神经病变、中毒性视神经病变、视路占位性病变、中心性浆液性视网膜脉络膜病变、老年性(年龄相关性)黄斑变性、视网膜脱离、白内障、青光眼等病例。
正常眼底及常见异常眼底图分析(眼底照相)

正常眼底及常见异常眼底图分析(眼底照相) 嘿,伙计们!今天我们来聊聊一个非常有趣的话题——正常眼底及常见异常眼底图分析(眼底照相)。
你们知道吗,眼睛可是我们身体里非常重要的一个器官,它不仅能让我们看到这个世界,还能帮助我们分辨颜色、形状等等。
而眼底照相就是用来检查我们的眼睛健康的一招绝活儿!让我们来看看正常的眼底是什么样子的吧。
正常的眼底应该是一片清澈见底的“湖面”,没有太多的波澜。
这是因为我们的视网膜、血管和色素上皮等组织都排列得井井有条,没有出现什么问题。
这并不意味着我们的眼睛就完全没有问题,只是说在正常情况下,这些问题不会影响到我们的视力。
接下来,我们来看看一些常见的异常眼底吧。
首先是黄斑变性。
大家应该都知道,黄斑是我们眼睛里一个非常重要的区域,它负责我们的中心视力。
而黄斑变性就是这个区域出现了一些退行性变化,导致我们的视力逐渐下降。
不过别担心,黄斑变性并不是不治之症,只要我们早期发现并采取措施,还是可以保住我们的眼睛健康的。
再来说说飞蚊症。
飞蚊症是指我们眼前会出现一些黑点、白点或者线条,它们会随着我们眼球的转动而移动。
虽然飞蚊症看起来挺吓人的,但其实它并不会影响到我们的视力。
这些黑点、白点或者线条实际上是眼球内的玻璃体混浊所造成的。
随着我们年龄的增长,玻璃体会逐渐变得浑浊,所以飞蚊症也就越来越常见了。
我们来说说视网膜脱落。
视网膜脱落可是一个非常严重的问题哦!它是指我们的视网膜从眼球内部脱离出来,这会导致我们的视力迅速下降,甚至可能导致失明!视网膜脱落的原因有很多,比如眼部外伤、高度近视、糖尿病等等。
所以大家一定要注意保护好自己的眼睛,避免这些疾病的发生。
好了,今天的正常眼底及常见异常眼底图分析就告一段落啦!希望大家能够从中学到一些关于眼睛健康的知识。
如果你觉得自己的眼睛有什么不适,千万不要犹豫,赶紧去看医生哦!毕竟,眼睛可是我们身体里最重要的器官之一呢!。
青光眼诊断基础

青光眼是由病理性高眼压引起,以视网膜神经节细胞凋亡、视功能逐渐丧失为主要特征的一种进行性视神经病变。
目前,青光眼的基本检查法包括四方面:眼压测量,房角评价,眼底视盘和神经纤维层判读,视野判读。
由于这四种基本检查法简单易行,同时价格低廉,易于在基层医院开展。
因此,应重视对青光眼基本检查法的培训和推广,提高基层眼科医师的青光眼诊断水平,为我国青光眼的防治做好技术储备。
下面,我们共同来学习青光眼诊断基础。
图1 青光眼OCT图2 RNFL 厚度图和偏差图图3 RNFL和ONH双眼综合报告(1)图4 RNFL和ONH双眼综合报告(2)图5 RNFL和ONH双眼综合报告(3)图6 青光眼OCT的核心1.视盘的形态和大小(1)正常视盘:竖椭圆形。
图7 正常视盘(2)视盘形态异常图8 视盘的不同形态(3)视盘大小图9 视盘大小2.分析盘沿形态:盘沿遵循ISNT原则;下方>上方>鼻侧>颞侧。
青光眼早期损害先从下方/上方盘沿丢失。
鼻侧盘沿宽度为自身标准,因其正常变异小,青光眼晚期才改变,鼻侧盘沿向下/上逐渐。
变宽,为生理性;变窄,为病理性。
3.青光眼视神经改变三要素(1)盘沿丢失。
(2)RNFL缺损。
(3)视盘线状出血:如有两项同时改变,视神经损害的诊断即可成立;如果只有一项要素改变,需结合眼压或视野的指标综合诊断。
表1 青光眼视神经病变Weak Moderate Strong违反ISNT原则视盘旁萎缩独立的视盘出血视盘切迹筛板孔变大双眼C/D不对称弥漫性盘沿变窄C/D变大小视盘大视杯RNFL缺损(局部/弥漫)视盘血管向鼻侧移位视盘血管环形裸露视盘出血(当伴随其它改变)血管屈膝样不是所有的盘沿丢失、视网膜神经纤维层缺损及线状出血均为青光眼视神经损害所致。
视神经萎缩、缺血性视神经病变、分支静脉阻塞、眼眶及视交叉肿瘤、先天性视盘发育异常均会造成上述改变。
4.其他影像学检查(1)MRI/A:颅内占位病变、血管性疾病。
(2)CT:脑膜瘤、累及骨骼的病变。
OCT异常图谱解读课件

玻璃体视网膜——前膜
• OCT能够对视网膜前膜的密度、厚度和部位进行评估。前膜组织可以粘附于 视网膜表面,与内界膜层融合,也可以完全或部分分离。而前膜的反射信号 强于正常的视网膜神经纤维层的反射信号。
定性分析
• B.反射强度 • 高反射
-浅层的 -视网膜内的 -深层的 • 低反射 -浅层的 -视网膜内层的 -深层的 • 阴影---屏障效应 -前部的 -浅层的 -深层的
定量分析
• 测量视网膜的厚度(所有扫描模式均可测出) • 测量神经纤维层的厚度(视盘环形扫描及视盘区域扫描的
圆周分析均可以测出) • 测量GCC(神经节细胞复合体)的厚度 • 生成视网膜厚度地形图(黄斑六线扫描及区域扫描均可测
可见中心凹上方片状的白色反光物,为玻璃体混浊的反射信号
玻璃体视网膜——玻璃体后脱离
• 胶体状的玻璃体液化后,玻璃体后界膜与视网膜分开,OCT可以明显的看到 分离开的玻璃体后界膜信号。在一般性PVD病历中仅能看见璃体后界膜信号 ;在顽固性玻璃体牵拉的病历中,视网膜形态明显异常,伴有视网膜局灶增 厚,视网膜内反射强度减弱。
出) • 测量视盘的多种参数(视盘六线扫描可测出) • 前后对比功能
视网膜形态改变
• 视网膜仍然是完整的,结构并没有发生很大改变,形态随 巩膜的形变而发生变化,RPE层遮光性减弱,导致脉络膜 信号增加
视网膜形态改变
• 高度近视导致视网膜异常凹陷的结构改变 ,中心凹形 态改变
视网膜形态改变
• 葡萄膜肿导致视网膜整体变形,结构未出 现异常(肿瘤也可能导致类似图像)
眼科思维导图合集(护理学)
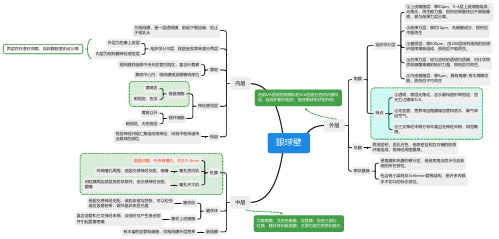
眼球壁外层角膜组织学分层 ①上皮细胞层:厚50μm ,5-6层上皮细胞组成,无角化,再生能力强,损伤后修复快且不易留瘢痕,易与前弹力层分离。
②前弹力层:厚约12μm ,无细胞成分,损伤后不能再生 ③基质层:厚500μm ,由200层排列规则的胶原纤维束薄板组成,损伤后不能再生。
④后弹力层:较为坚韧的透明均质膜,对化学物质和细菌毒素的抵抗力强,损伤后可再生。
⑤内皮细胞层:厚5μm ,具有角膜-房水屏障功能,损伤后不可再生特点 ①透明,表层无角化,含水量和曲折率恒定,屈光力占眼球3/4. ②无血管,营养来自角膜缘血管和房水,氧气来自空气。
③三叉神经末梢分布丰富且无神经末梢,知觉敏感。
巩膜 质地坚韧,呈乳白色,由致密且相互交错的胶原纤维组成,视神经周围最厚。
角巩膜缘 是角膜和巩膜的移行区,是前房角及房水引流系统的所在部位。
包含有小梁网及Schlemm 管等结构,是许多内眼手术切口的标志部位。
中层虹膜圆盘状膜,中央有瞳孔,约2.5-4mm瞳孔括约肌环绕瞳孔周围,由副交感神经支配,缩瞳瞳孔开大肌 向虹膜周边部呈放射状排列,由交感神经支配,散瞳睫状体睫状肌 受副交感神经支配,该肌收缩与舒张,可以松弛或拉紧悬韧带,调节晶状体屈光度睫状上皮细胞 富含血管和三叉神经末梢,炎症时可产生渗出物并引起显著疼痛脉络膜有丰富的血管和细胞,供视网膜外层营养内层 为视网膜,是一层透明膜,前起于锯齿缘,后止于视乳头组织学分10层,按胚胎发育来源分两层外层为色素上皮层内层为视网膜神经感觉层两层存在潜在间隙,视网膜脱落由此分离黄斑视网膜后极部中央无血管凹陷区,富含叶黄素黄斑中心凹:视网膜视觉最敏锐部位神经感觉层视锥细胞黄斑区明视觉、色觉视杆细胞黄斑以外暗视觉、无色视觉视盘 视觉神经纤维汇集组成视神经、向视中枢传递传出眼球的部位 由前1/6透明的角膜和后5/6的瓷白色的巩膜构成,起保护眼内组织、维持眼球形状的作用 为葡萄膜,又称色素膜、血管膜;包括三部分,虹膜、睫状体和脉络膜;主要功能为营养和遮光眼内容物房水功能营养角膜、晶状体、玻璃体和维持正常眼压房水循环睫状突上皮细胞产生后房经瞳孔到前房再经前房角小梁网、Schlemm管、集液管和房水静脉通过巩膜表层的睫状前静脉回流晶状体透明无血管。
孔源性视网膜脱离图ppt课件

10
精选PPT课件
RD诊断
症状:闪光感、黑幕遮挡、视力下降 眼底表现:RD、视网膜裂孔 视野:蓝视野缩小 低眼压
11
精选PPT课件
鉴别诊断
中心性浆液性视网膜病变 视网膜劈裂 特发性葡萄膜渗漏综合症 大泡性视网膜脱离 渗出性视网膜脱离 色素膜炎:与脉脱型RD鉴别
20
精选PPT课件
大泡性视网膜脱离
中浆病史、及长期大剂量服用糖皮质激素 眼底后极部数个散在灰白色病灶 泡状视网膜脱离、随体位移动 FFA:后极部脉络膜病灶荧光素渗漏 停用激素、视网膜脱离明显好转
FA、FFA
21
精选PPT课件
大泡性视网膜脱离
22
精选PPT课件
大泡性视网膜脱离
23
精选PPT课件
精选PPT课件
视网膜劈裂
属视网膜内层间分离,内层菲薄(较RD)
劈裂形态:球形、表面光滑有张力(RD波 形有活动性)
透过内孔为外壁覆盖色(RD则为红色脉络 膜)
劈裂后缘可见视网膜下色素性分界线
具年龄特点:老年、先天性(儿童、男性、
家族史、黄斑劈裂)
眼底图、OCT
16
精选PPT课件
视网膜劈裂
1882年Leber
玻璃体牵拉与裂孔关系
1911年Gullstrand 裂隙灯+前置镜、接触镜
1919年Gonin 封闭裂孔是RD手术关键
2
精选PPT课件
裂孔形成的相关因素
视网膜退行性变性:格子样、囊样、非压 迫白变性、蜗牛迹变性
玻璃体牵拉:液化、纤维化、PVD、急慢 性过程致不同部位不同裂孔
视网膜脱离发生机制
哪些情况下有裂孔不发生RD? 是否永远不发生RD?还是暂时的? 裂孔的存在会促使那些病理改变,引发RD
视网膜脱离的护理查房

视野缺损与中心视力下降:在最先脱离区域所对应的 方位发生视野缺损,随视网膜脱离范围增加视野缺损 增大。
视野缺损:中心周围或中心旁盲点、中心盲点伴视敏 度下降、罕见视野狭窄。视野的缺损则表示视物时视 野不完整,好像有阴影挡住视线,有时也会某角落完 全黑影。
视网膜脱离护理查房
五病区张晓美
视网膜组织结构图
视网膜脱离(RD):
❖ 是指视网膜神经上皮层与色素上皮层之间的脱离,是一种 较严重的、较常见的致盲性眼病。
视网膜组织的构造复杂,细致和脆弱,有其旺盛的新陈代谢。如果我们 把眼球比作一个照相机的话,那视网膜就相当于照相机里的感光胶片。 视网膜脱离就是指胶片的基片和感光材料之间发生了分离,使眼球感 光系统发生了障碍,因而产生了一系列的临床症状。
11.饮食清淡,术前饮食不宜过饱,以防止加重术后呕吐不适,术前排空大 小便。
12.遵医嘱术前用药,充分散瞳,教会正确滴眼药水方法。
治疗过程
1、Ⅲ级护理; 2、普通饮食; 3、完善血尿化验、心电图、DR、OCT、人工晶体测量、角膜内皮
镜检查、视网膜视力检查等检查。 4、0.5%左氧氟沙星眼水、普拉洛芬眼水点眼,清洁结膜囊。 5.于11.21下午在局麻下行右眼白内障超声乳化+玻璃体切割+重水+
液气交换+眼底激光+c3f8注入术。
术后护理诊断
自理缺陷—与视力下降、卧床有关。 疼痛—与炎性介质,手术切口有关。 有复位网膜再脱离的危险—与缺乏视网膜再脱离的预防知识、便
秘有关。 感染—与手术切口及生活习惯有关。 知识缺乏—知识来源受限
术后护理
1. 将床旁桌及常用物品按方便病人使用的原则固定摆放,活动空间不留 障碍物,避免下床时发生危险或跌倒。
视网膜对应的检查方法

视网膜对应的检查方法有多种,常用的比较简单、易操作的方法包括:Bagolini线装镜检查、Worth4点检查、棱镜分离法以及后像法。
1 Bagolini线装镜检查Bagolini线装镜(如图1)是一个没有屈光力的平光眼镜,每只镜片上带有细微刻痕线条。
一只镜片为135度方向的刻痕,另一只镜片为45度方向的刻痕。
当观察一个点光源时,将会形成一条与刻痕方向垂直的光带,线条刻痕为135度方向的镜片,将形成一条45度方向的光带;线条刻痕为45度方向的镜片会观察到一条135度方向的光带。
图1 Bagolini线装镜这项测试须在低度照明条件下进行,首先需向患者解释检查方法,确定单眼所观察到的现象:嘱被检者右手执镜柄,将线状镜放置于两眼前。
患者遮盖一眼,将一点光源置于患者一眼前,询问患者看到的现象。
正常的对应的患者回答应该是看到一个灯和一条线并且这条线有一定的方向(斜向)。
然后遮盖另一只眼后执行同样的操作。
如果你没有得到单眼的正确反应,这个检查程序不能继续进行。
如果单眼反应正确,则可让患者双眼注视笔灯,并且询问此时双眼注视时的现象。
根据图2的现象解释患者的反应。
视网膜对应的检查方法陈丽萍100 中国眼镜科技杂志·3·2019图2 BAGOLINI 线装镜检查1)首先你要询问患者看到几个灯,确定是否存在抑制。
2)如果患者报告看到一个灯和一条线(如图2A和2B),说明有抑制存在,需要确定哪只眼被抑制。
图2A:左眼抑制;图2 B:右眼抑制。
3)如果患者看到一个灯和两条线(如图2C),此时必须做交替遮盖测试,若交替遮盖实验中,患者表现为存在眼球运动,则患者本身有着明显的显斜视,但“完美的X十字交叉反应”说明患者大脑主观感觉自己没有斜视,主观斜视角为0,该患者有和谐的异常视网膜对应。
4)如果患者报告看到两个灯和两条线(如图2D),属于复视反应,可能是不和谐的异常网膜对应或者是正常视网膜对应(UHAC或NC)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
闪光VEP(FVEP):
1、 组成: 它是复合波,典型的有一个正波及俩个负波 5a、5b、5c。 5b是正常VEP中最突出的, 波的大小与视力无关。主要反映视神经与视 路的传导。 2、参考值: L5b:70~120(ms) A5 :7 ~30(uv)
四、临床应用: 1、判断视神经、视路疾患。 2、继发于脱髓鞘疾患的视神经炎。 3、鉴别伪盲 4、检测弱视治疗效果。 5、判断婴儿和无语言能力儿童的视力。 6、对屈光间质混浊者预测术后视功能等。
图形VEP(PVEP)视力>0.1
1、 组成: 由N75、P100、N145组成。 N代表负波,P代表 正波
2、参考值: Lp: 100士10(ms) Ap:(老年人)4~8(uv) (成年人)8~15(uv) (儿童)〉15(uv) 注释:时间第一位(潜伏期)是判断受检者传导好坏的主 要参考值,振幅第二 位主要反映细胞数量多少、细胞 活性高低。
临床检查包括
1、视网膜电图(ERG) 2、视诱发电位(VEP) 3 、眼电图(EOG)
视网膜电图(ERG)
(一)定义: 视网膜受到光或棋盘格刺激后 从角膜记录到的一组视网膜电位变化。 (二)分类: 闪光ERG和图形ERG
闪光ERG
定义:短的闪光刺激眼部后从角膜上记录到的视网 膜的电位反应,它是研究视功能的一种方法。视 网膜电图各种成分的出现依赖于不同的刺激条件, 在完全暗适应的条件下给予一个弱的刺激光,仅 出现一个正相的b波。刺激光逐渐增强时,出现 负相的a波.震荡电位是用较高强度刺激时出现的 一组叠加在b波上频率较快的低小波。a波表达了 光感受器的超极化活动,b 波产生于视网膜内 muller细胞和双极c的共同电活动。震荡电位于视 网膜内无长突c发生的抑制性反馈回路有关,常 用的诊断参数是a波,b波的振幅和潜伏期。
(4)临床应用
1、视网膜色素变性 2、各种夜盲症 3、先天性黑蒙 4、全脉络膜血管萎缩症 5、视网膜阻塞性血管病变 6、糖尿病性视网膜病变 7、眼外伤
图形ERG(PERG)视力>0.1
(1)组成: 由N25、P50、N95组成.N代表负波,P 代表正波
(2)参考值: Lp:50士10(ms) Ap:1.5~4(uv) (3)临床应用: 1.青光眼 2.视神经炎或视神经萎缩 3. 黄斑疾病 急性炎症,角膜溃疡 2、急慢性泪囊炎 3、散瞳会加重眼压升高者 4、内眼手术后两个星期以内 5、对于视力太差,无注视功能或有眼球 震颤,严重的屈光间质混浊者,有屈 光不正应戴镜矫正。
视诱发电位(VEP)
一、定义: 被图形或闪光刺激诱发的大脑皮层视觉区 的电位变化被记录下来。它反映视路的光 ~ 觉传导和视皮质的功能,即从视网膜中央 部100以内的视锥细胞起,通过视觉传导通 路到达终点大脑皮质视觉区的机能。 二、分类 图形VEP和闪光VEP
总结
ERG能准确地反应视网膜的功能状况,VEP 则主要反应黄斑部功能。所以联合检测 ERG与VEP能评价视网膜和视神经功能,无 创地为临床提供客观的定量数据。视电生 理检查虽客观,但仍受诸多因素的影响而出 现误差。
一般以下因素可影响数据的准确性:
1.患者的配合情况。检查过程中患者过于紧张、 精力不集中都会影响结果的准确性,检查过程中多 能发现并纠正; 2.电阻的处理。皮肤电阻过大会影响数据的准确 性,检查时一定要将皮肤电阻处理在要求范围; 3.瞳孔的大小与暗适应的时间直接决定着ERG最 大反应的b波幅值,所以,瞳孔要充分散大(直径达 7mm),暗适应至少20min; 4.VEP波形稳定性差,可重复几次,以获得正确的波 形。
电生理原理
刺激器产生标准刺激后刺激人眼,从而产 生生物电信号,通过与人可靠接触的电极取出该 信号,并传入放大器进行放大等处理后进入计算 机,并通过专用软件进行处理,将电信号变成直 观曲线显示出来,对曲线特征点的波幅、时间进 行分析,用于辅助诊断。
电生理在临床应用的主要特点
(1)它是一种客观检查方法,对不适合做心理物 理检查者,如婴儿,老人,智力低下者或伪 盲者,此方法提供了有效的检 测手段。 (2)它可克服屈光间质混浊的障碍用以测定视功 能 。如白内障术前,玻璃体混浊作切割者, 视觉电生理检查可帮助预测术后视力恢复功 能。
(2)测试前准备: 1、病人瞳孔充分散大。 2、病人至少暗适应20分钟,在暗红灯 下置ERG记录电极 。 3、测定前尽量避免荧光血管造影和眼底 照相检查,否则至少要暗适应1小时 以上。 4、不强调固视。
(3)临床参考值:
• • • • • La:25士10(ms) Aa 〉15(uv) Lb:50士10(ms) Ab:(自然瞳孔)〉70(uv) (散瞳暗适应)〉150(uv)
谢谢大家!
定义
人眼视网膜受到光或图形刺激后,在视细 胞内引起光化学和光电反应,产生电位改 变,形成神经冲动,传给双极细胞、神经 节细胞,经视神经、视交叉、视束、外侧 膝状体、视放射终止于大脑皮质的距状裂 视中枢。这个过程可用电生理学方法记录 下来。视觉电生理是对视网膜至视中枢功 能的系统检查法。它能用客观无损的方法 测量人类视觉功能。
病人准备 。
所有VEP检测应在瞳孔未受扩瞳或缩瞳药 影响时进行。即使使用缩瞳药对抗,瞳孔 仍有一定程度的扩大,这将影响视敏度, 从而影响p100的振幅,另外,瞳孔直径的 增大,将增加视网膜的照度,可使p100潜 伏期缩短。
行VEP检测前要检查病人的视力情况。根据病人视力情况 选择进行图形VEP或闪光VEP检查。由于图形VEP的变异 比闪光VEP要小得多,在临床上图形VEP具有更加重要的 意义,所以我们应在可能的情况下,尽量给病人进行图形 VEP的检查,一般来说,视力在0.1以上时适宜于作图形 VEP检查;视力在0.01到0.1的范围时,有的患者可记录 得到图形VEP,但以较多数的患者行图形VEP检查时,记 录不到波形,或得到的波形是不可靠的,重复性比较差, 视力在0.01以下时应该给患者进行闪光VEP检查。 患者需要行图形VEP检查时,对于有屈光不正者,应先要 矫正视力。
