椎管内结构
椎管的名词解释作用

椎管的名词解释作用椎管是人体脊柱中的重要结构,它起着保护脊髓、神经根以及其他重要组织的作用。
本文将对椎管的名词解释作用进行探讨,旨在加深对椎管的理解。
一、椎管的定义和结构椎管是指脊柱中由相邻椎体、椎弓和椎间盘构成的一个通道。
它是由椎体堆叠而成的强健的骨质结构,形成了一个空心的管道,承载着脊髓和神经根。
椎管从颅骨的枕骨部一直延伸到脊柱的骶骨部。
二、椎管的保护作用1. 保护脊髓:脊髓是人体神经系统的重要组成部分,负责传递感觉和控制运动。
椎管的主要作用就是保护脊髓免受外界的损伤。
由于椎管是由坚固的骨质组成,能够有效地吸收外来冲击力,减轻对脊髓的压力。
2. 保护神经根:椎管内除了脊髓外,还有一对一对的神经根穿过椎管中的横突孔,将脊髓的信号传递到身体各个部分。
椎管的存在提供了一个可靠的保护屏障,防止神经根受到挤压、牵拉或损伤。
3. 维持脊柱的稳定性:椎管作为脊柱的重要组成部分,起到了支撑和维持脊柱稳定性的作用。
椎管的强韧骨壁和搭接的椎骨,使脊柱能够抵御各种外力的影响,确保身体的平衡。
三、椎管疾病及其影响1. 椎管狭窄:也称为脊髓前膜症,是一种椎管内直径减小的病变。
椎管狭窄可能导致脊髓或神经根受压,引起脊髓传导障碍,出现下肢无力、行走困难等症状。
2. 脊柱裂:脊柱裂又称脊柱裂分蘖症,是一种先天性疾病,椎管在胚胎期间未能正常闭合而导致。
脊柱裂可能会使脊髓和神经根暴露在外界,容易受到感染和损伤。
3. 椎体发育不良:椎体发育不良是脊柱畸形的一种,椎管的大小和形态异常。
椎体发育不良可能导致脊髓或神经根受到挤压,影响神经传导,引发不适和疼痛。
四、诊断和治疗方法1. 影像学检查:对于疑似椎管疾病的患者,常常需要进行X光片、CT或MRI 等影像学检查。
通过这些检查,可以清晰地了解椎管的结构和变化,确定是否存在异常。
2. 保守治疗:对于一些轻度的椎管疾病,如椎管狭窄,可以通过药物治疗、物理疗法和康复训练等保守治疗方法来缓解症状和改善生活质量。
麻醉学13.1椎管内麻醉

直入穿刺法----颈椎、胸椎上段级腰椎 侧入穿刺法----胸椎中下段,老年人
4. 硬膜外腔的确定:
阻力突然消失:气泡压缩法 负压现象:悬滴法
第三节 硬膜外阻滞(epidural anesthesia)
(七)硬膜外阻滞置管方法
1. 置管操作步骤:
测量距离 插入导管 退针 调整导管深度(3~5cm) 接注射器,测试
3. 恶心、呕吐
血压骤降、兴奋呕吐中心;迷走亢奋,胃肠蠕动增加;手术牵拉
第二节 蛛网膜下腔阻滞(spinal anesthesia)
二 蛛网膜下腔阻滞的并发症
● 头痛
表现---穿刺后6~12小时内 原因---脑脊液漏 颅内压降低 预防---操作注意事项/病人准备 治疗---轻度:卧床2~3天
中度:平卧,输液2500~4000ml,镇静、镇痛 严重:硬膜外充填血疗法
2. 插管注意事项:
导管越过针斜口而需回退时,将导管与针一起退出 穿刺过程中患者异感 导管内出血
第三节 硬膜外阻滞(epidural anesthesia)
(八)硬膜外阻滞平面及范围的调节 ● 主要因素:穿刺部位 ● 部位确定的情况下: 1. 导管的位置和方向 2. 药物容量和注药速度:快速注药时血管吸收增加 3. 患者情况:婴幼儿,老年人,妊娠后期及一些病理因素
第二章 椎管内麻醉 (Intrathecal Anesthesia)
重庆医科大学附属第二医院 麻醉科 张亚梅
椎管内麻醉(intrathecal anesthesia)包括蛛网膜 下腔阻滞即脊椎麻醉(spinal anesthesia)和硬膜外麻醉 (epidural anesthesia)。
蛛网膜下隙-硬膜外联合阻滞(combined spinalepidural anesthesia,CSEA)则可取两者的优点,在 临床麻醉中应用日趋广泛。
椎管内麻醉的解剖与生理基础
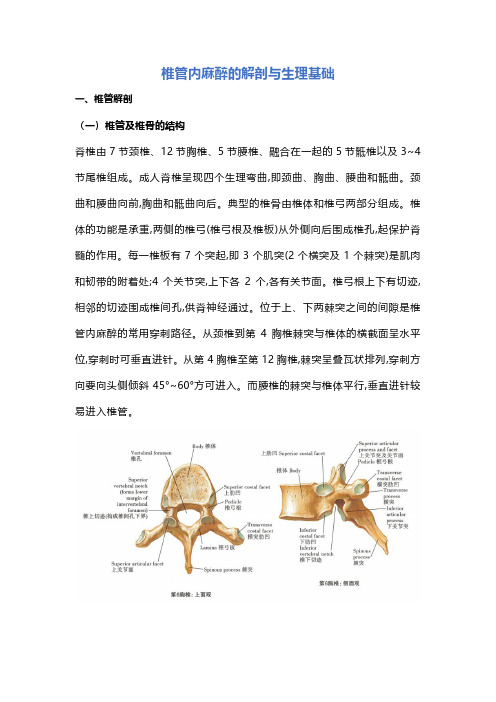
椎管内麻醉的解剖与生理基础一、椎管解剖(一)椎管及椎骨的结构脊椎由7节颈椎、12节胸椎、5节腰椎、融合在一起的5节骶椎以及3~4节尾椎组成。
成人脊椎呈现四个生理弯曲,即颈曲、胸曲、腰曲和骶曲。
颈曲和腰曲向前,胸曲和骶曲向后。
典型的椎骨由椎体和椎弓两部分组成。
椎体的功能是承重,两侧的椎弓(椎弓根及椎板)从外侧向后围成椎孔,起保护脊髓的作用。
每一椎板有7个突起,即3个肌突(2个横突及1个棘突)是肌肉和韧带的附着处;4个关节突,上下各2个,各有关节面。
椎弓根上下有切迹,相邻的切迹围成椎间孔,供脊神经通过。
位于上、下两棘突之间的间隙是椎管内麻醉的常用穿刺路径。
从颈椎到第4胸椎棘突与椎体的横截面呈水平位,穿刺时可垂直进针。
从第4胸椎至第12胸椎,棘突呈叠瓦状排列,穿刺方向要向头侧倾斜45°~60°方可进入。
而腰椎的棘突与椎体平行,垂直进针较易进入椎管。
(二)椎管外软组织相邻两节椎骨的椎弓及其棘突由三条韧带相互连接,从椎管内向外依次为:黄韧带、棘间韧带及棘上韧带1. 黄韧带黄韧带几乎全由弹力纤维构成,是连接椎弓板之间的韧带,协助围成椎管,限制脊柱过度前屈。
黄韧带从上位椎弓板的下缘和内面,连至下位椎弓板的上缘和外缘,参与围成椎管的后壁和后外侧壁,从上往下逐渐增厚,刺入黄韧带时的阻力感和刺穿后的阻力消失感均较显著,常以此作为是否刺入硬膜外间隙的依据。
黄韧带的宽度约等于椎管后壁的1/2,腰部最坚韧厚实。
2. 棘间韧带棘间韧带比较薄,连接上下两棘突,前面与黄韧带相连,后方移行于棘上韧带。
棘间韧带起自第7颈椎棘突,止于骶中嵴。
3. 棘上韧带棘上韧带在颈部特别发达,构成颈部两侧肌肉之间的中膈,故称项中膈或项韧带部分组成,分3层,深层连接相邻2个棘突,且与棘间韧带交织在一起;中层跨越2到3个棘突;浅层跨越3到4个棘突。
棘上韧带与棘间韧带由脊神经后支的神经末梢分布,是极敏感的组织,一旦受到损伤,可通过脊神经后支传入中枢,可引起腰痛或牵涉性下肢痛。
腰椎解剖

椎间盘的功能解剖—与神经根的关系
一般情况下 腰3、4椎间盘突出, 压迫腰4神经根; 腰4、5椎间盘突出, 压迫腰5神经根; 腰5骶1椎间盘突出, 压迫骶1神经根。 腰椎间盘突出较大并 且偏于椎管中央部分, 则不表现为单根腰或 骶神经根受压症状, 而是大部马尾神经受 压。
腰椎间盘的功能解剖—与邻近重要结构的关系
腰椎椎体解剖—椎孔
椎孔的形状一般分为卵形、三角形和三叶形。即 使同一腰椎的不同平面,亦呈现不同的形态。三角形和 三叶形椎孔因侧隐窝的大小而有所区别。
L2
L3
L4
L5
腰椎椎体解剖—椎孔
侧隐窝位于椎孔的 外侧,前为椎体, 后为上关节突及椎 板的上部,外侧为 椎弓根。侧隐窝为 椎孔两侧向外陷入 部分,向外下方形 成脊神经根通道, 与椎间孔相续。
既往认为腰椎间盘不含有神 经终末纤维。后证实在纤维 环的后部,有许多无髓鞘神 经纤维,在后纵韧带亦有少 量相似的神经纤维。这些神 经纤维称为窦椎神经。此神 经起源于背根神经的神经节 远端。通过椎间孔出椎管后, 重新进入椎间孔,并分布到 硬膜外组织,进入后纵韧带 和椎间盘后面。
椎间盘的功能解剖—神经支配
椎间盘的功能解剖—纤维环
纤维环的前侧部分和两侧部分最 厚,近乎等于后侧部分的两倍。 后侧部分最薄,但一般亦有12层 纤维。外层纤维在两个椎体骺环 之间。内层纤维在两个椎体软骨 终板之间。外、中层纤维环通过 纤维连于骺环。纤维环后侧部分 多为内层纤维,附着于软骨终板 上。最内层纤维进入髓核内并与 细胞间质相连。最内层纤维与髓 核之间无明显界限。
椎间盘的功能解剖—与神经根的关系
腰骶神经的腹侧支,有一根或几根分 支与交感神经干相连。腹侧支亦发出 返支,经椎间孔进入椎管内分布于脊 膜上,构成纤细的脊膜分支。 神经根在椎间孔处最易受压。椎间孔 的纵径(上下径)较横径(前后径) 为大。腰4神经和腰5神经直径,平均 为7mm余;腰4椎间孔纵径为19mm, 横径7mm;腰4椎间孔纵径为12mm, 横径7mm。当小关节突滑膜肿胀、骨 性增生、椎间盘突出等时,均可使椎 间孔狭窄,小于神经根的直径,从而 压迫腰骶神经根引起腰骶神经根受压 症状。
脊髓

(一) 灰质
1. 灰质的分部:前角、后角、中间带、侧角和灰质连合。 灰质的分部:前角、后角、中间带、侧角和灰质连合。
灰质连合 后索 网状结构 外侧索 中间带 侧角 前角 中央管 胶状质 后角
前索
2. 前角
(1) 前角的神经元 由前角运动神经元和中间神经元组成。 由前角运动神经元和中间神经元组成。 A. α –运动神经元 为大型多极神经元,其纤维支配 运动神经元 为大型多极神经元, 骨骼肌的梭外肌纤维。 骨骼肌的梭外肌纤维。 B. γ – 运动神经元 为小型多极神经元,其纤维支配 为小型多极神经元, 骨骼肌的梭内肌纤维。 骨骼肌的梭内肌纤维。
γ-运动神经元 α- 运动
神经元 肌梭 闰绍细胞
骨骼肌
3. 后角的核团 (1)后角边缘核 ) 见于脊髓全长。内含大、 小神经元。 见于脊髓全长。内含大、中、小神经元。 (2)胶状质 ) 见于脊髓全长。由大量密集的小神经元组成。 见于脊髓全长。由大量密集的小神经元组成。 这两个神经核团与痛、温觉的传导和调节有关。 这两个神经核团与痛、温觉的传导和调节有关。
脊
髓
Spinal cord
一、脊髓的位置和形态
脊髓位于椎管内, 脊髓位于椎管内,外包 有三层被膜。 有三层被膜。 脊髓为长条状前后稍扁 的圆柱形,上端自枕骨大孔 的圆柱形, 与延髓相连, 与延髓相连,下端在成人平 腰椎体下缘。 第1 腰椎体下缘。 有两个梭形膨大: 有两个梭形膨大:颈膨 大和腰骶膨大。 大和腰骶膨大。 末端变细, 末端变细,称为脊髓圆 向下延为终丝。 锥,向下延为终丝。
后索 薄束 楔束 脊神经节 细 胞
(2) 脊髓小脑后束 post. spinocerebellar tract ) 位于外侧索周边的后部。 位于外侧索周边的后部。 其纤维起自同侧的背核, 其纤维起自同侧的背核,上行经小脑下脚终于小 脑皮质。 脑皮质。 此束传递下肢和躯干下部的本体感觉和外受感觉 信息至小脑,与肌张力和姿势的协调有关。 信息至小脑,与肌张力和姿势的协调有关。
椎管内麻醉

(三)椎管内麻醉对机体的影响
椎管内麻醉,无论是蛛网膜下腔阻滞还是硬膜外阻滞,均是通过阻滞脊神经,从而阻滞交感、感觉、运动神经纤维。椎管内麻醉对全身系统的影响,主要取决于阻滞的范围及阻滞的程度。
1. 对循环系统的影响 局麻药阻滞胸腰段(胸1~腰2)交感神经血管收缩纤维,产生血管扩张,继而发生一系列循环动力学改变,其程度与交感神经节前纤维被阻滞的平面高低相一致。表现为外周血管张力、心率、心排血量及血压均有一定程度的下降。外周血管阻力下降系由大量的容量血管扩张所致。心率减慢系由迷走神经兴奋性相对增强及静脉血回流减少,右房压下降,导致静脉心脏反射所致;当高平面阻滞时,更由于心脏加速神经纤维(cardio-accelerater fiber 胸1~胸4)被抑制而使心动过缓加重。心排血量的减少与以下机制有关:①胸1~胸5脊神经被阻滞,心脏的交感张力减小,使心率减慢,心肌收缩性降低;②静脉回心血量减少。低平面阻滞时,心排血量可下降16%,而高平面阻滞时可下降31%。心排血量下降,使血压降低,产生低血压。如果阻滞平面在胸5以下,循环功能可借上半身未阻滞区血管收缩来代偿,使血压降低幅度维持在20%以下。血压下降的程度与年龄及阻滞前血管张力状况有关,例如老年人或未经治疗的高血压的病人,血压降低的幅度更为明显。
(四)椎管内腔和间隙
脊髓容纳在椎管内,为脊膜所包裹。脊膜从内向外分三层,即软膜、蛛网膜和硬脊膜。硬脊膜从枕大孔以下开始分为内、外两层。外层与椎管内壁的骨膜和黄韧带融合在一起,内层形成包裹脊髓的硬脊膜囊,抵止于第2骶椎。因此通常所说的硬脊膜实际是硬脊膜的内层。软膜覆盖脊髓表面与蛛网膜之间形成蛛网膜下腔。硬脊膜与蛛网膜几乎贴在一起两层之间的潜在腔隙即硬膜下间隙,而硬脊膜内、外两层之间的间隙为硬膜外间隙(图42-4)。
椎管内结构ppt课件
硬
硬膜后隙
膜
的宽度
外
下颈段
隙 内 的 椎 内 静
1.5~2mm 中胸段
3~5mm 第2腰椎 5~6mm
脉
丛
椎管内结构
25
枕 上骨 端大 附孔 着边 于缘
硬膜外 隙与颅 腔不通
椎管内结构
硬脊膜
26
关 于 负 压
椎管内结构
27
第2骶椎以下的骶管也属硬膜外隙
5.7cm
容量20~30ml
椎管内结构
28
硬脊膜囊
硬脊17膜
硬脊膜囊
下端
平第2骶椎Leabharlann 向下包裹终丝 椎管内结构
18
两侧髂后上棘连线 平第2骶椎 正是硬脊膜囊下端体表投影
少数人 在此线
下2cm
椎管内结构
19
硬脊膜囊两 侧伸出31对 袖状鞘筒 称根硬膜 包裹脊N根
椎管内结构
根硬膜较20薄
脊髓蛛网膜 薄 透明
贴于硬脊膜 内面 蛛网膜囊 下端也是 平第2骶椎
脊髓前A
根A
椎管内结构
脊髓后A
41
后根V
脊髓后 V
椎内V丛 脊髓前V 椎管内结构
42
椎内V丛
椎管内结构
椎外V丛
43
第四节椎管内麻醉穿刺
(一)硬膜外阻滞麻醉 (二)蛛网膜下隙阻滞麻醉 (三)骶管阻滞麻醉
椎管内结构
44
(一)硬膜外阻滞麻醉
1.体位 2.穿刺入路
(1)后正中穿刺 进针方向
层次
(2)旁正中穿刺
向两侧伸出 根蛛网膜
椎管内结构
蛛网膜绒21毛
软脊膜 薄软富血管
附于脊髓表 面深入沟裂
椎管的构成
椎管的构成椎骨及其特点
1.椎骨及其特点
图为椎骨的基本形态与结构(正位)
图为椎骨的基本形态与结构(侧位)
图为椎弓峡部
Luschka关节(钩椎关节)
定义:由C3-C7上位椎骨的下外侧部(唇缘)与下位椎骨上外侧的骨性隆凸(钩椎)构成。
毗邻:后方为脊髓、脊膜支和椎体的血管。
后外侧部构成椎间孔的前壁,邻接颈神经根。
外侧有椎动静脉和交感神经丛。
图为Luschka关节(钩椎关节)
图为椎骨的构造椎骨间连接
图为椎体间连接
图为椎体间连接
图为椎体间连接
图为椎体间连接
椎间盘由髓核、纤维环、软骨板和Sharpey纤维环构成。
图为椎间盘
脊柱临床解剖分区
前柱—前纵韧带,椎体和椎间盘的前2/3;
中柱—椎体和椎间盘的后1/3,后纵韧带;
后柱—椎根、椎板、小关节及后方韧带复合体。
中后柱损伤可累及神经系统。
椎管壁的构成
前壁:椎体、椎间盘、后纵韧带后面;
后壁:椎板、黄韧带并靠邻关节突间关节;
两侧壁:椎弓根和椎间孔。
椎管腔的形态
颈段:呈三角形
胸段:呈圆形,以第4~6胸椎处最为狭窄。
腰段:形态不一
•第1、2腰椎处多呈圆形或卵圆形
•第3、4腰椎处多呈三角形
•第5腰椎处多呈三叶形
侧隐窝
1.境界
前壁:椎体后外缘
后壁:黄韧带与上关节突前面
外侧壁:椎弓根
2.临床要点:
a.腰椎管侧隐窝狭窄
b.椎间盘突出
图为椎间盘突出
图为椎间盘突出(中央型)
图为椎间盘突出(外侧型)c.常见脊柱骨折
图为常见脊柱骨折。
椎管的名词解释
椎管的名词解释
椎管是指由椎体和椎弓构成的一系列骨结构所组成的管状空间。
它是脊柱的重要组成部分,起到保护脊髓和神经根的作用。
椎管位于脊柱的背侧,在背部形成一道类似管道的结构。
它由连续排列的椎体和椎弓构成,每个椎体和椎弓之间形成一个椎间孔,依次连接起来形成一个整体。
椎间孔内存放着神经根和脊髓,而椎管则起到保护它们的作用。
椎管的主要组成结构是椎体和椎弓。
椎体是构成脊柱的主要骨块,由骨化的椎间盘和相邻的椎骨组成,通过椎间盘连接在一起。
它们在形态上有区别,如颈椎的椎体较小,胸椎的椎体较大。
椎弓是位于椎体后方的骨块,呈弓状,通过椎管上下连续排列形成椎柱。
同样,椎弓也有不同的形态和特点。
椎管的主要功能是保护和支撑脊髓和神经根。
脊髓是中枢神经系统的一部分,负责传输大脑发出的神经冲动和传送反射的神经冲动。
神经根是从脊髓分支出来的神经纤维束,负责传输来自身体各部分的感觉和动作指令。
椎管的存在使得脊髓和神经根不易受到外部冲击和压力的损伤。
此外,椎管还起到支撑脊柱的作用。
脊柱是人体的主要支撑结构之一,由椎体和椎弓支撑而成。
椎体之间的椎间盘充当缓冲器,防止脊柱在运动和负重时受到冲击和压力。
而椎弓之间的椎间孔则提供了自由通道,使得运动和弯曲时不会受到太大的限制。
总之,椎管是由椎体和椎弓组成的一系列骨结构所构成的管状空间,主要功能是保护和支撑脊髓和神经根。
它是脊柱的重要组成部分,对人体的正常运动和保护神经系统起着重要作用。
椎管的名词解释
椎管的名词解释,并展开写300字
椎管是人体内一种重要的脊柱结构,它是人体生理上最重要的部位之一,是保护脊髓和神经中枢有关系的传统机构。
椎管由骶骨、椎间盘、椎管内和椎管外四部分组成。
骶骨是椎管最重要的部分,由24块骶骨组成,起到对脊髓周围软组织的保护
作用,并在脊柱牵引时发挥作用。
椎间盘主要在椎间隙中,由硬质层、中间层和细胞膜构成,主要作用是减少椎骨间距离,使行动更加灵活,同时又起到缓冲作用,减轻对椎管内器官的撞击。
椎管内包括脊髓管、椎动脉、椎静脉和神经,这些部位十分重要,是人体的大本营,它们在调节人体的神经功能和运动协调方面发挥着重要作用。
最后是椎管外,它包括椎动脉、椎静脉、椎神经和韧带,它们是神经和血液循环的通道,也是保护椎管的外壳。
总的来说,椎管是人体的一种重要结构,它的复杂的结构以及各个组成部分的重要功能,有助于人体感官、运动、神经和免疫等功能的正常运行,维持人体脊柱的正常活动,以及提供保护。
因此,建议大家对椎管要给予充分的保护,如避免小腿运动,不要久坐,多做运动等,以预防椎管受到损伤。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
关 于 负 压
第2骶椎以下的骶管也属硬膜外隙
5.7cm 容量20~30ml
为潜在间隙
硬膜下隙 在硬脊膜 与蛛网膜 之间
蛛网膜下隙 蛛网膜与软膜之间 充满脑脊液
两侧在脊N根周围形成脊N周围隙
向上与 脑蛛网 膜下隙 相通
蛛网膜下隙 下端也平 第2骶椎
马第1腰椎 尾下缘
悬蛛
垂网 于膜 池下
四、椎管
(一)椎管壁的构成 (二)椎管腔的形态
(一)椎管壁的构成
前壁
椎体后面 椎间盘后缘 后纵韧带
(一)椎管壁的构成
后壁
椎弓板、黄韧带、关节突关节
(一)椎管壁的构成 椎弓根、椎间孔
侧壁
(二)椎管腔的形态
T4-6最狭小 C7 L4 较 小
五、椎管内容物
(一)脊髓 (二)脊髓被膜 (三)被膜间隙 (四)脊神经根 (五) 血管
S1~4神经分前、 后支从骶前、后孔 出骶管。
S5、尾神经从骶 管裂孔出骶管。
马 尾
马 尾
(五)脊髓血管 1.动脉
脊髓前A 脊髓后A
沿都沿
T4
前发后 正自外
中椎侧
L1
裂A沟
下
下
行
行
A冠
脊髓后A
后根A 根A
前根A 脊髓前A 沿前正中裂下行
脊髓前A
根A 脊髓后A
后根V
脊髓后 V
椎内V丛 脊髓前V
S1-5 Co
平第12胸椎 和第1腰椎
脊髓下端位置 成人平第1腰椎下缘 新生儿平第3腰椎
颈膨大 C4-T1
腰骶膨大 L2-S3
腰骶膨大 脊髓圆锥
终丝
脊髓下端
终丝 通过椎管下段
出骶管裂孔 附着于尾骨
(一)脊髓被膜
软脊膜 脊髓蛛网膜 硬脊膜
硬脊膜 软脊膜
蛛网膜
致密坚韧 厚 少弹性
上端2.5mm
绝对防止注入蛛网膜下隙
麻醉平面和麻醉范围 交感神经与硬膜外麻醉关系
(二)蛛网膜下隙阻滞麻醉
1.体位 2.层次
(三)骶管阻滞麻醉
1.体位
俯卧位 盆下垫高
2.层次 皮肤 浅筋膜 骶尾背侧 浅韧带
45°
终 池
内隙
脑脊第2骶椎
液
中
腰椎穿刺 腰麻
脑脊液(略) 软膜下隙(略)
(四)脊神经根
根丝 蛛网膜下隙段 硬膜外隙段
3层被膜包裹脊N根
C1~7神经从同序 颈椎上方椎间孔出 椎管。
C8神经从第7颈 椎与第1胸椎之间的 椎间孔出椎管。
胸腰神经从同序
椎骨下方椎间孔出 椎管。
胸腰神经从同序 椎骨下方椎间孔出 椎管。
根硬膜较薄
脊髓蛛网膜 薄 透明
贴于硬脊膜 内面 蛛网膜囊 下端也是 平第2骶椎
向两侧伸出 根蛛网膜
蛛网膜绒毛
软脊膜 薄软富血管
附于脊髓表 面深入沟裂
还包裹每条 脊神经根丝
终丝由软膜 构成 齿状韧带
(三)被膜间隙
1.硬膜外隙 2.硬膜下隙 3.蛛网膜下隙
硬脊膜与椎管壁之间的窄隙含V丛
硬膜外隙
疏松结缔
椎内V丛 椎外V丛
第四节椎管内麻醉穿刺
(一)硬膜外阻滞麻醉 (二)蛛网膜下隙阻滞麻醉 (三)骶管阻滞麻醉
(一)硬膜外阻滞麻醉
1.体位 2.穿刺入路 (1)后正中穿刺
进针方向 层次
(2)旁正中穿刺 中线旁1.5-2cm
层次
(一)硬膜外阻滞麻醉
1.体位 2.穿刺入路 3.与结构有关的其它几1对脊N相连 的1段脊髓
脊髓共分5部 31节段 颈髓(C) 8节 胸髓(T) 12节 腰髓(L) 5节 骶髓(S) 5节 尾髓(Co) 1节
脊髓节段 C1-4 C5-8 T1-4 T5-8
比同序椎骨 大致同高
高1个椎骨 高2个椎骨
T9-12 高3个椎骨
L1-5 平第10、11胸椎
硬膜后隙
脂肪组织
硬膜前隙
淋巴管
有两的侧人部在经前椎、间后孔隙通中椎线旁处间结隙缔 脊组N织根较在致根密硬,膜形包成裹矢下状通位过纤两维侧隔部
硬
硬膜后隙
膜
的宽度
外
下颈段
隙 内 的 椎 内 静
1.5~2mm 中胸段
3~5mm 第2腰椎 5~6mm
脉
丛
枕 上骨 端大 附孔 着边 于缘
硬膜外 隙与颅 腔不通
颈段1.5mm 胸段1.0mm 腰段0.33~0.66 骶段0.25mm
上端附于枕 骨大孔边缘 并与硬脑膜 连续
硬脊膜囊
硬脊膜
硬脊膜囊 下端
平第2骶椎 向下包裹
终丝
两侧髂后上棘连线 平第2骶椎 正是硬脊膜囊下端体表投影
少数人 在此线
下2cm
硬脊膜囊两 侧伸出31对 袖状鞘筒 称根硬膜 包裹脊N根
