体温、脉搏、呼吸、血压的观察及测量-33页精选文档
体温、脉搏、呼吸、血压测量法及注意事项

体温、脉搏、呼吸、血压测量法(一)目的体温、脉搏、呼吸及血压是人体活动的一种客观反应,通常称之为生命体征。
通过测量生命体征,可了解患者的身体状况以及疾病的发生、发展规律,协助医生做出诊断,为预防、治疗、护理提供依据。
(二)评估1、患者一般情况,如年龄、性别、文化程度、意识、疾病类型,合作程度等,判断用何种测体温的方法。
2、30min内患者无进食、冷热敷、无剧烈活动、情绪无波动等影响生命体征变化的生理因素。
3、患者无偏瘫、肢体功能障碍等。
(三)操作程序1、素质要求(衣帽、仪表、态度)2、洗手、戴口罩3、准备用物体温计、血压计、纱布、记录的笔和本。
4、携用物至床旁呼唤患者床号、姓名,向患者解释。
5、摆体位仰卧位或半坐卧位。
6、测量体温⑴检查体温计水银柱在35°以下。
⑵腋表:擦干腋窝汗液,将体温计水银端放入患者腋窝深处并贴紧皮肤,患者屈臂过胸夹紧体温计,不能合作者,应协助患者夹紧体温计,测量8~10min。
⑶口表:将口表体温计放于患者舌下热窝处,嘱患者用鼻呼吸,勿用牙咬,测量3min。
⑷肛表:患者侧卧或平卧,用润滑油润滑肛表水银端,分开臀部,将肛表轻轻插入直肠约3~4cm,并固定,测量3min。
7、测量脉搏⑴右手示指、中指、环指的指端安放在桡动脉搏动处。
⑵左手持表于眼前。
⑶测量15~30s,将测得脉率乘以4(或2)得出每分钟脉搏次数。
异常脉搏测量1min。
⑷短绌脉测量时,应由2人合作,由测心率者发出“开始”信号,计数1min。
8、测量呼吸⑴测量脉搏的手不动,观察胸腹起伏,测量呼吸。
⑵计数30s后乘以2。
异常呼吸测量1min。
⑶危重患者气息微弱不易观察时,可用棉花少许置于鼻孔前,观察棉花吸动的情况并计数。
⑷记录脉搏、呼吸。
9、测量血压准备⑴暴露上臂(放体温计侧对侧的肢体)。
⑵使肱动脉与右心房平行。
⑶缠绕袖带(平整),下缘距肘窝2~3cm,松紧适宜。
⑷放置听诊器于肱动脉动处并用左手轻按。
10、测量血压⑴打开水银开关。
体温、脉搏、呼吸、血压测量及记录操作护理流程图
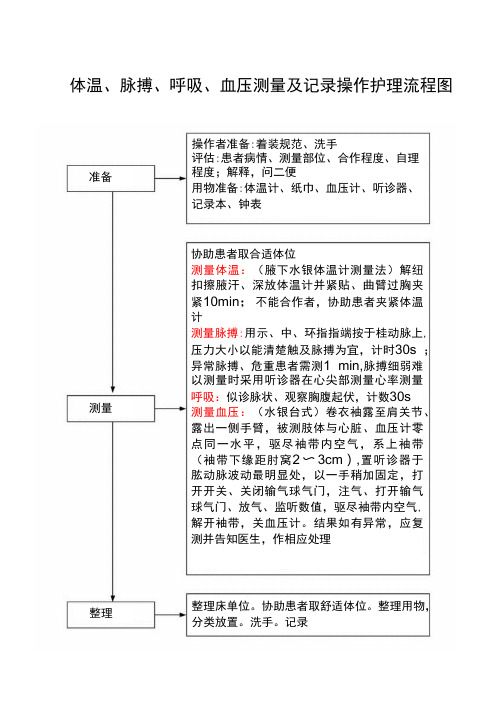
肱动脉波动最明显处,以一手稍加固定,打 开开关、关闭输气球气门,注气、打开输气 球气门、放气、监听数值,驱尽袖带内空气, 解开袖带,关血压计。结果如有异常,应复 测并告知医生,作相应处理
整理
整理床单位。协助患者取舒适体位。整理用物, 分类放置。洗手。记录
体温、脉搏、呼吸、血压测量及记录操作护理流程图
准备 测量
操作者准备:着装规范、洗手 评估:患者病情、测量部位、合作程度、自理 程度;解释,问二便 用物准备:体温计、纸巾、血压计、听诊器、 记录本、钟表
协助患者取合适体位 测量体温:(腋下水银体温计测量法)解纽 扣擦腋汗、深放体温计并紧贴、曲臂过胸夹
紧10min;不能合作者,协助患者夹紧体温
计 测量脉搏:用示、中、环指指端按于桂动脉上,
压力大小以能min,脉搏细弱难
以测量时采用听诊器在心尖部测量心率测量
呼吸:似诊脉状、观察胸腹起伏,计数30s
测量血压:(水银台式)卷衣袖露至肩关节、 露出一侧手臂,被测肢体与心脏、血压计零 点同一水平,驱尽袖带内空气,系上袖带
生命体征评估与护理-体温、脉搏、呼吸、血压的测量与记录ppt课件

呼吸、血压的测量与记录
18
(5)从听诊器听到第一声响为收缩压, 音响变弱或突然消失时为舒张压(WHO)
(6)测毕打开气门解下袖带排气整理 (7)记录:收/舒(如:120/70)
生命体征评估与护理-体温、脉搏、
呼吸、血压的测量与记录
19
(四)注意事项
1. 测前应安静休息5-10min 活动后应休息30min
呼吸、血压的测量与记录
9
(四)体温计的检验法
1. 将所有体温计汞柱甩至35度以下 2. 同时放入40度以下温水中 3. 3min后取出检视 4. 读数相差0.2度以上不能再用 5. 汞柱有裂隙的体温计不能再用
生命体征评估与护理-体温、脉搏、
呼吸、血压的测量与记录
10
二、脉搏的测量记录
(一)部位 (二)方法
腹部起伏
2.观察呼吸的深度和节律
3.计数30s×2
4.如呼吸不规则或婴幼儿应测1min
5.呼吸微弱不易观察时,可用少许棉花置于病
人鼻孔前,观察棉花纤维被吹动的次数
生命体征评估与护理-体温、脉搏、
呼吸、血压的测量与记录
14
四、血压的测量记录
(一)血压计的种类
1. 水银血压计 2.表式血压计 3.电子血压计
(三)注意事项
(四)短绌脉的测量
生命体征评估与护理-体温、脉搏、
呼吸、血压的测量与记录
11
注意事项
❖剧烈活动后应休息20min再测 ❖勿用拇指诊脉,以免混淆 ❖异常脉搏、危重病人应测1min ❖偏瘫者测健肢
生命体征评估与护理-体温、脉搏、
呼吸、血压的测量与记录
12
三、呼吸的测量记录
1.测量脉搏后,仍保持诊脉手势,观察病人胸或
测量体温脉搏呼吸血压的实习报告

实习报告:测量体温、脉搏、呼吸和血压一、实习背景随着医疗行业的不断发展,护理人员在工作中需要掌握各项基本技能,其中包括测量体温、脉搏、呼吸和血压。
为了提高自己的实践能力,我参加了测量生命体征的实习活动,通过本次实习,我对这些生命体征的测量方法有了更深入的了解。
二、实习内容1. 体温测量体温是判断病情和制定治疗方案的重要依据。
在实习过程中,我学习了如何使用玻璃温度计和电子温度计测量体温。
玻璃温度计测量腋温的操作步骤包括:消毒体温计、让患者取舒适体位、将体温计水银槽端置于腋窝正中、夹紧腋下、等待5分钟后读数。
电子温度计则更加简便,只需将探头置于腋下或口腔等部位,即可快速测量体温。
2. 脉搏测量脉搏是反映心脏功能和循环状态的重要指标。
在实习过程中,我掌握了如何使用手指触诊法测量脉搏。
测量时,患者取坐位或卧位,将手臂置于舒适位置,操作者以食指、中指、无名指的指腹按压患者的动脉表面,默数脉搏跳动的次数。
测量颈动脉脉搏时,需注意患者的头部姿势,避免误诊。
3. 呼吸测量呼吸是反映患者呼吸功能和身体状况的重要指标。
在实习过程中,我学习了如何观察患者的呼吸频率和深度。
测量时,患者取坐位或卧位,观察胸腹部起伏情况,一起一伏为一次呼吸。
测量30秒内呼吸次数,然后乘以2得到每分钟的呼吸次数。
4. 血压测量血压是判断患者循环功能和制定治疗方案的重要依据。
在实习过程中,我掌握了如何使用臂式袖带电子测量仪测量血压。
测量时,患者取坐位,脱去手臂上的衣物,将袖带套在患者手臂上,确保袖带与心脏同高。
启动电子测量仪,待数值稳定后读取血压值。
三、实习心得通过本次实习,我深刻认识到测量生命体征在医疗工作中的重要性。
准确地测量体温、脉搏、呼吸和血压,可以为医生诊断病情和制定治疗方案提供有力依据。
同时,我也学会了如何与患者沟通,让他们在测量过程中保持放松,以确保测量结果的准确性。
此外,我还了解到,在实际工作中,护理人员需要熟练掌握各项基本技能,不断提高自己的综合素质,为患者提供优质的医疗服务。
生命体征监测技术(体温、脉搏、呼吸、血 压测量)操作规范

生命体征监测技术(体温、脉搏、呼吸、血压测量)操作规范一、操作目的1、判断患者的体温、脉搏、呼吸、血压有无异常。
2、动态监测体温、脉搏、呼吸、血压的变化,协助诊断,为预防、治疗、康复、护理提供依据。
3、监测血压变化,间接了解循环系统功能。
二、评估要点1、询问患者身体情况:(1)病情、营养状况、意识状态、年龄、合作程度。
(2)患者 30 分钟内有无进食、冷热饮、行冷热敷、沐浴、剧烈运动、情绪激动,基础血压值,使用兴奋剂(如浓茶、咖啡)、使用镇静剂或洋地黄类药物等。
(3)被测量部位有无创伤、手术、炎症、偏瘫、功能障碍。
2、向患者解释测量体温、脉搏、呼吸、血压的目的,取得患者配合。
三、物品准备1、治疗盘内:血压计、听诊器、体温计、清洁容器(内备已消毒体温计 1 支)、另备一容器(放使用后的体温计)、含消毒液的纱布或棉球、弯盘;2、表(带有秒针);3、记录纸、笔;4、测量肛温时另备润滑剂、棉签、卫生纸;5、医用垃圾桶、生活垃圾桶。
四、操作要点1、核对医嘱。
2、核对患者床号、姓名、住院号,评估患者。
3、洗手,戴口罩。
检查血压计、听诊器、体温计是否完好,将体温计水银柱甩至35℃以下。
4、备齐用物携至床旁,再次核对。
5、根据患者病情、年龄等选择测量体温的方法。
协助患者取坐位或卧位。
6、测量体温:按要求放置体温计,计时。
(1)测腋温:擦干患者腋下的汗液,将体温计水银端放于患者腋窝深处并贴紧皮肤,协助患者屈臂过胸夹紧,防止滑脱。
测量时间 10 分钟。
(2)测口温:将水银端斜放于患者舌下热窝,闭紧口唇,用鼻呼吸,测量时间 3 分钟。
(3)测肛温:先在肛表前端涂润滑剂,将肛温计的水银端轻轻插入肛门 3-4厘米,测量时间 3 分钟,并用卫生纸擦净肛门。
7、测量脉搏:(1)以食指、中指、无名指的指端按压桡动脉,力度适中,以能感觉到脉搏搏动为宜。
(2)一般患者可以测量 30 秒,脉搏异常者,测量 1 分钟,核实后报告医师。
测量体温、脉搏、呼吸、血压技术操作步骤及要求

测量体温、脉搏、呼吸、血压技术操作步骤及要求测量体温、脉搏、呼吸、血压技术操作步骤及要求一、素质要求:1.服装、鞋帽整洁。
2.仪表大方,举止端正。
3.语言柔和,态度和蔼可亲。
4.与病人交流到位。
5.动作轻柔,爱伤观念强,病人安全。
二、操作前准备:1.洗手。
2.备齐用物(体温表、听诊器、血压计、记录单),了解病情做好解释。
3.保证用物完好适用(检查体温表的完整性,擦干,并将体温表水银甩至35℃以下)检查血压计有无破损,水银柱有无裂隙,汞柱平面是否在零位。
4.保证病人在安静状态下测量,如有情绪激动、剧痛或剧烈运动或饮热水后,应让病人休息15分钟后再测。
三、操作过程:测体温:1.将消毒好的体温表给病人,必要时为病人擦干腋窝。
2.协助病人将夹体温表的上臂屈臂过胸,夹紧体温表。
3.10分钟后取出体温表,观察后记录。
测脉搏:1.测脉搏前,病人协助病人取坐位或卧位,将手臂置一舒适位置,腕部伸展,手掌向下。
2.操作者以食指、中指、无名指端按压病人挠动脉表面,默数脉搏跳动的次数,一般数30秒钟,将所得数乘2后,再做记录。
3.注意脉搏的节律、强弱等,脉搏异常时,须数1分钟。
4.如出现短拙脉时,应由两位医护人员,一人听心率、一人数脉搏,同时数1分钟,用分子式记录,分子代表心率,分母代表脉搏。
如104/80。
测呼吸:1.操作者测量病人脉搏的手不移动。
2.用眼睛观察病人胸腹部的起伏,默数呼吸30秒钟,将所得数乘二后,再做记录。
3.同时观察病人的呼吸节律、深浅度及注意呼气有无异常气味。
4.心、肾、脑疾患,昏迷,休克,出血等病人呼吸有改变时,必须数1分钟。
测血压:l.携带血压计、听诊器至病人床旁,向病人解释目的。
2.协助病人取卧位或坐位,暴露上臂,衣袖不可过紧,伸直肘部并使手臂外展约45度,手掌向上平放(使病人心脏、测量的动脉及水银柱零点在同一水平面上)。
3.放平血压计,排尽袖带内空气并展平,气囊中部对着弘动脉,平整无折地缠于上臂中部,袖带下线距肘窝2—3cm,勿过紧或过松。
测量体温、脉搏、呼吸、血压

测量体温、脉搏、呼吸、血压体温、脉搏、呼吸、血压统称为生命体征,是体内活动的客观反应,是衡量机体状态的可靠指标,也是护士评估患者身心状态的基本资料。
一、操作程序【评估】(一)患者评估查对床号、姓名后和患者交流,了解患者的情况,取得患者同意与合作。
1、全身情况。
年龄、疾病种类及病情,用药情况、意识和神志,30分钟内患者有无情绪波动,有无剧烈运动。
2、局部情况。
口、鼻、肛门、直肠等部位有无伤口或手术与疾患;肢体有无偏瘫与功能障碍;30分钟内有无进食、进冷、热饮料,有无抽烟、面颊部有无冷、热敷,有无坐浴、灌肠等。
3、心理状态。
有无害怕、紧张、焦虑等情绪变化,合作程度。
4、健康知识。
患者对体温、脉搏、呼吸、血压正常与否的认识。
(二)环境评估:环境是否清洁、安静、符合测量要求。
(三)用物评估1、检查体温计是否完好,水银柱是否在35℃以下。
2、检查血压计,注意玻璃有无损坏,水银有无漏出,加压气球、橡胶管有无老化、漏气,听诊器是否完好。
3、其他用物是否齐全。
(四)操作者身我评估1、自身着装和仪表是否符合护士行为规范要求。
2、自已对患者的基本情况是否熟悉,对测量体温、脉搏、呼吸、血压有无特殊要求。
【计划】(一)预期目标1、结果准确,能反映患者的真实情况,协助诊断。
2、患者明确测量体温、脉搏、呼吸、血压的意义,主动配合。
(二)准备1、操作者准备。
着装整齐、洗手、根据情况载口罩,熟悉患者情况和测量要求,正确选择测量方法。
2、患者准备。
理解测量目的,主动配合。
3、用物准备。
测温盘内盛:体温计、消毒液、石蜡油瓶、卫生纸、干棉球、弯盘、记录本、笔、棉签、有秒钟的表、听诊器、血压计、垫巾。
将已消毒的体温计甩至35℃以下。
4、环境准备。
向患者做好宣传教育,保持病室安静、舒适。
【实施】带用物至床旁、对床号、姓名、作解释。
根据病情任选一种测温方法。
(一)体温测量法根据患者年龄和病情任选一种测温方法1、腋温测量法。
(1)向患者解释测量腋温的方法。
体温、脉搏、呼吸、血压的测量操作流程及评分标准

体温、脉搏、呼吸、血压的测量操作流程及评分标准一、操作目的观察体温、脉搏、呼吸的变化,为临床诊断、治疗和护理提供资料和依据。
二、物品准备已消毒弯盘1(内放体温计)、清洁干容器、纱布1块(如需测量肛温,应另备润滑油、棉签、卫生纸)、表(或秒表)、PDA。
三、操作流程[体温测量法]报告(我是XX科护士XX,我操作项目是XX,现物品准备完毕,是否开始,请指示?是!),洗手(六步洗手法)戴口罩→备好用物(根据测量人数备好体温计,每人一根,逐一检查体温计有无破损,是否甩至35℃以下)→携用物至床旁,查对床号、姓名并做好解释→评估患者病情、意识状态、合作程度、测温前有无运动、进食、喝水、冷热敷、洗澡坐浴、灌肠等,为消除影响,应停止此类活动30分钟后进行测量→根据病情选择适宜的测量部位。
(1)口腔测温法:协助患者取舒适卧位,将口表水银端斜放于舌下热窝,嘱患者闭口唇,用鼻呼吸,不要咬体温计,3分钟后取出,用消毒纱布擦净体温计,读数并录入PDA。
(2)腋下测温法:协助患者取舒适卧位,解开衣服,擦干腋下,放体温计水银端于腋窝正中紧贴皮肤,嘱患者屈臂过胸夹紧,测量10分钟后取出,擦净体温计,读数并录入PDA。
(2)直肠测温:协助患者取侧卧、俯卧位、屈膝仰卧位,暴露肛门。
婴儿可取仰卧位。
用石蜡油润滑肛表水银端,插入肛门成人3-4cm,幼儿2.5cm,婴儿1.25cm,用手托扶体温计,3分钟后取出,擦净体温计,读数并录入PDA。
协助患者穿好衣、裤,取舒适卧位。
待全部测量完毕,检查体温计总数及有无遗漏记录→消毒体温计泡入0.5%84消毒溶液内,30分钟后取出,冷水冲洗后纱布擦干,放于消毒好的清洁容器内备用→整理用物,洗手。
[脉搏测量]在测量体温的同时,使患者一侧手臂放在舒适的位置,测量者用示指、中指、无名指的指端轻按于患者挠动脉处,一般病人数30s将所测数值乘以2,即为脉率,异常脉率应测1分钟。
脉搏细弱难以触及的应测心率1分钟,读数并录入PDA。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
体温、脉搏、呼吸、血压的观察及测量体温、脉搏、呼吸和血压是机体内在活动的客观反映,是判断机体健康状态的基本依据和指标,临床称之为生命体征。
正常人的生命体征相互间有内在联系,并且呈比例、相对稳定在一定范围之内。
当机体在致病菌因子作用下,一般是体温、脉搏、呼吸和血压首先出现不同程度的异常,反应出疾病发生、发展的动态变化。
因此,监测并及时正确地记录生命体征,为临床正确诊断、及时治疗及护理提供第一手资料和依据,是护理工作的重要任务。
第一节体温的观察及测量一、正常体温的观察及生理性变化人体内部的温度称体温。
保持恒定的体温,是保证新陈代谢和生命活动正常进行的必要条件。
体温是物质代谢的产物。
三大营养物质在氧化过程中释放的能量,其中50%左右的能量变为体热以维持体温,并以热能的形式不断散发于体外;另有45%的能量转移到三磷酸腺苷(ATP)的高能磷酸键中,供机体利用。
机体利用的最终结果仍转化为热能散出体外。
这就是产生体温的由来。
正常人的体温相对恒定的,它通过大脑和丘脑下部的体温调节中枢调节和神经体液的作用,使产热和散热保持动态平衡。
在正常生理状态下,体温升高时,机体通过减少产热和增加散热来维持体温相对恒定;反之,当体温下降时,则产热增加而散热减少,使体温仍维持在正常水平。
(一)正常体温机体深部的体温较为恒定和均匀,称深部体温;而体表的温度受多种因素影响,变化和差异较大,称表层温度。
临床上所指的体温是指平均深部温度。
一般以口腔、直肠和腋窝的体温为代表,其中直肠体温最接近深部体温。
正常值:口腔舌下温度为37℃(范围36.2-37.2℃),直肠温度37.5℃(比口腔温度高(0.3-0.5℃).所谓正常体温不是一个具体的温度点,而是一个温度范围。
(二)生理性变化体温并不是固定不变的,可随性别、年龄、昼夜、运动和情绪的变化等因素而有所波动,但这种改变经常在正常范围内。
1.性别因素一般女性较男性稍高,女性在月经前期和妊娠早期轻度升高,排卵期较低,这种波动主要与孕激素分泌周期有关。
2.年龄因素新生儿体温易受外界温度的影响而发生变化。
因为新生儿中枢神经系统发育尚未完善,皮肤汗腺发育又不完全,从而体温调节功能较差,容易波动。
儿童代谢率高,体温可略高于成人。
老年人由于代谢率低,故体温偏低。
3.昼夜因素一般清晨2-6时体温最低,下4-8时体温最高,其变动范围约在0.5-1℃之间。
这种昼夜有规律的波动,是由于人们长期的生活方式如活动、代谢、血液循环等相应的周期性变化所形成的。
而长期从事夜间工作者,周期性波动则出现夜间体温升高,日间体温下降的情况。
4.情绪与运动情绪激动时交感神经兴奋,运动时骨骼肌收缩,均可使体温略有升高。
此外,外界气温的变化,进食等均可使体温产生波动。
二、异常体温的观察和护理疾病、药物与其它因素(高热或寒冷环境),使体温调节中枢功能受损时,产热和散热的平衡关系发生变化,出现异常体温。
体温过高或过低都是异常现象。
(一)发热病理性的体温升高超过一般人的正常范围称发热。
由于致热源直接作用于体温调节中枢,使体温中枢功能紊乱及各种原因引起的产热过多或散热减少所致。
发热是疾病的常见症状,也是机体对致病因子的一种防御反应,但长期发热可使体内能量物质大量消耗。
引起重要器官功能发生障碍。
1.引起发热的原因(1)感染性发热临床上最常见,包括生物性病原,如细菌、病毒、立克次氏体、原虫、寄生虫等感染引起。
(2)非感染性发热中枢性发热,体温调节中枢功能紊乱所致(中暑、脑外伤);吸收热(大面积烧伤、内出血);变态反应性发热(风湿热、药物热、输液反应);内分泌与代谢障碍所引起的发热(甲亢、失水)。
2.发热程度的划分(以口腔温度为计)(1)低热体温37.5-37.9℃。
如结核病,风湿热。
(2)中等热体温38-38.9℃。
如一般性感染性疾病(3)高热体温39-40.9,如急性感染疾病。
(4)超高热体温℃41以上,如中暑3.发热的过程(1)体温上升期其特点为产热大于散热。
临床表现病人自感畏寒、无汗、皮肤苍白。
由于皮肤血管收缩,皮温下降所致。
此期时间长短因素而异,有的几小时体温就上升到最高点,如肺炎双球菌性肺炎、疟疾等;也有在数日内上升到最高点,如伤寒疾病等。
(2)高热持续期其特点为产热和散热在较高水平趋于平衡,体温维持在较高状态。
病人表现出颜面潮红,皮肤灼热,口唇干燥,呼吸和脉搏加快,此期可持续数小时、数天甚至数周。
(3)体温下降期(退热期)其特点为散热增加而产热减少,体温恢复至正常调节水平。
病人表现为大量出汗和皮肤温度下降。
退热的方式有骤退和渐退两种。
骤退型体温急剧下降;渐退型为体温逐渐下降。
体温下降时,由于大量出汗体液丧失,老年体弱及心血管病者,易出现血压下降、脉搏细速、四肢厥冷等虚脱休克现象,应密切观察、加强护理。
如果体温突然下降,脉搏、呼吸增快,全身症状加重,则是病情恶化的表现。
若是体温下降,症状减轻,则表示病情好转,趋向正常。
4.热型根据病人体温变化的特点分类,具有一定的临床意义。
常见的热型有以下几种(图8-1)。
(1)稽留热体温升高达39℃以上,持续数天或数周,日差不超过1℃。
常见于大叶性肺炎、伤寒、副伤寒等。
(2)弛张热体温在39℃以上,24小时内体温差达1℃以上,最低体温仍超过正常。
常见于风湿热、败血症、肝脓肿等。
(3)间歇热发热期与无热期交替出现,发热时体温骤然上升达39℃以上,且伴畏寒,持续数小时或更长时间后下降至正常,退热时常伴大汗淋漓,经数小时或数日后又再次发热。
常见于疟疾、肾盂肾炎、淋巴瘤等。
(4)有规则热体温在一日内变化无规则,持续时间不定。
常见于流行性感冒、肺结核、支气管肺炎等。
图8-1 常见的发热类型(二)对高热病人的观察及护理1.卧床休息高热时,代谢增快,进食少,消耗大,体质虚弱,故应卧床休息,减少活动。
2.保暖发热早期,病人常伴畏寒,皮肤苍白,应调节室温,注意保暖,必要时给热饮料。
3.心理护理病人高热时易产生焦虑和恐惧心理。
护士应体贴、安慰病人,及时有效地解除躯体痛苦,以消除其不安心理。
4.降温较好的降温措施是物理降温。
体温超过39℃,可用冰袋冷敷头部,体温超过39.5℃时,可用酒精擦浴、温水擦浴或作大动脉冷敷(见第十三章)。
物理降温半小时后观测体温,并做好记录及交班。
5.密切观察高热病人应每隔4小时测量体温一次,注意观察病人的面色、脉博、呼吸、血压及出汗等体症。
小儿高热易出现惊厥,如有异常应及时报告医生。
体温恢复正常三天后,可递减为每日测二次体温。
6.营养和水分的补充给病人营养丰富易消化的流质或半流质饮食,鼓励少量多餐,多饮水。
对不能进食者,遵医嘱予以静脉输液或鼻饲,以补充水分、电解质和营养物质。
7.口腔护理高热病人唾液分泌减少,口腔粘膜干燥,当机体抵抗力下降时,极易引起口腔炎、舌炎和粘膜溃汤,应在晨起、睡前的饭后协助病人漱口或用棉球揩擦,防止口腔感染,口唇干裂者应涂油保护。
8.保持清洁在退热过程中病人大量出汗,应及时擦干汗液,更换衣服及床单、被套、以防着凉。
(三)体温过低体温在35.5℃以下称体温过低。
常于早产儿及全身营养衰竭的危重病人。
前者由于体温调节中枢尚未发育成熟,对外界温度变化不能自行调节;后者则因末稍循环不良,特别是在低温环境中,如保暖措施不当,极易导致体温不升。
若发现上述情况,除及时报告医生外,应设法提高室温(24-26℃为宜),采取相应的保暖措施,如加盖被、足部放热水袋等,对老人、小儿及昏迷患者,应注意防烫伤,同时密切观察生命体征的变化。
三、测量体温方法(一)体温1.水银体温计的种类及结构(1)种类①口表:盛水银的端较细长,可作口腔或腋下测量。
②肛表:盛水银一端呈圆柱形,用于直肠测温。
(2)结构水银体温计是由一根有刻度的真空玻璃毛细菅构成。
其末端有贮液槽,内盛水银。
当水银槽受热后,水银膨胀而沿着毛细管上升,其高度和受热程度成正比。
体温表的毛细管下端和水银槽之间有一凹缩处,可使水银柱遇冷不致下降。
体温计和刻度为35-42℃,每1℃之间分成10小格,每一小格表示0.1℃,在相当于0.5℃和1℃的地方用较粗且长的线标示。
在37℃处则染以红色(图8-2)图8-2 体温计构造及种类2.电子体温计(充电式)采用电子感温探头来测量温度,测得的温度直接由数字显示,读数直观,测温准确,灵敏度高。
使用时只需将探头放入外套内,外套使用后丢弃。
注意探头须插入外套顶端,置探头于病人的测量部位,如舌下热窝处维持60秒,即可读数字。
3.化学点状体温计此体温计内有若干化学单位,在45秒内能按特定的温度来改变体温表上点状的颜色(图8-3)。
当颜色点从白色变成绿色或蓝色时,即为所测的体温。
该体温表用后即丢弃,可避免交叉感染。
(二)测量方法1.用物体温计放入盘内(垫纱布)或体温篮内,纱布,记录本,笔和手表。
2.操作方法测量前,先清点体温计总数,检查体温计有无破损,水银柱是否在35℃以下。
备好用物携至病床边,对初诊或新入院病人给予解释,以取得合作。
(1)口腔测温适用于成人,清醒、合作状态下,无口鼻疾患者。
将口表水银端斜放于舌下热窝(舌系带两侧),嘱病人紧闭口唇,勿用牙咬(图8-4),3分钟后取出,用消毒纱布擦净,看明度数,将体温计甩至35℃以下,放回容器内,记录结果。
(2)腋下测温常用于昏迷、口鼻手术、不能合作病人和肛门手术者、腹泻婴幼儿。
消瘦者不宜使用。
解开病人胸前衣扣,轻揩干腋窝汗液,将体温计水银端放于腋窝深处紧贴皮肤,屈臂过胸(图8-5),必要时托扶病人手臂,10分钟后取出,用消毒纱布擦净,看明度数体温计甩至35℃以下,放回容器内记录结果。
(3)直肠测温常用于不能用口腔或腋下测温者。
有心脏疾患者不宜使用,因肛表刺激肛门后,可使迷走神经兴奋,导致心动过缓。
嘱病侧卧,屈膝仰卧或俯卧位,露出臀部,体温计水银端涂润滑油,将体温计轻轻插入肛门3-4cm,3分钟后取出,用卫生纸擦净肛表,看明度数,将体温计甩至35℃以下,放入消毒液内浸泡,协助病人取舒适体位,记录。
图8-3 可弃式化学体温计使用方法图8-4 口腔测量法图8-5 腋下测量法(三)注意事项1.测量体温前后,应清点体温计数目,甩表时,勿触及他物,以防破碎。
2.凡给婴幼儿、精神异常、昏迷及危重病人测温时,应用手扶托体温计,防止失落或折断。
病人睡眠时应唤醒后再测温。
3.病人进冷、热饮食、,蒸汽吸入,面颊冷热敷等须隔30分钟后,方可口腔测温;沐浴、酒精擦浴应隔30分钟后,方可腋下测量;灌肠、坐浴后30分钟,方可直肠测温。
4.发现体温与病情不相符合,应守护在病人身旁重测,必要时可同时作口温和肛温对照。
予以复查。
5.当病人不慎咬破体温计吞下水银时,应立即口服大量牛奶或蛋白,使汞和蛋白结合,以延缓汞的吸收,在不影响病情的情况下,可服大量精纤维食物(如韭菜)或吞服内装棉花的胶囊,使水银被包裹而减少吸收,并增进肠蠕动,加速汞的排出。
