麻醉科的各种评分
麻醉科考核评价标准
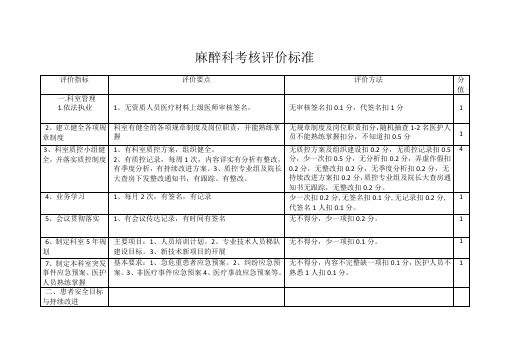
3、镇痛效果正确评价,有记录
1、无规范扣2分
2、提问、掌握不熟悉扣0.5分
3、无评价、无记录扣1分.
5
五、麻醉科与输血科的有效沟通严格掌握术中输血适应证
合理、安全输血、合理用血
1、有手术中用血的相关制度与流程手术用血有严格的指证
2、有麻醉科与输血科沟通的流程
3、有手术用血评估和用血疗效评估
4、科室定期对术中用血进行总结、分析、整改
2、按规定内容书写麻醉单。
3、麻醉的全过程在病历、麻醉单上得到充分体现。
4、麻醉师参与手术安全核查并签字。
5、麻醉单及相关记录真实、准确完整、符合规范。
查看麻醉单,一项不规范扣0.2分。
麻醉单记录不完整缺一项扣0.1分
3
7、有麻醉过程中的意外与并发症处理规范
1、有麻醉过程中的意外与并发症处理规范及流程。(1、有及时报告的流程,2、处理过程应该得到上级医师的指导,3、处理过程记录于病历、麻醉单中)2、麻醉医师对规范和流程熟悉。3、有预防麻醉意外与并发症的措施并落实到位。
1
7、制定本科室突发事件应急预案、医护人员熟练掌握
基本要求:1、急危重患者应急预案。2、纠纷应急预案。3、非医疗事件应急预案4、医疗事故应急预案等。
无不得分,内容不完整缺一项扣0.1分,医护人员不熟悉1人扣0.1分。
1
二、患者安全目标与持续改进
1、严格执行查对制度,准确识别患者的身份
1、在麻醉中,必须严格执行查对制度应至少、同时使用姓名、性别、床号二种方法确认患者身份。
5
4、具有资质和授权的麻醉医师进行麻醉风险评估,制定麻
1、麻醉医师为每位患者制定麻醉计划。
2、与麻醉相关的辅助检查结果,拟行麻醉方式,麻醉适应症及麻醉中需注意的问题应记录在“麻醉术前访
麻醉操作考核评分标准

麻醉操作考核评分标准麻醉操作考核评分标准是指按照一定的标准对麻醉操作的技术、操作方法和操作流程进行评分,以评估麻醉人员的操作水平和技能。
以下是一般情况下的麻醉操作考核评分标准:1. 术前准备(20分):主要考察麻醉人员在术前的准备工作,包括核对麻醉器械、药物是否齐全,准备上药品和器械的是否标准,是否对患者的相关医疗史和麻醉风险进行评估。
2. 麻醉诱导(20分):主要考察麻醉人员在诱导过程中的操作方法,包括麻醉药物的选择和使用,插管技术的熟练程度,麻醉诱导过程的顺利性和患者的舒适程度。
3. 麻醉维持(20分):主要考察麻醉人员在手术过程中的操作技巧和团队协作能力,包括对麻醉深度的调节和维持、对生命体征的监测和处理、对意外情况的应对能力。
4. 麻醉恢复(20分):主要考察麻醉人员在术毕和术后恢复期的操作方法,包括将患者从麻醉状态恢复到清醒状态的技巧和处理意外情况的能力。
5. 安全管理(20分):主要考察麻醉人员在麻醉操作中的安全意识和安全管理能力,包括遵守麻醉操作规程和标准、正确使用麻醉器械和药物、排除操作中可能存在的危险因素。
6. 治疗效果(20分):主要考察麻醉操作的治疗效果和结果,包括患者手术中的疼痛程度、手术后的恢复情况、出现并发症的风险以及患者的满意度等。
在评分时,一般采用定量和定性相结合的方法,根据操作的规范程度、技术的熟练程度和操作的效果进行评分。
评分标准一般根据医院或麻醉专业组织的相关规定和标准进行制定,旨在保障麻醉操作的安全性和有效性。
总体来说,麻醉操作考核评分标准是评估麻醉人员技术水平和操作能力的重要依据,通过评分可以为麻醉人员提供改进的方向,避免麻醉操作中的风险和错误,并最大限度地保护患者的安全和健康。
麻醉的各种评分标准

麻醉的各种评分标准麻醉是一种医疗手段,通过药物或其他方法使患者进入一种无痛、无意识的状态,以完成手术或减轻患者的痛苦。
为了评估麻醉的效果和安全性,医学界制定了各种评分标准。
本文将介绍几种常用的麻醉评分标准,并对其特点和应用进行分析。
一、疼痛评分标准1. 视觉模拟评分法(Visual Analog Scale,VAS)VAS是一种常用的疼痛评分工具,通过让患者在一条直线上标记出自己的疼痛程度来评估疼痛的程度。
这条直线的两端分别标有“无痛”和“最痛”,患者在中间某个位置打上标记,医护人员根据标记的位置确定疼痛分数。
VAS评分方法简单直观,适用于成年人和能够理解其含义的儿童。
2. 数字评分法(Numeric Rating Scale,NRS)NRS是以数字来表示疼痛强度的评分方法,通常是0-10分,患者根据自己的感受给出一个数字作为疼痛分数。
数字越大代表疼痛越重,0表示无痛。
NRS评分法对于成年人和大部分儿童都适用,易于操作和理解。
二、镇静评分标准1. 利科-拉姆齐镇静评分(Ramsay Sedation Scale)利科-拉姆齐镇静评分用于评估患者的镇静深度。
它根据患者对刺激的反应和自主呼吸情况进行评估,分为6个级别,从最轻度的“1级 -安静、警觉”到最深度的“6级 - 无意识,无反应”。
利科-拉姆齐镇静评分广泛应用于麻醉过程的监测和管理。
2. 肖特评分(Sedation Agitation Scale,SAS)肖特评分用于对患者的镇静和兴奋状态进行评估,共有7个级别。
其中,1-2级表示镇静状态,3-4级表示合适的觉醒状态,5-7级表示兴奋状态。
肖特评分适用于麻醉复苏室、重症监护室等环境中对患者镇静状态的评估。
三、麻醉深度评分标准1. 布莱因指数(Bispectral Index,BIS)布莱因指数是一种用来评估麻醉深度的指标,主要通过监测脑电图(EEG)信号来反映患者的意识状态。
BIS指数范围为0-100,0表示无意识状态,100表示清醒状态。
麻醉效果评定分级规范与流程

麻醉效果评定的规范与流程一、组织管理1、由麻醉科医疗质量与安全控制小组为麻醉科麻醉效果评定小组,负责对本科室麻醉效果工作进行定期评定,每月一次,并形成书目材料交医务科,内容有分析、评价、总结及改进措施。
2、医务科,医疗质量督查办定期对麻醉效果工作进行不定期检查、督导,并进行总结分析,对存在的问题督促整改。
二、麻醉评级标准(一)、全麻效果评级标准Ⅰ级:1、麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤。
2、麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件。
3、麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应。
4、无并发症。
Ⅱ级:1、麻醉诱导时稍有呛咳和血液动力学的改变。
2、麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想。
3、麻醉结实缝皮时病人略由躁动,血压和呼吸稍有不平稳。
4、难以防止的轻度并发症。
Ⅲ级:1、麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反应强烈。
2、麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强。
3、麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,拔管后呼吸恢复欠佳。
4、产生严重并发症。
(二)、椎管内麻醉(硬、腰、骶)效果评级标准Ⅰ级:麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定。
Ⅱ级:麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。
(非病情所致)Ⅲ级:麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,勉强完成手术。
Ⅳ级:需该其他麻醉方法,才能完成手术。
(三)、神经阻滞效果评级标准(颈丛、臂丛、下肢神经等)Ⅰ级:阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件。
麻醉科省级临床重点专科评分标准

麻醉科省级临床重点专科评分标准一、研究与科技创新能力(权重:20%)麻醉科作为临床重点专科,具有较高的研究与科技创新能力,以下为评分细则:1. 科研项目:对科研项目的数量和质量进行评估,包括国家级科研项目、省级科研项目以及其他科研项目。
2. 科研成果:考察麻醉科的科研成果,包括发表的学术论文、专著、科研奖励等。
3. 科研团队:评估麻醉科的科研人员队伍构成和研究方向的多样性以及创新性。
二、临床服务能力(权重:30%)麻醉科应具备高水平的临床服务能力,以下为评分细则:1. 临床规模:考察麻醉科的临床规模,包括门诊、病房床位、手术数量、手术种类等。
2. 临床质量:评估麻醉科的麻醉操作技术、麻醉并发症发生率、手术安全情况等。
3. 专业设备:考察麻醉科的专业设备和仪器的配备情况,包括麻醉机、监护设备、吸入麻醉药物等。
三、师资力量(权重:20%)麻醉科应具备充足的高水平麻醉医师队伍,以下为评分细则:1. 医师资质:考察麻醉科医师的职称、学历、专业资质等。
2. 医师数量:评估麻醉科医师的数量,包括主任医师、副主任医师、主治医师、住院医师等。
3. 师资结构:考察麻醉科医师队伍的结构构成,包括学科带头人、学科骨干等。
四、学科建设与学术交流(权重:15%)麻醉科应具备良好的学科建设与学术交流平台,以下为评分细则:1. 学术会议:评估麻醉科的学术会议组织和参与情况。
2. 学术交流:考察麻醉科与其他学科的合作和交流程度。
3. 学科建设:评价麻醉科的学科建设情况,包括学科带头人引领、教学资源等。
五、人才培养和继续教育(权重:15%)麻醉科应注重人才培养和医疗技术的不断更新,以下为评分细则:1. 毕业生情况:考察麻醉科的毕业生就业情况及其进一步深造的比例。
2. 继续教育:评估麻醉科医师的继续教育情况,包括参加培训、学术会议等。
3. 临床技术培训:评价麻醉科对临床技术培训的开展情况。
六、管理与质量控制(权重:20%)麻醉科应注重管理和质量控制,以下为评分细则:1. 管理体系:评估麻醉科的管理体系和流程,包括麻醉管理规范、手术安全管理等。
麻醉操作技术操作评分标准

麻醉操作技术操作评分标准本评分标准旨在评估麻醉操作技术的熟练程度,并提供一个标准化的评分体系。
背景麻醉操作技术对于确保手术的安全性和成功性至关重要。
评估麻醉操作技术的熟练程度可以帮助麻醉医生和相关人员了解其优势和提高空间,并为培训和绩效评估提供依据。
评分标准本评分标准主要包括以下几个方面的考核:1. 麻醉装置的准备:评估麻醉医生在手术前准备麻醉装置的能力,包括仪器设备的准备、监护仪的设置和校验等。
2. 麻醉诱导和维持:评估麻醉医生在诱导和维持麻醉过程中的技术熟练程度,包括药物剂量计算、静脉通路建立和监测等。
3. 呼吸管理:评估麻醉医生在维护患者呼吸稳定的过程中的技术掌握,包括气道管理、呼吸机操作和麻醉深度监测等。
4. 麻醉复苏:评估麻醉医生在手术后的麻醉复苏过程中的技术表现,包括患者监护、药物管理和早期并发症处理等。
评分指标针对每个评估方面,我们建议使用以下评分指标进行评估:- 1分:操作存在重大错误或缺失,可能对患者造成严重危害。
- 2分:操作存在一些错误或缺失,可能对患者造成一定危害。
- 3分:操作基本正确,但还有改进的空间。
- 4分:操作基本正确,达到了一定的水平要求。
- 5分:操作非常熟练,达到了高水平要求。
使用建议本评分标准可以用于麻醉技术操作的培训、考核和绩效评估中。
建议麻醉医生和相关人员根据实际情况进行评估,同时结合具体的手术类型和复杂程度进行综合评估。
结束语麻醉操作技术操作评分标准是一个标准化的评估工具,可用于评估麻醉医生的技术熟练程度。
通过使用这个评分标准,我们可以为麻醉操作技术的培训和绩效评估提供一个客观和可靠的参考。
麻醉科医疗质量考核标准及检查表

10
1.有麻醉过程中意外和并发症处理规范和步骤。
(1)有立即汇报步骤。(2)处理过程应该得到上级医师指导。(3)处理过程统计于病历/麻醉单中。
2.麻醉医师对规范和步骤知晓率100%。
3.各项麻醉意外和并发症预防方法落实到位。
麻醉复苏室
10
1.有麻醉复苏室患者转入、转出标准和步骤。
2.患者在复苏室内监护结果和处理全部有统计。
考评评分项目
分达标扣2分,直至本项0分)
得分
质量管理小组
10
1有以科主任为责任人质量控制小组,
2每个月有科内质量自查1次,自查有统计、有评价、有奖惩
授权管理
10
1.有麻醉医师资格分级授权管理相关制度和程序。
2.麻醉分级授权管理落实到每一位麻醉医师,权限设置和其资格、能力相符。
3.转出患者有评价标准(全身麻醉患者Steward评分),评价结果统计在病历中。
4.有患者转入、转出麻醉复苏室交接步骤和内容要求。
5.正确统计患者进、出麻醉术后复苏室时间。
术后镇痛
10
1.有术后、慢性疼痛、癌痛患者镇痛诊疗规范。
2.对参与疼痛诊疗相关医护人员进行定时培训和考评。
3.麻醉医师掌握操作规范和步骤,并能在镇痛诊疗中认真实施,镇痛诊疗效果正确评价,有统计。
4.相关器材和药品使用合理。
术中用血
10
1.有手术中用血相关制度和步骤,手术用血有严格指征。
2.有麻醉科和输血科沟通步骤。
3.主动开展自体输血。
4.有手术用血前评定和用血疗效评定。
5.相关人员知晓术中用血制度和步骤,并严格实施。
检验时间:检验者署名:
术前术后麻醉访视
10
1.手术前一天完成术前访视病人,和患者谈话,内容全方面,体检细心,风险评定具体,统计正确;麻醉同意书统计完整。
麻醉科常用分级评估

ASA评分美国麻醉医师协会(ASA)根据病人体质状况和对手术危险性进行分类,麻醉前将病人分为5级:Ⅰ级:正常健康。
除局部病变外,无系统性疾病。
Ⅱ级:有轻度或中度系统性疾病。
Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力。
Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全。
Ⅴ级:病情危重,生命难以维持的濒死病人。
如系急诊手术,在评定上述某级前标注“急”或“E”。
心功能分级目前主要采用美国纽约心脏病学会(NYHA)1928年提出的一项分级方案,主要是根据患者自觉的活动能力划分为四级:I级:患者患有心脏病,但活动量不受限制,平时一般活动不引起疲乏、心悸、呼吸困难或心绞痛。
II级:心脏病患者的体力活动受到轻度的限制,休息时无自觉症状,但一般体力活动下可出现疲乏、心悸、呼吸困难或心绞痛。
III级:心脏病患者体力活动明显受限,小于平时一般活动即引起上述的症状。
IV级:心脏病患者不能从事任何体力活动。
休息状态下出现心衰的症状,体力活动后加重。
1994年美国心脏病学会(AHA)对NYHA的心功能分级方案再次修订时,采用并行的两种分级方案。
第一种即上述的四级方案,第二种是客观的评估,即根据客观的检查手段如心电图、负荷试验、x射线、超声心动图等来评估心脏病变的严重程度,分为A、B、C、D四级:A 级:无心血管疾病的客观依据;B级:客观检查示有轻度的心血管疾病;C级:有中度心血管疾病的客观依据;D级:有严重心血管疾病的表现。
Killip分级:用于评估急性心肌梗死患者的心功能状态I级:无肺部啰音和第三心音II级:肺部有啰音,但啰音的范围小于1/2肺野III级:肺部啰音的范围大于1/2肺野(肺水肿)IV级:休克心脏杂音强度分级收缩杂音分6级,Ⅲ级以上有意义。
Ⅰ级最轻听仔细,Ⅱ级听诊较容易。
Ⅲ级较响器质性,震颤响亮是Ⅳ级。
Ⅴ级很响贴胸壁,Ⅵ级震耳须远离。
注:舒张期杂音不分级,听见即有意义。
收缩期杂音2级以下为功能性,3级以上为器质性。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
麻醉科的各种评分
转载请注明来自丁香园
发布日期: 2005-09-12 00:07 文章来源: 麻醉疼痛专业讨论版
关键词: 麻醉学评分系统
ASA评分
美国麻醉师协会(ASA)根据病人体质状况和对手术危险性进行分类,于麻醉前将病人分为5级:
Ⅰ级:正常健康。
除局部病变外,无系统性疾病。
Ⅱ级:有轻度或中度系统性疾病。
Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力。
Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全。
Ⅴ级:病情危篙,生命难以维持的濒死病人。
如系急诊手术,在评定上述某级前标注“急”或“E”。
Ⅰ、Ⅱ级病人,麻醉和手术耐受力良好,麻醉经过平稳。
Ⅲ级病人麻醉中有一定危险,麻醉前准备要充分,对麻醉期间可能发生的并发症要采取有效措施,积极预防。
Ⅳ级病人麻醉危险性极大,Ⅴ级病人病情极危重,麻醉耐受力极差,随时有死亡的威协,麻醉和手术异常危险,麻醉前准备更属重要,做到充分、细致和周到。
美国麻醉师协会(ASA)根据病人体质状况和对手术危险性进行分类,于麻醉前将病人分为5级:Ⅰ级:正常健康。
除局部病变外,无系统性疾病。
Ⅱ级:有轻度或中度系统性疾病。
Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力。
Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全。
Ⅴ级:病情危篙,生命难以维持的濒死病人。
如系急诊手术,在评定上述某级前标注“急”或“E”。
Ⅰ、Ⅱ级病人,麻醉和手术耐受力良好,麻醉经过平稳。
Ⅲ级病人麻醉中有一定危险,麻醉前准备要充分,对麻醉期间可能发生的并发症要采取有效措施,积极预防。
Ⅳ级病人麻醉危险性极大,Ⅴ级病人病情极危重,麻醉耐受力极差,随时有死亡的威协,麻醉和手术异常危险,麻醉前准备更属重要,做到充分、细致和周到。
全麻效果评级标准
Ⅰ级:
1、麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤。
2、麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件。
3、麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应。
4、无并发症。
Ⅱ级:
1、麻醉诱导时稍有呛咳和血液动力学的改变。
2、麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想。
3、麻醉结实缝皮时病人略由躁动,血压和呼吸稍有不平稳。
4、难以防止的轻度并发症。
Ⅲ级:
1、麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反应强烈。
2、麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强。
3、麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,拔管后呼吸恢复欠佳。
4、产生严重并发症。
椎管内麻醉(硬、腰、骶)效果评级标准
Ⅰ级:
麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定。
Ⅱ级:
麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。
(非病情所致)
Ⅲ级:
麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,勉强完成手术。
Ⅳ级:
需该其他麻醉方法,才能完成手术。
神经阻滞效果评级标准(颈丛、臂丛、下肢神经等)
Ⅰ级:阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件;
Ⅱ级:阻滞范围欠完善,肌松效果欠满意,病人有疼痛表情;
Ⅲ级:阻滞范围不完善,疼痛较明显,肌松效果较差,病人出现呻吟、躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术;
Ⅳ级:麻醉失败,需改用其他麻醉方法后才能完成手术。
Ramsay镇静评分
1分为不安静、烦躁;
2分为安静合作;;;3分为嗜睡,能听从指令
4分为睡眠状态,但可唤醒;
5分为呼吸反应迟钝;
6分为深睡状态,呼唤不醒。
其中2~4分镇静满意,5~6分镇静过度。
BCS(Bruggrmann comfort scale)舒适评分
0分为持续疼痛;
1分为安静时无痛,深呼吸或咳嗽时疼痛严重;
2分为平卧安静时无痛,深呼吸或咳嗽时轻微疼痛
3分为深呼吸时亦无痛;
4分为咳嗽时亦无痛。
Assess the level of sedation in patients receiving intravenous sedation.
【静脉使用镇静药的镇静水平评定】
【观察項目】【计分】
焦慮, 躁動,坐立不安 0
合作, 定向感佳, 安靜 1
入睡, 可唤醒 2
入睡, 輕搖肢體,或輕敲額頭,或大聲叫可唤醒 3
強刺激可唤醒, 如捏皮肤 4
怎麼刺激都唤不醒 5
總分= 鎮靜程度= 0无镇静; 1~3浅镇静; 4深镇静; 5过度镇静。
台湾【麻醉论坛】心脏危险程度改良Goldmanpf评分
Modified Goldman Cardiac Risk (Non-Cardiac Srugery
1. 病史
年齡大於70 [5]
6個月內有MI [10]
2.物理檢查
奔马率(S3 gallop)or 颈静脉怒张(JVD)[11] (jugual vein distension)
显著的主动脉瓣狭窄(Important VAS)[4] (valvular aortic stenosis)
3.心電圖
非窦性心律(Rhythm other than sinus)or 房性期前收缩(PACs,最末一次EKG)[7]
室性早搏>5 bpm(PVCs,任何时候的EKG)[7]
4.一般狀況
PaO2 <60 or PCO2 >50, K <3.0, or HCO3 <20, BUN >50, or Cr >3.0, GOT 不正常,
慢性肝病征像,or病人非心脏原因的卧床不起(patient bedridden from noncardiac causes) [3]
5.手術總類
腹腔, 胸腔內,或主動脈手術 [3]
急診手術 [4]
總分:分級: 心血管併發症風險:
【心脏危险程度改良Goldman评分(适用于非心脏手术病人)】
Modified Goldman Cardiac Risk (Non-Cardiac Srugery
1. 病史
年齡大於70 [5]
6個月內有MI [10]
2.物理檢查
奔马率(S3 gallop)or 颈静脉怒张(JVD)[11] (jugual vein distension)
显著的主动脉瓣狭窄(Important VAS)[4] (valvular aortic stenosis)
3.心電圖
非窦性心律(Rhythm other than sinus)or 房性期前收缩(PACs,最末一次EKG)[7]
室性早搏>5 bpm(PVCs,任何时候的EKG)[7]
4.一般狀況
PaO2 <60 or PCO2 >50, K <3.0, or HCO3 <20, BUN >50, or Cr >3.0, GOT 不正常,
慢性肝病征像,or病人非心脏原因的卧床不起(patient bedridden from noncardiac causes) [3]
5.手術總類
腹腔, 胸腔內,或主動脈手術 [3]
急診手術 [4]
總分:分級: 心血管併發症風險:
………………。
