2017-ESC STEMI指南解读
β受体阻滞剂临床应用

2012年ESC STEMI指南中指出,在合并有 心力衰竭或左室收缩功能障碍的ACS患者中, 推荐使用口服β受体阻滞剂(I A)。2017年 指南增加了左室射血分数的具体数值 (LVEF ≤40%),并强调需排除禁忌症, 包括急性心衰,高度房室传导阻滞和血流 动力学异常等(I A)。
2012年 ESC PAD指南中提出,下肢动脉病变(LEAD)不 是β受体阻滞剂的用药禁忌症。一项Meta分析共纳入11个 随机对照试验(RCT),结果显示β受体阻滞剂并没有加 重轻至中度LEAD患者的间歇性跛行症状和行走功能障碍。 另外,考虑到小剂量、滴定使用β受体阻滞剂在围手术期 的心血管保护作用,ESC指南推荐β受体阻滞剂在血管手 术准备期间应用。(IIa B) 2017年ESC PAD指南中明确表示,针对PAD患者,使用利 尿剂、β受体阻滞剂、钙离子拮抗剂、ACEI和ARB类药物 控制血压都是合适的。与2012年指南相同,2017年指南中 也表示LEAD并不是β受体阻滞剂的用药禁忌,但是在慢性 严重肢体缺血(CLTI)患者中,需要谨慎使用。
④ 重建压力感受器的敏感性,减弱运动或应激时儿茶酚胺的增压作用, 增加血管组织中前列环素等舒张血管物质水平,使血压下降。
Q2 该患者是否适合服用β受体阻滞剂? 每一种降压药均有其最佳适用人群,β受体阻滞剂适用于不同严重程 度的高血压患者,尤其适用于年轻、心率快、高肾素型、肾上腺素能 和血管紧张素Ⅱ缩血管反应强的高血压患者,高血压伴心绞痛、高血 压伴心肌梗死、高血压伴心律失常和高血压伴心力衰竭和妊娠高血压 患者。多国指南中均提出合并冠心病、心肌梗死后,心力衰竭、快速 型心律失常及交感神经活性增高的高血压为β受体阻滞剂应用的强适 应证。2011年英国国立健康与临床优化研究所(NICE)指南同时提 出,β受体阻滞剂可考虑用于年轻高血压患者,特别是不适宜使用 ACEI或ARB治疗者、育龄期妇女及高交感神经张力者。 目前最常用的交感神经活性测定方法仍为心率。持续基础心率>80次/ 分提示交感神经活性增高,这类患者选用β受体阻滞剂,降压效果更 佳,心血管获益更显著;而心率为55~70次/分时则较理想。 该患者患高血压合并冠心病心绞痛、心肌梗死、心功能不全、糖尿病, 查体BP 146/88 mmHg,HR 92次/分,属于β受体阻滞剂应用的强适应 证者。
2024ESC_STEMI诊疗的指南

2024ESC_STEMI诊疗的指南STEMI(ST-elevation myocardial infarction,ST段抬高型心肌梗死)是急性冠脉综合征的一种重要表现形式,是一种危及生命的急性心血管事件。
由于患者病情危急,ST段抬高及快捷、准确的诊断与紧急治疗是非常重要的。
为此,欧洲心脏病学会(ESC)发布了关于2024年STEMI的诊疗指南,以提供临床医生规范的治疗方案。
该指南强调了诊断和治疗的关键点,以下是其中一些重要内容:1.临床表现及初步诊断:-心前区疼痛或不适感,并伴随持续性或不稳定性ST段抬高;-心电图显示ST段抬高>0.1mV的二联律或新发立即性心室颤动;-初步诊断需要结合心电图和临床表现,以及心肌损伤标志物(如肌钙蛋白I或肌钛蛋白T)的升高。
2.早期干预和治疗:-并行ECG监测及监护;-静态ECG寻找特殊征象,如新的束支传导阻滞、室速或异常Q波;-快速获取12导联ECG、抗血小板药物、肌钙蛋白I或肌钛蛋白T测定;-尽早进行经皮冠状动脉介入治疗(PCI),择期不得超过90分钟;-用救护车将患者送往具备直接PCI治疗能力的医院;-在经皮冠状动脉介入治疗无法提供的区域,使用溶栓药物进行治疗。
3.辅助治疗:-对于出血风险较小的患者,应立即给予阿司匹林;-对于出血风险较大的患者,给予肝素和阿司匹林;-对于醒目出血的患者,只给予阿司匹林(口服或静脉注射);-可根据需要使用贝他类受体阻滞剂、硝酸酯类药物和镁剂。
4.心肌梗死合并的其他治疗:-治疗背景疾病,如高血压、糖尿病和高脂血症;-左室功能低下患者,给予抗心衰药物;-高风险的患者,考虑应用抗凝治疗;-血栓栓塞风险较高的患者,给予抗血小板治疗;-所有患者,应进行康复和生活方式干预。
此外,指南还指出了STEMI转运和后续主动脉瓣成形术的管理,特别强调了高龄和合并其他疾病的患者的治疗策略。
总之,2024年ESC发布的STEMI诊疗指南强调了临床表现的诊断和早期干预的重要性,并提供了详细的治疗指导方案。
ESC2017 ESC最新STEMI指南(中文版)

关的不良事件发生率却在逐渐升高。STEMI在年轻人中发病率较
老年人高,男性发病率高于女性。
•
近期几项研究指出STEMI后期死亡率下降可能与再灌注治疗
、经皮冠状动脉介入治疗(PCI)、抗栓治疗以及二级预防有关
。尽管如此,其死亡率仍居高:ESC注册研究显示不同国家
STEMI患者住院期间死亡率为4%-12%,血管造影注册研究显示
在32-36度的低温环境。
.
网状联系的主要特征:
• • 明确划定责任地区。 • • 共享书面协议。 • • STEMI患者入院前分流到合适医院,避免送入无
PCI条件医院,或无24/7即刻PCI治疗的医院。 • • 到达合适的医院后患者应立刻进入导管室,而非急
诊室。 • • 在无法行PCI治疗医院的患者在等待转诊接受初始
延迟时间。
•
如果决定进行溶栓治疗,则目标为从诊断STEMI
开始10分钟内注射溶栓药物
.
再灌注治疗相关项目的定义
.
.
.
.
急诊PCI治疗和其他辅助治疗: 操作方面的建议:急诊PCI策略 有强烈证据支持为ACS患者行急诊PCI时中经验丰富的术者选择桡动脉为默认的穿刺途径。急诊PCI选择第二
代DES。STEMI患者如存在多支血管病变时,出院前考虑在非IRA病变区域进行血运重建。完全血运重建的最佳时 机(即刻还是分期)尚未确定,无指南推荐即刻或者择期对多支血管进行PCI。
•
急性心梗后稳定的患者行非急诊CABG的时间要依据个体的
时间而定,如果患者出现血运动力学恶化,或者有再发的确血事
件风险(如有严重狭窄导致大面积的心肌缺血风险或者再发心肌
缺血),一定要今早手术,而不能等到DAPT停用后,血小板完 全恢复,对于其他人,可以等3-7天为最佳的折衷期,同时也需要 继续服用阿司匹林。CABG阿司匹林的恢复使用时间为,术后如 无继续出血证据6-24小时即使用。
正性肌力药物在治疗心衰中的临床应用

正性肌力药物在治疗心衰中的临床应用正性肌力药用于心衰治疗已有两百余年历史,且目前广泛应用于临床。
正性肌力药可通过增加心输出量、降低左室充盈压,从而改善症状。
然而,由于其增加心肌做功、加重心肌缺血缺氧及导致心律失常,可能使心衰患者预后恶化、死亡率增加,其使用价值及安全性的评价一直存在争议。
近年来出现的多种新型正性肌力药物,在发挥良好的正性肌力作用的同时,也克服了加重心肌缺血缺氧、导致心律失常等不良反应。
中国心衰指南对于正性肌力药的推荐也在逐步调整,有望改变正性肌力药在心衰中的地位。
2014年中国心力衰竭治疗指南指出正性肌力药适用于低心排血量综合征,如伴症状性低血压(≤85mmHg)或CO降低伴循环淤血患者,可缓解组织低灌注所致的症状,保证重要脏器血液供应(Ⅱc)。
2018年心衰指南基本延续这一说法,并且提出对于难治性终末期心衰患者可考虑静脉滴注正性肌力药物,作为姑息疗法短期(3~5天)治疗,以缓解症状(Ⅱa)。
正性肌力药分为两大类:洋地黄类和非洋地黄类。
洋地黄类:口服地高辛、静脉注射西地兰。
非洋地黄类正性肌力药:β肾上腺受体激动剂:多巴胺及多巴酚丁胺;磷酸二酯酶抑制剂:米力农、氨力农等;钙离子增敏剂:左西孟旦。
另外,血管收缩药物如去甲肾上腺素、肾上腺素等,具有正性肌力活性,也有类似于正性肌力药的不良反应。
1.洋地黄类正性肌力药物通过抑制Na+/K+-ATP酶,使细胞内Na+水平升高,促进Na+-Ca2+交换,提高细胞内钙离子水平,从而发挥正性肌力作用。
2014年中国心衰指南,地高辛适应症:适用于慢性HF-REF已应用利尿剂、ACEI(或ARB)、β受体阻滞剂和醛固酮受体拮抗剂,LVEF≤45%,仍持续有症状的患者,伴有快速心室率的房颤患者尤为合适(Ⅱa,B类)。
已应用地高辛者不宜轻易停用。
心功能NYHAⅠ级患者不宜应用地高辛。
2014年的美国AHA/ACC及欧洲ESC心衰治疗指南中地高辛仅用于降低LVEF、减低心衰患者的再次住院风险,推荐级别分别为Ⅱa/B和Ⅱb/B。
2017ESCSTEMI指南

2017 年欧洲急性ST 段抬高型心肌梗死诊疗指南在2017 年欧洲心脏病学会(ESC)大会上,欧洲心脏病学会颁布了最新的急性ST 段抬高型心肌梗死管理指南,对急性ST 段抬高型心肌梗死诊治指南部分做出了调整和更新。
2017 年指南推荐更新要点1. 直接PCI 首选桡动脉入路(仅限有经验的桡动脉入路术者):由IIa 类推荐升级为I 类推荐;2. 直接PCI 优选药物洗脱支架而非金属裸支架:由IIa 类推荐升级为I 类推荐;3. 合并多支血管病变的STEMI 患者推荐完全性血运重建:由III 类推荐升级为IIa 类推荐(立即处理或分期处理);4. 直接PCI 时不推荐常规血栓抽吸(但某些特殊的紧急情况下可考虑使用):由IIa 类推荐降为III 类推荐。
5. 比伐卢定抗凝治疗:由I 类推荐降为IIa 类推荐。
6. 依诺肝素抗凝治疗:由IIb 类推荐升级为IIa 类推荐。
7. 提倡早期出院:由IIb 类推荐升级为IIa 类推荐。
8. STEMI 患者常规氧疗:仍为I 类推荐,氧疗指征由SaO2 < 95% 调整为SaO2 < 90%。
9. 溶栓药物替奈普酶(TNK-tPA):由所有患者给予相同剂量调整为≥ 75 岁患者使用剂量减半。
2017 年指南新增推荐1. 推荐LDL>mmol/L(70 mg/dl)的患者接受额外的降脂治疗,无需考虑他汀的最大耐受剂量(IIa 类)。
2. 对于STEMI 合并休克的患者,推荐行PCI 完全血运重建(IIa 类)。
3. 既往未应用P2Y12 抑制剂的患者可考虑使用坎格雷拉(Cangrelor,一种新型抗血小板药物)(IIb 类推荐)。
4. 溶栓48 小时后,可考虑替换为强效P2Y12抑制剂(普拉格雷或替格瑞洛)(IIb 类)。
5. 对于有高危缺血风险的患者可将替格瑞洛应用疗程延长至36 个月(IIb 类推)。
6. 可考虑应用复方制剂增加患者的服药依从性(IIb 类)。
非ST段抬高急性心肌梗(NSTEMI)的危险分层及其处理策略
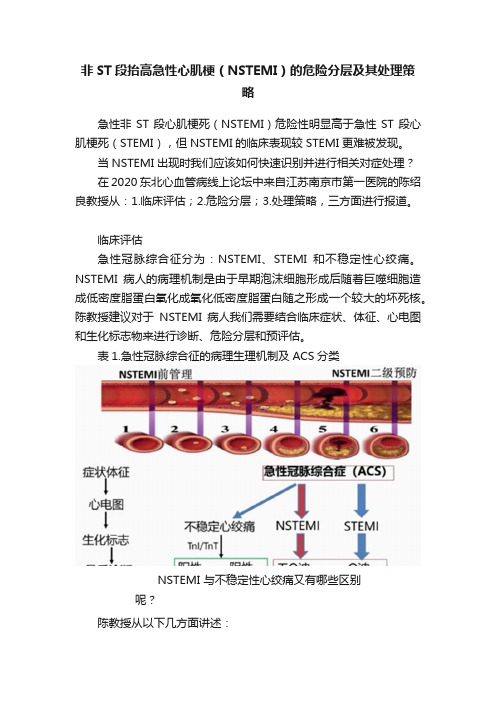
非ST段抬高急性心肌梗(NSTEMI)的危险分层及其处理策略急性非ST段心肌梗死(NSTEMI)危险性明显高于急性ST段心肌梗死(STEMI),但NSTEMI的临床表现较STEMI更难被发现。
当NSTEMI出现时我们应该如何快速识别并进行相关对症处理?在2020东北心血管病线上论坛中来自江苏南京市第一医院的陈绍良教授从:1.临床评估;2.危险分层;3.处理策略,三方面进行报道。
临床评估急性冠脉综合征分为:NSTEMI、STEMI和不稳定性心绞痛。
NSTEMI病人的病理机制是由于早期泡沫细胞形成后随着巨噬细胞造成低密度脂蛋白氧化成氧化低密度脂蛋白随之形成一个较大的坏死核。
陈教授建议对于NSTEMI病人我们需要结合临床症状、体征、心电图和生化标志物来进行诊断、危险分层和预评估。
表1.急性冠脉综合征的病理生理机制及ACS分类NSTEMI与不稳定性心绞痛又有哪些区别呢?陈教授从以下几方面讲述:•NSTEMI的疼痛时间长、缓解方式有限、放射痛以及更多的伴随症状。
•NSTEMI病人与冠状动脉病变的病人均合并血流动力学的异常。
•NSTEMI病人合并心源性休克的病人<1%。
•NSTEMI与UA的心电图改变类似。
分析NSTEMI病人的临床特点发现NSTEMI病人的症状明显重于不稳定性心绞痛,尤其是重于不稳定性心绞痛不伴有明显心肌标志物阳性的病人。
对于合并血流动力学异常的NSTEMI病人则提示病变血管灌注的左室面积较大伴或不伴有右室梗塞。
NSTEMI病人的心电图主要表现为:•ST段压低≥0.05mV;•T波倒置≥0.1mV;•假性正常化:原来倒置的T波,一过性转为“正常”;原来压低的ST段,回到了等电位线;•无明显变化:正常或未达到诊断标准。
以左冠多支病变的一个典型病例为例,也说明了NSTEMI心电图的多样性变化性。
在观察NSTEMI病人心电图的变化中,陈教授提出根据心电图的变化,我们应该在一定程度上判断出病变血管所在,即应该注意Wellens综合征和De winter综合征两种特殊类型心电图。
《急性ST段抬高型心肌梗死溶栓治疗的合理用药指南》第2版指南解读

OCT腔内影像证实有25%~30%的STEMI患者并无严重的斑块狭窄,仅在血管内膜糜烂、侵蚀基础上继 发血栓形成,此类高凝血栓状态的STEMI患者甚至无需支架治疗。
➢ 补充循证医学证据和中国数据
➢ 更加注重再灌注治疗中的心肌微循环保护作用
机械物理性碎解血栓仅开通心外膜传导性大血管; 生物化学性溶解血栓的方法,使血栓内纤维蛋白分子链裂解,从而使血栓溶解再通。
用 ➢ 溶栓同时还有微循环中微血栓清除疏浚作用 ➢ 溶栓具有全冠脉循环系统的血流灌注改善,
尤其是微循环的保护和改善作用 ➢ 溶栓可扩大PCI窗口12---24小时,有助建立 药物—介入治疗模式
2017 ESC--根据时间决定策略 --选择再灌注方法
溶栓与急诊PCI都是I,A推荐
0小时 STEMI
早期 3小时
溶栓:早期再灌注手段
不同溶栓药物主要特点的比较
溶栓药物 常规剂量
纤维蛋 半衰期 抗原性及 纤维蛋白 90分钟
TIMI3级血
白特异性 (min) 过敏反应 原消耗
再通率(%)
流(%)
尿激酶
150万单位
否
18-20
无
明显
53
28
30分钟静点
阿替普酶
100mg
是
3-8
无
轻度
75
54
90分钟静点
瑞替普酶
10MU×2
急性ST段抬高型心肌梗死溶 栓治疗的合理用药指南
第2版
汇报人:
目录
01 STEMI系统性救治工程
02 STEMI早期肝素化的重要性
03 溶栓:早期再灌注手段
04
早期补钾和β受体阻滞剂在预防 STEMI早期猝死的应用
中国 N S T E A C S指南解读 胸痛中心ppt课件

的患者选择侵入治疗策略(<72h):
• 糖尿病
• 肾功能不全(eGFR<60ml/min/1.73m2)
心电监测推荐
建议持续心电监测,直到明确诊断或排除NSTEMI 酌情将NSTEMI患者收入监护病房 对心律失常风险低危的NSTEMI患者,心电监测24小时或直至 PCI
对心律失常风险中至高危*的NSTEMI患者,心电监测>24小时
推荐级别
I I IIa
IIa
证据等级
C C C
C
*心律失常风险中至高危包括以下情况:血流动力学不稳定、严重心律失常、左心室射血分数<40%、再灌注治疗失败以及 合并介入治疗并发症
仅供医疗专业人士使用
指南对NSTE-ACS患者早期诊断和危险分层的重要更新
1. 推荐应用hs-cTn进行早期诊断,并明确其应用方法 2. 推荐对心律失常患者进行持续心电监测以帮助缺血风
险评估
仅供医疗专业人士使用
NSTE-ACS:疾病谱广,早期诊断面临挑战
可能性低
1. 临床表现
可能性高
2. 心电图
2017 中国NSTE-ACS指南:
• 心脏肌钙蛋白(cTn)是NSTE-ACS最敏感和最特异的生物标志物,也 是诊断和危险分层的重要依据之一。
• cTn增高或增高后降低,并至少有1次数值超过正常上限,提示心肌损 伤坏死。
• 与标准肌钙蛋白检测相比,hs-cTn检测对于急性心肌梗死有较高的预 测价值,可减少“肌钙蛋白盲区”时间,更早地检测急性心肌梗死; hs-cTn应作为心肌细胞损伤的量化指标(hs-cTn水平越高,心肌梗死 的可能性越大)。
仅供医疗专业人士使用
新指南推荐 在缺血风险评估中对确诊NSTEMI患者进行心电监测
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
再灌注 (大剂量溶栓剂)
FMC: PCI 中心
STEMI 诊断
直接 PCI
<60min
再灌注 (导丝通过)
患者延迟
系统延迟
总缺血时间
重要更新1:STEMI诊断*作为再灌注策略时钟的0点 (time 0) 重要更新2:STEMI诊断至溶栓时间,从既往指南的30min缩短为10min
STEMI:ST段抬高型心肌梗死;EMS:急救医疗系统;FMC:首次医疗接触;PCI:经皮冠状动脉介入治疗 Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
初始诊断推荐 ECG监测 • 首次医疗接触(FMC)时尽快记录12导联ECG并解读,目标延 迟最长不超过10min
•
•
所有疑似STEMI患者尽快开始有除颤功能的ECG监测
高度怀疑后壁心肌梗死(回旋支阻塞)的患者,额外行后胸导联 ECG(V7-V9) 发生下壁心肌梗死的患者应考虑额外行右胸导联ECG以识别有并 发无右心室心肌梗死
新指南对直接PCI手术操作的推荐
直接PCI手术操作推荐 IRA 策略 • 推荐IRA行直接PCI • 直接PCI后症状或体征复发或仍然存在缺血的患者,推荐再次行冠状动脉造影 IRA 技术 • 直接PCI时推荐置入支架(优于球囊扩张) • 直接PCI推荐使用新一代DES,优于BMS • 有经验的桡动脉入路术者优先选择桡动脉入路
• 存在多支血管病变的STEMI患者,出院前考虑对非IRA进行常规血运重建
• 心源性休克患者应考虑在IRA血运重建时,对非IRA急性血运重建 • 如果IRA无法行PCI,且患者持续存在缺血症状和大面积心肌损伤,可以考虑 行CABG
•
•
•
Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
新指南明确定义首次医疗接触 (FMC) 概念
•
FMC : The time point when the patient is either initially assessed by a physician, paramedic, nurse or other trained EMS personnel who can obtain and interpret the ECG, and deliver initial interventions (e.g. defibrillation). FMC can be either in the prehospital setting or upon patient arrival at the hospital (e.g. emergency department).
•
血样 • 急性期尽快采集血样测定血清标记物,但不应因此延迟再灌注治 疗时间
FMC:首次医疗接触;ECG:心电图 Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
对初始治疗的推荐:缓解低氧血症和症状
缺血时间构成及再灌注策略选择流程图
总缺血时间
患者延迟 E M S 延迟
FMC: EMS
<10min <10’ ≤120 min 到PCI时间? >120 min
系统延迟
STEMI STEMI diagnosi 诊断 s
直接 PCI
再灌注 (导丝通过)
<10 min <10’
溶栓
<10min
FMC: 非PCI 中心 Non-PCI 中心
策略选择和时间延迟:
• 明确定义首次医疗接触(FMC) • 定义“0点”来选择再灌注策略(如,再灌注策略时钟的起点从 “STEMI诊断”开始) • 优先选择PCI:从“STEMI诊断”到导丝通过的预期时间≤120min时 • 从STEMI诊断到推注溶栓药物的最大时间延迟为10min • 摒弃了“门-球”概念
2017 ESC STEMI 指南重要内容
•
初始诊断和治疗:始于首次医疗接触(FMC) 再灌注策略:定义“time 0”进行再灌注策略选择 PCI 操作:优选桡动脉入路;推荐 DES优于 BMS;不推荐常 规血栓抽吸;推荐完全血运重建 抗栓及其他药物管理:抗血小板优选新型P2Y12抑制剂;抗 凝药物推荐级别有升有降
更新推荐 EXAMINATION,
COMFORTABLE-AMI, NORSTENT
更新推荐
MATRIX
• 不推荐常规血栓抽吸
• 不推荐常规延迟置入支架 非 IRA 策略
更新推荐 更新推荐
TOTAL, TASTE
PRAMI, DANAMI-3PRIMULTI, CVLPRIT, Compare-Acute
发病时心电图表现:
如有缺血症状,左或右束支传导阻滞均推荐紧急造影
溶栓后行冠脉血管造影的时间:在成功溶栓后2-24h内 患者口服抗凝药: 急性期和慢性期管理措施建议
ESC:欧洲心脏病学会;STEMI:ST段抬高型心肌梗死;DES:药物洗脱支架;BMS:裸金属支架;Sao2:血氧饱和度;LDL-C:低密度脂蛋白胆固醇;PCI: 经皮冠状动脉介入治疗 Ibanez B, et al. European Heart Journal (2017) 00, 1–66. doi:10.1093/eurheartj/ehx393
STEMI:ST段抬高型心肌梗死;EMS:急救医疗系统;PCI:经皮冠状动脉介入治疗 Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
2017 ESC STEMI 指南重要内容
2017 ESC STEMI 指南重要内容
•
初始诊断和治疗:始于首次医疗接触(FMC)
•
再灌注策略:定义“time 0”进行再灌注策略选择
PCI 操作:优选桡动脉入路;推荐 DES 优于 BMS ;不推荐 常规血栓抽吸;推荐完全血运重建 抗栓及其他药物管理:抗血小板优选新型 P2Y12 抑制剂; 抗凝药物推荐级别有升有降
STEMI 管理——包括诊断和治疗——始于FMC
STEMI:ST段抬高型心肌梗死 Ibanez B, et al. European Heart Journal (2017) 00, 1–66. doi:10.1093/eurheartj/ehx393
对初始诊断的推荐: FMC时尽快12导联ECG,最大延迟不超过10min
•
初始诊断和治疗:始于首次医疗接触(FMC)
•
再灌注策略:定义“time 0”进行再灌注策略选择
PCI 操作:优选桡动脉入路;推荐 DES 优于 BMS ;不推荐 常规血栓抽吸;推荐完全血运重建 抗栓及其他药物管理:抗血小板优选新型 P2Y12 抑制剂; 抗凝药物推荐级别有升有降
•
•
Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
PEGASUS-TIMI 54
MATRIX, HEAT-PPCI
• 使用复方制剂增加依从性
FOCUS
依诺肝素
ATOLL, Meta-analysis
• 常规延迟支架置入 DANAMI 3-DEFFER
早出院
Small trial & observational data
SaO2<95%氧疗 所有患者静脉滴注 相同剂量TNK-tPA
EMS或非PCI中心诊断STEMI患者的 目标时间及再灌注策略选择
策略时钟
ECG: STEMI 诊断
预计到PCI时间?
通知 & 转运至 PCI中心
直接PCI策略
溶栓策略 推注溶栓剂 转运至PCI中心
导丝通过 (再灌注) 挽救性PCI 否 是否成功再灌注? 是
常规PCI策略
所有患者溶栓后应立即转运至PCI中心(I, A)
•
EMS(院外)或非PCI中心的患者选择再灌注策略,应基 于STEMI诊断到PCI介导的再灌注的估计时间。
STEMI:ST段抬高型心肌梗死;EMS:急救医疗系统;PCI:经皮冠状动脉介入治疗 Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
初始治疗推荐 低氧血症 • • 低氧血症患者吸氧(SaO2<90%或PaO2<60mmHg) SaO2≥90%的患者不推荐常规吸氧
2012指南 SaO2<95%
症状 • • 考虑静脉滴注阿片类药物缓解疼痛 严重焦虑患者考虑给予中效镇静剂(通常使用苯二氮卓 类)
SaO2:血氧饱和度;PaO2:血氧分压 Valgimigli M, et al. European Heart Journal (2017) 0, 1–48. doi:10.1093/eurheartj/ehx419
从2017 ESC 新指南 看STEMI患者的综合管理
CN-3592
仅供医药专业人士参考 有效期2019年8月1日
2017 ESC STEMI指南的重要更新
推荐变化
桡动脉入路
MATRIX
2017 新推荐
• 如果他汀最大耐受剂量时LDL-C>1.8mmol/L (70mg/dl) 需给予额外降脂治疗 IMPROV-IT, FOURIER • 休克的STEMI患者直接PCI时行完全血运重建
