早孕超声筛查
产筛—孕期超声检查太重要了

产筛—孕期超声检查太重要了发布时间:2021-08-31T09:40:56.643Z 来源:《医师在线》2021年4月8期作者:何伟[导读]何伟(自贡市第四人民医院;四川自贡643000)怀孕对于渴望拥有孩子的女性是一件非常快乐的事情,但是能够让宝宝在腹中健康成长,顺利产出也是每有个准妈妈的心愿,产前超声诊断不仅可以了解孩子的大小,孕周是否相符,同时对羊水、胎盘情况,胎儿畸形方面均有不可替代的作用。
1、产前超声检查的作用一级防御措施:在孕期或早期采取相应的措施,避免出现缺陷的发生;二级防御措施:孕期采取的产前筛查的产前诊断,以避免有严重出生缺陷的新生儿出生;三级防御措施:在新生儿出生以后,对新生儿进行检查,及时发现新生儿疾病和异常情况。
2、早孕超声诊断的内容(1)判断是否怀孕成功;(1)判断妊娠的位置,大小、形态以及胎囊、胎心情况;(3)判断妊娠囊以及胚胎个数,双胎的绒毛膜性;(4)判断胚胎情况,确定胚胎是否正常发育;(5)是否存在异常情况比如异位妊娠;(6)有无妇科合并症比如肌瘤、子宫畸形等。
3、11~13+6周胎儿的超声检查(1)主要针对胎儿染色体异常进行筛查,筛查胎儿是否出现严重的缺陷;(2)适应症。
对于年龄大于35岁的高龄产妇;既往存在染色体异常的胚胎病史或者家族中存在染色体异常;早期有病毒感染或服用某些药物,接触某些毒物;孕妇既往存在胎儿异常发育史;孕妇本人自愿要求检查。
检查内容:(1)、胎儿头臀长,核对孕周、观察胎心;(2)初步形态学检查;(3)颈后透明层的厚度NT测量及鼻骨显示;(4)判断有无妇科合并症(如肌瘤、附件囊肿);(5)双胎的绒毛膜性判断。
4、孕晚期进行超声波检查的价值孕晚期进行超声诊断可以及时发现胎儿的异常情况,可以针对异常情况在产前给予药物、输血、引流甚至手术进行宫内矫正,尽可能的在短时间内保证胎儿的健康发育,避免出现胎儿因为器官畸形等原因恶化造成不能弥补的严重后果。
早孕期超声胎儿结构筛查的效率及意义

1 早 孕期  ̄lfiJL超声检 查 的背 景 早 孕期 胎 儿 超 声检查 是确 定 胎儿 官 内存活 、胎儿
数 目及 孕 龄 的 重要 依 据 。早 孕 期 超 声 测 量 胎 儿 头 臀 长是 目前 自然受孕妊娠估算孕周的首选方法 ,准 确的 孕周是妊娠最重要的信息之一 ;多胎妊娠的绒毛膜性 是 影 响胎儿 预后 、多胎 妊 娠 并 发症 及 临床 监 测方 案 的 最 重要 因素 之一 ,早孕 期 超 声 检查 可 明确 多 胎妊 娠 的 绒毛膜性 。近年来 随着超 声技术 的快 速发 展 ,高频 率 、高分辨率的经腹部和经 阴道超声设备的使 用以及 对早孕期胎儿病理生理知识的进一步认知 ,使得在早 孕期超声测量 NT的同时进行胎儿结构筛查 已成为可 能 。2013年 ,世界医学和生物学超声联合会及国际妇 产科 超 声协 会 对 早 孕 期 应 用 胎 儿 多 普 勒 超 声 的安 全 性进 行讨 论 并发 表 联 合 申 明 ,强 调 遵 循 ALARA(as low as reasonable achievable)原 则 ,即 在 胎儿 暴 露 时 间 最小化 、超声能 量最 小化 原则前提下 ,早孕胎儿超声 检查是安全 的。同年 ,国际妇产科超声协会 颁布早 孕 胎儿检 查 指南 ,推荐 有 条件 的医 疗单 位可 在 孕 1 1~ 13 周进行早孕期胎儿超声结构筛查 ,并鼓励 多普勒 超声检查推广应用于整体人群 ,以提 高胎儿先天性 心 脏病 的早孕 检 出率 。
2 早 孕期 结构 筛查 技术 目前常规的胎儿结构筛查推荐在孕 20~24周进
行 ,但一些严重 的结构 畸形 ,如无脑儿 、露脑畸形 、肢 体 缺 失等 ,早 在 妊 娠 第 9周 即 可 诊 断 ,但 这 个 孕 周 的
产科超声检查

4、胎儿畸形的形成是一个动态发展的过程,没有发 展到一定程度时,有可能不为超声所显示。胎儿畸形 和胚胎正常生长发育一样,随着孕周的增大,胎儿长 大,胎儿畸形也随之增大。
5、系统筛查胎儿畸形的时间为18-24周。不是每 次检查的目的都是检查胎儿畸形,而很多时候是 检查胎儿生长发育。
6、产科超声检查有四种,包括一般产科超声检查、常 规产科超声检查、系统胎儿超声检查及针对性检查,每 一种检查的内容、目的、详细程度、检查时间、检查费 用、所用设备等都不同,请根据检查的要求做好选择。
胎盘肿瘤
1、血管瘤(胎盘绒毛膜血管瘤 ) 2、畸胎瘤
第七节 胎儿畸形
要点: 1、胎儿畸形种类超过1000种。 2、超声检查为首选方法。 3、以中枢神经系统缺陷最为常见。 4、超声检查的最佳时机为妊娠18-24周。
常规超声检查必需发现的致死性胎 儿畸形
– 无脑儿 – 严重的脊柱裂 – 严重的脑、脊膜膨出 – 严重的胸、腹壁缺损 – 单腔心 – 致死性软骨发育不全
肩袖撕裂 肌腱炎 肌腱撕裂 腱鞘囊肿
滑囊疾病
滑囊炎 滑液囊肿
软组织异物
超声引导下异物定位:用长注射针穿刺, 注射美蓝定位。
超声造影:从伤口注射3%双氧水,可判 断异物与伤道的关系。
神经系统畸形
谢谢各位的聆听
输卵管妊娠的转归
流产 破裂 继发腹腔妊娠 陈旧性宫外孕 无症状流产型
输卵管妊娠的临床表现
症状
– 停经史 – 腹痛 – 阴道出血 – 晕厥与休克
体征 一般情况 腹部检查 阴道检查
实验室检查
输卵管妊娠的超声检查
– 子宫稍增大 – 附件包块 – 盆腔积液
输卵管妊娠的鉴别诊断
– 黄体破裂 – 急性盆腔炎 – 卵巢肿物蒂扭转
早孕期超声表现

孕7-8W可见胚胎轮廓
孕8-9W可辨头体及肢芽
孕9-10W可见抬头及脑泡
孕10-11W可见四肢骨
孕12W以后可见四腔心及脊柱
羊 膜 囊
宫内早孕之结构
1.妊娠龄(天)=妊娠囊平 均内径(mm)+30(适用于孕7 周内)
2.妊娠龄(天)=胚芽长 (mm)+42(适用孕7W-12W)
妊 娠 龄
3.妊娠龄(W)=CRL+6.5 (适用于孕7W-12W) )
各结构出现时间: 孕5W出现孕囊双环状
孕5-6W出现卵黄囊
总 结
孕6-7W可见胎芽及胎心搏动
经腹部末次月经后6W;经阴道4W
卵黄囊
卵黄囊是宫内妊娠的标志
(直径3~8mm,平均5mm。)
同时,一侧的卵巢内可见妊娠黄体
胎 芽
胎芽径线在2~3mm (5W末)时声像图上表现为卵黄囊一侧 增厚的部分,似贴在卵黄囊上。常常可以环部分表面(包蜕膜处)绒毛 开始退化,强回声环变薄,其余部分出现增 厚改变。 孕10-12W超声能显示较明显的胎盘声像图, 呈均匀的回声较强的新月形结构。
由于胚胎形成期是胚胎对 潜在致畸因素最为敏感的时期, 虽然诊断性超声检查对胎儿没 有明显的副作用,但对声波强 度和检查时间仍要尽可能坚持 最小剂量原则,尽可能采用最 小的辐射强度及最短的辐射时 间。
妊 娠 囊
宫内早孕在超声图像上最早的证据就是宫腔 内孕囊的存在(妊娠囊表现为双环征,内层 为强回声环,外层为低回声环)。
邯郸市中心医院功能科 王晓丹
2015.06.04
早期妊娠是胚胎形成的重要时期, 从受精卵分裂开始到各系统分化,形成 各脏器的雏形,其胚胎阶段是人体发育 过程中变化最大、最快、最复杂的一个 过程。
孕期超声检查全攻略
孕期超声检查全攻略怀孕是人生中的大事,不可马虎半分。
孕妈妈最熟悉的就是10月怀胎过程中的超声检查,但是有些孕妈妈对于孕期需要做的超声检查还是有各种疑惑。
她们不知道什么时候做什么检查,每次超声检查的内容是什么?其实胎儿的生长发育是一个动态的过程,所以每次超声检查的内容都不一样。
希望本文能帮助准妈妈们在孕期正确进行超声检查,顺利产检。
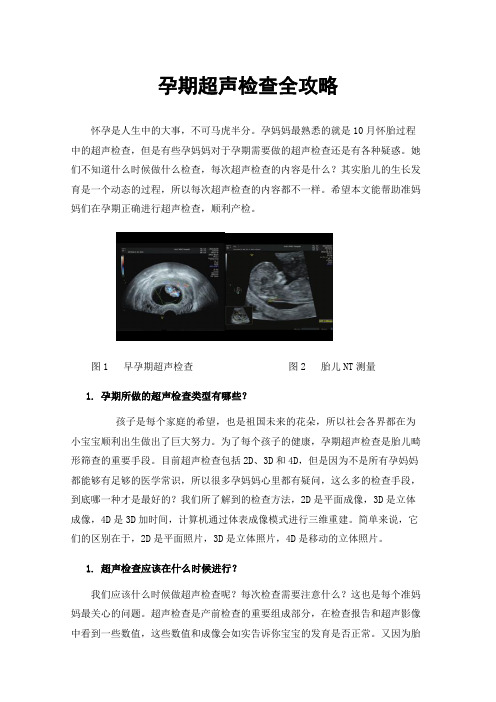
图1 早孕期超声检查图2 胎儿NT测量1.孕期所做的超声检查类型有哪些?孩子是每个家庭的希望,也是祖国未来的花朵,所以社会各界都在为小宝宝顺利出生做出了巨大努力。
为了每个孩子的健康,孕期超声检查是胎儿畸形筛查的重要手段。
目前超声检查包括2D、3D和4D,但是因为不是所有孕妈妈都能够有足够的医学常识,所以很多孕妈妈心里都有疑问,这么多的检查手段,到底哪一种才是最好的?我们所了解到的检查方法,2D是平面成像,3D是立体成像,4D是3D加时间,计算机通过体表成像模式进行三维重建。
简单来说,它们的区别在于,2D是平面照片,3D是立体照片,4D是移动的立体照片。
1.超声检查应该在什么时候进行?我们应该什么时候做超声检查呢?每次检查需要注意什么?这也是每个准妈妈最关心的问题。
超声检查是产前检查的重要组成部分,在检查报告和超声影像中看到一些数值,这些数值和成像会如实告诉你宝宝的发育是否正常。
又因为胎儿在腹内是不断成长的,所以每次检查都会有新的发现。
为了让妈妈们不错过宝宝的任何一次成长,所以会一般情况下,整个孕期会有7次左右的超声检查,但如果超声出现相对异常,或者产前检查其他结果显示异常,医生会根据临床实际情况增加。
第一次超声检查通常安排在怀孕6-8周,这项检查的主要目的是排除宫外孕,确定宫内妊娠。
通过超声检查,不仅可以了解胚胎情况、有无胎心搏动、核实孕周,还可以知道孕妇的子宫和双侧附件是否正常(图1)。
第二次检查就是在确诊怀孕之后,孕11-13+6周,此时虽然孩子已经在子宫内存活,但还是有许多妈妈们存在担心,比如说宝宝有什么异常吗?会不会发生畸形?所以为了消除妈妈们的疑虑,也为了宝宝们能够健康成长,我们要进行一次NT检查,如果NT检查异常,提示胎儿染色体疾病的概率会增加,如“唐氏综合征”,需要进一步的检查来排除这种情况。
早孕期如何进行超声筛查的检查?

早孕期如何进行超声筛查的检查 ?1.早孕期胎儿筛查1、早孕期胎儿筛查早孕期胎儿筛查是检测出胎儿是否正常生长的有利手段,也是挽救胎儿生命的重要方法。
出生缺陷指的是新生儿出生时智力、结构、身体机能等方面存在异常,据相关统计数据显示,每年全球可能会有500万存在出生缺陷的婴儿诞生(发展中国家占多数),其中,中国是出生缺陷婴儿诞生率较高的国家,且出生缺陷率呈现逐渐上升的趋势。
当前,出生缺陷的现状不仅成为属于一个比较严重的公共卫生问题,多数出生缺陷会造成残疾,对人民正常生活及社会经济发展均会带来不利影响。
临床上,超声检查是产前胎儿畸形筛查的重要手段,很大程度上能挽救胎儿的生命。
近年来,伴随医学技术的不断发展,内地孕期胎儿超声筛查工作正慢慢形成统一的模式,尽管筛查内容与发达国家不尽相同,但是起到的筛查效用较为显著。
2、早孕期胎儿筛查的目的早孕期进行胎儿畸形的超声筛查,能够尽早为孕妇提供相关的、较为详细的妊娠信息,这些信息可以为孕妇作决策提供依据。
根据超声筛查了解腹中胎儿的生长情况,判断是否继续妊娠,如果胎儿出现较为严重的畸形且还存活的话,随着孕周的不断增加,孕妇生理上的负担和心理上的压力均会增加,不利于母婴身体健康。
所以通过孕早期超声筛查,及时发现胎儿畸形,并尽早进行恰当的处理,从而减轻孕妇身体和精神的折磨,让正常妊娠的孕妇安心。
此外,早孕期进行超声检查较中孕期检查优势显著。
早孕期胎儿超声检查能够准确测定孕妇的孕周,依据孕妇的孕周注意相关事项,降低孕妇孕期并发症的发生率。
在过去的十几年中,强调比较多的是中孕期的检查,所以孕妇进行孕期检查的时间均比较晚(超过孕14周),许多孕妇往往错过了早孕期超声筛查的最佳时机。
伴随社会发展,政府、医院等相关部门的大力宣传,人们优生优育的知识逐渐增加,进行早孕期超声检查的孕妇也慢慢变多。
在经济比较发达的地区,早孕期超声筛查模式不仅适应具体国情,也逐渐与国际早孕期超声检查模式相接轨,为早孕期孕妇提供了适当的检查条件。
早孕期超声检查(孕13+6周

检查结果解读
胎儿数目
通过超声检查可以明确 判断胚胎的数量,是单
胎还是多胎妊娠。
胚胎发育情况
通过观察胚胎的大小、 形态、心跳等指标,评 估胚胎的发育状况是否
正常。
胎位情况
超声检查可以初步判断 胎位,即胚胎在子宫内
的位置。
羊水情况
通过观察羊水的量、清 澈度等指标,评估妊娠
环境的状况。
异常情况处理建议
胎儿的肝脏、肾脏、肺脏 等内脏器官已基本发育完 成。
胎儿附属物发育
胎盘
羊水
胎盘逐渐发育成熟,开始发挥重要的 营养和氧气传输功能。
羊水深度逐渐增加,为胎儿提供保护 和支持。
脐带
脐带内的血管和淋巴管逐渐发育完善, 为胎儿提供必要的营养和氧气。
03
孕13+6周超声检查内容
胎儿头颅发育评估
总结词
通过超声检查,观察胎儿头颅的形态、大小、结构,评估胎儿的脑部发育是否正 常。
消化系统
胎儿的消化系统开始发育, 肝脏开始制造胆汁,肠道 开始吸收营养。
泌尿系统
胎儿的肾脏和膀胱开始发 育,开始产生尿液并储存 在膀胱中。
胎儿解剖结构发育
面部特征
胎儿的面部特征逐渐发育, 眼睛、鼻子、嘴巴等器官 已初具形态。
肢体发育
胎儿的四肢已发育,关节 和肌肉开始形成,可以进 行微小的动作。
内脏器官
详细描述
在孕13+6周时,胎儿的头颅骨已经相对稳定,可以通过超声检查观察到胎儿的 脑室、脑中线、颅骨等结构。评估胎儿头颅发育是否正常,可以初步判断胎儿是 否存在神经系统发育异常的风险。
胎儿面部结构评估
总结词
观察胎儿面部的各个器官结构,如眼睛、鼻子、嘴巴等,评 估胎儿面部发育是否正常。
胎儿产前超声检查的科普知识

胎儿产前超声检查的科普知识发布时间:2022-11-22T08:55:01.202Z 来源:《医师在线》2022年20期作者:青兰[导读] 胎儿产前主要有五次重要的超声检查时段青兰绵阳爱贝尔妇产医院四川绵阳 621000胎儿产前主要有五次重要的超声检查时段。
准妈妈们分别要在哪个时间做超声检查呢这五次超声检查分别是检查什么内容呢?且听我细细道来........01第一次超声检查(停经7-8周)早孕期超声主要看以下五个方面:1.看胚胎着床位置。
胚胎是宫内孕还是宫外孕。
如果孕妇上一胎是剖宫产,还要看胚胎和剖宫产瘢痕的关系;2.看胚胎个数。
如果是双胎或者多胎,还要看绒毛膜性;3.看胚胎是否有胎心;4.看胚胎大小是否符合孕周。
对于月经不规律或者记不清末次月经的女性,需要依据超声提示的胎芽长度核算孕周;5.观察子宫有无畸形,有无合并子宫肌瘤、卵巢肿块(卵巢肿块会有孕期发生扭转或破裂的风险,需要在孕早期进行监测必要时手术切除,所以早孕期对自己的健康状况有个了解,对于是否需要手术有个心理准备,就不至于等到错过最佳手术时期而追悔莫及)。
早孕期间,如果孕妇出现阴道流血或腹痛,医生根据病情可能需要建议复查超声,了解孕囊情况,有无先兆流产表现。
早孕期超声可采用经腹部超声和经阴道超声两种方式检查,经腹部超声需要充盈膀胱,在饮水后等待膀胱适当充盈再检查;相反,经阴道超声需在排空膀胱后进行,检查方式的选择需要临床医师依据孕妇的情况决定。
02第二次超声检查(停经11---13+6周)1.第二次超声最重要的目的是测量胎儿NT值即早期筛查。
NT是指胎儿颈后透明层的厚度,正常值是≤2.5-3.0mm。
NT增厚提示胎儿有染色体异常的可能。
2.根据胎儿头臀径再次核对孕周。
3.看胎盘与羊水情况。
早期发现某些严重的颅脑畸形,是一次初步形态学检查。
4.如为双胎,再次确定双胎绒毛膜性。
5.检查子宫和附件区占位情况。
需要注意的是,NT检查有严格的时间要求,孕妈们务必于规定时间内检查,以免影响筛查的准确性。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
测量NT以筛查21三体
Delta NT: • NT厚度与相同CRL的预期正常 中位数差异 前瞻性研究 • 22 中心 • 306已受训超声波图像师 • 10-14周 • 96,127孕妇 • 326 唐氏胎儿 NT愈小愈好 NT愈大,21三体的机会愈大
LR = 6/12 = 0.5
Snijders et al 1998 Lancet
以颈项透明层筛查21三体
背景风险: 1:300 Delta NT = 1 mm, 调整后风险: 1:100
12 6
Delta NT = 0.5mm, 调整后风险: 1: 600
Difference between NT and the expected gestation-specific median
LR = 6/12 = 0.5
Snijders et al 1998 Lancet
测量NT以筛查21三体
• • • • • • 96,127孕妇, 326 唐氏胎儿 “高危”的界线定为 1 in 300 筛查阳性比率: 8.3% 发现率: 82.2% (发现率: 77%;筛查阳性比率: 5%) 每 30 个侵入诊断发现 1个唐氏胎儿
测量NT以筛查21三体
似然比 (Likelihood Ratio, LR) NT愈小愈好 NT愈大,21三体的机会愈大
20
NT厚度与相同CRL的预期正常中位数差异 (mm), Delta NT
LR = 5/20 = 0.25
Snijders et al 1998 Lancet
颈项透明层的風險評估
颈部透明带:固定分界
(cut-off)
筛查时 孕周 成功测量 假阳 性率 21 三体 检出率
颈部透明带:固定分界
(cut-off)
筛查时 孕周 成功测量 假阳 性率 21 三体 检出率
颈部透明带:固定分界
(cut-off)
筛查时 孕周 成功测量 假阳 性率 21 三体 检出率
以颈部透明带筛查21三体
風險 (%)
NT 背景风险 NT
孕妇年龄 孕周 过去曾怀有21三体 症胎儿的記錄
孕婦年龄(岁)
机会率的计算
Adjusted risk (调整后的机会率 ) 调整
= Background (a priori) risk (背景机会率) X 筛查得出的似然比 (Likelihood Ratio, LR) 调整后的机会率 = 背景机会率 x LR 调整
LR = 6/2 = 3
Snijders et al 1998 Lancet
以颈项透明层筛查21三体
背景风险: 1:300 Delta NT = 1 mm, 调整后风险: 1:100
12 6
Difference between NT and the expected gestation-specific median
Nuchal Fold Thickness (NF)
Nuchal Translucency (NT)
颈部透明带
Nuchal Translucency (NT)
• 与21三体的关系最先於 1990年报导 • 於1992年最先报导作为 21三体的筛查方法
– 以3mm为固定分界(cutoff) – 检出率为 64% – 假阳性率为 4.1%
Snijders et al 1998 Lancet
• “高危”的界线定为 1 in 300 • 筛查阳性比率: 8.3% • 发现率: 82.2% • (发现率: 77%;筛查阳 性比率: 5%) • 每 30 个侵入诊断发现 1个唐氏胎儿
另外16个类似的筛查研究
Szabo 1995: 3,380 – NT>3mm Taipale 1997: 6,939 – NT>3mm Hafner 1998: 4,371 – NT>2.5mm Pajkrt 1998: 1,547 – NT>3mm Theodoropoulos 1998: 3,550 – Risk>1:300 Economides 1998: 2,281 – NT>99th Thilaganathan 1999: 11,398 – Risk>1:200 Schwarzler 1999: 4,523 – Risk>1:270 Krantz 2000: 5,809 – NT+MA>95th Gasiorek 2001: 21,959 – NT>95th Zoppi 2001: 12,495 – Risk>1.5 MoM’s Brizot 2001: 2,996 – NT>95th Panbuarana 2001: 2,353 – NT>2.5mm Wayda 2001: 7,044 – NT> 2.5mm Wapner 2002: 8,215 – NT>1 in 130 Comas 2002: 8,673 – NT>95th centile
– – 头部及上胸 轻微移动游标尺只会改变量度 结果0.1 mm
量度NT的标准技巧(4)
1. 应于第11-13+6周、胎儿 冠臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 4. 尽可能放大
– – 头部及上胸 轻微移动游标尺只会改变量度 结果0.1 mm
量度NT的标准技巧(5)
• 我们需要用同一套的测 量方法 • 固定分界: 简单
颈项透明层—随著孕周而坛加
4.0
NT (mm)
3.5 3.0 2.5 2.0 1.5 1.0 0.5 0.0 38 48 58 68 78
%
颈项透明层>2.5 毫米
10 8 6 4 2 0 10 11 12 13
CRL (mm)
孕週
胎儿NT厚度与头臀长(CRL)的关系
LR = 6/2 = 3
Snijders et al 1998 Lancet
以颈项透明层筛查21三体
背景风险: 1:300 Delta NT = 1 mm, 调整后风险: 1:100
6 2
Difference between NT and the expected gestation-specific median
LR = 6/2 = 3
Snijders et al 1998 Lancet
测量NT以筛查21三体
似然比 (Likelihood Ratio, LR)
20
5
NT厚度与相同CRL的预期正常中位数差异 (mm), Delta NT
LR = 5/20 = 0.25
Snijders et al 1998 Lancet
以颈项透明层筛查21三体
背景风险: 1:300
Difference between NT and the expected gestation-specific median
Snijders et al 1998 Lancet
以颈项透明层筛查21三体
背景风险: 1:300
6 2
Difference between NT and the expected gestation-specific median
量度NT的标准技巧(4)
1. 应于第11-13+6周、胎儿 冠臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 4. 尽可能放大
– – 头部及上胸 轻微移动游标尺只会改变量度 结果0.1 mm
量度NT的标准技巧(4)
1. 应于第11-13+6周、胎儿 冠臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 4. 尽可能放大
测量NT以筛查21三体
似然比 (Likelihood Ratio, LR)
NT厚度与相同CRL的预期正常中位数差异 (mm), Delta NT
Snijders et al 1998 Lancet
测量NT以筛查21三体
似然比 (Likelihood Ratio, LR)
6 2
NT厚度与相同CRL的预期正常中位数差异 (mm), Delta NT
早孕超声筛查
刘子建 香港中文大学妇产科学系
早孕期超声扫描: 筛查与诊断
• • • • • • 碓定孕週 (20-30%) 診断死胎 / 异常妊娠 诊断多胎妊娠 (2%) 診断 / 预测胎儿生长异常 結构畸形的筛查与诊断 (0.5%) 染色体异常的筛查 (0.3%)
碓定孕週
CRL ± 7 days BPD ± 2 weeks
1. 应于第11-13+6周、胎儿冠 臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 4. 尽可能放大
– – 头部及上胸 轻微移动游标尺只会改变量度 结果0.1 mm
5. 游标尺应放在定义NT厚度的 界在线 (On the line)
量度NT的标准技巧(5)
1. 应于第11-13+6周、胎儿冠 臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 4. 尽可能放大
Snijders et al 1998 Lancet
量度NT的标准技巧 (3)
1. 应于第11-13+6周、胎儿冠 臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 颈部伸展(Extension) 颈部屈曲(Flexion)
量度NT的标准技巧 (3)
1. 应于第11-13+6周、胎儿冠 臀长为45-84 mm 2. 正中矢切面图 3. 颈部在自然姿势下 颈部伸展(Extension) 颈部屈曲(Flexion)
Detection Trisomy 21 100 % 80 60
40 20
0 0 2 4 6 FPR (%) 8 10
N=107,533: FPR=5.7%, DR=83.3%
