2020房颤抗凝药物选择及出血并发症处理指南推荐
房颤患者抗凝治疗药物的策略

房颤患者抗凝治疗药物的策略第一部分:房颤患者管理的指南更新CHA2DS2-VASc评分系统从2012年开始,国内外关于房颤的指南不断更新。
对于房颤的卒中风险的评估存在着一个逐渐发展的过程。
最初使用的CHADS2评分系统将心衰,高血压,高龄,糖尿病,既往卒中或者TIA病史都纳入了这个评分系统。
分数越高,发生卒中的风险越大。
当时,很多指南都推荐使用CHADS2评分系统来评估房颤患者的卒中风险,包括2016年ACC房颤管理指南、2010年ESC房颤管理指南、2012年房颤抗凝治疗中国专家共识、加拿大房颤管理指南、美国胸科医师协会(ACCP)房颤管理指南等。
此后,有更多的研究发现,血管疾病、女性、高龄(65-74岁)也都是房颤患者发生卒中的高危因素。
于是,就诞生了CHA2DS2-VASc评分系统。
在CHA2DS2-VASc 评分系统中,心衰,高血压,糖尿病各计1分。
高龄(≧75岁)、有既往卒中、血栓栓塞史或者TIA史计2分。
此外,新增的指标包括血管疾病、女性、高龄(65-74岁)各计1分。
因此,CHA2DS2-VASc 评分系统的最高得分为9分。
CHA2DS2-VASc评分系统的优点在于将原来CHADS2评分系统中低风险的患者进行了更精确的识别。
CHA2DS2-VASc评分系统提高了对于血栓栓塞风险的预测能力,显著改善了中低危卒中的分类,重新划分了患者尤其是老年女性患者的卒中风险。
CHA2DS2-VASc评分系统已经为临床广泛采用。
因此,近年的房颤管理指南,例如2012年ESC的房颤管理指南,欧洲非瓣膜性房颤患者服用新型口服抗凝剂指南,2014年NICE房颤管理指南,2014年ACC/AHA房颤管理指南等,一致推荐使用CHA2DS2-VASc评分系统。
当然,临床评分系统是基于最新的临床研究而开发出来的,本身也是在不断的发展中的。
房颤尤其是无症状的房颤,有时候很难发现。
这就需要进行长时间的监测,例如24小时动态心电图监测(Holter),2-4周长程Holter,植入式芯片等手段。
2024年心房颤动指南解读抗凝治疗

心房颤动(AF)是一种常见的心律失常,患者发生卒中的风险较高。
因此,抗凝治疗在AF患者中十分重要。
2024年美国心脏协会(AHA)和美国心脏学会(ACC)发布了心房颤动的最新指南,特别是针对抗凝治疗的指导。
本文将对2024年心房颤动指南中关于抗凝治疗的要点进行解读。
首先,指南中对抗凝治疗的适应症进行了明确的规定。
对于AF患者,根据卒中风险评估的结果,患者被分为低危、中危和高危三个不同的风险层次。
对于高危患者,即CHADS2分数≥2或者CHADS2-VASc分数≥3的患者,强烈推荐使用口服抗凝药物进行长期抗凝治疗。
而对于低危患者,即CHADS2分数为0或CHADS2-VASc分数为0-1的患者,则不建议进行抗凝治疗。
对于中危患者,指南建议根据患者的年龄、性别、高血压、糖尿病等危险因素来综合判断是否采用抗凝治疗。
其次,指南中对口服抗凝药物的选择和应用进行了详细说明。
目前常用的口服抗凝药物包括维生素K拮抗剂(VKAs)和新型口服抗凝药物(NOACs)。
对于AF患者,在口服抗凝治疗的选择上,VKAs如华法林仍然是首选药物。
对于无法耐受华法林或不能控制国际标准化比率(INR)值的患者,可以考虑使用NOACs,如达比加群(Dabigatran)、利伐罗班(Rivaroxaban)、阿哌沙班(Apixaban)等。
此外,指南还提出了NOACs的使用细节,包括口服剂量、用药时间等方面的建议。
另外,指南中也强调了抗凝治疗的监测和管理问题。
对于使用VKAs的患者,需要定期监测INR值,以确保药物的有效性和安全性。
同时,患者需要接受良好的教育,遵循医生的建议,控制饮食和药物的相互作用。
而对于使用NOACs的患者,虽然无需定期监测,但也需要关注可能出现的不良反应和药物相互作用。
在使用NOACs期间,患者需要密切关注自己的身体状况,及时向医生报告任何异常情况。
最后,指南中还强调了特殊情况下的抗凝治疗。
比如对于年龄≥75岁的患者、肾功能不全的患者、合并冠心病或患有其他心血管疾病的患者等特殊人群,需要根据其具体情况做出个性化的抗凝治疗选择。
房颤的最好治疗方法用药

房颤的最好治疗方法用药房颤是一种常见的心律失常,患者在心脏的上部心房出现不规律的心跳,导致心脏泵血功能减弱,容易引发血栓形成,增加中风的风险。
因此,对于房颤患者来说,及时有效的治疗尤为重要。
在治疗房颤的过程中,药物治疗是一种常见的方法,下面我们就来了解一下房颤的最好治疗方法用药。
1. 抗凝治疗。
由于房颤患者心房内血液淤滞的风险增加,因此抗凝治疗是十分重要的。
目前常用的抗凝药物包括华法林、利伐沙班等。
这些药物可以有效地减少血栓的形成,降低中风的风险。
在使用抗凝药物的过程中,患者需要进行定期的凝血功能监测,确保药物的疗效和安全性。
2. 心率控制药物。
对于房颤患者来说,心率控制也是十分重要的。
常用的心率控制药物包括β受体阻滞剂、钙通道阻滞剂等。
这些药物可以有效地控制心率,减轻患者的症状,改善心脏功能。
在使用这些药物的过程中,需要密切监测患者的心率和血压,确保药物的安全性和疗效。
3. 节律控制药物。
除了心率控制药物外,节律控制药物也是治疗房颤的重要手段。
常用的节律控制药物包括奎尼丁、普罗帕酮等。
这些药物可以帮助恢复心脏的正常节律,减少房颤的发作次数和持续时间。
在使用这些药物的过程中,需要密切监测患者的心电图和心脏功能,确保药物的疗效和安全性。
4. 抗心律失常药物。
此外,抗心律失常药物也是治疗房颤的重要选择。
常用的抗心律失常药物包括胺碘酮、普罗帕酮等。
这些药物可以有效地控制心律失常的发作,改善患者的症状,提高心脏的功能。
在使用这些药物的过程中,需要密切监测患者的心电图和心脏功能,确保药物的疗效和安全性。
总之,药物治疗是治疗房颤的重要手段之一。
在选择药物治疗的过程中,需要根据患者的具体情况,综合考虑药物的疗效和安全性,制定个体化的治疗方案。
同时,在使用药物的过程中,患者需要密切配合医生的治疗,定期复诊,确保药物的疗效和安全性。
希望通过合理的药物治疗,房颤患者可以尽快恢复健康,提高生活质量。
心房颤动指南--抗凝治疗

房颤与心动过速性心肌病
多发生在心功能障碍和室率持续增快的患者 具有可逆性
血栓栓塞抗凝治疗
房颤抗凝治疗:CHADS2评分 房颤转复抗凝:升级(<48h肝素化)
危险分层-CHADS2评分新拓展
危险因素
2006
ACC/AHA/ESC CHADS2积分 VASc积分
慢性心衰/左心功能障碍(C) 1 高血压(H) 年龄>75岁(A) 糖尿病(D) 1 1 1 1
特殊人群的抗凝治疗7
急性缺血性卒中 在卒中急性期进行抗凝治疗将会增 加颅内出血或梗死后出血的风险,因 此不推荐为发病2周以内的缺血性卒 中患者进行抗栓治疗。 发病2周以后若无禁忌证应开始抗栓 治疗,其治疗原则与一般房颤患者相 同。
特殊人群的抗凝治疗8
心房扑动
心房扑动患者发生血栓栓塞并发症 的风险与房颤患者相同,因此遵循 房颤患者的抗栓治疗原则进行处理。
心内科 尚永志
主要内容
前言 房颤分类 房颤伴随病及并发症 房颤的抗凝治疗 总结
前
男性多于女性
房颤的发生与年龄相关
言
普通人群的发生率0.77%(30-85岁)
40-50岁:0.5%
>80岁:7.5% 致死致残主要原因: 血栓栓塞性并发症-脑卒中
2012年房颤分4类
初发 AF
首次发现,不论其有无症状和能否自行复律。
左心耳封堵术
指南推荐 对于长期口服抗凝剂有禁忌症的高卒 中发现的患者,可以考虑经皮介入性 左心耳封堵术(IIb B); 对于开放性心脏手术的患者,可以考 虑手术切除左心耳(IIb C)。
总结:
1.抗凝治疗是心房颤动治疗的重要部分。 2.心房纤颤治疗倾于"全或无",即对于存在血 栓栓塞风险的患者,推荐抗凝;无卒中危 险因素的心房纤颤,不予抗凝。 3.心房纤颤目前仍然以口服抗凝药为主,随 着新型抗凝药物的研究,抗凝已经由华法 林“单元化”走向“多元化”时代
房颤抗凝治疗的出血风险评估及对策

其他预防措施
定期监测:定期 进行血液检查及 时发现出血倾向
调整药物:根据 个体情况调整抗 凝药物剂量或更 换药物
生活方式改善: 戒烟、限酒、保 持健康饮食和适 量运动
预防跌倒和碰撞 :加强家居安全 措施避免意外伤 害
出血风险处理对策
出血风险评估工具
添加标题
HS-BLED评分:评估房颤患者出血风险的常用工具包 括高血压、肝肾功能不全、脑卒中、出血史、老年、 药物滥用、国际标准化比值(INR)不稳定等指标。
添加标题
CH2DS2-VSc评分:评估房颤患者卒中风险的工具也 可用于评估出血风险包括心功能不全、高血压、年 龄(≥75岁)、糖尿病、卒中或短暂性脑缺血发作史、 血管疾病和年龄(65-74岁)等指标。
章节副标题
及时发现与诊断
定期进行身体检查及时发 现潜在的出血风险
关注患者症状如出现异常 出血及时就医
诊断时应详细询问病史进 行全面检查
及时诊断和治疗避免病情 恶化
紧急处理流程
立即停止抗凝药物 评估出血程度根据情况采取相应措施 保持呼吸道通畅给予氧气吸入 监测生命体征记录病情变化
长期管理方案
定期监测:定 期进行血液检 查评估患者的
高
疾病史:高血 压、糖尿病等 慢性疾病史患 者出血风险较
高
遗传因素:部 分患者存在遗 传性出血倾向 增加出血风险
药物因素
药物因素:抗 凝药物的剂量、 种类和个体差
异等
疾病因素:高 血压、糖尿病、 肾功能不全等
生活方式:吸 烟、饮酒、饮
食等
其他因素:年 龄、性别、遗
传等
诊疗因素
诊疗操作:手术、穿刺等操作可能导致出血 药物使用:抗凝药物、溶栓药物等可能增加出血风险 患者自身因素:年龄、性别、遗传等因素可能影响出血风险 其他疾病:高血压、糖尿病等疾病可能增加出血风险
房颤患者常用抗凝药物选择
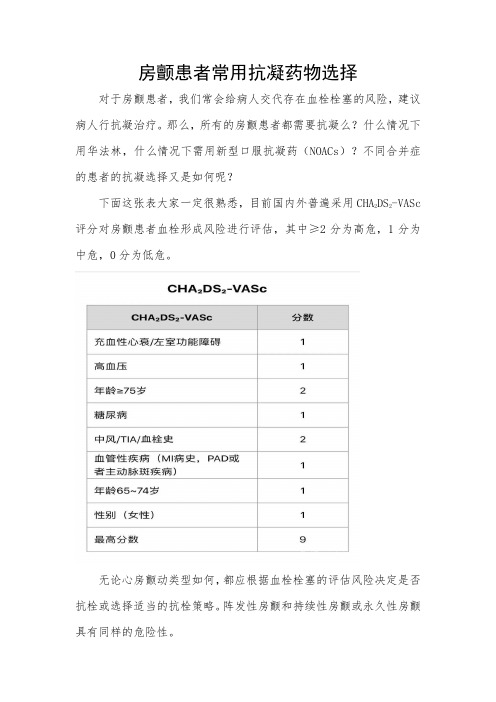
房颤患者常用抗凝药物选择对于房颤患者,我们常会给病人交代存在血栓栓塞的风险,建议病人行抗凝治疗。
那么,所有的房颤患者都需要抗凝么?什么情况下用华法林,什么情况下需用新型口服抗凝药(NOACs)?不同合并症的患者的抗凝选择又是如何呢?下面这张表大家一定很熟悉,目前国内外普遍采用CHA2DS2-VASc 评分对房颤患者血栓形成风险进行评估,其中≥2分为高危,1分为中危,0分为低危。
无论心房颤动类型如何,都应根据血栓栓塞的评估风险决定是否抗栓或选择适当的抗栓策略。
阵发性房颤和持续性房颤或永久性房颤具有同样的危险性。
高危患者应选择维生素K拮抗剂(华法林)或新型口服抗凝药物(NOACs)抗凝治疗。
对有明确抗凝禁忌的患者,可考虑左心耳封堵;对中危患者,建议使用抗凝药物治疗;对低危患者,不予抗栓治疗。
一、预防血栓栓塞一般使用原则及注意事项:1、对所有心房颤动患者应用CHA2DS2-VASc评分进行血栓栓塞危险因素评估;CHA2DS2-VASc评分≥2的男性或≥3的女性心房颤动患者应长期接受抗凝治疗。
抗栓治疗的选择应依据血栓栓塞的风险,不论心房颤动的类型。
2、对心房颤动转复者,应在转复前有效抗凝至少3周(如食管超声除外心房血栓,可静脉注射肝素后复律),转复后还应抗凝至少4周。
4周之后是否需要长期抗凝治疗需要根据CHA2DS2-VASc评分风险评分决定。
3、在抗凝药物选择中,如无NOACs的禁忌,可首选NOACs,也可选用华法林抗凝。
应用华法林抗凝时,应密切监测INR,维持INR在2.0-3.0之间。
4、使用NOACs之前应进行肾功能评价,每当临床需要和每年均应进行一次肾功能的再评价。
中重度CKD可以考虑减低剂量的NOACs 治疗,如患终末期慢性肾病(CKD)(肌酐清除率<15mL/min)或正在进行透析,用华法林(INR2.0~3.0)进行治疗是合理的。
根据肾功能分期推荐的口服抗凝药物剂量调整5、在启动NOACs治疗之前检测基线肝功能也很重要。
房颤治疗指南

血栓栓塞的机制: LA/LAA血流缓慢或郁滞 内皮功能不全 全身或局部高凝状态
第20页/共59页
房颤的治疗—策略
▼ 纠正病因和诱因 ▼ 复律并维持窦律
(药物及非药物治疗) ▼ 不能转律者
• 控制心室率 • 抗栓治疗
第21页/共59页
第10页/共59页
• (3)持续性房颤(persistent AF):
房颤持续超过7天,或者需要转复治疗(药物转 复或者直接电转复)。
长程持续性房颤(long-standing persistent AF): 房颤持续时间超过1年,拟采用节律控制策略, 即接受导管消融治疗。长程持续性房颤是在导管 消融时代新出现的名词,导管消融使房颤治愈成 为可能,因此,房颤已不再是“永久性”。
房颤-复律
转为窦律是最理想的治疗结果 但复律前需考虑:
• 有无指征 • 成功率 • 是否能维持窦性心律 • 药物的不良反应
第22页/共59页
房颤-复律
• 目前国内常用药物: • 普罗帕酮 • 胺碘酮
• 其次 • 索他洛尔 • 依布利特
第23页/共59页
1、普罗帕酮: 房颤复律-药物
• 静脉:1.5-2.0mg/kg,10-15min,必要时重复1-2次 • 顿服:对于症状不明显者:
• 初发或阵发房颤心室率很快 • 保持窦律失败的持续性房颤 • 无症状的老年患者 • 无转复适应症者
• 心室率控制的范围:
• 安静时:60-80bpm • 活动时:90-115bpm
第30页/共59页
控制心室率的药物应用
➢ β-受体阻滞剂:是房颤时控制心室率的一线药物
◆冠心病、心衰病人 ◆交感神经源性房颤
2020ESC房颤诊断和管理指南解读选择节律控制、室率控制(全文)

2020ESC房颤诊断和管理指南解读:选择节律控制、室率控制(全文)房颤是临床上最常见的心律失常之一,能明显增加死亡、中风、心力衰竭、认知功能障碍、抑郁、生活质量下降和住院的风险。
阵发性房颤可以进展为持续性房颤,由于房颤相关的不适症状、加重心脏功能恶化、引发缺血性卒中和/或抗凝所致的严重出血事件,均可导致患者反复住院或门诊治疗,不仅增加医疗费用,同时也可增加患者致残和致死风险,故房颤是一个重大的健康和社会经济负担。
房颤的处理包括抗凝治疗预防卒中、节律和室律控制症状、治疗合并疾病和危险因素等。
本文主要讨论房颤的节律和室律控制相关内容。
一.房颤的节律与室律控制的药物治疗比较:房颤的节律控制指在充分室率控制、抗凝治疗和综合心血管疾病和/或危险因素预防治疗基础上进行抗心律失常药物(AAD)治疗、心脏电复律、导管消融治疗恢复和维持窦性心律。
房颤的节律与室律控制的优劣之争在AAD治疗时代长期没有定论,关于房颤AAD节律控制和单纯室率控制相比较的几项临床试验(如AFFIRM、RACE、STAF、AF-HeFT等研究)结果显示,AAD维持窦律的比例不高,与室率控制相比无明显获益。
然而,需要注意的是,AAD进行节律控制的临床研究均有一定的局限性:(1)AAD成功维持窦律比例较低,且维持窦律改善临床结局被AAD的毒副作用所稀释。
而在AFFIRM等临床试验中,患者若能维持窦律,则能改善临床结局。
(2)随机临床试验存在患者选择偏倚,如仅纳入具有治疗意愿的患者,其中包括较多维持窦律失败的患者,此类患者长期维持窦律的可能性较小。
(3)随机临床试验的随访时间均偏短,有研究显示节律控制组直到第五年才体现出临床获益。
(4)部分临床试验中,由于节律控制组停用口服抗凝药的比例较高,导致缺血性卒中事件增多。
总之,维持窦律策略之所以未显示出优势,很可能在于缺乏真正安全、有效的节律控制策略。
二.房颤导管消融与AAD室律控制比较:近年来,房颤导管消融取得了迅速的发展,一些小规模临床试验如CACAF、RAAFT、APAF以及4A等研究结果表明,导管消融比传统AAD 明显减少房颤复发。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2020房颤抗凝药物选择及出血并发症处理指南推荐
预防房颤引起的血栓栓塞事件,是房颤治疗策略中重要环节。
在血栓栓塞危险较高的房颤患者中,应用华法林或新型口服抗凝药物(NOAC)抗凝可明显减少血栓栓塞事件,并改善患者的预后。
华法林使用要点
华法林抑制维生素K依赖的凝血因子Ⅱa、Ⅶa、Ⅸa、Ⅹa的合成。
华法林可降低30%~50%相关凝血因子的合成率,抑制凝血因子活性,通过多个作用位点拮抗凝血过程。
完成临床评估后,应尽快启动华法林治疗。
不推荐给起始负荷量,建议初始剂量为1~3 mg/d、1次/d。
华法林的抗凝效果肯定,但治疗窗狭窄,不同个体的有效剂量差异较大,并易受多种食物和药物的影响,需常规监测抗凝,力求INR达到2.0~3.0。
INR在治疗目标范围内的时间越长,华法林疗效越明显。
稳定前应数天至每周监测1次,个体化调整剂量,可在2~4周达到抗凝目标范围。
此后,根据INR结果的稳定性可延长监测INR时间,每4周监测1次。
1次轻度升高或降低可不急于改变剂量,但应近期复查。
INR 如确实不在目标范围,可升高或降低原剂量的10%~15%,建议根据每周剂量进行调整。
调整剂量后应重复前面所述的监测频率,直到剂量再次稳定。
老年患者的华法林清除减少,合并其他疾病或合并用药较多,
出血风险高,可适当增加监测频率。
表1 华法林剂量调整方案
非维生素K拮抗口服抗凝药使用要点
非维生素K拮抗口服抗凝药(NOAC)包括直接凝血酶抑制剂达比加群酯,直接Xa因子抑制剂利伐沙班、阿哌沙班和艾多沙班。
达比加群酯:2次/d,根据患者的情况选择1次150或110 mg。
如漏服达比加群酯,时间<6>6 h,则跳过该次服药,在下次服药的时间服用下次的剂量。
我国目前没有适用于老年肾功能不全患者的75 mg剂量的达比加群(美国FDA批准使用)。
利伐沙班:20 mg/次、1次/d,与餐食同用。
若肌酐清除率在15~49 ml/min间,或高龄、低体重,可用15 mg/次、1次/d[8]。
如漏服利伐沙班,时间<12>12 h,则跳过该次服药,在下次服药的时间服用下次的剂量。
艾多沙班:剂量为60 mg、1次/d,若肌酐清除率在30~50 ml/min之间,或体重≤60 kg,或同时使用强P-gp抑制剂(如维拉帕米,奎尼丁),
减为30 mg、1次/d。
使用NOAC前,应再次评估患者抗凝治疗的适应证和禁忌证,需检查血常规和肌酐(计算肌酐清除率),并据此选择药物的种类和剂量。
NOAC 禁用于合并机械人工瓣膜或中、重度二尖瓣狭窄(通常是风湿性的)的房颤患者,这些患者的抗凝只能使用华法林。
严重肝、肾功能不全患者不宜应用NOAC。
用药过程中,需根据患者的肾功能情况定期复查肌酐清除率,正常者可每年测定1次,肌酐清除率<60 ml/min时,需加密监测,可使用公式(肌酐清除率÷10)个月测定1次。
有肾功能急剧变化者随时检测。
有肾功能变化者应根据情况调整NOAC的种类和剂量。
从华法林转换为NOAC时,应在停用华法林且INR<2.0时启动NOAC。
表2 不同肾功能损伤患者使用非维生素K拮抗口服抗凝药的剂量推荐
NOAC受食物及药物影响较少,应用过程中无需常规监测凝血功能。
尽管NOAC与华法林相比药物相互作用少,但仍需监测重要的药物相互作用,避免同时使用决奈达隆、利福平、HIV蛋白酶抑制剂、伊曲康唑、酮康唑、伏立康唑、连翘和地塞米松等。
抗凝出血并发症的治疗
抗凝治疗引起的出血,按严重程度分为轻微出血、中度出血和严重出血。
轻微出血指的是抗凝治疗相关的鼻衄、皮肤小瘀斑、轻微外伤后出血,可给予适度处理,无需停药,也可延迟用药;中度出血指的是肉眼血尿、自发大片瘀斑、其他未危及生命的大出血;严重出血具有生命危险,如颅内出血、严重消化道出血、腹膜后出血等导致血液动力学不稳定的出血。
中度以上出血应停用抗凝药,病情允许的情况下,建立静脉通道并做初步处理(补液、保证血液动力学稳定等措施)后需转诊到上级医院处理。
严重出血可使用抗凝药的拮抗剂,因华法林所致可用维生素K(发挥作用大约需24 h),因达比加群所致可用依达赛珠。
Xa因子拮抗剂我国目前尚未上市。
抗凝治疗期间应避免接受针灸、艾灸、拔火罐、深度按摩及侵入性的治疗。
特殊情况的抗凝治疗
(1)老年患者
老年患者卒中与出血风险均增高,应积极控制可纠正的出血危险因素(如高血压、肝肾功能异常、合并使用阿司匹林或非甾体抗炎药等)。
在抗凝策略方面,NOAC优先于华法林。
如果使用NOAC,应根据年龄按说明书的要求调整剂量。
老年人易有肾功能下降,在使用NOAC时要按前述方法定期检测肌酐清除率,以确定使用的药物和剂量是否恰当。
如果使用华法林,应加强INR的监测(至少每个月1次,有变化随时检测),但仍应将INR控制在2.0~3.0,以确保疗效。
(2)房颤合并冠心病
房颤患者中有30%~40%的患者合并冠心病,其中包括急性冠脉综合征(ACS)和需要进行介入治疗的患者。
在这些患者中应权衡房颤的卒中风险和冠心病缺血事件的风险,确定抗栓治疗的策略。
ACS及植入支架的患者,可能需要抗凝加双联抗血小板治疗,但其时间不宜过长,具体时间需根据患者的病情由上级医院确定。
部分出血风险高的患者可直接使用1种NOAC加氯吡格雷。
在需要抗凝治疗的患者,不宜同时使用替格瑞洛。
稳定的冠心病房颤患者,只需用抗凝药物治疗,不需加用抗血小板药物。
(3)发生卒中的房颤患者
除短暂脑缺血发作(TIA)外,发生卒中的患者均需暂停抗凝药。
缺血性卒中的房颤患者,若正在规律使用抗凝药物,不应进行溶栓治疗。
缺血性卒中,要根据患者梗死的范围大小及是否有梗死周围出血的情况,确定何时开始重启抗凝治疗,此时可能需要多学科团队的评价。
出血性卒中后是否还能进行抗凝治疗,要到上级医院进行详细评估后决定。
