困难气道管理指南[2018年]
困难气道气道管理指导建议

适当使用喉镜
根据患者具体情况,选择合适 的喉镜型号和插管方式。
后续支持策略
01
02
03
监测通气效果
确保患者通气顺畅,及时 发现并处理可能出现的气 道问题。
预防并发症
密切观察患者病情变化, 预防并及时处理与困难气 道相关的并发症。
记录与反馈
对整个气道管理过程进行 详细记录,为后续临床工 作提供参考和总结。
评估与诊断的注意事项
重视病史采集
01
详细了解患者病史,如呼吸困难、喉痛等症状,以及吸烟史、
职业暴露等环境因素。
注意体征观察
02
观察患者体格检查,如喉部结构、声带功能等,以及生命体征
变化,如呼吸频率、血压等。
综合分析
03
结合病史、体征、实验室检查等多方面信息,综合分析判断,
确保诊断准确性。
03
困难气道管理策略
确保通气良好
纤维支气管镜操作期间应保持气道通畅,确保通气良好。
其他通气技巧
面罩通气
使用面罩进行通气,可采用口对口人工呼吸或使用呼吸机连接面罩。
气管插管
在紧急情况下,可采用气管插管进行通气。
05
困难气道管理的培训与教育
培训目标与内容ຫໍສະໝຸດ 要点一掌握困难气道管理的 理论知识
了解困难气道的原因、识别、处理等 ,提高对困难气道管理的认识。
案例二:重症肌无力患者的气道管理
总结词:紧急危险
详细描述:重症肌无力患者喉部肌肉无力,无法维持呼吸通畅,易发生 窒息。
解决方案:尽早使用机械通气,避免因长时间缺氧导致呼吸衰竭。
案例三:急性呼吸衰竭患者的气道管理
总结词:时间紧迫 详细描述:急性呼吸衰竭患者呼吸困难,需要紧急进行气管插管和机械通气。
困难气道管理指南2017

困难气道管理指南2017困难气道是指在气道管理中出现的难度较大的情况,如果没有得到妥善的处理,可能会对患者的生命造成严重威胁。
因此,对困难气道的管理是必须要掌握的关键技能之一。
下面我们就来详细介绍一下困难气道管理的指南。
一、风险评估与监测在处理困难气道之前,首先要进行风险评估,确定是否需要使用特殊的气道管理方法。
同时,还需要对患者进行密切的监测,观察是否出现呼吸急促、心率过快、烦躁不安等症状。
二、气道维持管理气道维持管理是处理困难气道的关键步骤。
根据患者的情况,可以选择以下方法来维持气道的通畅。
1.头后仰、下颌提起:这是最基本的气道管理方法,适用于大多数患者。
在患者的头部后仰的同时,下颌要向上提起,这样可以有效地扩张气道。
2.口咽通气道(OPA):如果头后仰、下颌提起不能达到理想的效果,可以使用OPA来维持气道的通畅。
在使用时,口咽通气道要插入到喉部,这样可以有效地防止舌头掉进喉咙。
3.气管插管:如果OPA不能维持气道的通畅,可以考虑使用气管插管。
在插入气管插管的过程中,要特别注意不要损伤到气管,同时还要确保插管到位。
三、紧急召唤呼吸道专家处理困难气道是一个非常紧急的过程,如果自己无法处理,一定要尽快召唤呼吸道专家。
呼吸道专家懂得如何快速而准确地处理困难气道,并且可以为患者提供最好的抢救措施。
四、维护患者的生命体征气道管理过程中,还要维护患者的生命体征。
在处理困难气道的过程中,患者可能会出现呼吸急促、心率过快、烦躁不安等症状,需要进行及时的干预。
此外,还要对患者进行血氧饱和度的监测,确保患者的氧气供应充足。
以上就是困难气道管理的完整指南。
在处理困难气道时,一定要冷静、迅速地处理问题,同时要密切关注患者的情况,做到及时的处理和管理。
困难气道管理指南专家组:困难气道管理指南
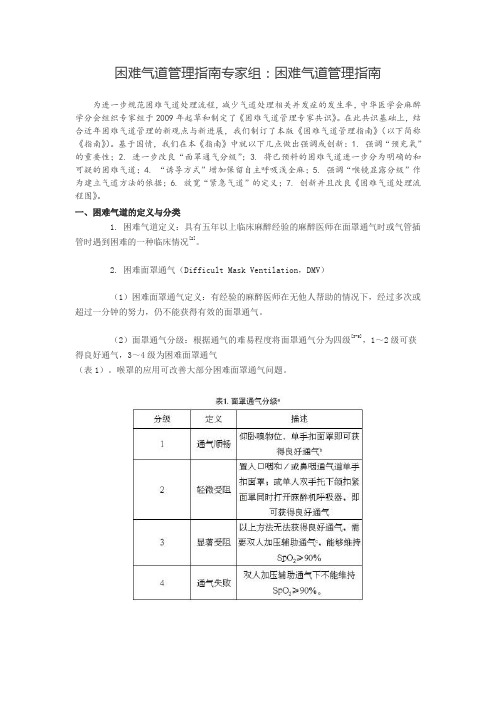
困难气道管理指南专家组:困难气道管理指南为进一步规范困难气道处理流程,减少气道处理相关并发症的发生率,中华医学会麻醉学分会组织专家组于2009年起草和制定了《困难气道管理专家共识》。
在此共识基础上,结合近年困难气道管理的新观点与新进展,我们制订了本版《困难气道管理指南》(以下简称《指南》)。
基于国情,我们在本《指南》中就以下几点做出强调或创新:1. 强调“预充氧”的重要性;2. 进一步改良“面罩通气分级”;3. 将已预料的困难气道进一步分为明确的和可疑的困难气道;4. “诱导方式”增加保留自主呼吸浅全麻;5. 强调“喉镜显露分级”作为建立气道方法的依据;6. 放宽“紧急气道”的定义;7. 创新并且改良《困难气道处理流程图》。
一、困难气道的定义与分类1. 困难气道定义:具有五年以上临床麻醉经验的麻醉医师在面罩通气时或气管插管时遇到困难的一种临床情况[2]。
2. 困难面罩通气(Difficult Mask Ventilation,DMV)(1)困难面罩通气定义:有经验的麻醉医师在无他人帮助的情况下,经过多次或超过一分钟的努力,仍不能获得有效的面罩通气。
(2)面罩通气分级:根据通气的难易程度将面罩通气分为四级[3-5],1~2级可获得良好通气,3~4级为困难面罩通气(表1)。
喉罩的应用可改善大部分困难面罩通气问题。
注:a. 该分级在Han.R与Kheterpal.S的通气分级基础上修改制定[3-6],1~2级通过三项中间指标(手握气囊的阻力、胸腹起伏和ETCO2波形测试)确定,3~4级以SpO2是否≥90%而定。
b. 良好通气是指排除面罩密封不严、过度漏气等因素,三次面罩正压通气的阻力适当(气道阻力≤20 cmH2O)、胸腹起伏良好、ETCO2波形规则。
c. 双人加压辅助通气是指在嗅物位下置入口咽和/或鼻咽通气道,由双人四手,用力托下颌扣面罩并加压通气。
3. 困难气管插管(Difficult Intubation,DI)(1)困难喉镜显露:直接喉镜经过三次以上努力仍不能看到声带的任何部分[2]。
困难气道管理指南

困难气道管理指南困难气道是指在气道管理过程中出现的各种难以预料的、或无法预防的困难情况,并且极度危险,可能导致氧合不足甚至死亡。
在许多紧急情况下,困难气道可能是造成死亡的主要原因之一。
气道管理是一个复杂的过程。
当气道不畅通,人体的各器官会失去氧气供应。
因此,通过采取有效的气道处理措施,可以使气道保持畅通,使患者得以快速恢复。
但是在实际操作中,气管插管和非气管插管的气道处理可以发生许多问题和困难。
例如:呼吸道阻塞、气道内物体的阻碍、气道分泌物的累积和气道外伤等。
这些问题都可能导致氧合不足的情况,甚至危及生命。
因此,如何进行有效的困难气道处理,是医疗工作者必须掌握的技能之一。
在此文章中,笔者将分享一些困难气道管理指南。
一、良好的气道评估在处理困难气道之前,首先要进行一次全面的气道评估。
评估需要注意的方面包括:清晰的视野,喉镜简易度,舌根前伸转动度,气道通畅度,颈椎曲度和呼气压等。
通过评估,可以有效地减轻气道梗阻,并预测气道风险。
二、选择合适的气道处理方法当气道异常时,需要采用一种适合患者情况的气道处理方法。
可以通过通气面罩、手动通气、支气管镜、喉镜和气管插管等方法维持气道通畅。
在选择处理方法时,需要考虑患者的呼吸状况、年龄、体重、怀孕状态、咳嗽、呕吐等因素。
选择错误的方法可能会危及生命。
三、专业技能与培训即使对于一个有经验的医生来说,对困难气道处理的操作也需要一定的技能和知识储备。
因此,医疗工作者应该定期接受针对困难气道管理的培训课程,更新最新的气道处理技术。
同时,通过模拟训练、模拟实施课程和线上学习等训练方式,可以通过模拟场景快速掌握气道处理的各种技巧。
这些技巧包括:口喉正确的绑扎和压迫位置、脊柱稳定和良好的气道控制等等。
四、团队合作和预防措施在进行气道管理时,医疗团队的重要性不容忽视。
一名单独的医生无法应对所有的情况,因此需要多个医务人员的协拍和协作。
在处理困难气道时,不仅需要配备合适的设备和器材,还需要建立应急反应队伍,以处理不可预测的情况。
困难气道管理指南

困难气道的评估
• 大约 90%以上的气管插管困难病人可以通过术前评估被发 现。
• 充分的术前气道评估是及时发现困难气道,降低未预料困 难气道发生的重要手段,也是正确处理困难气道,做好充 分准备的前提。
声门上通气工具
• 喉罩:置入成功率高,既 可改善通气,也可代替气 管插管维持气道通畅
• 插管型喉罩:可同时解决 困难通气与困难气道,但 受患者张口度限制
• 喉管:套囊封闭咽腔与食 管开口从而进行通气,置 入简便损伤较轻
非紧急有创工具与方法
• 逆行气管插管:适用于普通喉镜、喉罩、可视插管软镜等 插管失败,颈椎不稳、颌面外伤或解剖异常者可根据情况 选择使用。
体格检查
体格检查内容 上门齿的长度 自然状态下闭口史上下切牙的关系 下颌前伸时上下切牙的关系 张口度 改良的Mallampati分级 上腭的形状 下颌空间顺应性 甲颏距离 颈长 颈围 头颈活动度
体格检查
提示困难气道表现 较长 上切牙在下切牙之前 不能使下切牙至上切牙之前 少于3cm 大于2级 高拱形或非常窄 僵硬,弹性小或有肿物占位 小于3横指 短 粗 下颌不能接触胸壁,或不能颈神
非紧急无创工具与方法
• 分为三类 • 喉镜 • 经气管导管类 • 声门上通气工具
喉镜类
• 直接喉镜:镜片形状和尺寸 • 可视喉镜:
经气管导管类
• 管芯类:硬质管芯、可弯曲管芯及 探条
• 光棒:
• 可视管芯:如视可尼(Shikani)等, 结合科光棒和电子镜的优势
• 可视插管软镜:包括纤维支气管镜 和电子软镜,适合多种困难气道, 尤其是清醒镇静表面麻醉下的气管 插管,但一般不适合紧急气道,操 作需经一定的训练。
困难气道的管理

2.未预料的困难气道麻醉前评估未发现困难气道 时,不能排除困难气道的发生,且未预料到的困 难气道全麻诱导后更具危险性,因此麻醉医师应 该做到: 1)预防急症气道的发生,将快速诱导分两步给药 首先使患者意识消失,保留自主呼吸。 2)常规行通气试验测试是否能够实行控制性通气。 3)对能通气但显露和插管困难的患者选择非急症 气道工具。插管时间不大于1分钟,SpO2不低于 92%。
1)下列问题使得麻醉医师不能提 供适当的面罩通气 面罩密封不好 过度漏气 气体出入的阻力过大
2)面罩通气不足的体征: 看不到或不适当的胸部运动 听不到或不适当的呼吸音 听诊有严重梗阻的指征 紫绀 胃胀气或胃扩张 SpO2降低 没发现或不适当的呼气末二氧化碳ETCO2 肺量计监测不到呼出气流或呼出气流不足 以及与缺氧或高二氧化碳相关的血流动力学改变, 如:高血压、心动过速、心律失常等
定义
困难气道: 具有5年以上临床麻醉经验的麻醉 医师在面罩通气时遇到了困难(上 呼吸道梗阻),或气管插管时遇到 了困难,或两者兼有的一种临床情 况。
1、困难面罩通气(Difficult Mask Ventilation) 麻醉医师在无他人帮助的情况下不 能维持正常的氧和/或合适通气, 使面罩纯氧正压通气的患者无法维 持SpO2在92%以上。
Chandy手法第一步:最重要的是保证通气最佳,握住手柄沿矢状轴 旋转喉罩,使呼吸囊通气时阻力最小;
插管型喉罩(LMA-Fastrach)技术
Chandy手法第二步:在插管前轻轻提起喉罩(但不倾斜),使 之离开咽后壁,这样才能使气管导管更易平滑地进入气管.
视可尼喉镜在临床中的应用
困难气道管理指南
困难气道管理指南一、定义与分类1.困难气道:经过专业训练的有五年以上临床麻醉经验的麻醉科医师发生面罩通气困难或插管困难,或二者兼具的临床情况。
2.困难面罩通气(difficult mask ventilation,DMV):有经验的麻醉科医师在无他人帮助的情况下,经过多次或超过一分钟的努力,仍不能获得有效的面罩通气。
根据通气的难易程度将面罩通气分为四级,1~2级可获得良好通气,3~4级为困难面罩通气(表1)。
3.困难喉镜显露:直接喉镜经过三次以上努力仍不能看到声带的任何部分。
4.困难气管插管(difficult intubation,DI):无论存在或不存在气道病理改变,有经验的麻醉科医师气管插管均需要三次以上努力。
5.困难声门上通气工具(supraglottic airway device,SAD)置入和通气:无论是否存在气道病理改变,有经验的麻醉科医师SAD置入均需三次以上努力;或置入后,不能通气。
6.困难有创气道建立:定位困难或颈前有创气道建立困难,包括切开技术和穿刺技术。
7.根据有无困难面罩通气将困难气道又分为非紧急气道和紧急气道:(1)非紧急气道:仅有困难气管插管而无困难面罩通气。
患者能够维持满意的通气和氧合,能够允许有充分的时间考虑其它建立气道的方法。
(2)紧急气道:只要存在困难面罩通气,无论是否合并困难气管插管,均属紧急气道。
患者极易陷入缺氧状态,必须紧急建立气道。
其中少数患者“既不能插管也不能氧合(Can't Intubation, Can't Oxygenation. CICO)”,可导致气管切开、脑损伤和死亡等严重后果。
二、建立气道的工具和方法用于困难气道的工具和方法有百余种之多,我们推荐最常用和公认的几种。
将这些工具和方法分为处理非紧急气道和紧急气道的工具和方法。
处理非紧急气道的目标是无创,而处理紧急气道的目的是挽救生命。
麻醉科医师应遵循先无创后有创的原则建立气道。
困难气道气道管理指南
困难气道气道管理指南困难气道,即在进行机械通气或自主呼吸时出现气道阻塞或气道支撑不足,进而导致呼吸困难的状态。
困难气道发生时,及时进行气道管理是非常关键的,可以有效保障患者的呼吸功能并避免不必要的并发症。
本文将介绍困难气道的管理指南。
1.评估患者呼吸状态:当患者出现呼吸困难时,首先应对患者的呼吸状态进行评估。
观察患者的呼吸频率、呼吸深度、呼吸节律,同时检查气道是否通畅,有无喘息音或杂音等。
2.给予辅助吸气:当患者出现呼吸困难时,可借助辅助吸气设备来帮助患者顺利呼吸。
常见的辅助吸气设备有鼻导管、鼻咽通气管等。
3.保持呼吸道通畅:当患者的气道阻塞严重时,需立即采取紧急措施来保持呼吸道通畅。
首先要确保患者的头颈部处于适当的位置,如头后仰,以保持气道通畅。
同时可以采用手动扩张气道的方法,如扩张口腔,提拉颌部等。
4.气道吸引:当患者气道有分泌物或异物梗阻时,需进行气道吸引。
可以通过吸引器设备将气道分泌物吸除,保持气道的通畅。
在进行气道吸引时,需注意吸引的力度和时间,避免对患者的气道造成不必要的刺激。
5.气管插管:当患者出现呼吸困难且无法维持正常气道通畅时,可考虑进行气管插管。
气管插管需在专业人员的指导和监护下进行,以避免对患者的气道和生命造成损伤。
气管插管后需确保插管的位置准确并固定好,以保持气道通畅。
6.气道镜检查:当患者出现呼吸困难且原因不明时,可进行气道镜检查,以查明气道的情况。
气道镜检查可以帮助发现气道病变或异物梗阻等,并及时采取相应的处理措施。
7.高压吹气和正压通气:当气道痉挛或阻塞严重时,可进行高压吹气和正压通气的治疗。
高压吹气和正压通气可通过机械通气机实施,以提供充足的通气支持和改善患者的呼吸状态。
8.手术治疗:当患者的呼吸困难无法通过以上措施缓解时,可考虑进行手术治疗。
手术治疗可以包括气道扩张术、气道支架植入等,以改善气道的通畅性和稳定性。
在进行困难气道管理时,需重视患者的个体差异和情况的变化,根据患者的具体情况进行针对性的处理。
《困难气道的管理》课件
目录
CONTENTS
• 困难气道概述 • 困难气道的识别与评估 • 困难气道的管理策略 • 困难气道的管理技巧 • 困难气道管理的案例分析
01 困难气道概述
CHAPTER
困难气道的定义
困难气道
是指因各种原因导致的气道通畅 性差、气道管理难度增加的情况 。
常见原因
包括但不限于喉部病变、颈部肿 瘤、口腔颌面外伤、肥胖、老年 等。
呼吸机管理技巧
呼吸机模式选择
01
根据患者的具体情况和手术需求,选择适当的呼吸机模式,如
容量控制、压力控制等。
呼吸机参数设置
02
根据患者的生理指标和手术需求,设置适当的呼吸机参数,如
潮气量、呼吸频率、吸氧浓度等。
呼吸机监测
03
在手术过程中,密切监测患者的呼吸情况、血气分析结果和呼
吸机的运行状态,及时调整呼吸机参数和模式。
总结词
多学科协作
详细描述
对于复杂的气道问题,往往需要多学科协作,包括耳鼻喉科、呼吸科、麻醉科等 。多学科会诊可以提供更全面的诊断和治疗方案,提高困难气道管理的成功率。
Hale Waihona Puke 案例二:困难气道的管理策略
总结词
个体化方案
详细描述
针对不同的困难气道患者,需要制定个体化的管理方案。这需要根据患者的具体情况,选择合适的麻 醉方法、气道设备和技术。同时,要充分考虑患者的意愿和价值观,确保治疗决策符合患者的最佳利 益。
CHAPTER
预防措施
术前评估
对患者的气道状况进行全面评估 ,识别潜在困难气道风险。
麻醉诱导前的准备
确保有适当的设备和技术人员, 以便在紧急情况下进行紧急插管
困难气道处理快捷指南
的高年麻醉科医师和一名助手。对于未预料的困难气道,应 尽快请求帮助。 气道处理过程中要确保通气和氧合,在SpO2下降至90%前 及时面罩通气给氧。 气道操作要有微创意识,尽量避免演变为紧急气道。 插管失败后要避免同一个人采用同一种方法反复操作,应及 时更换思路和方法或更换人员和手法。三次以上未能插管成 功时取消手术也是必要的处理方法。
13版指南与03版指南对比
谢谢!!
1)非紧急气道:仅有困难气管插管而无困难面 罩通气的情况。 2)紧急气道:只要存在困难面罩通气,无论是 否合并困难气管插管,均为紧急气道。其中少 数病人“既不能插管也不能通气”,可危及生 命。
4.根据麻醉前的气道评估可将困难气道分为已 预料的困难气道和未预料的困难气道。
1)已预料的困难气道:包括明确的和可疑的困 难气道,前者包括明确困难气道史、严重面颈 部烧伤疤痕、重度阻塞性睡眠暂停综合征等, 后者为仅评估存在困难危险因素者。 2)未预料的困难气道:评估未发现困难气道危 险因素的病人,而于全麻诱导后发生困难气道 者。
紧急气道的处理
1)面罩通气发生困难时立即请求帮助,同 时行双人加压辅助通气
2)经双人加压辅助通气仍未获得良好通气 时,需尽快置入喉罩。 没有喉罩时,立即 由现场相对有经验的麻醉科医师尝试一次 插管(不可反复试),采用哪种方法取决 于操作者的优势技术、已备好的气道工具 及建立通气的紧迫性等
3)判断喉罩通气是否满意或气管插管是否 成功,失败者继续采用其他紧急无创方法, 如食管-气管联合导管、喉管等
紧急气道处理流程
紧急气道是指“只要存在困难面罩通气,无 论是否合并困难气管插管”的情况。其中少 数病人“既不能插管也不能通气”(CICV), 可危及生命。处理紧急气道的关键是及早诊 断和处理,诊断的关键在于对面罩通气分级 的准确判断。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
困难气道管理指南(2017)马武华邓晓明左明章(负责人)田鸣华震(共同执笔人)李娟冷玉芳易杰高学(共同执笔人)鲍红光中华医学会麻醉学分会专家组于2013年起草和制订了《困难气道管理指南》。
在此基础上,我们结合近几年来临床知识、技术以及实践的更新,分析汇总了目前最新文献、专家意见、会议评论以及临床数据,修订并整理了2017版《困难气道管理指南》(简称指南)。
临床情况是复杂多变的,任何指南均不能完全涵盖,也非绝对的标准;在临床应用中,应结合具体情况,酌情参考具体应用。
制定本指南的目的是指导气道管理者正确应对与管理临床中所遇到的困难气道,减少各种相关严重并发症的发生。
本指南适用于麻醉科医师或麻醉科医师指导下进行麻醉护理与气道管理的医务人员。
可应用于除婴幼儿以外的各年龄段的患者。
一、定义与分类1. 困难气道:经过专业训练的有五年以上临床麻醉经验的麻醉科医师发生面罩通气困难或插管困难,或二者兼具的临床情况。
2.困难面罩通气(difficult mask ventilation,DMV):有经验的麻醉科医师在无他人帮助的情况下,经过多次或超过一分钟的努力,仍不能获得有效的面罩通气。
根据通气的难易程度将面罩通气分为四级,1~2级可获得良好通气,3~4级为困难面罩通气(表1)。
3.困难喉镜显露:直接喉镜经过三次以上努力仍不能看到声带的任何部分。
4.困难气管插管(difficult intubation,DI):无论存在或不存在气道病理改变,有经验的麻醉科医师气管插管均需要三次以上努力。
5.困难声门上通气工具(supraglottic airway device,SAD)置入和通气:无论是否存在气道病理改变,有经验的麻醉科医师SAD置入均需三次以上努力;或置入后,不能通气。
6.困难有创气道建立:定位困难或颈前有创气道建立困难,包括切开技术和穿刺技术。
7.根据有无困难面罩通气将困难气道又分为非紧急气道和紧急气道:(1)非紧急气道:仅有困难气管插管而无困难面罩通气。
患者能够维持满意的通气和氧合,能够允许有充分的时间考虑其它建立气道的方法。
(2)紧急气道:只要存在困难面罩通气,无论是否合并困难气管插管,均属紧急气道。
患者极易陷入缺氧状态,必须紧急建立气道。
其中少数患者“既不能插管也不能氧合(Can't Intubation, Can't Oxygenation. CICO)”,可导致气管切开、脑损伤和死亡等严重后果。
二、建立气道的工具和方法用于困难气道的工具和方法有百余种之多,我们推荐最常用和公认的几种。
将这些工具和方法分为处理非紧急气道和紧急气道的工具和方法。
处理非紧急气道的目标是无创,而处理紧急气道的目的是挽救生命。
麻醉科医师应遵循先无创后有创的原则建立气道。
1.非紧急无创工具与方法主要分为喉镜、气管导管和声门上通气工具(SAD)三类。
(1)喉镜类:分为直接喉镜和可视喉镜。
A.直接喉镜:包括弯型镜片(Macintosh)和直型镜片(Miller)。
选择合适的尺寸类型非常重要,必要时需更换不同尺寸类型的镜片和不同型号的喉镜柄。
B.可视喉镜:包括Glidescope、McGrath、C-Mac、Tosight和UE可视喉镜等,不需要口、咽、喉三轴重叠,可有效改善声门显露,但一般需借助管芯,以防显露良好却插管失败。
(2)经气管导管类:包括管芯类、光棒、可视管芯、可视插管软镜四类。
A.管芯类:包括硬质管芯、可弯曲管芯以及插管探条(gum elastic bougie,GEB)。
需喉镜辅助,方法简便,可提高插管成功率。
B.光棒:如Lightwand等,利用颈前软组织透光以及气管位置比食管更表浅的特性。
优点是快速简便,可用于张口度小和头颈不能运动的患者。
C.可视管芯:如视可尼(Shikani)等,优点是结合了光棒和电子镜的优势,快捷可视。
D.可视插管软镜:包括纤维支气管镜和电子软镜。
此方法能适合多种困难气道的情况,尤其是清醒镇静表面麻醉下的气管插管,但一般不适合紧急气道,操作需经一定的训练。
(3)声门上通气工具(SAD):包括喉罩、插管型喉罩、喉管以及其它。
A.喉罩(laryngeal mask airway,LMA):包括一代喉罩和二点喉罩,一代喉罩(LMA-Classic)因其密封性差,且反流误吸风险高,在临床应用已越来越少。
二代喉罩为胃食道引流管型喉罩(双管喉罩),ProSeal喉罩(LMA-ProSeal)、Supreme喉罩(LMA-Supreme)和i-gel喉罩是应用最广泛的二代喉罩。
特点为置入成功率高,既可改善通气,也可代替气管插管维持气道。
B.插管型喉罩:常用的有Fastrach喉罩(LMA-Fastrach)、Cookgas喉罩(Cookgas air-Q)、Ambu喉罩(Ambu Aura-i)和鸣人插管型喉罩等。
插管型喉罩的优点是可同时解决困难通气与困难气管插管,插管成功率高,但受患者张口度限制。
C.喉管(laryngeal tube,LT):套囊封闭咽腔与食管开口从而进行通气,置入简便,损伤较轻。
D.其它:SLIPA等声门上工具,免充气型,置入成功率高。
(4)其它方法:经鼻盲探气管插管也是临床可行的气道处理方法,其优点是无需特殊设备,适用于张口困难或口咽腔手术需行经鼻气管插管者。
2.非紧急有创工具与方法(1)逆行气管插管:适用于普通喉镜、喉罩、可视插管软镜等插管失败,颈椎不稳、颌面外伤或解剖异常者可根据情况选择使用。
(2)气管切开术:使用气管切开术专用工具套装,创伤虽比手术切开小,但仍大于其他建立气道的方法且并发症较多,用时较长,只用于特定的患者,如喉肿瘤、上呼吸道巨大脓肿、气管食管上段破裂或穿孔以及其他建立气道方法失败又必须手术的病例。
3.紧急无创工具与方法发生紧急气道时要求迅速解决通气问题,保证患者的生命安全,为进一步建立气道和后续治疗创造条件。
常用的紧急无创气道工具和方法包括以下几种。
(1)双人加压辅助通气:在嗅物位下置入口咽和(或)鼻咽通气道,由双人四手,用力托下颌扣面罩并加压通气。
(2)再试一次气管插管:有研究报道77例无法通气的患者,58例喉镜显露分级I~Ⅱ级,采用直接喉镜3次以内完成气管插管,因此,首次插管失败后再试一次气管插管试仍然是可以考虑的方法,但应注意麻醉深度与肌松程度。
(3)喉罩(LMA):既可以用于非紧急气道,也可以用于紧急气道。
紧急情况下,应选择操作者最熟悉和最容易置入的喉罩。
(4)喉管(LT):同LMA一样,既可以用于非紧急气道,也可以用于紧急气道。
(5)食管-气管联合导管(esophageal-tracheal combitube):联合导管是一种双套囊和双管腔的导管,无论导管插入食管还是气管均可通气。
4.紧急有创工具与方法(1)环甲膜穿刺置管和经气管喷射通气(transtracheal jet ventilation,TTJV):用于声门上途径无法建立气道的紧急情况,喷射通气时必须保证患者的上呼吸道开放以确保气体可以排出。
(2)经环甲膜穿刺通气:采用环甲膜穿刺套件,导管直径为4mm,经环甲膜穿刺,可直接进行机械或手控通气。
(3)经环甲膜切开通气(简称手术刀技术):紧急气道处理流程中的最终解决方案。
操作虽然简便,但必须事先在模型上接受过训练才能迅速完成。
三、困难气道处理流程困难气道处理流程强调麻醉前对患者进行充分的气道评估,从而判断气道类型;再依据气道类型选择麻醉诱导方式;在充分预充氧合的基础上,适当的麻醉深度、充分的肌肉松弛、首选可视喉镜或最熟悉的工具以保证首次插管成功率的最大化;如插管失败则立即行面罩通气,如面罩通气失败则推荐使用二代SAD通气,如面罩或SAD可以保证患者氧合则需仔细思考如何让患者安全的完成手术;如患者处于“既不能插管又不能氧合”时则需果断建立紧急有创气道通气,最终确保患者安全。
按照困难气道处理流程图有目的、有准备、有步骤地预防和处理将显著增加患者的安全性(图1)。
(一)充分的气道评估核心内容:通过病史、体检和辅助检查进行充分的术前气道评估,关注患者发生反流的风险。
1.气道评估:充分的术前气道评估是及时发现困难气道,降低未预料困难气道发生的重要手段,也是正确处理困难气道,做好充分准备的前提。
(1)了解病史:术前访视患者,了解患者的一般情况、现病史及既往史,有助于困难气道的识别。
询问患者既往手术史以及是否有困难气道的发生是一种简便有效的方法,如果可以获取既往手术麻醉记录单,应注意气道管理方法以及是否有困难气道等特殊情况发生的记录。
研究发现,年龄(>55岁)、BMI>26 kg/m2、打鼾病史、蓄络腮胡和无牙是面罩通气困难的独立危险因素。
喉镜显露困难和插管困难与患者的下述特征有关:年龄(>55岁)、BMI>26 kg/m2、牙齿异常、睡眠呼吸暂停综合征和打鼾病史。
某些先天或后天的疾病,例如强直性脊柱炎、类风湿性关节炎、退化性骨关节炎、会厌炎、肢端肥大症、病态肥胖、声门下狭窄、甲状腺或扁桃体肿大、纵隔肿物、咽喉部肿瘤、咽部手术史、放疗史、烧伤、Klippel-Feil综合征、Goldenhar综合征、Turner综合征、Treacher-Collins综合征、Pierre Robin综合征和Down综合征同样也会影响喉镜显露和气管插管。
(2)体格检查:头颈部的解剖特点与困难气道发生密切相关,应通过体格检查来发现气道病理或解剖异常。
具体检查内容包括:上门齿的长度、自然状态下闭口时上下切牙的关系、下颌骨的发育和前伸能力、张口度、咽部结构分级(改良的Mallampati分级,表2)、上腭的形状、下颌空间顺应性、甲颏距离、颈长和颈围、头颈活动度、喉镜显露分级(表3)。
其中,Mallampati分级Ⅲ或Ⅳ级、下颌前伸能力受限、甲颏距离过短(<6 cm)等是面罩通气困难的独立危险因素(表4)。
(3)辅助检查:了解病史并进行体格检查后,对怀疑有困难气道的患者,可以使用辅助检查帮助诊断。
超声、X线、CT和MRI等有助于识别气管偏移、颈椎疾病等一部分先天或后天可以导致困难气道的疾病。
对于具有高危因素的可疑困难气道患者,推荐在清醒镇静表面麻醉下行可视喉镜或可视插管软镜等工具的检查与评估,明确喉镜显露分级。
辅助检查不常规应用于正常气道的评估,仅推荐用于怀疑或确定有困难气道的患者。
以上各种方法预测困难气道具有一定的特异性和敏感性,但单一方法还不能预测所有的困难气道,临床上应综合应用。
正确地评估气道,可以帮助麻醉科医师在麻醉和气道管理前更加明确的识别出更多的困难气道,以便做好充足的准备。
在评估患者气道的同时也必须要关注患者发生反流误吸的风险(包括饱胃状态、食管反流病史、胃排空延迟相关疾病等),以早期采取措施预防反流误吸的发生。
