慢性肾脏病定义及分期
慢性肾脏病的分期诊断与保肾治疗

选择依据:患者年龄 、病情严重程度、肾 功能状况、并发症情 况等
替代治疗的疗效和评价标准
疗效评估指标:包括血肌酐、尿素氮、尿蛋白等生化指标的变化
评价标准:包括患者症状改善情况、生活质量提高程度以及生存期的延长 等方面
替代治疗的意义:对于终末期肾病患者,替代治疗能够延长生存期、提高 生活质量
替代治疗的方法:包括血液透析、腹膜透析和肾移植等
YOUR LOGO
慢性肾脏病的分期 诊断与保肾治疗
作者:
时间:20XX-XX-XX
目录
01 添加标题
02
03
04
05
06
慢性肾脏病的 分期诊断
慢性肾脏病的 保肾治疗
慢性肾脏病的 预防和管理
慢性肾脏病的 药物治疗
慢性肾脏病的 替代治疗
PART 1
单击添加章节标题
PART 2
慢性肾脏病的分期诊断
慢性肾脏病的定义和分期
慢性肾脏病的替代治疗
替代治疗的概念和适用范围
概念:替代治疗是指使用人工肾脏或透析器来替代受损的肾脏功能,以维持生命的治疗方法。 适用范围:适用于慢性肾脏病患者,当肾脏功能严重受损,无法通过自身肾脏排除毒素和多余水分 时,需要采用替代治疗来维持生命。
替代治疗的方法和选择依据
治疗方法:血液透析 、腹膜透析、肾移植
药物治疗:使用降 压药、降脂药、抗 血小板聚集药等药 物进行治疗
Hale Waihona Puke 替代治疗:对于终 末期肾病患者,需 要进行透析或肾移 植等替代治疗
健康管理:定期进行 肾功能检查,控制好 血压、血糖等指标, 保持良好的生活习惯 和心态
保肾治疗的疗效和评价
保肾治疗的目的:保护肾脏功能,延缓病情进展 保肾治疗的疗效:改善临床症状,降低尿毒症风险 保肾治疗的评价标准:肾功能指标、生活质量、生存率等 保肾治疗的注意事项:遵循医嘱,定期复查,合理饮食与运动
慢性肾脏病的分期及防治

慢性肾脏病的分期及防治南昌大学第二附属医院肾内科330006涂卫平危志强慢性肾脏病 (chronic kidney diseases CKD)已逐渐成为危害人类健康的主要慢性非传染性疾病。
有关资料显示,我国CKD的患病率约9。
4%。
目前,慢性肾脏病在我国呈现“三高一低”的状态,即高发病率、高致残率、高医疗费、低知晓率。
因此,加速开展对慢性肾脏病的筛查和防治,已经成为不可忽视的公共卫生问题。
1.慢性肾脏病的定义和分期在美国肾脏病基金会(NKF)公布的K/DOQI有关CKD评估、分类和分层的临床实践指南中,提出了CKD及其分期的概念。
1。
1。
CKD的定义:慢性肾脏病(CKD)是指肾脏损害(kidney damage)或肾小球滤过率(GFR)低于60 ml/min/1。
73m2持续至少3个月;肾脏损害是指肾脏病理学检查异常,或肾损害的实验室检查指标(如血、尿成分或影像学检查)异常。
1.2。
CKD的分期及防治目标(见表1)。
表1. 美国KDOQI专家组对CKD分期方法的建议分期特征GFR水平防治目标-措施(ml/min/1。
73m2)1. 肾损害伴GFR正常或升高 90 CKD诊治;缓解症状;延缓CKD进展2 肾损害伴GFR轻度降低60-89 评估、延缓CKD进展降低CVD)患病危险;3 GFR中度降低30-59 减慢CKD进展;评估、治疗并发症4 GFR重度降低15-29 综合治疗;透析前准备5 ESRD(终末期肾病)<15 如出现尿毒症,需及时替代治疗**注:透析治疗的相对指征为GFR=8—10 ml/min,绝对指征为GFR < 6 ml/min;但对晚期糖尿病肾病,则透析治疗可适当提前至10—15 ml/min。
CKD的概念一经提出即受到了广泛关注,它将肾损害及GFR的水平作为CKD诊断、分期的重要依据,而淡化了基础疾病.CKD定义可以促进CKD的早期发现,并且根据GFR诊断CKD,进行病情程度分级,从而制定相应的防治计划。
慢性肾脏病定义及分期
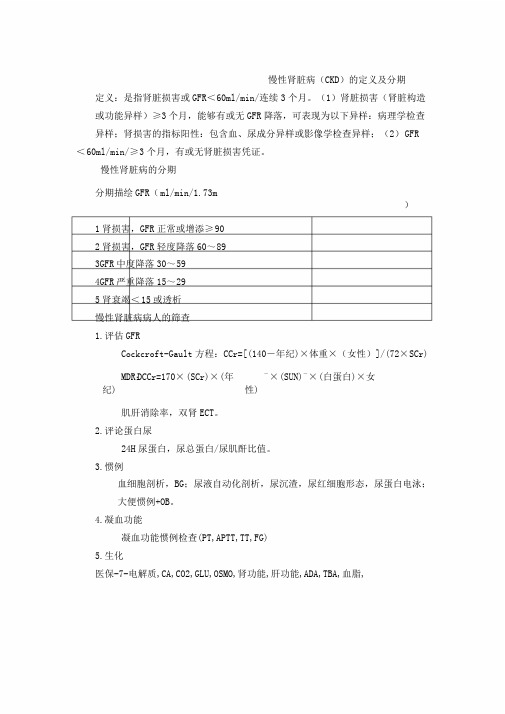
慢性肾脏病(CKD)的定义及分期定义:是指肾脏损害或GFR<60ml/min/连续3个月。
(1)肾脏损害(肾脏构造或功能异样)≥3个月,能够有或无GFR降落,可表现为以下异样:病理学检查异样;肾损害的指标阳性:包含血、尿成分异样或影像学检查异样;(2)GFR <60ml/min/≥3个月,有或无肾脏损害凭证。
慢性肾脏病的分期分期描绘GFR(ml/min/1.73m)1肾损害,GFR正常或增添≥902肾损害,GFR轻度降落60~893GFR中度降落30~594GFR严重降落15~295肾衰竭<15或透析慢性肾脏病病人的筛查1.评估GFRCockcroft-Gault方程:CCr=[(140-年纪)×体重×(女性)]/(72×SCr)MDR:DCCr=170×(SCr)×(年纪)-×(SUN)-×(白蛋白)×女性)肌肝消除率,双肾ECT。
2.评论蛋白尿24H尿蛋白,尿总蛋白/尿肌酐比值。
3.惯例血细胞剖析,BG;尿液自动化剖析,尿沉渣,尿红细胞形态,尿蛋白电泳;大便惯例+OB。
4.凝血功能凝血功能惯例检查(PT,APTT,TT,FG)5.生化医保-7-电解质,CA,CO2,GLU,OSMO,肾功能,肝功能,ADA,TBA,血脂,LPA,CK,LDH,P,MG;血清蛋白电泳;铁蛋白(FERRITIN)。
6.免疫HCVAb,梅毒挑选试验,乙肝三系定性,HBcAb-IGM,HIV-Ab。
ESR,类风湿因子(RF),C3,C4(ARRAY),抗链球菌溶血素O(ASO,)免疫球蛋白测定。
抗核抗系统列测定,ACA,AMA,ASMA,PANCA,CANCA抗,着丝点抗体测定。
7.肾小管功能血B2微球蛋白,尿B2微球蛋白,尿莫氏试验。
8.协助检查立位胸片(正位),惯例十二导心电图检测,肝胆脾脏胰脏彩超检查,双肾两侧输尿管膀胱(前列腺)彩超检查,心脏彩色多普勒超声、左心功能测定、室壁运动剖析。
慢性肾脏病PPT【71页】

肾性骨病
相当常见。在透析前患者中骨骼X线发现异常者约35%,而出现骨痛、行走 不便和自发性骨折者少见。早期诊断依靠骨活检,约90%发现异常。 高转化性骨病:纤维性骨炎
由于PTH↑引起→破骨细胞增多且体积增大,引起骨盐溶化,骨质重吸收 增加,骨的胶原基质破坏,代之以纤维组织,易发生肋骨骨折。X线检查 可见骨骼囊样缺损及骨质疏松。 低转化性骨病:骨软化症 无力型骨病 由于活性维生素D不足或铝中毒引起的骨组织钙化障碍,导致未钙化骨组 织过分堆积;成人以脊柱和骨盆表现最早且突出,可有骨骼变形。 透析相关性淀粉样变性骨病:只发生于透析多年以后,可能是由于β2-MG 淀粉样变沉积于骨所致,X线片在腕骨和股骨关有囊肿性变,可发生自发 性股骨颈骨折。
与钙结合→磷酸钙→沉积于软组织→血钙↓ 抑制活性维生素D3的产生 刺激PTH产生
• 继发性甲状旁腺功能亢进
• 肾性骨营养不良
内容
慢性肾脏病和慢性肾衰竭的定义及临床分期 病因和发病机制 临床表现 实验室和特殊检查 诊断 治疗
实验室和特殊检查
血常规和凝血功能检查:正细胞、正色素贫血;血白细 胞 数正常;血小板数正常、凝血时间正常;出血时间延长。
➢ 单纯GFR轻度下降(GFR 60~89 ml/min)而无肾损 害其他表现者,不能认为有明确CKD存在。
内容
慢性肾脏病和慢性肾衰竭的定义及临床分期 病因和发病机制 临床表现 实验室和特殊检查 诊断和鉴别诊断 治疗
病因
各种原因(原发和继发性肾小球病、梗阻性肾病、慢性间质性肾病、 肾血管疾病、先天性和遗传性肾脏病)引起肾脏损害和进行性恶化 均可导致慢性肾衰竭。
慢性肾衰竭的定义
慢性脑病(CKD)定义、诊断及分期

慢性脑病(CKD)定义、诊断及分期慢性肾脏疾病(CKD)的定义、诊断及分期1. 定义慢性肾脏疾病(Chronic Kidney Disease,CKD)是指由各种原因引起的肾脏结构和功能的慢性损害,持续时间超过3个月以上,导致肾脏无法有效执行其正常的排泄、调节体液、代谢产物和水盐平衡等功能的一组疾病。
2. 诊断标准CKD的诊断主要依据下列指标之一:- 肾小球滤过率(glomerular filtration rate,GFR)<60ml/min/1.73m^2,持续时间超过3个月,不论是否伴随肾脏损害的病理学改变。
- 肾脏损害的病理学改变(如肾小球或肾小管等)。
- 尿蛋白定量(尿白蛋白/肌酐比值>30mg/g)。
- 其他综合因素指示肾脏损害。
3. 分期CKD根据肾小球滤过率(GFR)的不同,分为以下5个分期:分期1:GFR ≥ 90ml/min/1.73m^2 (正常肾功能,但伴有肾脏损害)在此分期下,肾小球滤过率正常,但存在肾脏结构或功能的异常,如蛋白尿、肾盂肾炎等。
分期2:GFR 60-89ml/min/1.73m^2 (轻度肾功能损害)在此分期下,肾小球滤过率略有下降,可能伴有轻度尿蛋白。
分期3:GFR 30-59ml/min/1.73m^2 (中度肾功能损害)在此分期下,肾小球滤过率进一步下降,可以观察到明显尿蛋白增加,并出现贫血、高血压等并发症。
分期4:GFR 15-29ml/min/1.73m^2 (重度肾功能损害)在此分期下,肾小球滤过率显著减低,伴有明显的肾脏结构和功能异常,临床表现为贫血、高血压、骨代谢异常等。
分期5:GFR <15ml/min/1.73m^2 (肾功能衰竭)在此分期下,肾小球滤过率严重减低,肾脏功能几乎完全丧失,出现尿毒症症状,需要进行肾替代治疗,如血液透析、肾移植等。
结论慢性肾脏疾病(CKD)是一种由多种原因引起的肾脏结构和功能的持续性损害的疾病。
CKD的诊断依据主要是基于肾小球滤过率(GFR)、尿蛋白定量以及肾脏损害病理学改变等指标。
慢性肾脏病的分期与治疗方法

慢性肾脏病的分期与治疗方法慢性肾脏疾病(CKD)是一种由各种原因引起的、在较长时间内逐渐发展的肾功能损害。
根据国际肾脏病学会(ISN)和慢性肾脏病合作组织(KDIGO)制定的分类标准,CKD可分为五个阶段。
每个阶段基于肾小球滤过率(GFR)和尿蛋白排泄率(UACR),并具有不同的临床特点和治疗方案。
一、CKD分期1. CKD 1阶段:正常或略高GFR(≥90 ml/min/1.73㎡)、正常尿检,此时,患者可能无任何明显症状,但已存在肾脏组织结构或功能上的异常改变。
2. CKD 2阶段:轻度减少GFR(60-89 ml/min/1.73㎡)在此阶段,可能出现轻微水肿、少量尿流量改变等初始临床表现。
3. CKD 3 阶段:中度减少GFR (30-59 ml/min/1.73㎡)在这个阶段,肾小球滤过率的减少可能导致负荷状态下氮质合成物(尿素、肌酐)的积累,同时出现血钙、磷、酸碱平衡等方面的异常。
4. CKD 4阶段:重度减少GFR (15-29 ml/min/1.73㎡)这个阶段已经是慢性肾脏病进展比较严重的阶段。
患者可能出现明显水肿,由于尿毒症物质在体内积蓄,可能引发其他系统多器官损伤。
5. CKD 5阶段:末期肾衰竭<15 ml/min/1.73㎡或透析依赖在这个阶段,患者需接受肾替代治疗(透析或移植)以维持生命。
二、CKD治疗方法CKD早期阶段通常采取保守治疗策略,在进展到晚期才考虑透析或肾移植。
以下是常用的CKD治疗方法:1. 药物治疗:通过控制高血压和糖尿病等潜在原因来延缓CKD进展。
ACEI(血管紧张素转换酶抑制剂)和ARB(血管紧张素受体拮抗剂)可减轻高血压对肾脏的损害。
2. 饮食调控:限制摄入高盐、高蛋白食物,增加水果和蔬菜的摄入,可以减少肾脏负担,并延缓肾功能恶化。
适量限制磷酸盐、钾等物质的摄入也非常重要。
3. 控制尿毒症并发症:根据具体情况,可能需要用药来控制尿毒症相关的贫血、电解质紊乱及骨代谢异常等并发症。
慢性肾脏病-单病种

慢性肾功能不全中西医结合诊断治疗规范天津市南开医院肾脏内科凡符合慢性肾脏病3、4期患者均可以实施中西医结合治疗一、慢性肾脏病定义(2001年美国基金会K/DOQI指南)(一)肾脏损伤(肾脏结构或功能异常)≥3个月,可以有或无GFR下降,可以表现为下面任何一条:1. 病理学检查异常2. 肾损伤的指标:包括血、尿成分异常或影像学检查异常(二)GFR<60ml/min/1.73m2≥3个月,有或无肾脏损伤证据1. 慢性肾脏病的分期第1期肾小球滤过率(GFR)≥90-120 ml/min/1.73m2。
第2期GFR 60~89ml/min/1.73m2。
第3期GFR 30~59ml/min/1.73m2。
第4期GFR 15~29ml/min/1.73m2。
第5期GFR<15ml/min/1.73m2,或透析。
2. 主要症状本病多隐匿起病,可出现腰部酸痛、食欲不振、恶心、呕吐、头痛、倦怠、乏力或嗜睡、少尿或无尿,并可伴有出血倾向。
3. 主要体征面色晦暗或黧黑、高血压、水肿或胸腹水、贫血。
4. 实验室检查(1) 肾功能:血肌酐、血尿素氮升高,二氧化碳结合力下降,内生肌酐清除率< 60ml/min/1.73m2。
(2) 尿常规:可出现蛋白尿、血尿、管型尿或低比重尿。
(3) 血常规:不同程度的贫血。
(4) 电解质:高钾、低钙、高磷。
(5) B超:多数可见双肾明显缩小、肾脏皮质变薄。
5. 常见并发症(1) 肾性贫血:多种原因导致,影响患者生活质量,需综合治疗。
(2) 肾性骨营养不良:可表现为尿毒症性软骨病、骨质疏松症、纤维素性骨炎和1骨硬化症。
(3) 心血管系统:尿毒症性心包炎、心力衰竭及动脉粥样硬化。
(4) 消化系统:食欲不振、恶心、呕吐、消化性溃疡及消化道出血。
(5) 皮肤瘙痒、易发生感染、周围神经病变等。
二、西医治疗(一)原发病及诱因治疗积极治疗原发病,纠正使肾衰加重的可逆因素,引起肾衰加重的常见诱因包括感染、水电解质代谢紊乱、蛋白摄入过量、使用肾毒性药物、严重高血压等。
慢性肾脏病临床指南

GFR 下 降 的 原 因 包 括 素 食 、 一 侧 肾 切 除 、 血
容量减少、可引起肾脏灌注减少的系统性疾病
(如心衰、肝硬化等)。
11
2024/4/8
二、基本原理
慢性肾脏病及无肾脏病GFR下降的患者 中的高血压
高血压不包括于慢性肾脏病的定义或分期。然 而高血压是慢性肾脏病的常见原因及后果,高 血压是肾功能丢失的危险因素。对于有高血压 的患者应该仔细评价是否有慢性肾脏病,尤其 是那些GFR下降者。
25
2024/4/8
指南2 评价和治疗
治疗慢性肾脏病包括:
基础病治疗
处理合并症;
延缓肾功能丧失 预防和治疗心血管疾病;
防治肾功不全并发症 准备肾脏替代治疗;
肾脏替代治疗。
26
2024/4/8
指南2 评价和治疗
应为每个病人制定治疗方案
27
2024/4/8
指南2 评价和治疗
每次就医应复习用药方案以便于:
常/升高
进展降低CKD危险
因素
2 肾损害伴轻度
60-89
评估其进展
GFR下降
3 中度GFR下降
30-59
评估和治疗并发症
4 重度GFR下降
15-29
准备肾脏替代治疗
5 肾功能衰竭
<15(或者透析) 替代治疗(如尿毒症)
3
2024/4/8
为什么要提出新的分类?
目前尚无对慢性肾脏病各阶段分类的统一标准。 各教科书及杂志的分类模糊、重叠。本工作组 认为统一的定义可以便于更好地交流、教育和 研究。
33
2024/4/8
指南2 评价和治疗
疾病及并发症的严重性
慢性肾脏病可引起除GFR外其他肾功能改变,如滤过屏障、重 吸收一分泌功能、内分泌功能等。在大多数慢性肾脏病,其他肾 功能改变严重性与GFR下降相平行。GFR60~ 89mL/min/1.73m2的病人通常有高血压和其他器官系统异常的 实验室依据,一般无症状。GFR30~59mL/min/1.73m2的病人 有几个其他器官系统异常的实验室依据,但症状少。GFR15~ 29mL/min/1.73m2的病人有许多其他器官系统异常的实验室依 据,中毒病状。GFR<15mL/min/1.73m2的病人有许多症状和 其他器官系统异常的实验室依据,称之为“尿毒症综合征”。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
慢性肾脏病(CKD)的定义及分期
定义:是指肾脏损伤或GFR<60ml/min/1.73m2持续3个月。
(1)肾脏损伤(肾脏结构或功能异常)≥3个月,可以有或无GFR下降,可表现为下列异常:病理学检查异常;肾损伤的指标阳性:包括血、尿成分异常或影像学检查异常;(2)GFR<60ml/min/1.73m2≥3个月,有或无肾脏损伤证据。
慢性肾脏病病人的筛查
1.评估GFR
Cockcroft-Gault方程:CCr=[(140-年龄)×体重×(0.85女性)]/(72×SCr) MDRD:CCr=170×(SCr)0.999×(年龄)-0.176×(SUN)-0.17×(白蛋白)0.318×(0.762女性)
肌肝清除率,双肾ECT。
2.评价蛋白尿
24H尿蛋白,尿总蛋白/尿肌酐比值。
3.常规
血细胞分析,BG;尿液自动化分析,尿沉渣,尿红细胞形态,尿蛋白电泳;
大便常规+OB。
4.凝血功能
凝血功能常规检查(PT,APTT,TT,FG)
5.生化
医保-7-电解质,CA, CO2, GLU, OSMO, 肾功能, 肝功能, ADA ,TBA ,血脂, LPA, CK, LDH, P, MG;血清蛋白电泳;铁蛋白(FERRITIN)。
6.免疫
HCV Ab, 梅毒筛选试验, 乙肝三系定性,HBcAb-IGM, HIV-Ab。
ESR, 类风湿因子(RF),C3, C4(ARRAY),抗链球菌溶血素O(ASO),免疫球蛋白测定。
抗核抗体系列测定, ACA, AMA , ASMA, PANCA, CANCA, 抗着丝点抗体测定。
7.肾小管功能
血B2微球蛋白,尿B2微球蛋白,尿莫氏试验。
8.辅助检查
立位胸片(正位),常规十二导心电图检测,肝胆脾脏胰脏彩超检查,双肾双侧输尿管膀胱(前列腺)彩超检查,心脏彩色多普勒超声、左心功能测定、室壁运动分析。
9.骨质疏松方面
腰椎骨密度检查, 股骨骨密度检查,甲状旁腺素。
10.备选检查
超敏C反应蛋白(HSCRP),血液流变学,KUB+IVP,肾动脉彩超,左肾静脉胡桃夹现象彩超,肾脏CT,肾活检。
11.护理医嘱
测体重qd;测血压、脉搏bid~q8h;低盐低嘌呤饮食;保护双上肢,不打针,不抽血。
(专业文档是经验性极强的领域,无法思考和涵盖全面,素材和资料部分来自网络,供参考。
可复制、编制,期待你的好评与关注)。
