微小病变型肾病临床特征
肾病综合征的临床与病理

水 肿 Edema
最常见的临床表现
1. 低白蛋白血症→血浆胶体渗透压↓
NS病理生理(三)
2. 肾脏钠水潴留
低血容量 → 激活RAS 、交感神经、血管加压素系统 原发性肾脏钠水潴留:高容量病人也发生水肿
水肿可出现于低蛋白血症之前 ※
原发性FSGS类型
经典型 肾小球顶端型 塌陷型肾小球肾病
病变首先和主要累及近髓肾单位 EM:上皮细胞足突融合 病变区内皮细胞下和系膜区电子致密物沉积
塌陷型FSGS
病因 – HIV肾病 – 静脉吸毒相关肾病 – 原发性
肾病综合征各种病理类型的年龄分布
微小病变肾病
Minimal Change Glomerulopathy
流行病学
年龄:多见于幼儿
微小病变肾病
占同年龄NS比例:70-90%(儿童)
50% (青少年)
10-15%(成人)
老年人中有发病小高峰:25% 性别:无明显差异 种族:亚洲发病率偏高
监测尿量,避免损伤肾小管引起少尿和肾功能不全 (尿量<400ml/d时禁用低分子右旋糖苷)
关于输注白蛋白
原因:
一般治疗(三)
— 不主张长期大剂量输注
a. 输注的白蛋白在24~48h之内从尿中丢失
b. 输注的白蛋白可暂时升高血浆白蛋白水平,
抑制肝脏代偿合成能力,影响肾病综合征恢 复
c. 增加尿蛋白负荷,加重尿蛋白对肾脏的损伤 d. 感染血液传播性疾病
水肿减轻出现在血清蛋白增高之前 NS病人的RAS水平与正常人相当 ※※
※ Lancet ,1995, 346:148
肾病综合征的病理类型和临床特征
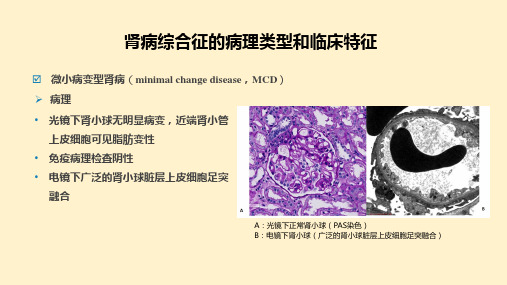
➢ 病理
• 光镜下可见肾小球系膜细胞和系膜基质 弥漫增生
• 免疫病理分为IgA肾病及非IgA系膜增生 性肾小球肾炎
• 电镜下显示系膜增生,在系膜区可见电 子致密物
A:光镜下肾小球系膜细胞和系膜基质弥漫增生(PAS染色) B:免疫荧光染色下肾小球(系膜区不连续的颗粒状荧光)
系膜增生性肾小球肾炎(mesangial proliferative glomerulonephritis) ➢ 临床特征 • 多有前驱感染 • 表现为肾病综合征,伴有血尿 • 多数病人对激素和细胞毒药物有良好的反应
局灶节段性肾小球硬化(focal segmental glomerulosclerosis,FSGS)
➢ 病理 • 光镜下可见病变呈局灶、节段分布,表现为受累节段的硬化(系膜基质增多、毛细血管闭
塞、球囊粘连等),相应的肾小管萎缩、肾间质纤维化 • 免疫荧光显示IgM和C3在肾小球受累节段呈团块状沉积 • 电镜下可见肾小球上皮细胞足突广泛融合、基底膜塌陷,系膜基质增多,电子致密物沉积
膜性肾病(membranous nephropathy) ➢ 临床特征 • 起病隐匿,部分病例可由微小病变型肾病转变而来 • 表现为肾病综合征、伴血尿,部分可见肉眼血尿 • 约半数病人有高血压,约30%有肾功能减退
系膜毛细血管性肾小球肾炎(membrano-proliferative glomerulonephritis)
➢ 病理
• 光镜:系膜细胞及基质弥漫重度增生,插入
肾小球基底膜(GBM)、内皮细胞之间,呈
“双轨征”
• 免疫荧光:IgG和C3颗粒状系膜区及毛细血
管壁沉积
• 电镜下系膜区和内皮下见电子致密物沉积
A:光镜下肾小球毛细血管袢呈“双轨征”(嗜银染色) B:电镜下系膜区和内皮下可见电子致密物沉积
微小病变型肾病

微小病变型肾病微小病变型肾病是一种常见的肾脏疾病,其特点是肾小球的轻微病变和尿蛋白量的增加。
本文将就微小病变型肾病的病因、症状、诊断和治疗等方面进行详细介绍。
一、病因微小病变型肾病是一种原因不明的疾病,目前认为可能与免疫系统异常有关。
免疫系统的异常会导致肾小球滤过膜的病理变化,从而引发肾病。
此外,感染、药物、肿瘤等因素也可能与微小病变型肾病的发生有一定关系。
二、症状微小病变型肾病的症状比较隐匿,常常表现为尿蛋白量的增加。
初期患者可能没有任何不适感,但通过尿液检查发现尿蛋白量升高。
随着病情进展,患者可能出现肿腿、全身水肿、血压升高等症状,并逐渐出现贫血、血尿等表现。
三、诊断诊断微小病变型肾病需要综合临床表现、病史、实验室检查以及肾脏组织病理学检查等进行判断。
常见的检查项目有尿常规检查、24小时尿蛋白定量、血肌酐测定、肾活检等。
四、治疗针对微小病变型肾病,治疗的关键是控制蛋白尿和保护肾功能。
常用的治疗方法包括以下几个方面:1. 药物治疗:常用的药物有ACEI(血管紧张素转换酶抑制剂)和ARB(血管紧张素受体拮抗剂),这类药物可以降低血压、减少蛋白尿,并对肾脏有保护作用。
2. 营养支持:合理的饮食对于微小病变型肾病患者的治疗很重要。
建议减少食盐的摄入,限制蛋白质的摄入量,并增加水果和蔬菜的摄入。
3. 控制病因:对于引起微小病变型肾病的潜在病因,如感染、药物等,应及时进行治疗或停用。
4. 对症治疗:针对肾功能不全、高血压、贫血等症状,可进行对症治疗,控制病情的进展。
五、预后微小病变型肾病的预后较为良好,但也有一部分患者可能会病情进展,最终发展为肾功能衰竭。
因此,在治疗过程中需要密切监测患者的肾功能、尿常规、血压等指标,及时调整治疗方案。
六、预防目前尚无针对微小病变型肾病的特效预防措施,但可通过合理饮食、增强锻炼、预防感染等方式降低发病风险。
综上所述,微小病变型肾病是一种常见的肾脏疾病,主要表现为肾小球的轻微病变和尿蛋白量的增加。
原发性NS

原发性NS(肾病综合征)的病理类型及其临床特征一、微小病变型肾病1、临床特点⏹儿童多见(80-90%),男>女,60岁后发病率↑⏹典型临床表现为NS⏹重度全身浮肿:胸水,腹水⏹一般无血尿,选择性蛋白尿⏹肾功能正常,血压正常,补体正常2、病理(1)光镜基本正常(2)免疫荧光阴性,无免疫复合物沉积(3)电镜上皮细胞足突融合、消失3、对治疗反应⏹激素治疗:90%敏感⏹复发率:高⏹预后:好,30-40%可自发缓解二、系膜增生性肾小球肾炎1、临床特点⏹发病率30%⏹青少年多见,有上感史⏹蛋白尿伴血尿、高血压⏹肾功能:正常或损害⏹IgAN:15%出现NS⏹非IgAN:50%出现NS2、病理(1)光镜系膜细胞增殖,系膜基质增生(2)免疫荧光⏹IgAN:以IgA或IgA为主的免疫复合物沉积于系膜区及毛细血管壁⏹非IgAN:IgM或IgG、C3沉积(3)电镜系膜区可见到电子致密物3、对治疗反应⏹激素治疗⏹轻症:敏感⏹重症:需加用细胞毒药物⏹细胞毒药物三、系膜毛细血管性肾小球肾炎1、临床特点⏹青状年,有感染病史,持续性低补体血症⏹蛋白尿伴血尿(肉眼血尿多见)⏹高血压明显⏹早期出现肾衰,肾功能持续进展⏹50-60%表现为NS2、病理(1)光镜系膜细胞和系膜基质弥漫重度增生,可插入到肾小球基底膜和内皮细胞之间,使毛细血管袢呈“双轨征”(2)免疫荧光系膜区、毛细血管壁IgG、C3颗粒样沉积(3)电镜系膜区、内皮下电子致密物沉积3、对治疗反应⏹治疗棘手⏹激素治疗:多无效⏹必须加用细胞毒药物⏹预后:差⏹数年内进展至慢性肾衰(CRF)⏹10年内进展至终末期肾衰(ESRD)四、膜型肾病1、临床特点⏹中老年多见,男>女⏹起病隐匿,高血压不常见⏹镜下血尿(30%),无症状性蛋白尿(20%)⏹肾病综合征(80%),病变进展缓慢⏹5~10年出现肾衰(50%),1/4自行缓解⏹极易发生血栓栓塞2、病理(1)光镜⏹弥漫性毛细血管壁增厚⏹早期: 肾小球基底膜上皮下均一性嗜复红颗粒沉积⏹进展期:基底膜钉突形成(2)免疫荧光沿毛细血管壁IgG、C3细颗粒状沉积(3)电镜上皮下电子致密物沉淀,足突融合、消失3、对治疗反应⏹自发缓解率:20-35%⏹进展:缓慢进展⏹激素+细胞毒药物治疗⏹早期缓解率60-70%⏹晚期缓解率↓五、局灶性节段性肾小球硬化1、临床⏹发病率5~10%⏹好发于青少年,男>女⏹血尿(75%)、非选择性蛋白尿⏹高血压(50%)、肾功能不全(30%)⏹6-10年进入肾衰2、病理(1)光镜硬化病变呈局灶、节段分布(2)免疫荧光IgM、C3团块状沉积(3)电镜足突融合、足突与GBM分离3、对治疗反应⏹激素治疗⏹1/3敏感,1/3依赖,1/3抵抗⏹延长激素治疗时间,↑缓解率⏹细胞毒药物⏹缓解率:低⏹复发。
肾病综合症的病理类型及临床特点

肾病综合症的病理类型及临床特点(一)微小病变肾病微小病变肾病好发于儿童(占儿童肾病综合征的80%左右),临床主要表现为突发的大量蛋白尿和低蛋白血症,可伴有高脂血症和水肿。
血尿和高血压少见。
60岁以上的患者中,高血压和肾功能损害较为多见。
本病的发病机制尚不清楚,可能与T细胞功能紊乱有关。
从微小病变肾病患者获得的T淋巴细胞体外培养可产生导致肾小球通透性增高的因子,将其注入动物体内会引起肾小球细胞足突广泛融合。
光镜下肾小球没有明显病变,近端肾小管上皮细胞可见脂肪变性。
免疫荧光阴性。
电镜下的特征性改变是肾小球脏层上皮细胞的足突融合。
本病大多数对激素治疗敏感(儿童约为93%,成人约80%),一般使用10-14天开始利尿,蛋白尿在数周内转阴,但容易复发。
长期反复发作或大量蛋白尿未能控制,则需注意病理类型的改变,如系膜增生性肾炎或局灶性节段性肾小球硬化。
此外,5%左右的儿童患者会表现为激素抵抗,应积极寻找抵抗的原因并调整治疗方案。
(二)系膜增生性肾小球肾炎系膜增生性肾小球肾炎是我国原发性肾病综合征中常见的病理类型,约占30%,显著高于欧美国家(约占l0%)。
本病好发于青少年,男性多见。
多数病人起病前有上呼吸道感染等前驱感染症状,部分病人起病隐匿。
临床主要表现为蛋白尿或(和)血尿,约30%表现为肾病综合征。
病理特征是光镜下可见系膜细胞和细胞外基质弥漫增生,可分为轻、中、重度。
根据免疫荧光结果可分为IgA肾病(单纯IgA或以IgA 沉积为主)和非IgA系膜增生性肾小球肾炎(以IgG或IgM沉积为主),常伴有C3的沉积,在肾小球系膜区或沿毛细血管壁呈颗粒状沉积。
电镜下可见系膜区有电子致密物沉积。
多数病人对激素和细胞毒药物有良好的反应,50%以上的病人经激素治疗后可获完全缓解。
其治疗效果与病理改变的轻重程度有关,病理改变轻者疗效较好,病理改变重者则疗效较差。
(三)局灶性节段性肾小球硬化局灶性节段性肾小球硬化以青少年多见,男性多于女性。
肾病综合征常见病理类型有哪些

肾病综合征常见病理类型有哪些肾病综合症,有原发性以及继发性之分,而我们都知道这种病理类型各不相同,所以面对这种情况,采取的治疗以及生活当中,需要注意的问题也是有不同的,那么下面我们来分析一下,肾病综合征的病理类型,只有科学地认识这些常识,了解他的差异和区别,才可以正确有效的治疗预防。
1.微小病变性肾病(MCN):光镜下肾小球基本正常,近曲小管上皮细胞脂肪变性,免疫荧光阴性是本病特征之一。
电镜下可见上皮细胞足突广泛融合,伴上皮细胞空泡变性,微绒毛形成,无电子致密物沉积。
本型多见于少年儿童,水肿常为首要临床表现,几乎所有病例均呈肾病综合征或大量蛋白尿,镜下血尿发生率低,不出现肉眼血尿。
本病对激素敏感,反复发作可转为局灶节段性肾小球硬化。
2.系膜增生性肾小球肾炎(MsPGN):光镜下早期以系膜细胞增生为主,后期系膜基质增多,肾小球所有小叶受累程度一致,依其增生程度可将其分为轻、中、重3度。
Masson染色有时于系膜区及副系膜区可见到嗜复红沉积物。
免疫荧光检查可将其分为IgA肾病及非IgA肾病。
前者以IgA沉积为主,常伴有C3沉积,后者以IgM或IgG沉积为主。
电镜于系膜区及内皮下可见到电子致密物。
本型肾病综合征多见于青少年,临床表现多样,血尿IgA肾病的发生率高于非IgA肾病。
3.局灶节段性肾小球硬化(FSGS):肾小球局灶性节段性损害,影响几个肾小球(即局灶损害)和肾小球的部分小叶(即节段损害),常从皮质深层近髓质部位肾小球开始,硬化部位通常与邻近的肾小囊壁粘连,玻璃样物质特征性地存在于受损毛细血管袢的内皮细胞下。
免疫荧光示局灶硬化处lgM和C3不规则、团块状或结节状沉积。
电镜可见大部分或全部肾小球广泛融合,内皮细胞下及系膜区有电子致密物沉积。
本病好发于青少年,男多于女,血尿发生率很高,并可见肉眼血尿,对糖皮质激素及细胞毒药物不敏感,小儿及对糖皮质激素治疗有反应者预后相对较好。
很多的疾病有不同的类型,但是有的时候它的一些症状是相似的,所以才会让人们在治疗的过程当中,产生混淆而耽误了科学的治疗时间,所以希望大家对这些常识,要有科学的认识和了解,尽量减少这种问题给自己产生的不利影响。
微小病变性肾小球病
微小病变性肾小球病微小病变性肾小球病(minimal change disease,MCD)是肾病综合征的一种常见类型,尤其好发于儿童,是一种具有独特组织学特征、临床表现和治疗反应的肾小球疾病。
光镜下肾小球基本正常,免疫荧光阴性,电镜下以足细胞足突弥漫融合为特点。
临床多表现为大量蛋白尿或肾病综合征,对激素治疗敏感。
MCD分为原发性和继发性两种类型,原发性MCD原因不明,继发性MCD多与非甾体类抗炎药及淋巴细胞增殖性疾病相关,极少数合并IgA肾病。
临床特点·1.流行病学:好发于儿童期,是儿童肾病综合征最常见病理类型,约占儿童肾病综合征的90%,在成人肾病综合征中仅占10%~15%,多数患者无诱因突然起病,部分患者于上呼吸道感染或过敏以后发病。
极少数激素抵抗性MCD可转化为局灶节段肾小球硬化或者二者伴发。
儿童MCD中,80%~90%的患儿小于6岁,平均年龄3岁;成人MCD可见于各个年龄段。
男性患儿明显多于女性患儿,成人性别差异不明显。
2.症状:肾病综合征表现:水肿,蛋白尿,低蛋白血症。
水肿轻重不一,但多数患者呈全身性高度水肿。
从颜面开始累及双下肢,胫骨前凹陷性水肿。
可有肉眼血尿,尿少,一过性高血压,口渴,烦躁等症状。
镜下观察·肾小球毛细血管袢轻度扩张,基底膜无增厚,血管袢开放,无硬化及新月体,近端肾小管上皮细胞水肿肾小球系膜轻度增生,近端肾小管上皮细胞水肿,其余无明显异常近端肾小管上皮细胞水肿,间质无明显炎症细胞浸润鉴别诊断·1弥漫轻度系膜增生性肾小球肾炎:临床上一般无大量蛋白尿,或仅有少量蛋白尿,多不表现为肾病综合征。
病理学上肾小球病变较轻,仅有轻度的系膜增生,无硬化,血管袢基底膜无增厚,无双轨、钉突等表现。
免疫病理示系膜区高强度的IgG、IgM、C3沉积。
电镜下系膜区有电子致密物,足细胞可节段融合而非弥漫融合。
2 IgM肾病:光镜下肾小球系膜细胞及基质增生,基底膜无明显病变。
微小病变性肾病诊断与治疗PPT
尿液检查:通 过尿液检查, 检测尿蛋白、
尿糖等指标
血液检查:通 过血液检查, 检测血肌酐、 血尿素氮等指
标
病理学检查: 通过病理学检 查,观察肾脏 组织病变情况
免疫学检查: 通过免疫学检 查,检测免疫 球蛋白、补体
等指标
新的治疗方法和药物
免疫抑制剂:如环磷酰胺、硫唑嘌呤等 激素治疗:如泼尼松、甲泼尼龙等 生物制剂:如利妥昔单抗、阿达木单抗等 细胞疗法:如干细胞移植、CAR-T细胞疗法等 基因治疗:如基因编辑、基因沉默等 传统中药:如黄芪、丹参等
遗传因素:研究发现,微小病变性肾病具有家族聚集性,可能与某 些基因突变有关。
环境因素:研究发现,某些环境因素,如感染、药物、重金属等, 可能诱发微小病变性肾病。
临床试验和案例报道
临床试验:正在进行中的临床试验,包括药物治疗、手术治疗等 案例报道:已发表的案例报道,包括成功治疗案例、失败治疗案例等 治疗效果:临床试验和案例报道的治疗效果,包括缓解率、复发率等 治疗方案:临床试验和案例报道的治疗方案,包括药物治疗、手术治疗等
病情监测和复查
定期监测血压、 血糖、血脂等指 标
定期复查尿常规、 肾功能、电解质 等指标
定期进行肾脏B超 检查,观察肾脏 形态和功能变化
定期进行肾活检, 了解肾脏病理变 化情况
心理护理和康复指导
心理支持:提供 心理支持和安慰, 帮助患者缓解焦 虑和抑郁情绪
健康教育:向患 者及其家属普及 疾病知识,提高 自我管理能力
生活方式调整: 指导患者调整生 活方式,如合理 饮食、适当运动 等
社会支持:鼓励 患者参与社交活 动,增强社会支 持,提高生活质 量
05
微小病变性肾病的研究 进展
新的诊断方法和技术
微小病变性肾病的症状有哪些?
微小病变性肾病的症状有哪些?常见症状:水肿、蛋白尿、低蛋白血症、高血压、低血压、血尿微小病变性肾病有哪些表现及如何诊断?儿童高峰年龄在2~6岁。
成人以30~40岁多见,60岁以上病人的肾病综合征中,微小病变性肾病的发生率也很高。
儿童中男性为女性2倍,成人男女比例基本相似。
约1/3病人病前可有上呼吸道或其他感染。
起病大多较急,典型病例首发症状多为明显的肾病综合征,占儿童肾病综合征的90%,成人的20%。
血压正常。
20%病人可见不同程度的镜下血尿,随着年龄增加,镜下血尿发生率也增加,特别在60岁以上的病人中,由于肾间质炎症纤维化和血管病变,镜下血尿的发生率更高。
但肉眼血尿罕见。
由于低血容量和肾灌注下降,约1/3病人首次就诊时可有肾小球滤过率下降。
尿沉淀物检查无细胞或管型。
在严重病例24小时尿蛋白可超过40g。
尿蛋白在儿童病人是典型的高选择性蛋白尿,主要包括白蛋白及极少量高分子量蛋白如IgG、α2-巨球蛋白、C3,成人则表现不一,60岁以上的老年病人的微小病变性肾病可表现为非选择性蛋白尿,且常伴有高血压和肾小球滤过率下降。
近年发现分子量88000的转铁蛋白,由于它的球型结构特征,也随白蛋白漏到肾小管液中,在pH为4.5~5.5的尿液中,转铁蛋白中铁会游离到肾小管液中,Fe3+可产生许多氧自由基损伤肾间质小管,且Fe3+也可直接损伤肾小管和间质。
尿中无纤维蛋白裂解产物及C3。
血中补体成分正常,但可有C1q轻度下降。
发作期IgG浓度一般很低,而IgM则在发作期及缓解期均轻度增高。
微小病变肾病中组织相容性抗原HLA-B12明显多见,提示本病可能与遗传有一定关系。
抗“O”抗体滴度常明显下降。
微小病变性肾病应注意除外合并的何杰金病。
另外,在非类固醇消炎药过敏产生的肾病综合征,组织学可类似微小病变肾病,但通常伴有间质性肾炎和肾功能减退。
在极少见情况下,急性肾功能衰竭可在无明显低血容量时发生。
微小病变肾病 (MCD)---PPT精品课件
何流
定义特征
• 微小病变肾病(minimal change disease,MCD)又称微小病变性肾小球 病(minimal change glomerulopathy)
• 肾病综合征 • 光镜:肾小球结构大致正常 • 电镜:足细胞足突广泛消失为特点
发病率
多见于儿童及青少年,约占10岁以内儿童肾病综合征70%~90%,成人肾病综合征10%~30%, 中年为低谷,老年略有上升。 儿童患者男性多于女性,约2:1;成人性别接近。
水平蛋白尿(高选择性白蛋白尿)的形成有关; 足细胞也发生结构性变化,不但出现广泛足突消失,而且,有发现足突用于附着在肾小球基
底膜上的蛋白—dystroglycan,在发病时明显减少,缓解后恢复; 还有人发现微小病变肾病患者残留的足突间的裂隙膜明显减少,可能是参与蛋白尿形成的机
制之一
临床表现
①突然起病,表现为肾病综合征,一般水肿明显,血尿不突出。血压大多正常,成人患者高血 压较多见。 ②并发症:感染、电解质紊乱(低钠血症、低钙血症、高钾血症)、血栓、栓塞、营养不良、 内分泌功能紊乱(甲状腺功能低下)及急性肾衰竭。 ③大多数患者肾功能正常,约30%患者可有轻微的eGFR下降和SCr升高。
肾脏病理
电镜
• 透射电镜 • EP:脏层上皮细胞 • CAP:毛细血管腔 • 红色箭头:脏层上皮细胞(足细
胞)的足突弥漫性融合
肾脏病理
电镜
• 红色箭头:肾小球脏层上皮细胞 (足细胞)的足突出现弥漫性融 合
病因
吉兰-巴雷综合征(Guillain-Barre syndrome,GBS)
1.原发性微小病变肾病
临床表现为急性对称性弛缓性肢体瘫痪。
锂、金制剂、甲巯咪唑等
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
膜性肾病临床特征
好发于中老年 80%表现为NS,30%可伴镜下血尿,一般无肉眼血尿 本病极易发生血栓,栓塞并发症,肾静脉血栓可高达
40%-50% 约20%-35%病例可自发缓解 约60%-70%早期患者治疗可达缓解,后期病理加重,疗
效较差
光镜观察 左:足细胞明显增生,呈假新月体(PASM, ×200) 右:肾小球节段硬化(Masson, ×200)
原发病导致的水钠潴留引起。
(四)高脂血症
肾病综合症时脂代谢异常的特点为血浆中几乎 各种脂蛋白成分均增加,血浆总胆固醇(Ch) 和低密度脂蛋白胆固醇(LDL-Ch)明显升高, 甘油三酯(TG)和极低密度脂蛋白胆固醇 (VLDL-Ch)升高。
主要原因是肝脂蛋白合成的增加和外周利用及 分解减少, 现认为后者可能更为重要。
3. 程度不等的水肿
4. 常伴高脂血症
病因
肾
原发性
病
由多种不同病理类型
综
合 征
继发性
的肾小球疾病引起
分 类
儿童
青少年
中老年
原 微小病变型肾病 系膜增生性肾小球肾炎
膜性肾病
发
系膜毛细血管性肾小球肾炎
性
局灶节段性肾小球硬化
过敏性紫癜性肾炎 系统性红斑狼疮
糖尿病肾病
继 乙肝病毒相关性肾 过敏性紫癜性肾炎
①血清HBV抗原阳性;②患肾小球肾炎,并可除外狼疮 性肾炎等继发性肾小球肾炎;③肾活检切片中找到HBV 抗原
4、糖尿病肾病:糖尿病病史及特征性眼底改变
5、肾淀粉样变性:好发于中老年,肾淀粉样变性是全身多
器官受累的一部分,主要累及肾脏、肝和脾等器官。常需 肾活检确诊
6、骨髓瘤性肾病:好发于中老年男性,有多发性骨髓瘤的
局灶节段性肾小球硬化临床特征
好发于青少年 部分病例可由微小病变型肾病转变而来 隐匿起病,确诊时约50%有高血压,30%有肾功能减退,
部分伴肾性糖尿,氨基酸尿及磷酸盐尿等近曲小管功能 障碍 对抑制免疫与炎症的治疗反应慢,半数疗效不佳,逐渐进 展至肾功能衰竭 30%-50%经治疗可能达临床缓解
基酸的动物蛋白)饮食 5. 少进富含饱和脂肪酸(动物油脂)的饮食,而多吃富含
多聚不饱和脂肪酸(如植物油、鱼油) 6. 进食富含可溶性纤维(如燕麦、米糠及豆类)的饮食
肾淀粉样变性
小球肾炎
发 系统性红斑狼疮 乙肝病毒相关性肾小球肾炎 骨髓瘤性肾病
性
淋巴瘤或实体肿瘤
性肾病Байду номын сангаас
(一)大量蛋白尿
肾小球滤过膜
分子屏障
受损
电荷屏障
血浆蛋白的通透性↑ 原尿中蛋白含量增多 远超过近曲小管回吸收量
大量蛋白尿
(二)低蛋白血症
尿液中大量丢失血浆白蛋白;蛋白分解代谢增 加;消化道粘膜水肿,食欲减退,蛋白摄入不 足。
特征性临床表现,如骨痛、血清单株球蛋白增高、蛋白电 泳M带及尿本周蛋白阳性,骨髓象原始、幼稚浆细胞异常 增生
(一)一般治疗
1. 有严重水肿、低白蛋白血症者需卧床休息 2. 水肿消失、一般情况好转后,可起床活动 3. 水肿时应低盐(<3g/d)饮食 4. 正常量0.8~1.0g/(kg·d)的优质蛋白(富含必需氨
肾病综合征
( Nephrotic Syndrome,NS)
讲授主要内容
概述 病因 病理生理 病理类型及临床特征 并发症 诊断与鉴别诊断 治疗
概述
是各种肾脏疾病,主要是肾小球疾病所致的临 床综合征,特征性的临床表现:
1. 大量蛋白尿(≥3.5g/d) 2. 低血浆白蛋白(Alb<30g/L)
诊断必需
激素结合蛋白丢失导致内分泌和代谢紊乱,如 血钙和VD水平受到影响,产生骨病等。
免疫球蛋白丢失等引起患者易患感染。 抗凝及纤溶因子丢失等导致患者高凝,深静脉
血栓形成。
(三)水肿
低白蛋白血症引起血浆胶体渗透压下降, 水分从血管腔进入组织间隙。
高盐饮食或输入大量生理盐水。 也有学者认为可能是RAS系统激活或肾脏
并发症
(一)感 染病因,部位,后果 (二)血栓、栓塞并发症病因,部位,后果
(4、三)蛋急白性质肾及衰脂竭肪机制代,后谢果 紊乱
(四)蛋白质及脂肪代谢紊乱后果
诊断标准:
(1)尿蛋白大于3.5g/d (2)血浆白蛋白低于30g/L (3)水肿 (4)血脂升高 其中(1)(2)两项为诊断所必需
诊断包括三方面:
2. 男性多于女性,好发于儿童,成人发病率较低,老年人发 病率又呈增高趋势
3. 约30%~40%病例可能在发病后数月内自发缓解 4. 90%病例对糖皮质激素治疗敏感,最终可达临床完全缓解,
但复发率高达60% 5. 成人治疗缓解率和缓解后复发率均较儿童低
光镜肾小球系膜细胞和基质轻度增生(Masson,×200)
微小病变型肾病 病理
光镜:肾小球基本正常,近曲小管上皮细胞可见 脂肪变性
免疫病理:阴性 电镜:广泛肾小球脏层上皮细胞足突融合
光镜肾小球基底膜空泡变性,袢腔开放良好(Masson, ×400)
电镜观察 左:正常肾小球足突 右:肾小球足突广泛融合
微小病变型肾病临床特征
1. 此型约占儿童原发性NS的80%~90%,成人原发性NS的 20%~25%
确诊NS 确认病因 除外继发性NS及遗传性疾病, 肾活检 判定有无并发症
需进行鉴别诊断的继发性NS病因有:
1、过敏性紫癜肾炎:好发于青少年,典型皮疹有助于鉴别
诊断
2、系统性红斑狼疮:好发于青少年和中年女性,依据多系
统受损的临床表现和免疫学检查可检出多种自身抗体, 一般不难明确诊断
3、乙型肝炎病毒相关性肾炎:国内依据以下三点进行诊断:
系膜毛细血管性肾小球肾炎临床特征
原发性NS中占10%,好发于青壮年. 几乎均伴血尿,少数伴发作性肉眼血尿 50%-70%病例血清C3持续降低 肾功能损害,高血压及贫血出现早,病情多持续进展,发病
10年后约50%进展至慢性肾衰竭 糖皮质激素及细胞毒药物治疗可能仅对部分儿童有效,
成人疗效差
光镜观察 左:钉突结构形成(PASM,×400) 右:上皮下噬复红蛋白沉积(Masson,×400)
系膜增生性肾小球肾炎临床特征
可分为IgA肾病及非IgA系膜增生性肾小球肾炎 在我国发病率很高,原发性NS中占30% 可有前驱感染如上呼吸道或肠道感染,可伴血尿,高血压
及肾功能不全. 对药物反应与病理改变轻重相关,轻者疗效好,重者疗效
差.
光镜系膜细胞增生插入,肾小球呈分叶状(PASM,×200)
