脊髓损伤的病理变化
脊髓损伤课件PPT

第6—9胸髓损伤,腹直肌上部末损害, 脐孔被牵拉向上。
第10胸髓损伤,腹直肌下部功能存在, 腹壁反射上、中部存在。
第12胸髓损伤,全部腹肌功能良好,腹 壁反射存在,而提睾反射消失,下肢呈 痉挛性瘫痪。
三、腰髓损伤
多为第10、1l胸椎骨折脱位的并发症。 伤后下肢运动与感觉完全或部分消失, 呈痉挛性瘫痪。膝、躁反射亢进,初伤 二便不通,久则形成反射性排尿。第一 腰髓损伤,下肢运动、感觉全部消失。
颈髓横断后,大部分交感神经作用消失, 损伤平面以下无出汗功能,体温失调, 随气温升降,夏有高热,冬有低温,及 二便不通等功能障碍。
二、胸髓损伤
下肢呈痉挛性瘫痪,膝、踝反射亢进, 感觉消失平面高达腋窝、低者达腹股沟, 二便不知,初为不通,后为失禁。
第1-5胸髓节段损伤,肋间肌尚能保留活 动,常发生姿势性低血压,由平卧位搬 起时可突然发生晕厥。
1.感觉
包括触觉、痛觉、温度觉、震动觉、关 节位置感觉、两点分辨觉等。
检查后按感觉改变区域及程度详细用图 纸记录。每周观察记录1—2次并动态观 察。一定区域感觉消失、减退或过敏均 表示一定节段的脊髓或神经根遭受损伤。
肚脐可为胸9-胸l0的分界,腹股沟为胸12 与腰1的分界,股中部为腰2股下l/3及 膝前为腰3,胫前内至内踝为腰4,胫前 外至足背跖趾为腰5,腓侧外后,足外缘 及足底为骶1,小腿后正中及股后为骶2, 会阴部及骶骨后区为骶3-5。会阴区的检 查不可忽略,下肢感觉丧失,但会阴区
脊髓损伤
脊髓损伤(Spinal cord injury)是脊椎骨折 与脱位最严重的并发症,脊柱各部位骨 折与脱位均可并发脊髓损伤,但以胸腰 段最为多见,约占半数以上。
临床多见于成人,儿童脊髓损伤较为少 见。
脊髓损伤临床表现与诊断定位

脊髓损伤临床表现与诊断定位一、脊髓震荡与脊髓休克:1、脊髓震荡:脊髓损伤后出现短暂性功能抑制状态。
大体病理无明显器质性改变,显微镜下仅有少许水肿,神经细胞和神经纤维未见破坏现象。
临床表现为受伤后损伤平面以下立即出现迟缓性瘫痪,经过数小时至两天,脊髓功能即开始恢复,且日后不留任何神经系统的后遗症。
2、脊髓休克:脊髓遭受严重创伤和病理损害时即可发生功能的暂时性完全抑制,临床表现以迟缓性瘫痪为特征,各种脊髓反射包括病理反射消失及二便功能均丧失。
其全身性改变,主要可有低血压或心排出量降低,心动过缓,体温降低及呼吸功能障碍等。
脊髓休克在伤后立即发生,可持续数小时至数周。
儿童一般持续3-4天,成人多为3-6周。
脊髓损伤部位越低,其持续时间越短。
如腰、骶段脊髓休克期一般小于24小时。
出现球海绵体反射或肛门反射或足底跖反射是脊髓休克结束的标志。
脊髓休克期结束后,如果损伤平面以下仍然无运动和感觉,说明是完全性脊髓损伤。
二、脊髓损伤的纵向定位:从运动、感觉、反射和植物神经功能障碍的平面来判断损伤的节段。
(一)、颈脊髓损伤:1、第一、二脊髓损伤:病人多数立即死亡,能到医院就诊者只有下列神经病学改变:① 运动改变:第一、二颈神经发出纤维支配肩胛舌骨肌、胸骨舌骨肌和胸骨甲状肌,当其受伤时,会影响这些肌肉功能。
② 感觉改变:第一、二颈神经的前支参与构成枕大神经、枕小神经及耳大神经。
当寰枢推骨折、脱位、齿状突骨折时,病人可感到耳部及枕部疼痛、麻木。
检查时可发现有局部痛觉过敏或减退。
2.第三颈脊髓损伤:该部位的脊髓支配膈肌及肋间肌,损伤后不能进行自主呼吸,伤员多于受伤后立即死亡。
常见的损伤原因为绞刑骨折,即第二至第三颈椎脱位,第二颈椎双侧椎弓骨折。
这种骨折脱位亦可因上部颈椎于过伸位受伤引起。
3.第四颈脊髓损伤:(1) 运动改变:病人为完全性四肢瘫痪。
膈肌受第三至第五颈神经支配,第四颈脊髓节段损伤后,创伤性反应也往往波及到第三颈神经,故病人的自主呼吸丧失。
脊髓损伤讲课PPT课件

案例二
总结词
细心护理,家庭支持
详细描述
老年女性患者因颈椎病导致的慢性脊髓损伤,通过长期的家庭护理和康复训练,改善了生活质量,减轻了家庭负 担。
案例三:儿童患者脊髓损伤的预防与早期干预
总结词
预防为主,早期干预
详细描述
儿童患者因脊髓肿瘤导致的损伤,通过早期发现和干预,避免了病情恶化,保护了神经功能,为孩子 的成长奠定了基础。
心理调适
帮助患者调整心态,适应身体变化, 提高他们的生活质量和社会适应能 力。
05
脊髓损伤的研究进展
新药研发进展
神经保护剂
研究新的神经保护剂,以减少脊 髓损伤后的神经元死亡,促进神
经再生和功能恢复。
细胞因子治疗
利用细胞因子调节免疫反应和炎 症反应,减轻脊髓损伤后的继发
性损伤。
基因治疗
通过基因工程技术,将具有治疗 作用的基因导入受损的脊髓组织,
职业治疗
通过职业疗法,帮助脊髓损伤患者进行日常生活活动和职业能力的 训练。
心理治疗
针对脊髓损伤患者的心理问题,进行心理疏导和支持,提高患者的 生活质量。
06
脊髓损伤的案例分析
案例一
总结词
积极治疗,科学康复
详细描述
青年男性患者因车祸导致急性脊髓损伤,经过及时的手术治疗和康复训练,逐渐 恢复行走和部分上肢功能,回归正常生活和工作。
日常护理
指导患者进行日常生活护 理,如饮食、清洁、排泄 等,保持身体卫生。
预防并发症
关注脊髓损伤患者可能出 现的并发症,如褥疮、泌 尿系统感染等,采取措施 预防和及时处理。
康复训练指导
运动康复
根据患者的具体情况,制定个性 化的运动康复计划,包括物理治
(完整word版)脊髓损伤的病理变化

脊髓损伤的病理变化
1.脊髓震荡:脊髓受损伤之后短暂的传导及反射功能遭到抑制,是可逆性的生理性紊乱。
无肉眼及显微镜下可见的病理改变。
2.脊髓挫裂伤:其损伤程度可有所不同。
轻者有挫伤改变,但软膜保存完好,叫脊髓挫伤;重者脊髓软膜和脊髓都有不同程度的破裂、出血及坏死,称脊髓裂伤,甚至有脊髓断裂。
3.椎管内出血:椎管内有出血,包括硬膜外、硬膜下、蛛网膜下腔及脊髓内。
血块可迫脊髓引起坏死。
4.脊髓缺血:当颈椎过伸或脱位时可使椎动脉牵拉,引起脊髓供血障碍、缺血缺氧、坏死。
血管本身受损、压迫也可产生同样现象。
5.脊髓中央灰质出血性坏死:是一种特殊而又严重的继发性脊髓损伤,可在伤后立即发生,并成为不断发展的脊髓自体溶解过程。
在伤后数小时和数天,受力点附近的脊髓中央管周围和前角区域出现许多点状出血,并逐渐向上下节段及断面周围扩展,有时可遍及整个脊髓,但脊髓表面的白质区较少出现这种出血。
脊髓坏死、水肿,各种神经组织成分被破坏。
整个病理过程在2~3天达到高峰,2周后逐渐出现神经组织损伤后的修复征象。
脊髓损伤动物实验研究发现,脊髓受损后,有大量的儿茶酚胺类神经递质积储及释放,包括去甲肾上腺素、多巴胺及肾上腺素等,使脊髓局部平滑肌受体处的浓度达到中毒的程度,有微血管痉挛、血栓形成及栓塞,微血管通透性增加,小静脉破裂。
脊髓损伤

1、脊髓损伤在脊髓休克期间表现为受伤平面以下出现驰缓性瘫痪,运动、反射及括约肌功能丧失,有感觉丧失平面及大小便不能口头,2-4周后逐渐演变成痉挛性瘫痪,表现为肌张力增高,腱反射亢进,并出现病理性椎体束征,胸端脊髓损伤表现为截瘫,颈段脊髓损伤则表现为四肢瘫,上颈椎损伤的四肢瘫均为痉挛性瘫痪,下颈椎损伤的四肢瘫由于脊髓颈膨大部位和神经根的毁损,上肢表现为驰缓性瘫痪,下肢仍以痉挛性瘫痪。
脊髓半切综合征:又名Brown-Sequard征。
损伤平面以下同侧的躯干及肢体的运动及深感觉消失,对侧肢体痛觉和温觉消失。
脊髓前综合症:颈脊髓前方受压严重,有时可引起脊髓前中央动脉闭塞,出现四肢瘫痪,下肢瘫痪重于上肢瘫痪,但下肢和会阴部仍保持位臵觉和深感觉,有时甚至还保留有浅感觉。
脊髓中央管周围综合症多数发生于颈椎过伸性损伤。
颈椎管因颈椎过伸而发生急剧溶剂变化,脊髓受皱褶黄韧带、椎间盘或骨刺的前后挤压,使脊髓中央管周围的传导束受到损伤,表现为损伤平面以下的四肢瘫,上肢于下肢,没有感觉分离,预后差。
2、脊髓圆锥损伤正常人脊髓终止于第1腰椎体的下缘,因此第1腰椎骨折可发生脊髓圆锥损伤,表现为会阴部皮肤鞍状感觉缺失,括约肌功能丧失致大小便不能控制和性功能障碍,两下肢的感觉和运动仍保留正常。
3、马尾神经损伤马尾神经起自第2腰椎的骶脊髓,一般终止于第1骶椎下缘,马尾神经损伤很少为完全性的。
表现为损伤平面以下驰缓性瘫痪,有感觉及运动功能障碍及括约肌功能丧失,肌张力降低,腱反射消失,没有病理性椎体束征。
4、脊髓损伤后各种功能丧失的程度可以用截瘫指数来表现‚0‛代表功能完全正常或接近正常。
‚1‛代表功能部分丧失。
‚2‛代表功能完全丧失或接近完全丧失。
一般记录肢体自主运动、感觉及两便的功能情况。
相加后即为该病人的截瘫指数,如某病人自主运动完全丧失,而其他两项为部分丧失,则该病人的截瘫指数为2+1+1=4,三种功能完全正常的截瘫指数为0,三种功能完全丧失则截瘫指数为6。
脊髓损伤
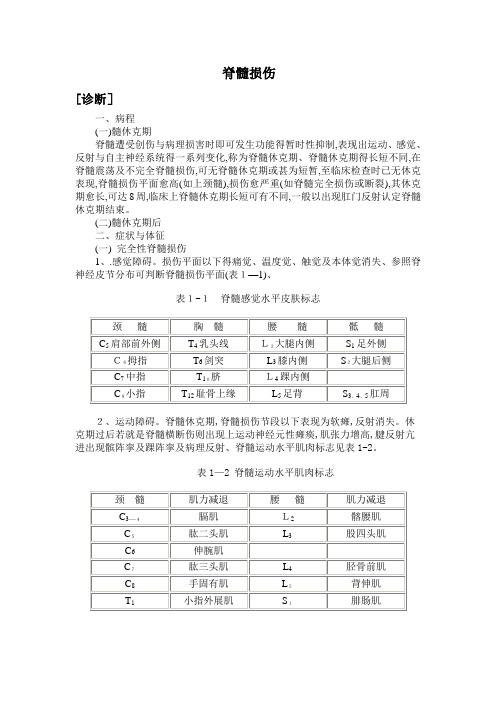
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期、脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束。
(二)髓休克期后二、症状与体征(一) 完全性脊髓损伤1、.感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失、参照脊神经皮节分布可判断脊髓损伤平面(表1—1)、表1-1脊髓感觉水平皮肤标志2、运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射、脊髓运动水平肌肉标志见表1-2。
表1—2 脊髓运动水平肌肉标志3、括约肌功能障碍、脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿、若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液、大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失、由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重、损伤平面得腱反射消失而损伤平面以下得腱反射亢进。
脊髓损伤的康复

(四)ADL能力评定
截瘫患者可用改良的Barthel指数,
(五)功能恢复的预测
对完全性脊髓损伤的患者,根据其不同的损伤平
面预测其功能恢复情况(图)
功能预测:脊髓损伤平面与功能的关 系
节段水平
C1-4 C4 C5
最低位有 功能肌群
颈肌 膈肌、 斜方肌 三角肌、 肱二头肌
禁 忌
(1)截瘫:直腿抬高大于60度,膝屈曲下髋屈90度应避免, 这将加重下胸、腰椎的损伤.
(2)四肢瘫:在骨折固定期间,头、颈部活动,双肩牵拉应 避免.
(3)继发骨折和/或呼吸损伤的病人应避免采用俯卧位.
四、亚急性期康复
一般指发病后8-12周.在此目标、评估方法基本
同前,训练重点是获得姿势控制和平衡能力.
腘绳肌牵张方式
跟腱牵张方式
内收肌牵张训练
垫上训练
(1)翻身
(2)肘胸位:目的是改善床上活动度,为进行四点跪位
和坐位作准备
(3)手膝位:从轮椅上站起来或借助拐杖,双侧膝、踝
足支具进行行走的低位截瘫病人需要这种体位下的 功能性活动.
(4)双肘支撑位下缓慢坐起
目的: ①为病人独立坐起作准备 ②提高肩伸肌和肩内收肌、腹肌肌力
脊髓损伤的康复
脊髓损伤(SCL)是指由于各种原因引 起的脊髓结构、功能的损害,造成损伤水平 以下运动、感觉、自主神经功能障碍。颈脊 髓损伤造成四肢瘫痪时称四肢瘫,胸段以下 脊髓损伤造成躯干及下肢瘫痪而未累及上肢 时称截瘫。
一、概 述
(一)病理生理
伤后6-12小时之内,白质中的神经轴突尚无明显
改变,在此时期内给予有效治疗,则有一部分病例
脊髓损伤

L2-大腿前中部 L3-股骨内上髁 L4-内踝 L5-足背第3趾 S1-足跟外侧
1=无反应 3=感觉正常
2=反应减弱
脊髓神经损伤平面评定标准
神经平面:指脊髓具有身体两侧正常感觉、运 动功能的最低节段,即感觉异常节段,异常肌 力(3级)的上一节段 神经损伤平面确定:感觉和运动平面可不一致, 左右可不同,神经平面的综合判断以运动平面 为主要依据,T2~L1损伤无法评定运动平面, 主要依赖感觉平面来确定神经平面。 感觉关键点:标志感觉神经平面的皮肤标志性 部位(28个点)。 关键肌:确定神经平面的标志性肌肉(10个)。
截瘫临床综合征
中央索综合征(central cord syndrom) 半切综合征(Brown-Sequard S) 前束综合征(anterior C.S) 后束综合征(posterior C.S) 圆锥综合征(conus medullaris S) 马尾综合征(cauda equina S) 脊髓震荡(spinal concusion)
功能性步行 社区性:终日穿支具并能耐受、连续走900米、 上下楼、进行独立的ADL。 家庭性:终日穿支具并能耐受、上下楼、进 行独立的ADL。 治疗性步行-不具备上述条件,可用KAFO 及拐杖短暂步行者。
案例评估分析
患者,女,30岁,车祸致胸腰段骨折12h 检查:大腿前中段痛觉减退,膝内侧痛觉消 失,屈髋肌力4级,伸膝肌力3级,踝背屈肌 力3-级,拇趾背屈1级,踝屈0级。肛门指检 患者感觉不到手指插入,但有肛门自主收缩, 球肛门反射存在。
脊髓损伤的康复
河南中医学院 康复学科 任亚锋
脊柱与脊髓
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
脊髓损伤的病理变化
1.脊髓震荡:脊髓受损伤之后短暂的传导及反射功能遭到抑制,是可逆性的生理性紊乱。
无肉眼及显微镜下可见的病理改变。
2.脊髓挫裂伤:其损伤程度可有所不同。
轻者有挫伤改变,但软膜保存完好,叫脊髓挫伤;重者脊髓软膜和脊髓都有不同程度的破裂、出血及坏死,称脊髓裂伤,甚至有脊髓断裂。
3.椎管内出血:椎管内有出血,包括硬膜外、硬膜下、蛛网膜下腔及脊髓内。
血块可迫脊髓引起坏死。
4.脊髓缺血:当颈椎过伸或脱位时可使椎动脉牵拉,引起脊髓供血障碍、缺血缺氧、坏死。
血管本身受损、压迫也可产生同样现象。
5.脊髓中央灰质出血性坏死:是一种特殊而又严重的继发性脊髓损伤,可在伤后立即发生,并成为不断发展的脊髓自体溶解过程。
在伤后数小时和数天,受力点附近的脊髓中央管周围和前角区域出现许多点状出血,并逐渐向上下节段及断面周围扩展,有时可遍及整个脊髓,但脊髓表面的白质区较少出现这种出血。
脊髓坏死、水肿,各种神经组织成分被破坏。
整个病理过程在2~3天达到高峰,2周后逐渐出现神经组织损伤后的修复征象。
脊髓损伤动物实验研究发现,脊髓受损后,有大量的儿茶酚胺类神经递质积储及释放,包括去甲肾上腺素、多巴胺及肾上腺素等,使脊髓局部平滑肌受体处的浓度达到中毒的程度,有微血管痉挛、血栓形成及栓塞,微血管通透性增加,小静脉破裂。
