阿司匹林用药指导的基因检测
阿司匹林的质量检测手段和含量测定方法

阿司匹林的质量检测手段和含量测定方法阿司匹林,化学名为2-(乙酰氧基)苯甲酸,作为主要的解热镇痛抗炎药收载于《中国药典》(2010年版)二部,临床上主要用于治疗感冒发烧,牙痛、肌肉痛及神经痛等慢性疼痛,急、慢性风湿病及类风湿病等,是风湿、类风湿关节炎治疗的常用药物。
本品主要的副作用是引起幽门痉挛及刺激胃黏膜的胃肠道反应,长期服用导致胃肠出血。
随着现代药学技术的发展,目前已有片剂、肠溶片、肠溶胶囊、泡腾片和栓剂等多种剂型,以阿司匹林为主药的复方制剂也层出不穷,形成了阿司匹林含量测定方法的各异性。
随着科学技术的进步,各种仪器设备、新方法也应用到了阿司匹林的质量检测中,本文对其作一综述。
1国内外药典中阿司匹林原料药的质量检测1.1鉴别1) 《中国药典》(2010年版)二部采用阿司匹林加水煮沸、水解生成的水杨酸能与三氯化铁试液生成紫堇色络合物进行鉴别。
美、英、日药典也用类似方法鉴别。
2) 《中国药典》(2010年版)二部采用阿司匹林加碳酸钠试液煮沸、水解生成水杨酸钠。
放冷后,加过量的稀硫酸析出水杨酸的白色沉淀并释放醋酸。
BP (1993年)用氢氧化钠代替碳酸钠,按上述操作生成的水杨酸经水洗、干燥后测定熔点。
JP规定在滤除水杨酸沉淀后,再加乙醇和硫酸,加热产生乙酸乙酯的香味。
3)红外光谱法鉴别。
1.2检查《中国药典》(2010年版)二部规定阿司匹林应检查溶液的澄清度、游离水杨酸、易炭化物、炽灼残渣和重金属。
水杨酸是从原料带来的杂质或水解产生的杂质,加稀硫酸铁铵指示液显色后,用比色法检查,《中国药典》规定其限量为0.1%。
BP(1993年)规定水杨酸的限量为0.05%。
除上述检查项目外,BP(1993年)还检查有关物质,以控制酚类杂质的限量。
酚类是可能存在于水杨酸中的杂质。
BP在水杨酸的检查中未检查酚类,故在此处检查。
USP还根据国情检查氯化物(限量为0.014%)、硫酸盐(限量为0.04%)和有机挥发性杂质。
阿司匹林检测调研报告

阿司匹林检测调研报告阿司匹林是一种常见的非处方药,也是一种常用的镇痛药和抗血小板聚集剂。
由于阿司匹林的广泛使用,对阿司匹林的质量进行检测是非常重要的。
本调研报告旨在对阿司匹林的质量检测进行研究和分析,为消费者选择合格的阿司匹林提供科学依据。
首先,本调研报告将对阿司匹林的质量标准进行梳理。
阿司匹林的质量标准主要包括外观、颗粒度、溶解度、含量、纯度等指标。
通过对国内外相关标准文件的查阅和比对,得出阿司匹林的质量标准主要参考《中国药典》和《美国药典》等国际通用标准,其中指标限度的要求会有一定的差异。
此外,还需要考虑药品生产批次的差异以及不同药物剂型的特殊要求。
接着,本调研报告将介绍阿司匹林的质量检测方法。
阿司匹林的质量检测方法主要包括物理检测、化学检测和生物学检测等多种方法。
物理检测包括外观检查和颗粒度测定,可以通过目视和显微镜观察来评估阿司匹林的外观质量和颗粒度。
化学检测包括溶解度测定、含量测定、纯度测定等,可以通过荧光光谱、高效液相色谱、红外光谱等方法来测定阿司匹林的质量。
生物学检测主要是对阿司匹林的抗血小板活性进行评估,可以通过血小板聚集率、凝血时间等指标来判断阿司匹林的抗血小板效果。
然后,本调研报告将介绍阿司匹林质量检测的现状和问题。
目前,阿司匹林质量检测主要由药品生产企业和相关监管机构进行,并且有专门的药物检验所和国家药品监督管理局进行监督。
然而,在一些小型药品生产企业中,缺乏检测设备和技术,质量检测存在一定的问题。
另外,在一些地方市场上,一些劣质阿司匹林的流通也对消费者的健康产生了潜在威胁。
最后,本调研报告将提出阿司匹林质量检测的建议和改进措施。
建议加强对小型药品生产企业的质量检测能力培训,提高他们的质量意识和技术水平;加大对市场的监管力度,打击劣质阿司匹林的生产和销售行为;鼓励药品生产企业积极采用先进的质量检测技术和设备,保证产品质量的合格。
综上所述,质量检测是保障阿司匹林质量的重要手段,对于消费者选择合格的阿司匹林具有重要意义。
阿司匹林的药物研究

阿司匹林的药物研究标签:阿司匹林;药物研究阿司匹林,学名又叫乙酰水杨酸(ASA),自问世以来是世界上应用最广泛的解热、镇痛和抗炎药,也是作为比较和评价其他药物的标准制剂。
近年来,由研究发现它可以通过不可逆抑制环氧化酶-1(COX-1)的活性,抑制血小板的聚集的作用。
被付昂凡的应用到心脑血管疾病预防抗血小板。
它可以将各类栓塞和血栓形成发生率降低25%。
但是,经过长期访查,发现大多数患者即使接受了ASA的治疗,还是有血管事件复发,于是提出了ASA抵抗(AR)。
1AR的定义及相关研究阿司匹林主要通过不可逆地将脂肪酸环氧合酶-1(COX-1)活性部位附近的529位丝氨酸乙酰化,阻断花生四稀酸生成前列腺素H,从而减少血栓素A2(TXA2)的生成,抑制血小板聚集。
临床试验证明,仍有一部分患者服用阿司匹林后再发心脑血管缺血性事件。
因此,一些学者提出了“阿司匹林抵抗”这一概念。
通常从两方面来定义AR:①服用常规剂量阿司匹林不能有效抑制血小板功能及血栓素合成者,即ADP诱导的血小板聚集率≥70%,及以5×10-3mg/ml花生四烯酸诱导的血小板聚集率≥20%,有学者称为“生化阿司匹林抵抗”;②临床上使用治疗剂量的阿司匹林仍发生血栓事件,称为“临床阿司匹林抵抗”。
临床阿司匹林抵抗有助于确定动脉栓塞高危患者,并随之采取某些干预措施来预防致死或致残,因而有更大的临床价值。
Weber等学者应用简单的生物化学方法和体外试验,将AR分型为:Ⅰ型抵抗(药动学型),阿司匹林在体内不能抑制血栓素生成,但体外加入100mmol/L浓度的阿司匹林能完全抑制胶原介导的血小板聚集和血栓素的合成;Ⅱ型抵抗(药效学型),阿司匹林在体内外均不能抑制血栓素生成;Ⅲ型抵抗(假性抵抗),非血小板依赖的血小板活化,指尽管服用阿司匹林能完全抑制血栓素的合成,但低浓度的胶原(1mg/m1)便可引发血小板聚集。
2AR的可能机制虽然目前对AR的研究比较多,但是对AR的机制目前还不是很清楚,主要有以下几种:2.1剂量不足或患者依从性差这种情况目前被认为是产生AR的主要原因。
阿司匹林精准治疗指南

阿司匹林的精准治疗20150425阿司匹林单药,用于心血管疾病的二级预防;阿司匹林与氯吡格雷或替格瑞洛联用,用于预防心脑血管支架血栓的发生等。
一、阿司匹林基因位点:1、GPIIIaPlA1/A22、PEAR13、PTGS14、GP1BA5、GSTP16、LTC4S二、警告:1、LTC4S:AC、CC基因型,使用阿司匹林发生荨麻疹的风险较高。
建议不用阿司匹林。
2、GSTP1:GG和AG型,使用阿司匹林,消化道出血风险较高,建议不用阿司匹林。
3、易出血人群,消化系统溃疡史,活动性消化性溃疡,肝肾功能衰竭,痛风患者禁用阿司匹林4、妊娠期后三个月禁用。
5、同时使用其他非甾体抗炎药物,激素类药物,大剂量维生素C会加重粘膜刺激造成出血等不良反应。
6、服药期间禁止饮酒或摄入酒精。
三、出具个体化治疗报告时,还应注意:阿司匹林个体化治疗,在临床常面临以下情况:报告结尾,还应写明以下两点:1、应关注药物相互作用等因素的影响。
2、本结论仅根据基因检测结果和循证医学证据得出,具体用药方案,尚需结合患者血小板反应等具体情况综合判断。
四、阿司匹林单药个体化治疗建议(心血管疾病二级预防):1、在无阿司匹林抵抗的前提下,可使用常规剂量阿司匹林治疗,但需高度关注出血风险。
尤其是消化系统出血(应根据既往史、GSTP1基因及临床反应判断)。
2、如存在出血高危因素(如既往出血史、GSTP1基因的GG和AG型、严重贫血、血小板数量和功能降低、低白蛋白血症或低凝血因子血症者),则:(1)换用其他抗血小板药物,如氯吡格雷(但需关注不同基因型对氯吡格雷药效的影响),或换用双嘧达莫;(2)联合使用增强胃黏膜屏障功能的药物,如米索前列醇等或使用H2受体阻断剂如法莫替丁或PPI类药物(如患者使用氯吡格雷应建议使用雷贝拉唑)。
3、上述结论仅根据基因检测结果和循证医学证据得出,具体用药方案,尚需结合患者血小板反应等具体情况综合判断。
五、阿司匹林联合用药个体化治疗建议(一)如基因未发生突变,可按正常剂量使用。
个药基因检测-阿司匹林
1
CC:阿司匹林抵抗风险高
0
得分1-2.5:为阿司匹林低应答者,参见下述“阿司匹林存在禁忌”时推荐用法。 得分3-5:为阿司匹林中间应答者,可按指南推荐剂量使用阿司匹林,但应密切随访, 一旦患者再发心脑血管事件,可按下述不同情况更换抗血小板方案。 得分5-7:为阿司匹林高应答者,可按指南推荐给予阿司匹林。
0
AA:对阿司匹林应答较好
2
AG:对阿司匹林应答中等,有一定心血管事件发生风险
1
168 PTGS1 GG:对ST段抬高心梗患者,阿司匹林与氯吡格雷联用,心血管发生率高
(HR=2.55),此基因型的冠心病患者,应用阿司匹林,心血管事件发生 0
率高(OR=10.0)
TT:阿司匹林抵抗风险低
2
199 GP1BA TC:阿司匹林中等抵抗风险
避开PCR环节,前处理简单
双脱氧测序
毛细管电泳
血液或 组织标本
WBC或 组织匀浆
染色体核型分析 或杂交测序
(系统自动完成)
数字荧光分子杂交和 杂交测序
3、阿司匹林的个体化治疗
P2Y12阻断剂
P2Y12
GPllb/llla
(Fibrinogen receptor)
ASA
Jarvis B, Simpson K. Drugs 2000; 60: 347–77.
ADP ADP
Activation
COX TXA 2
< 30sec
TXB2
Collagen & thrombin TXA
2
2、阿司匹林的个体化给药
阿司匹林的个体化给药
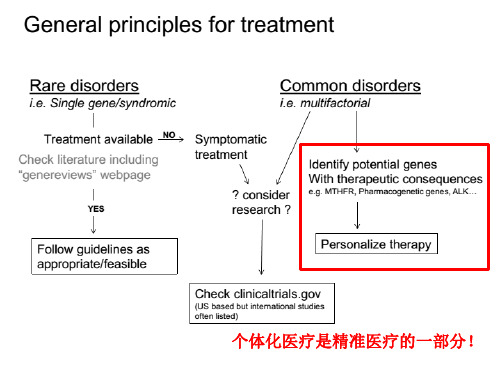
精准医学临床研究证据,揭示了阿司匹林的药效与不良反 应,除了受上述病理、生理、环境因素影响外,也受患者 自身的基因特征影响。将患者基因特征纳入,让我们得以 更全面、更准确地把握影响阿司匹林药效和不良反应的因 素,并能根据明确的指征实施精准治疗。
对药物基因检测结果分析及应用

对药物基因检测结果分析及应用钱豪英,李榕,后晓群,蔡沁雯,周剑斌,舒薇*上海市静安区闸北中心医院,上海200070摘要目的:探讨药物基因检测在个体化给药、安全用药及指导合理用药中的作用和意义。
方法:收集本院2019年5〜8月的药物基因检测报告,对检测结果进行统计分析。
结果:通过药物基因检测后,在阿司匹林使用患者中,21例(12.14%)更换了治疗方案,3例(1.96%)需要密切监测药物不良反应;在氯吡格雷使用患者中,95例(58.28%)需要进行剂量调整及药物更换;在华法林使用患者中,2例(18.18%&进行了剂量调整;在他汀类药物使用患者中,5例(4.88%)进行了剂量限制和药物不良反应监测;在卡马西平使用患者中,3例(37.5%)需要警示严重不良反应发生并更换治疗药物。
结论:通过药物基因检测开展必要的药学服务,予以指导临床用药,并促进个体化用药$关键词药物基因检测;临床药师;个体化用药中图分类号R969.1文献标志码A文章编号1673-7806(2020)06-438-05国家卫计委在2012年发布的《临床药学科国家临床重点专科建设项目评分标准(试行)》中,提出药学部门应对临床开展个体化治疗方案的设计和指导叫临床药师可以对药物基因检测结果进行解读,内容包括药物相关基因突变与治疗药物药效、不良反应之间的关系,由此将解读结果提供给临床并参与临床用药方案的制定和调整,预警药物不良反应。
为了探讨临床药师在药物基因检测工作中的作用以及该检测在药物个体化用药治疗中的意义,现将本院临床药师参与解读的2019年一时段的429例药物基因检测报告作回顾性统计分析&1资料与方法1.1一般资料收集2019年5~8月本院临床药师参与解读的药物基因检测报告病例。
1.2方法采用回顾性研究方法,查阅实施药物基因检测患者的解读报告,分别归纳患者的基本信息,统计分析药物开展基因检测的总体情况,包括检测品种数、检测例次、科室分布情况、患者基因型分布等& 1.3基因检测本院与上海美吉医学检验有限公司合作,利用该公司的标准化的“个体化用药基因检测实验室”,作者简介钱豪英,男,主管药师E-mail:qhy_fox@P通讯作者舒薇,女,主任药师E-mail:收稿日期2020-07-01修回日期2020-08-27和该实验室配备的Applied Biosystems3730XL DNA Analyzer检测仪进行药物相关的基因检测。
阿司匹林含量测定的方法和原理
阿司匹林含量测定的方法和原理阿司匹林(aspirin),也称为乙酰水杨酸(acetylsalicylic acid),是一种广泛应用的非处方药和治疗心脑血管疾病的药物。
正确的阿司匹林含量可确保其药效和安全性。
本篇文章将介绍阿司匹林含量测定的方法和原理。
阿司匹林含量测定的方法1.紫外光分光光度法紫外光分光光度法是阿司匹林含量测定的最常用方法。
该方法在特定波长下使用分光光度法测定阿司匹林的吸光度,并使用标准曲线来计算其含量。
标准曲线通常以已知浓度的阿司匹林溶液制备。
该方法的优点包括操作简单、快速和准确。
但是,该方法对样品的制备要求高,且有一定的干扰影响。
2.高效液相色谱法高效液相色谱法也称为HPLC法,是一种基于分子分离的测定方法。
该方法通过样品在色谱柱中的分离,测量阿司匹林成分的相对含量。
HPLC法具有高速、准确、精确和可重复性强的优点,但是需要专业实验技能和复杂的设备。
3.比色法比色法是一种基于颜色反应的测定方法。
阿司匹林分解产物在一定的条件下,会产生梅威氏试剂反应,颜色会发生变化。
该方法适用于测定微量和痕量阿司匹林含量,但是准确度和精度较低。
阿司匹林含量测定的原理阿司匹林含量测定的原理基于化学反应和物理原理。
1.紫外光分光光度法该方法使用的原理是阿司匹林分子在特定波长下的吸光度,通过比较标准和待测样品的吸光度来计算其含量。
阿司匹林在波长为240 nm处,有一个最大吸光度。
该波长下,阿司匹林的分子能够吸收波长为240 nm的紫外线,使分光光度计读数增加。
2.高效液相色谱法该方法利用分子分离原理,通过样品在色谱柱中的分离和检测,测量阿司匹林成分的相对含量。
通过调整柱温、流速和移动相成分,从而实现对分子的分离和检测。
3.比色法该方法利用阿司匹林与梅威氏试剂的化学反应,形成一种明显的带紫色的复合物。
该复合物在一定波长下,具有最大的吸光度,通过比较标准和待测样品的吸光度来测定阿司匹林的含量。
总结阿司匹林含量测定是保证阿司匹林药效和安全性的必要步骤。
基因多态性检测对指导阿司匹林氯吡格雷和西洛他唑应用于高危脑梗死治疗的有效性研究
基因多态性检测对指导阿司匹林氯吡格雷和西洛他唑应用于高危脑梗死治疗的有效性研究【摘要】本研究旨在探讨基因多态性检测在指导阿司匹林、氯吡格雷和西洛他唑应用于高危脑梗死治疗中的有效性。
通过相关基因多态性和脑梗死发病关系研究,阐述不同药物在治疗脑梗死中的应用情况,并总结基因多态性检测在药物选择过程中的研究进展。
进一步探讨基因多态性检测在指导药物治疗中的临床应用,以及在脑梗死治疗中的作用。
论述基因多态性检测对指导阿司匹林、氯吡格雷和西洛他唑应用的重要性,并展望未来研究方向和临床应用前景。
通过本研究,将为优化脑梗死治疗方案提供重要参考,为患者的个性化治疗提供有力支持。
【关键词】关键词:基因多态性检测、脑梗死、阿司匹林、氯吡格雷、西洛他唑、药物治疗、临床应用、研究意义、未来研究方向、应用前景展望1. 引言1.1 研究背景脑梗死是一种常见的危急情况,是导致死亡和残疾的重要原因。
世界卫生组织数据显示,脑卒中是全球导致死亡和残疾的第二大疾病。
在脑卒中的各个类型中,脑梗死是最为常见的类型,占据了80%以上的比例。
脑梗死是由于脑部供血不足、缺血性神经细胞死亡引起的。
目前,临床上治疗脑梗死的主要方法是利用阿司匹林、氯吡格雷和西洛他唑等抗血小板药物来预防再发性血栓形成。
由于患者个体差异性较大,药物治疗的效果也会存在差异。
一些患者对某些药物可能没有良好的反应,甚至会出现不良反应。
1.2 研究目的本研究的目的是通过分析基因多态性检测在指导阿司匹林、氯吡格雷和西洛他唑应用于高危脑梗死治疗中的有效性,探讨其在个体化治疗中的潜在价值和应用前景。
具体目标包括:1.系统总结基因多态性与脑梗死发病关系的最新研究成果,为个体化药物治疗提供理论依据;2.分析阿司匹林、氯吡格雷和西洛他唑在脑梗死治疗中的作用机制和临床应用情况,为药物选择提供参考;3.评估基因多态性检测指导药物选择的研究进展,探讨其在临床实践中的可行性和效果;4.探讨基因多态性检测在脑梗死治疗中的潜在作用和临床应用价值,以期为高危脑梗死患者提供更准确、更有效的个体化治疗方案。
阿司匹林用药指导的基因检测
Final revision by standardization team on December 10, 2020.阿司匹林用药指导的基因检测(阿司匹林抵抗基因筛查)阿司匹林是治疗急性冠状动脉综合征和经皮冠状动脉介入术后抗栓的基础药物,广泛应用于心脑血管疾病一级和二级预防。
临床发现部分患者尽管长期低剂量服用阿司匹林仍不能有效抑制血小板的活性,即阿司匹林抵抗,其发生率约50%、60%且存在明显种族差异性。
研究表明,基因多态性在阿司匹林抵抗中起着重要作用,主要集中在GPIIIa P1A1/A2. PAI-1 4G/5G和PEAR 1基因多态性。
GPIIIa P1A2是阿司匹林抵抗主要基因,该基因突变使得GPIIb/IIIa受体结构发生改变,使血小板之间发生交义连接,导致血小板聚集。
研究发现,发生阿司匹林抵抗患者携带P1A2等位基因的频率明显高于阿司匹林敬感患者,且P1A2/A2纯合突变型患者服用阿司匹林后疗效均不良。
携带突变型P1A2等位基因患者行支架术后,其亚急性血栓事件发生率是P1A1纯合野生型患者的5 倍,需要更高剂量的阿司匹林才能达到抗凝效果。
PAI-1是血浆中组织纤帑酶原激活物的主要抑制剂,PAI-1基因研究较多是PAI-1 4G/5G插入或缺失多态性。
4G等位基因与PAI-1 Illi浆水平升高有关,导致血小板聚集趋势增加,导致心肌梗死和冠心病发生风险增加,携带4G等位基因的患者比5G心肌梗死风险高5倍,需要更高剂量的阿司匹林。
PEAR1 GG等位基因对阿司匹林应答好,AA 或AG基因型患者支架植入术后服用阿司匹林(或结合氯毗格雷),其心肌梗死和死亡率高。
因此,建议在使用阿司匹林前检测GPIIIa P1A1/A2. PAI-1 4G/5G和PEAR1,临床药师将针对患者基因型对患者进行疗效预测,并对高风险患者提前干预,以降低患者用药风险,保障临床用药安全、有效。
该项LI收费为1200元(医保、新农合报销),每个患者只需检测1次即£临床医生可按照相应流程提出检测申请,并釆用EDTA抗凝真空采血管(紫色帽头)釆集外周静脉血2nd (无需空腹,无论是否用药,随时抽取血标,检测人员将在2个工作日内出具基因检测报告,并提供个体化给药建议供临床参考。
基因多态性检测对指导缺血性脑卒中患者阿司匹林和氯吡格雷应用的临床意义
doi :10.3969/j.issn.1002-7386.2023.13.015·论著·基因多态性检测对指导缺血性脑卒中患者阿司匹林和氯吡格雷应用的临床意义张楠楠 李佳慧 李小杰 孙玉洁 刘业松 赵萌 赵仕琪作者单位:063000 河北省唐山市,开滦总医院神经内科通讯作者:刘亚松 E⁃mail:violet⁃nannan@ 【摘要】 目的 探讨基因多态性检测对指导阿司匹林、氯吡格雷和治疗缺血性脑卒中患者的临床意义及预后。
方法 本研究选取2019年10月至2020年10月收治的缺血性脑卒中患者200例,随机分为试验组和对照组,每组100例。
试验组通过基因多态性检测后推荐的药物治疗,对照组选择目前指南中推荐的用药方法,于3、6、12个月后各观察1次,比较2组终点事件的发生率。
结果 试验组12个月内发生终点事件发生率为0、1.0%、3.0%明显低于对照组的12.0%、14.0%、15.0%,差异有统计学意义(P <0.05)。
结论 基因多态性检测在指导缺血性脑卒中患者临床用药,尤其是选择阿司匹林、氯吡格雷及预后具有重要意义。
【关键词】 基因多态性;阿司匹林;氯吡格雷;缺血性脑卒中【中图分类号】 R 743.31 【文献标识码】 A 【文章编号】 1002-7386(2023)13-1988-04Clinical significance of gene polymorphism detection in guiding the application of aspirin and clopidogrel in the treatment of ischemic stroke ZHANG Nannan ,LI Jiahui ,LI Xiaojie ,et al.Department of Neurology ,Kailuan General Hospital ,Hebei ,Tangshan 063000,China【Abstract 】 Objective To explore the clinical significance and prognosis of genetic polymorphism detection in guiding the application of aspirin and clopidogrel in the treatment of ischemic stroke.Methods Patients with ischemic stroke admitted to Kailuan General Hospital from October 2019to October 2020were randomly divided into test group (n =100)and control group (n =100).Patients in the test group were given recommended drugs after performing gene polymorphism detection ,and those in the control group were given recommended drugs based on current guidelines.After 3,6and 12months of treatment ,the incidence of endpoint events was compared between the two groups.Results The incidence of endpoint events at 3(0vs 12.0%),6(1.0%vs 14.0%)and 12months (3.0%vs 15.0%)of treatment in the test group was significantly lower than that in the control group (all P <0.05).Conclusion The detection of gene polymorphism is of great significance in guiding the clinical application of aspirin and clopidogrel in patients with ischemic stroke and their prognosis.【Key words 】 gene polymorphism detection ;aspirin ;clopidogrel ;ischemic stroke 尽管在过去的十年中,世界各个国家脑卒中的发病率平均有所下降,但脑卒中相关残疾的全球负担比例却在上升[1-3]。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
阿司匹林用药指导的基因检测
(阿司匹林抵抗基因筛查)
阿司匹林是治疗急性冠状动脉综合征和经皮冠状动脉介入术后抗栓的基础药物,广泛应用于心脑血管疾病一级和二级预防。
临床发现部分患者尽管长期低剂量服用阿司匹林仍不能有效抑制血小板的活性,即阿司匹林抵抗,其发生率约50%~60%且存在明显种族差异性。
研究表明,基因多态性在阿司匹林抵抗中起着重要作用,主要集中在GPIIIaP1A1/A2、PAI-14G/5G和PEAR1基因多态性。
GPIIIaP1A2是阿司匹林抵抗主要基因,该基因突变使得GPIIb/IIIa受体结构发生改变,使血小板之间发生交叉连接,导致血小板聚集。
研究发现,发生阿司匹林抵抗患者携带P1A2等位基因的频率明显高于阿司匹林敏感患者,且P1A2/A2纯合突变型患者服用阿司匹林后疗效均不良。
携带突变型P1A2等位基因患者行支架术后,其亚急性血栓事件发生率是P1A1纯合野生型患者的5倍,需要更高剂量的阿司匹林才能达到抗凝效果。
PAI-1是血浆中组织纤溶酶原激活物的主要抑制剂,PAI-1基因研究较多是PAI-14G/5G插入或缺失多态性。
4G
等位基因与PAI-1血浆水平升高有关,导致血小板聚集趋势增加,导致心肌梗死和冠心病发生风险增加,携带4G等位基因的患者比5G心肌梗死风险高5倍,需要更高剂量的阿司匹林。
PEAR1GG等位基因对阿司匹林应答好,AA或AG基因型患者支架植入术后服用阿司匹林(或结合氯吡格雷),其心肌梗死和死亡率高。
因此,建议在使用阿司匹林前检测GPIIIaP1A1/A2、PAI-14G/5G和PEAR1,临床药师将针对患者基因型对患者进行疗效预测,并对高风险患者提前干预,以降低患者用药风险,保障临床用药安全、有效。
该项目收费为1200元(医保、新农合报销),每个患者只需检测1次即可。
临床医生可按照相应流程提出检测申请,并采用EDTA抗凝真空采血管(紫色帽头)采集外周静脉血2ml(无需空腹,无论是否用药,随时抽取血标本),检测人员将在2个工作日内出具基因检测报告,并提供个体化给药建议供临床参考。
目前我院在用的阿司匹林:
一、进入“检测申请单分类”项下“按检验科室分类”中“药剂科——化学药物用药指导基因检测”
二、单击“药剂科——化学药物用药指导基因检测”,可显示阿司匹林用药指导的基因检测,如患者需要进行阿司匹林基因检测,单击“阿司匹林用药指导的基因检测”,提交即完成检测申请。
