化学发光全套检查项目及临床意义
化学发光项目的临床意义.11.22

化学发光项目的临床意义一.甲状腺功能1.游离三碘甲状腺原氨酸(FT3)甲状腺功能亢进包括甲亢危象时,FT3明显升高,缺碘也会引起FT3浓度的代偿性升高。
此外,T3甲亢,弥漫性毒性甲状腺肿,初期慢性淋巴细胞性甲状腺炎(桥本甲状腺炎)等FT3也明显升高。
而甲减,低T3综合症,粘液性水肿,晚期桥本甲状腺炎等FT3则明显降低。
应用糖皮质激素,苯妥英钠,多巴胺等药物治疗时可出现FT3降低。
2.游离甲状腺素(FT4)甲状腺功能亢进包括甲亢危象、多结节性甲状腺肿、弥漫性毒性甲状腺肿、初期桥本甲状腺炎等FT4均有明显升高;部分无痛性甲状腺炎、重症感染发热、重危患者、应用某些药物如肝素,亦会引起FT4 的升高。
甲状腺功能减退、粘液性水肿、晚期桥本甲状腺炎、应用抗甲状腺药物等FT4 的降低较FT3 更为明显;服用苯妥英纳、糖皮质激素以及部分肾病综合征患者,其FT4 亦有下降。
3.三碘甲状腺原氨酸(TT3)甲状腺功能亢进,包括弥漫性毒性甲状腺肿、毒性结节性甲状腺肿时,血清中T3 显著升高,且早于T4;而T3 型甲亢,如功能亢进性甲状腺腺瘤、缺碘所致的地方性甲状腺肿与T3 毒血征等血清中T3值也较T4 升高明显;亚急性甲状腺炎、使用甲状腺制剂治疗过量、甲状腺结合球蛋白结合力增高征等血清中T3 值也明显升高。
轻型甲状腺功能低下时,血清中T3值下阵不如T4明显;粘液性水肿、呆小征、慢性甲状腺炎、甲状腺结合球蛋白结合力下降、非甲状腺疾病的低T3 综合征等患者血清中T3 值均明显降低。
在妊振时,血清中T3 值升高;当应用皮质激素、含腆药物等时血清中飞值下降。
4.甲状腺素(TT4)甲亢、T3毒血征、大量服用甲状腺素、慢性甲状腺炎急性恶化期、甲状腺结合球蛋白结合力增高征等患者血清T4 值显著升高。
原发或继发性甲状腺功能减退,如粘液性水肿、呆小征,以及服用抗甲状腺药物、甲状腺结合球蛋白结合力降低、肾病综合征、重症肝病患者及服用某些药物(如苯妥英钠、柳酸制剂等)时血清中T4 值显著降低。
[讲解]化学发光临床意义
![[讲解]化学发光临床意义](https://img.taocdn.com/s3/m/e1ac14ca77a20029bd64783e0912a21614797f14.png)
化学发光临床意义发光免疫测定(LIA)是近年来发展起来的一种体外超微量免疫测定方法,它是将具有高度特异性的免疫化学技术与具有高灵敏度的化学发光技术结合起来而建立的新的分析方法。
具有灵敏度高、特异性强、精确度佳、重复性好、试剂有效期长、无放射性污染等特点。
在人体外进行,操作简便,应用范围广,具有广阔的应用前景。
目前可用LIA法测定的物质有:多肽激素、小肽激素、甲状腺激素、类固醇、氨基酸和蛋白激素、药物、病毒抗原、肿瘤相关抗原。
一、垂体-甲状腺轴激素1、血清T3 、T4测定:LIA正常值:T3 0.6-1.81ng/ml, T4 45-109ng/ml。
T4测定是甲状腺功能试验中最基本的筛选试验。
它不受含碘食物、药物或X线造影剂的影响,对病人无辐射危险,可适用于哺乳期妇女或儿童患者,对甲减的诊断较131I吸碘率灵敏可靠,对甲亢或单纯甲状腺肿引起的131I吸碘率增高,具有鉴别价值。
循环血中的T3除小部分是由甲状腺组织直接分泌外,绝大部分由T4在组织中脱碘转化而来,虽然T3在血中的浓度远低于T4,但在血中却发挥着主要的生物学活性。
对甲亢、甲减的诊断,正确率可达90%以上,甲亢时T3浓度几乎总是增加,有时可高于正常好多倍,按比例而言, T3的增高比T 4更为明显,因而T3/T4比值几乎总是升高,这是因为不但甲状腺分泌过多。
而且外围组织T4转化为T3也增多,在用抗甲状腺药物(ATD)治疗过程中,T 4的下降快于T3,往往T 4已降至正常或低于正常时,T3还高于正常。
严重甲减时T 4、T3同时减少,不严重者T4的减少远比T 3的减少为甚,此时甲状腺并没有完全衰竭,只是由于甲状腺受到高水平TSH的刺激使T 4的分泌受影响较大的缘故,而T3可正常甚至升高。
在大多数情况下,T 3值与T 4平行,甲亢时升高,甲减时降低。
但在某些情况下,T 3值与T 4值可发生分离现象。
如T3型甲亢时仅有T3升高而T4正常;在甲亢早期或甲亢复发初期,T3可在T4尚未升高时先增高;在甲状腺次全切术后及地方性甲状腺肿病人,T4多降低而临床无明显甲减表现,而其T3则正常或有代偿性增高。
化学发光全套检查项目及临床意义
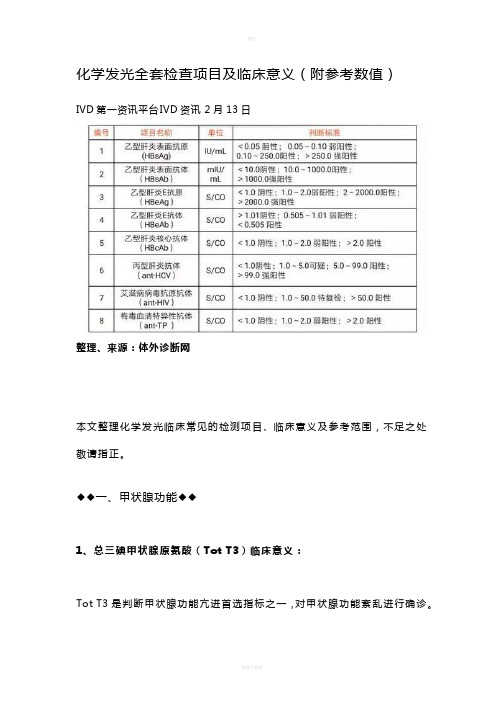
化学发光全套检查项目及临床意义(附参考数值)IVD第一资讯平台IVD资讯2月13日整理、来源:体外诊断网本文整理化学发光临床常见的检测项目、临床意义及参考范围,不足之处敬请指正。
◆◆一、甲状腺功能◆◆1、总三碘甲状腺原氨酸(Tot T3)临床意义:Tot T3是判断甲状腺功能亢进首选指标之一,对甲状腺功能紊乱进行确诊。
增高:Grave 病,大多数是由于甲状腺机能亢进引起(特发性T3型甲亢、新生儿一过性甲亢、亚急性甲状腺炎、TBG、白蛋白增高时、地方性缺碘甲状腺肿、服用外源性T3等)。
降低:原发性甲状腺机能减低(如呆小症、Hashimoto 甲状腺炎、先天性甲状腺形成异常、新生儿甲状腺机能减退症、特发性粘液性水肿等);继发性甲状腺机能减低(如垂体功能低下、TSH单独缺乏症等);下丘脑功能障碍、重症消耗性疾病;先天性TBG减少症;65岁以上。
参考范围 1.34~2.73 nmol/L (0.87–1.78 ng/mL)2、总甲状腺素(Tot T4 )临床意义:增高:甲亢;妊娠、新生儿;服用雌激素和避孕药;高TBG血症;急性肝炎;服用碘时;亚急性甲状腺炎;TSH分泌性肿瘤;甲状腺激素过度使用。
降低:甲减;TSH不应症;甲状腺形成异常;母体抗甲状腺制剂的应用;TBG低下症;某些严重肝病、禁食、高热病、肾病综合症。
参考范围78.38~157.4 nmol/L (6.09~12.23 ug/dL)3、游离三碘甲状腺原氨酸(FT3)临床意义:甲亢增高,甲减降低,与病理生理相一致,不受TBG等的影响,故可诊断妊娠性甲亢,并是诊断甲亢的最佳指标。
参考范围 3.8~6.0 pmol/L (2.5~3.9 pg/mL)4、游离甲状腺素(FRT4)临床意义:甲亢、T4中毒症、恶性肿瘤等增高,甲减降低,与病理生理相一致,不受TBG等影响,是诊断甲减的最佳指标。
参考范围7.86~14.41 pmol/L (0.61~1.12 pg/mL)5、促甲状腺素(超敏)(hTSH)临床意义:评估甲状腺的状态,确定亚临床的或潜在性的甲状腺功能减退或甲状腺功能亢进,是筛选亚临床甲状腺功能异常最灵敏的诊断指标,也是产前诊断先天性甲低的最佳指标,并可对原发性甲状腺功能衰退的治疗进行疗效考核并指导用药。
化学发光项目检测临床意义
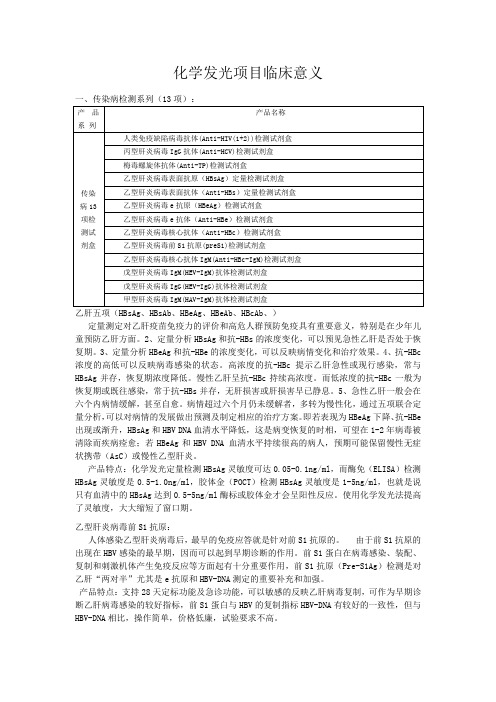
化学发光项目临床意义定量测定对乙肝疫苗免疫力的评价和高危人群预防免疫具有重要意义,特别是在少年儿童预防乙肝方面。
2、定量分析HBsAg和抗-HBs的浓度变化,可以预见急性乙肝是否处于恢复期。
3、定量分析HBeAg和抗-HBe的浓度变化,可以反映病情变化和治疗效果。
4、抗-HBc 浓度的高低可以反映病毒感染的状态。
高浓度的抗-HBc提示乙肝急性或现行感染,常与HBsAg并存,恢复期浓度降低。
慢性乙肝呈抗-HBc持续高浓度。
而低浓度的抗-HBc一般为恢复期或既往感染,常于抗-HBs并存,无肝损害或肝损害早已静息。
5、急性乙肝一般会在六个内病情缓解,甚至自愈。
病情超过六个月仍未缓解者,多转为慢性化,通过五项联合定量分析,可以对病情的发展做出预测及制定相应的治疗方案。
即若表现为HBeAg下降、抗-HBe 出现或渐升,HBsAg和HBV DNA血清水平降低,这是病变恢复的时相,可望在1-2年病毒被清除而疾病痊愈;若HBeAg和HBV DNA 血清水平持续很高的病人,预期可能保留慢性无症状携带(AsC)或慢性乙型肝炎。
产品特点:化学发光定量检测HBsAg灵敏度可达0.05-0.1ng/ml,而酶免(ELISA)检测HBsAg灵敏度是0.5-1.0ng/ml,胶体金(POCT)检测HBsAg灵敏度是1-5ng/ml,也就是说只有血清中的HBsAg达到0.5-5ng/ml酶标或胶体金才会呈阳性反应。
使用化学发光法提高了灵敏度,大大缩短了窗口期。
乙型肝炎病毒前S1抗原:人体感染乙型肝炎病毒后,最早的免疫应答就是针对前S1抗原的。
由于前S1抗原的出现在HBV感染的最早期,因而可以起到早期诊断的作用。
前S1蛋白在病毒感染、装配、复制和刺激机体产生免疫反应等方面起有十分重要作用,前S1抗原(Pre-S1Ag)检测是对乙肝“两对半”尤其是e抗原和HBV-DNA测定的重要补充和加强。
产品特点:支持28天定标功能及急诊功能,可以敏感的反映乙肝病毒复制,可作为早期诊断乙肝病毒感染的较好指标,前S1蛋白与HBV的复制指标HBV-DNA有较好的一致性,但与HBV-DNA相比,操作简单,价格低廉,试验要求不高。
化学发光试剂临床意义

名 称:人垂体泌乳素(PRL)诊断试剂盒(化学发光免疫分析法) 临床意义:人垂体泌乳素(PRL)是由垂体前叶产生的,由 198 个氨基酸组成的单链多肽,分子量 22kD,其结构与生物学方面与生长激素、胎泌乳素属同类激素。PRL 直接作用于体细胞,促进乳 腺生长、发育和乳液形成。此外,尚有促进卵巢分泌甾体激素 、黄体形成与溶解的作用。非妊娠 妇女与男性 PRL 水平相当,妊娠后 PRL 水平逐渐增加,至分娩前达到高峰,哺乳期进一步增加。 PRL 测定对垂体疾病,特别是垂体瘤和各种原因引起的高泌乳素血症及月经异常和不孕症的病因 诊断与鉴别有重要意义。
2
北京华科泰生物技术有限公司
化学发光各项目的临床意义
名 称:高灵敏人促甲状腺激素(TSH)诊断试剂盒(化学发光免疫分析法) 临床意义:促甲状腺激素(TSH)的分泌受血清中 T3 和 T4 浓度的负反馈调节。TSH 主要作用于甲 状腺,它能增加甲状腺合成并分泌甲状腺激素 T3 和 T4。测定血清中 TSH 的含量,是诊断甲状腺功 能和研究下丘脑-垂体-甲状腺轴的重要指标之一。在甲状腺功能评估中,可鉴别原发性和继发性 (垂体性或下丘脑性)甲状腺功能低下症,并可作为对甲低症疗效观察的指标。此外,可观察垂体 TSH 的储存功能,进一步区别下丘脑和垂体的病变;与 T4 联合使用是目前诊断新生儿先天性甲低 的唯一方法。
(整理)电化学发光检测项目及其临床应用

电化学发光检测项目及其临床应用一、甲状腺功能甲腺原氨酸(T3, triiodothyronine)T3是甲状腺激素对各种靶器官作用的主要激素。
T3(3、5、3’-三碘酪氨酸)主要在甲状腺以外,尤其是在肝脏由T4经酶解脱碘生成。
因此,血清T3浓度反映出甲状腺对周边组织的功能甚于反映甲状腺分泌状态。
T4转变成T3的减少会导致T3浓度的下降。
见于药物的影响,如丙醇、糖皮质类固醇、胺碘酮等以及严重的非甲状腺疾病(NTI),称为“T3低下综合征”。
与T4一样,99%以上的T3与运输蛋白质结合,但T3的亲和力要低10倍左右。
T3测定可用于T3-甲亢的诊断,早期甲亢的查明和假性甲状腺毒症的诊断。
甲状腺素(T4, thyroxine)T4是甲状腺分泌的主要产物,也是构成下丘脑-垂体前叶-甲状腺调节系统完整性不可缺少的成份。
对合成代谢有影响作用。
T4由二分子的二碘酪氨酸(DIT)在甲状腺内偶联生成。
T4与甲状腺球蛋白结合贮存在甲状腺滤泡的残腔中,在TSH的调节下分泌释放。
血清中99%以上的T4以与其它蛋白质结合的形式存在。
由于血清中运输蛋白质的浓度易受外源性和内源性作用的影响,因此,在检测血清T4浓度的过程中需考虑到结合蛋白质的状况。
如果忽略这一点,结合蛋白质浓度的变化(如怀孕期、服用雌激素或者患肾病综合征等),会导致反映甲状腺代谢状况检测的错误结果。
T4测定可用于甲亢、原发性和继发性甲状腺功能减退的诊断以及TSH抑制治疗的监测。
游离T3(FT3- free triiodothyronine)三碘甲腺原氨酸(T3)是血清中的甲状腺激素之一,起调节代谢作用。
测定该激素的含量对鉴别诊断甲状腺功能是否正常、亢进或低下有重要意义。
绝大多数的T3与其转运蛋白质(TBG、前白蛋白、白蛋白)结合,fT3是T3的生理活性形式。
fT3测定的优点是不受其结合蛋白质浓度和结合特性变化的影响。
因此不需另加测定结合参数(T-uptak e,TBG)。
化学发光项目临床意义以及项目组合

总前列腺特异性抗原(TPSA)
用于细菌和病毒的鉴别,来监控感染的严重程度, 用于评价感染的治疗效果和预后。 具有调节免疫应答、急性期反应及造血功能,并在 机体的抗感染免疫反应中起重要作用。
甲状腺功能减退症、结缔组织病 、家族性甲状腺结 合球蛋白增多 症等的鉴别。
增高:自身免疫性甲状腺炎、慢 性淋巴细胞性甲状 腺炎、甲减、 亚急性甲状腺炎、甲状腺癌等 自身免疫性甲亢的诊断或排除; 功能自主性甲状腺 多发结节的鉴 别诊断;检测Graves病患者治疗 和 复发情况。 主要用于原发和继发性甲低及甲 亢诊断 自身免疫性甲状腺疾病,慢性淋 巴细胞甲状腺炎明 显阳性,甲亢 、甲减亦可呈阳性 甲状腺功能亢进症时TBG明显低于正常,治疗后随病 情缓解可以恢复正常;甲状腺功能减退症时TBG明显 升高,随着病情缓解可以恢复正常。 升高:正常妊娠、早期绒癌、葡 萄胎、肝癌、肺癌 、乳腺癌、卵 巢癌、睾丸肿瘤;降低:异位妊 娠 、先兆流产、先兆流产。
甲状腺结合球蛋白 (TBG)
人绒毛膜促性腺激素(TβhCG) 促黄体生成素(LH) 促卵泡生成素(FSH) 雌二醇(E2) 孕酮(PROG) 睾酮(TESTO) 泌乳素(PRL) 雌三醇(E3) 硫酸脱氢表雄酮(DHEA-S)
性激素结合球蛋白 (SHBG)
抗苗勒氏管激素 (AMH)
17-羟皮质类固醇 (17-0HCS) 游离睾酮 (Free TESTO)
2.其他贫血如缺铁性贫血、巨细胞性贫血患者EPO水 平不降低,但也可以使用EPO治疗。此时浓度也会有 所升高。
3.再生障碍性贫血和骨髓造血功能不全患者EPO水平 升高。
ACCESS化学发光免疫分析系统常用检测项目临床意义

ACCESS化学发光免疫分析系统常用检测项目临床意义甲状腺及其有关激素的临床应用甲状腺为球形结构的滤胞所组成,滤泡的上皮细胞合成和分泌甲状腺激素,以甲状腺球蛋白(Tg)的形式储存在含胶质的滤泡内。
另一种称C细胞的少数滤泡旁细胞分泌降钙素。
甲状腺主要分泌两种碘化氨酸为3,5,3’,5’-四碘甲状腺原氨酸即甲状腺素(T4);和3,5,3’-三碘甲状腺原氨酸(T3)。
T4均为甲状腺合成,T3大部分由T4在外周组织脱碘转化而来,少量由甲状腺分泌。
甲状腺虽也合成微量的3,3’,5’—三碘甲状腺原氨酸(反T3或rT3),大部分自T4脱碘而来。
用全自动化学发光免疫分析仪检测的甲状腺有关激素有总T3 、总T4、FT3、FT4及TSH等,对甲状腺疾病的诊断和研究产生重要的影响。
一.甲状腺激素的生化生理作用和代谢1.甲状腺激素的产生T4是Tg中含量最高的碘化氨基酸,比T3多10-20倍,T4也是血清中最多的碘化氨基酸,占血清蛋白结合碘的90%以上,T3的产量和外池容量明显小于T4。
游离T4和T3分别占T4和T3的0.02%和0.2%,T4的血清浓度比T3高50-80倍。
而T3的活性比T4大3-5倍,rT3无活性。
2.甲状腺激素的输送和代谢T3、T4被酶分解后进入血液,99.98%的 T4和99.8%的T3在血中与结合蛋白相结合进行运输。
T3和T4的代谢有二种途径:(1)是通过以葡萄苷酸和硫酸结合物的形式由胆汁及尿排泄,约占日消耗总量的15% - 20%。
(2)是经脱碘酶降解为其他碘氨基酸,如T2 是T3和rT3的主要代谢产物。
3.甲状腺激素的调控甲状腺激素的分泌受下丘脑、垂体和血浆中甲状腺激素水平的调节,以维持血浆激素水平的动态平衡,这就是下丘脑 - 垂体 - 甲状腺轴系统。
TSH是垂体前叶分泌的一种糖蛋白,它受下丘脑的促甲状腺激素释放激素(TRH)刺激而释放,血清T4、T3水平的增高则可抑制TSH的分泌,称为负反馈。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
化学发光全套检查项目及临床意义(附参考数值)IVD第一资讯平台IVD资讯2月13日整理、来源:体外诊断网本文整理化学发光临床常见的检测项目、临床意义及参考范围,不足之处敬请指正。
◆◆一、甲状腺功能◆◆1、总三碘甲状腺原氨酸(Tot T3)临床意义:Tot T3是判断甲状腺功能亢进首选指标之一,对甲状腺功能紊乱进行确诊。
增高:Grave 病,大多数是由于甲状腺机能亢进引起(特发性T3型甲亢、新生儿一过性甲亢、亚急性甲状腺炎、TBG、白蛋白增高时、地方性缺碘甲状腺肿、服用外源性T3等)。
降低:原发性甲状腺机能减低(如呆小症、Hashimoto 甲状腺炎、先天性甲状腺形成异常、新生儿甲状腺机能减退症、特发性粘液性水肿等);继发性甲状腺机能减低(如垂体功能低下、TSH单独缺乏症等);下丘脑功能障碍、重症消耗性疾病;先天性TBG减少症;65岁以上。
参考范围~nmol/L (– ng/mL)2、总甲状腺素(Tot T4 )临床意义:增高:甲亢;妊娠、新生儿;服用雌激素和避孕药;高TBG血症;急性肝炎;服用碘时;亚急性甲状腺炎;TSH分泌性肿瘤;甲状腺激素过度使用。
降低:甲减;TSH不应症;甲状腺形成异常;母体抗甲状腺制剂的应用;TBG低下症;某些严重肝病、禁食、高热病、肾病综合症。
参考范围~nmol/L (~ug/dL)3、游离三碘甲状腺原氨酸(FT3)临床意义:甲亢增高,甲减降低,与病理生理相一致,不受TBG等的影响,故可诊断妊娠性甲亢,并是诊断甲亢的最佳指标。
参考范围~pmol/L (~pg/mL)4、游离甲状腺素(FRT4)临床意义:甲亢、T4中毒症、恶性肿瘤等增高,甲减降低,与病理生理相一致,不受TBG等影响,是诊断甲减的最佳指标。
参考范围~pmol/L (~pg/mL)5、促甲状腺素(超敏)(hTSH)临床意义:评估甲状腺的状态,确定亚临床的或潜在性的甲状腺功能减退或甲状腺功能亢进,是筛选亚临床甲状腺功能异常最灵敏的诊断指标,也是产前诊断先天性甲低的最佳指标,并可对原发性甲状腺功能衰退的治疗进行疗效考核并指导用药。
增高:表明甲状腺功能减退。
如原发性甲减,异位TSH分泌综合征(异位TSH瘤),垂体TSH瘤,亚急性甲状腺炎恢复期,下丘脑性甲亢、地方性或单纯性甲状腺肿。
降低:表明甲状腺功能亢进。
如第三性(下丘脑性)甲减,甲状腺功能亢进,继发性甲状腺功能低下和临床应用大剂量糖皮质激素。
参考范围~uIU/ml (mIU/L)6、甲状腺球蛋白(Tg)临床意义:有助于监控做过甲状腺切除术后( 使用或未使用放射能) 病人、监控缺乏血清甲状腺球蛋白自身抗体的病人体内的原位性和转移性甲状腺组织。
增高:Hashimoto 病、Graves病、甲状腺腺瘤、亚急性甲状腺炎、甲状腺癌等均可出现循环中Tg 水平升高。
参考范围<~ug/L (ng/mL)(使用ThgAb 阴性样本产生)7、抗甲状腺球蛋白抗体(Thg-Ab)临床意义:ThgAb通常存在于有自身免疫性甲状腺疾病的病人体内,有助于诊断某些甲状腺紊乱,如Hashimoto 病、非中毒性甲状腺肿和Graves 病。
大约在10% 的健康个体中可以检测到ThgAb。
甲状腺球蛋白自身抗体可能对血清甲状腺球蛋白测定产生干扰作用。
增高:桥本甲状腺炎、自家免疫性甲状腺疾病、原发性甲状腺功能减退、甲状腺功能亢进患者等;某些肝脏病、各种胶原性疾病和重症肌无力;正常妇女随年龄的增长而增高,40岁以上妇女约18%。
参考范围<4 IU/ml8、甲状腺激素摄取率(TU)临床意义:TU可间接地测定某些血清蛋白(主要是TBG)的不饱和结合量,与T4联合使用可间接说明甲状腺的机能状况。
通过计算游离甲状腺素指数(FTI),可间接测量出样本中游离T4的相对量,与总甲状腺素测定联合应用于临床诊断。
参考范围TU ~% ~FTI ~ug/dL ~nmol/L)9、抗甲状腺过氧化物酶抗体(TPO-Ab)临床意义:TPO-Ab是检测自身免疫性甲状腺疾病的最为灵敏的测试方法,有助于诊断甲状腺自身免疫性紊乱和危险分层,帮助鉴别甲状腺自身免疫性紊乱与非自身免疫性甲状腺肿或甲状腺机能减退。
干扰素、白介素-2和锂治疗、唐氏综合症病人的甲状腺功能减退,以及孕妇及产后甲状腺炎病人的甲状腺功能紊乱的危险评估。
增高:桥本甲状腺炎(检出率约为90%),格雷夫斯病(检出率约60~80%)等。
参考范围<9 U/ml◆◆二、激素◆◆1、绒毛膜促性腺激素(β-HCG)临床意义:早期妊娠诊断的最佳指标。
并能用于绒毛癌、异位妊娠、葡萄胎的诊断,判断先兆流产、不全流产;恶性葡萄胎、绒毛膜癌、抗早孕药物的疗效观察;唐氏综合症早期筛查;增高也见于脑肿瘤、非精原细胞的睾丸肿瘤。
参考范围男性<~mIU/ml(IU/L)非孕妇<~孕妇孕周5~501-2 孕周50~5002-3 孕周100~5,0003-4 孕周500~10,0004-5孕周1,000~50,0005-6孕周10,000~100,0006-8孕周15,000~200,0008-12孕周10,000~100,0002、促卵泡激素(FSH)临床意义:测定FSH水平可判断下丘脑—垂体—性腺轴功能;结合LH可准确判断排卵期。
增高:卵巢性闭经和垂体下丘脑、垂体性闭经的诊断与鉴别诊断;见于原发性性腺功能减退症,睾丸或卵巢发育不良(如克氏综合症、先天性小睾综合征、Turner综合症及睾丸精原细胞瘤),卵巢早衰,原发性睾丸功能低下,睾丸精原细胞癌,男性不育症,真性性早熟,慢性肾衰,垂体FSH 瘤,肾上腺皮质激素治疗后,异位激素分泌综合征,慢性乙醇中毒等。
降低:见于垂体功能减退(如席汉氏综合征)和各种下丘脑—垂体疾病,假性性早熟,青春期延迟,口服避孕药,精神性厌食,前列腺癌,镰状红细胞性贫血等。
参考范围男性~女性卵泡期~排卵期~黄体期~绝经期~mIU/ml3、促黄体激素(LH)临床意义:来源同FSH,反映垂体—性腺轴功能状态。
预测排卵;诊断多囊卵巢综合症,卵巢功能早衰,Turner氏综合症,真性卵巢发不全,月经失调,男性性功能低下鉴别,青春期儿童性早熟的鉴别,子宫内膜异位症和垂体腺瘤术后观察。
参考范围男性~女性卵泡期~排卵期~黄体期~绝经期~mIU/ml4、垂体泌乳素(PRL)临床意义:测定PRL水平是评定下丘脑—垂体功能的一项重要指标。
可进行甲氧氯普胺兴奋PRL试验、氯丙嗪PRL试验、左旋多巴抑制PRL试验、溴隐亭抑制PRL试验等以判断垂体功能情况及泌乳瘤的鉴别诊断等;对月经异常和不孕的病因诊断与鉴别有极大意义。
增高:PRL>30ng/ml,表示PRL增高;在100ng/ml以下时,性质不定,多种原因均可致(如某些药物如氯丙嗪、抗组织胺药、甲基多巴、利血平等),也可为早期轻症泌乳素瘤;PRL>100ng/ml约50%为垂体催乳素分泌瘤,PRL>200ng/ml应高度提示垂体催乳素分泌瘤。
青春期下丘脑综合征,闭经溢乳综合征,垂体肿瘤,垂体增生;男性乳房发育,肾衰病人,原发性甲减病人,其它如创伤、手术、带状疱疹、吸乳、肾功能衰竭、性交后均可增高。
降低:垂体功能低下;席汉氏综合征;多囊性卵巢综合征;功能失调性子宫出血。
参考范围男性~女性<50岁~>50岁~ng/ml (ug/L)5、孕酮(Prog)临床意义:孕酮含量与卵巢黄体及妊娠胎盘关系密切,临床用于确定排卵、检测黄体功能及妊娠进程的观察。
增高:正常月经周期中黄体期,多胎,葡萄胎,轻度妊高症,糖尿病孕妇,先兆子痫,卵巢颗粒层膜细胞瘤,卵巢脂肪样瘤,先天性肾上腺增生,先天性17a-羟化酶缺乏症,原发性高血压等疾病。
降低:黄体功能不全,多囊卵巢综合征,无排卵型功能失调子宫出血,严重妊娠高血压综合征,妊娠性胎盘功能不良、胎儿宫内生长迟缓、死胎,异位妊娠等,原发性或继发性闭经。
参考范围男性~女性卵泡期~排卵期~黄体期~绝经期<孕妇<3周~>3 -<6周~ng/ml6、雌二醇(E2)临床意义:可作为开展助孕技术诱发排卵时监测卵泡发育、成熟的指标之一,用于指导给药及确定采卵时间。
增高:正常妊娠、多胎妊娠、糖尿病孕妇;肝硬化、卵巢癌、子宫内膜癌、乳腺癌;中枢性性早熟;肥胖、某些药物(如氯底酚胺、绒毛膜促性激素),吸烟男子,睾丸肿瘤,男性系统性红斑狼疮。
降低:下丘脑病变、垂体前叶功能减退、Turner综合征;妊娠高血压综合征、妊娠期吸烟妇女、异常妊娠;卵巢囊肿、卵巢过早衰竭、卵巢切除术后;葡萄胎患者;垂体-卵巢性不孕症;月经障碍、垂体卵巢性闭经、绝经期综合征;皮质醇增多症;席汉氏综合征;无脑儿;轻度糖尿病;某些药物(如应用黄体释放激素激动剂抑制卵巢功能治疗子宫内膜异位症,口服避孕药和雄激素)。
参考范围男性<20~47 pg/mL (<73 ~172 pmol/L)女性卵泡期27~122 (99~448 )排卵前95~433 (349~1590)黄体中期49~291 (180~1068)绝经后<20~40 (<73~147 )7、未结合雌三醇(uE3)临床意义:监测胎盘功能、判断胎儿发育情况重要指标。
用于宫内胎儿生长迟缓诊断;过期妊娠的判断;妊娠高血压综合症、先兆子痫观察;死胎、无脑子儿判断;隐性遗传病;肾上腺异常综合症uE3升高。
妊娠异常时,早期β-hCG、晚期uE3监测。
参考范围孕妇26~28孕周>29~32孕周~33~36孕周~37~38孕周~39~40孕周~>40孕周~ng/ml8、睾酮Testosterone(T)临床意义:睾酮与男性性发育而引起的所有男性性征变化紧密有关,睾酮的含量在一天中具有昼夜间节律性变化,一般取血时间以晨6~9时空腹为宜。
增高:常见于睾丸间质细胞瘤,肾上腺瘤,先天肾上腺增生症或下垂脑- 垂体- 睾丸轴异常,真性男性性早熟;女性见于多囊卵巢综合征(PCOS)、多毛症、皮质醇增多症、间质泡膜增殖症、卵瘤等。
降低:常见于原发性睾丸功能减退,包括先天性无睾症、睾丸萎缩等;垂体机能减退,泌乳素过高症,肾衰竭,肝硬化或者Kleinfelter 综合征等。
参考范围男性~女性<~ng/ml9、硫酸脱氢表雄酮(DHEA-S)临床意义:DHEA-S可代谢为“活化”的雄性激素,随年龄增加水平降低,>70岁只有高峰时的10~20%,是肾上腺皮质功能的指标;可用于Cushing 综合征、肾上腺疾病(如先天性肾上腺增生及肾上腺肿瘤)、多毛症的女性患者、男性化的肾上腺囊肿、多囊卵巢综合征的鉴别诊断。
◆◆三、肿瘤◆◆1、甲胎蛋白(AFP)临床意义:AFP是原发性肝癌最灵敏、最特异的肿瘤标志物,具有考核疗效、随访病情的价值。
增高:原发性肝癌(诊断阈值:AFP>400ng/ml,以两次以上动态测定为好),非精原细胞型睾丸癌,毛细血管扩张型共济失调,遗传性高酪氨酸血症,新生儿高胆红素血症,急性与慢性病毒性肝炎,肝硬化及其它的恶性疾病。
