麻醉并发症低血压的处理
麻醉科术中低血压处理策略

麻醉科术中低血压处理策略在麻醉科术中,低血压是一个常见但又严重的并发症。
低血压可能会导致心血管功能受损、组织灌注不足等严重后果,因此有效的低血压处理策略对于麻醉科术的成功进行至关重要。
一. 低血压的定义和诊断低血压是指患者在麻醉科术过程中,收缩压低于90mmHg或者平均动脉压低于60mmHg的状态。
针对低血压的处理需要对患者进行准确的诊断,以便选择合适的治疗策略。
诊断低血压需要通过监测血压、心率、尿量等生理指标,并结合患者的症状来综合判断。
二. 低血压的处理原则针对低血压的处理,在保证麻醉科术的同时,需要遵循以下原则:1. 提供足够的有效循环容量:通过静脉输注平衡液等液体来扩充血容量,提高有效循环容量,从而增加组织灌注压。
2. 优化血氧供应:麻醉科术过程中低血压可能导致组织缺氧,因此需要保证患者的血氧供应充足,可通过提高吸氧浓度、辅助通气等方式来维持血氧饱和度。
3. 维持心脏功能:通过药物等方式增强心脏收缩力,维持正常的心脏功能,保证血液循环的稳定。
4. 快速纠正原发病因:麻醉科术中低血压可能是由不同的原因引起的,如失血、过度麻醉等,需要针对原发病因进行及时纠正。
三. 低血压的药物治疗在低血压处理过程中,药物治疗是一种常见的策略。
常用的药物包括:1. 血管加压素:血管加压素能够收缩血管,提高血管张力,增加血液循环系统的血压,从而改善低血压状态。
2. 多巴胺:多巴胺是一种具有正性肌力作用的药物,能够增加心脏收缩力,提高心脏排血量,起到增加血压的作用。
3. 去甲肾上腺素:去甲肾上腺素是一种能够激活肾上腺素能受体的药物,能够收缩血管,提高血压。
4. 输血:对于麻醉科术中的失血导致的低血压,输血是一种有效的处理策略,可以迅速补充丢失的血液量,提高血压。
四. 基于原发病因的特殊处理策略在处理麻醉科术中的低血压时,根据不同的原发病因可以选择特殊的处理策略,如:1. 失血性低血压:针对失血导致的低血压,需要迅速止血,并及时输血,补充体液。
全麻并发症及处理

五.心肌缺血及心律失常 (cardiac ischemia and arrhythmia)
麻醉期间心肌氧供↓,氧需↑及麻醉期间 不良的血流动力学改变(低血压或高血压) 均可造成心肌缺血,特别是老年病人及合 并冠状动脉供血不足者更应注意。
常见原因
体内儿茶酚胺释放增多,心率加快 血压过高或过低 麻醉药物对心肌收缩力及传导的抑制作用。 麻醉期间氧供不足或缺氧。 术前合并心血管疾病
临床表现
体温急剧上升,数分钟即升高1,体温可达43,皮肤潮红 发热。 全身肌肉强烈收缩,上肢屈曲挛缩,下肢僵硬挺直,直至 角弓反张,肌松药不能缓解反而使强直加重。 急性循环衰竭,表现为严重低血压,室性心律失常及肺水 肿。 血清肌酸磷酸激酶(CPK)极度升高,并有肌红蛋白尿。 离体肌肉放入氟烷、琥珀胆碱溶液中呈收缩反应。(确诊 依据) PaCO2明显升高,pH及HCO3-降低。
下呼吸道梗阻
常见原因为机械梗阻如:气管导管扭曲、 分泌物堵塞气管导管等,也可因哮喘发作、 支气管痉挛等 处理措施:检查导管的位置,避免因体位 改变而引起导管扭曲,及时清除呼吸道内 分泌物,如听诊两肺满布哮鸣音支气管痉 挛者,可吸入麻醉药、静注氯胺酮及应用 β2受体兴奋剂等
三.低血压(hypotension)
麻醉期间收缩压下降超过基础值的30%或绝 对值低于80mmHg称为低血压,应及时处理。
常见原因
血容量不足、术中出血过多、麻醉过深、 过敏反应等。
处理措施
补充血容量,恢复血管张力(应用血管收 缩药),及病因治疗。
四.高血压(hypertension)
麻醉期间舒张压高于100mmHg或收缩压高 于基础值的30%,称为术中高血压。
麻醉过程中的意外与并发症处理流程图
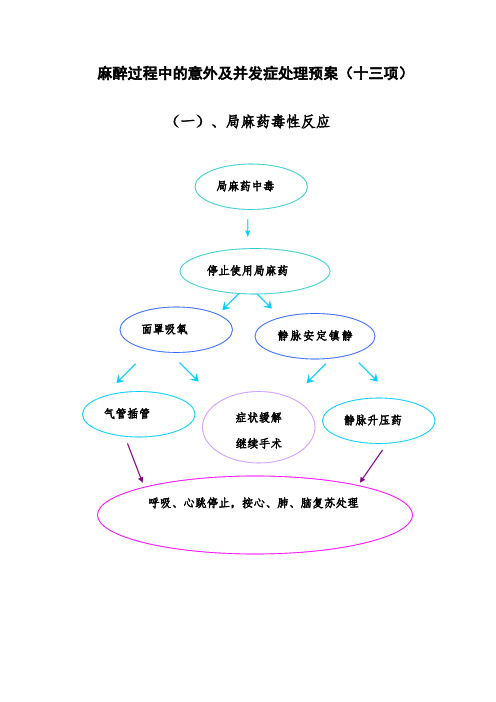
麻醉过程中的意外及并发症处理预案(十三项)(一)、局麻药毒性反应↓↙↘(二)、高平面蛛网膜下腔或硬膜外阻滞及全脊麻高平面蛛网膜下腔或硬膜外阻滞及全脊麻停止应用局麻药面罩吸氧快速补充血容量检测生命体征呼吸心跳停止必要时气管插管心肺复苏(三)、脊麻后头痛脊麻后头痛去枕平卧口服止痛药静脉补液静脉用苯甲酸钠咖啡因硬膜外腔注射生理盐水硬膜外腔填塞硬膜外腔注射自体血(十)、误吸综合征综合误吸综合征综合头偏向一侧, 充分吸引 气管插管呼吸支持检测生命体征纤支镜下吸引和冲洗大剂量抗生素大剂量糖皮质激素(九)上呼吸道梗阻上呼吸道梗阻托起下颌,头偏向一侧插入喉罩置口咽或鼻咽通气道必要时气管插管呼吸心跳停止心肺复苏(十二)严重低氧血症严重低氧血症暴露胸部、手控呼吸、吸入100%氧检查麻醉机确认气管导管位置寻找漏气或通路梗阻抬高双下肢静脉肾上腺素静脉补液保持循环稳定纠正低血压严重左向右分流SVR降低(十三)拔管后喉痉挛拔管后喉痉挛轻提下颌面罩加压给氧停止一切刺激操作加深麻醉环甲膜穿刺高频通气必要时司可林80毫克静脉注射气管插管(四)、硬膜间隙血肿和截瘫(五)、蛛网膜下腔或硬膜外腔感染或脓肿椎管内感染、血肿、脓肿椎管感染 脓肿抗生素全身抗感染治疗硬膜间隙血肿、截瘫硬膜外腔穿刺抽血椎板切开血肿清除脓肿切开引流椎管探查 椎管切开冲洗(六)、气管插管操作损伤气管插管操作损伤口唇、粘膜损伤出血牙齿脱落声带损伤声门水肿立即取出,防止滑入气管或食道糖皮质激素、雾化吸入压迫止血肾上腺素棉球压迫。
(八)、呼吸暂停呼吸暂停面罩人工呼吸置入鼻咽通气道插入喉罩插入气管导管人工呼吸(七)、神经、脊髓损伤1、神经、脊髓损伤退出穿刺针避免进一步损伤。
应用神经营养药糖皮质激素针灸、电疗锻炼,促进神经功能恢复(十一)心跳停止。
全麻后,常见的并发症及其处理措施

全麻后,常见的并发症及其处理措施手术往往在麻醉后进行,等患者醒来时就发现手术已经完成,若不实施麻醉则会使其遭受较大痛苦,且很多疾病无法得到有效治疗。
随着社会进步,越来越多人会对麻醉后是否会有并发症等问题产生疑问,那么麻醉后并发症有哪些?又该如何采取处理措施?本篇文章带你找到答案。
一、什么是全身麻醉全身麻醉又被称为全麻,其是利用静脉注射入药物或经呼吸道将药物吸入肺部后再进入血液中,从而对大脑内中枢神经起到抑制功能。
临床表现通常为意识和痛觉丧失、神经反射受抑制、肌肉松弛等。
麻醉对于中枢神经系统抑制程度与输入药物浓度有关,手术完成后逐渐减少麻醉剂量,就能使患者神志及各项反射逐渐恢复正常,就有较高的安全性。
二、常见并发症及处理措施(一)上呼吸道梗阻上呼吸道梗阻是患者在经历全身麻醉后较为常见的并发症之一,通常为机械性梗阻,其发作原因主要是由于舌头在仰卧体位时向后移动导致咽腔被堵,或由于口腔分泌物、喉头水肿等原因产生呼吸不畅并伴有鼾声现象。
完全梗阻者有鼻翼扇动和三凹征,虽有呼吸反应但感受不到气体呼出、吸出。
发生梗阻时需根据发生原因采取相应措施,舌头堵塞咽腔可使患者头部后仰,托起下颌置入口咽或鼻咽通气道等,或清除口腔内异物。
患儿及气管内插困难的患者容易产生喉头水肿现象,症状较轻时可以采用静脉注射糖皮质激素或雾化吸入肾上腺素等方式缓解,对于症状严重者而言,还需要进行紧急气管内插或将气管切开,以保持呼吸通畅。
(二)下呼吸道梗阻下呼吸道梗阻也属于机械性梗阻,其主要发生原因是由于气管导管发生弯折、扭曲等问题,使其紧贴在气管壁上或因患者将分泌物及胃内容物误吸入气管和支气管,导致出现呼吸困难现象。
梗阻较轻时仅能在肺部听到罗音,并无其它明显表现;而严重时患者会出现呼吸困难、气道阻力高、心率增快和血压降低等问题,若未及时采取应对措施则导致患者生命安全受影响。
这就要求医师在麻醉前还应细心筛查导管,避免使用太软或不合格导管,同时在手术过程中还应经常检查导管位置是否正确,防止因体位改变而使导管扭折,并且还应及时去除呼吸道内分泌物,避免梗阻发生。
全麻后并发症及处理

观察患者呕吐情况,如有持 续呕吐或呕吐物中带有血丝,ห้องสมุดไป่ตู้
及时通知医生进行处理
预防并发症的措 施
术前评估
STEP1
STEP2
STEP3
STEP4
患者身体状况:评 估患者的健康状况, 包括年龄、体重、 疾病史等
麻醉风险评估:评 估患者对麻醉的耐 受性和风险,包括 过敏史、药物反应 等
手术风险评估:评 估手术的风险和难 度,包括手术类型、 手术时间等
术后监测和护理
术后监测:密切关注
01 患者的生命体征,如
心率、血压、呼吸等
术后饮食:提供营养
03 丰富的饮食,促进伤
口愈合
术后护理:保持患者
02 舒适,预防压疮、静
脉血栓等并发症
术后康复:指导患者
04 进行适当的康复训练,
促进身体恢复
感谢您的观看
调整体位:将患 者调整为半卧位 或坐位,以减轻 心脏负担
04
使用升压药物: 在医生指导下, 使用升压药物如 多巴胺、去甲肾 上腺素等
恶心呕吐的处理
保持患者体位舒适,避免 头部过低
监测患者呕吐物,观察呕吐 物的颜色、气味和量
及时清理呕吐物,保持患 者口腔卫生
给予患者适当的止吐药物, 如胃复安、昂丹司琼等
监测呼吸情况等
低血压
原因:全麻后血 管扩张,导致血
压下降
症状:头晕、头 痛、恶心、呕吐
等
处理方法:补充 液体,使用升压 药物,监测血压
变化
预防措施:术前 评估患者身体状 况,调整麻醉方 案,术后密切观
察血压变化
恶心呕吐
01
原因:全麻后 胃肠道功能尚 未恢复,药物
刺激胃肠道
麻醉过程中的意外与并发症处理规范与流程

麻醉过程中的意外与并发症处理规与流程一、定义(一)麻醉意外的定义:麻醉工作中有下列情形之一,属麻醉意外。
1、由于病情或病员体质特殊而发生难以预料和防的不良后果的。
如在诊疗过程中,医务人员按规定作了检查、治疗仍发生的意外情况;药物过敏试验结果为阴性或按规定无需做药物过敏试验的药物所引起的药物过敏反应;按操作规程进行穿刺等所发生的意外情况;应用新技术、新疗法、新药物、按规定执行了请示报告制度和作了充分技术准备,并向家属说明情况,取得签字同意,仍发生意外的。
2、诊疗过程中,因非医疗单位原因造成的机械故障、停电等而发生意外的。
3、由于病员或家属不配合麻醉或隐瞒病史为主要原因而造成的不良后果。
总而言之,在麻醉过程中,由于药物的异常作用,或病人对麻醉药或方法的特殊反应,原有病理改变在常规麻醉和手术刺激下恶化,以及机械本身的故障所造成的意想不到的后果,使病员残废,功能障碍甚至死亡者,称为麻醉意外,不应与麻醉事故、差错相混淆。
(二)麻醉并发症的定义:是指麻醉药物或方法本身产生的一些不良反应或病理变化,麻醉医师已尽职尽责,但确系难以防,给病人带来不良后果。
1、气管插管全麻并发症:口唇损伤、鼻腔出血、喉痛、声音嘶哑、颈部皮下气肿、牙松动或脱落、构状软骨脱位、高血压、高颅压、缺氧和二氧化碳蓄积、气道阻塞、喉头水肿、插管困难、呕吐和反流误吸、喉痉挛、咳嗽和呛咳、呃逆、体温升高或降低、恶性高热、力性气胸、支气管痉挛、药物变态反应、急性心肌梗塞、术中心律失常、脑血管意外、肺部并发症(包括肺不、肺栓塞、肺炎等)。
2、硬膜外阻滞并发症:穿破硬脊膜、穿刺针或导管误入血管、导管折断、局麻药毒性反应、严重低血压、异常广泛神经阻滞、神经根、脊髓损伤、硬膜外血肿—截瘫、硬膜外脓肿、呼吸麻痹、粘连性蛛网膜炎、脊髓前动脉综合症、全脊麻、腰背痛、空气栓塞。
3、蛛网膜下腔阻滞并发症:恶心呕吐、脊麻后头痛、尿潴留、脑脊膜炎(化脓性或无菌性)、脊痛包括脊椎关节炎和脊椎骨髓炎、脑神经麻痹(以第VI对脑神经易发生)、粘连性蛛网膜炎、高平面脊麻等。
麻醉科应急预案

麻醉科应急预案在医疗领域中,麻醉科承担着至关重要的角色,为手术的顺利进行提供保障。
然而,在麻醉过程中,可能会出现各种突发状况,这就需要麻醉科具备完善的应急预案,以确保患者的生命安全。
一、麻醉意外应急预案(一)呼吸抑制1、密切观察患者的呼吸频率、幅度和血氧饱和度。
一旦发现呼吸抑制,立即给予面罩加压给氧,并呼叫其他医护人员协助。
2、检查麻醉机和呼吸回路,确保其正常工作。
3、若面罩加压给氧效果不佳,应立即进行气管插管或喉罩置入,连接呼吸机进行机械通气。
(二)低血压1、快速测量血压,评估患者的循环状况。
2、减少或停止麻醉药物的输注,加快输液速度,必要时静脉注射血管活性药物,如麻黄碱、去甲肾上腺素等。
3、查找低血压的原因,如出血、过敏等,并进行相应的处理。
(三)心律失常1、持续监测心电图,识别心律失常的类型。
2、保持患者呼吸道通畅,给予吸氧。
3、根据心律失常的类型和严重程度,选择合适的药物进行治疗,如利多卡因、胺碘酮等。
同时,准备好除颤设备,以备紧急情况使用。
(四)过敏反应1、立即停止使用可能引起过敏的药物。
2、保持患者呼吸道通畅,给予吸氧,必要时进行气管插管。
3、快速静脉注射肾上腺素、地塞米松等抗过敏药物。
4、密切观察患者的生命体征,监测血压、心率、呼吸等。
二、麻醉设备故障应急预案(一)麻醉机故障1、立即将患者的呼吸回路切换至手动呼吸囊,维持患者的呼吸。
2、通知设备维修人员尽快到场维修。
3、在维修期间,密切观察患者的生命体征,根据情况调整呼吸频率和潮气量。
(二)监护仪故障1、立即启用备用监护仪,并检查其工作状态。
2、对故障监护仪进行标记,通知设备科维修。
3、在备用监护仪使用期间,加强对患者生命体征的观察,确保数据准确可靠。
(三)输液泵故障1、立即停止输液泵的使用,改用手动输液。
2、调整输液速度,根据药物的性质和患者的病情计算合适的滴速。
3、通知设备科维修输液泵,并记录故障发生的时间和情况。
三、术中紧急情况应急预案(一)大出血1、迅速建立多条静脉通道,快速输血输液,补充血容量。
最新麻醉过程中的意外与并发症处理规范与流程

最新麻醉过程中的意外与并发症处理规范与流程一、引言麻醉过程中意外与并发症的处理是麻醉工作中至关重要的环节。
为了提高麻醉安全,减少麻醉意外与并发症的发生,本文将结合最新研究进展,详细介绍麻醉过程中的意外与并发症处理规范与流程。
二、麻醉过程中的意外与并发症1. 呼吸系统并发症(1)呼吸抑制:全麻过程中,患者可能会出现呼吸抑制,表现为呼吸频率减慢、潮气量减少。
处理方法包括增加吸氧流量、使用呼吸兴奋剂、必要时进行人工呼吸。
(2)呼吸道梗阻:包括舌后坠、喉痉挛等。
处理方法包括托下颌、使用口咽或鼻咽通气管、必要时进行气管插管。
(3)误吸:全麻患者在插管过程中或拔管后可能发生误吸,导致吸入性肺炎。
处理方法包括及时吸引分泌物、必要时进行气管插管、给予抗生素治疗。
2. 心血管系统并发症(1)低血压:全麻过程中,患者可能会出现低血压,导致组织灌注不足。
处理方法包括输液、使用血管活性药物、调整麻醉深度。
(2)高血压:全麻过程中,患者可能会出现高血压,增加心肌氧耗。
处理方法包括使用降压药物、调整麻醉深度。
(3)心律失常:全麻过程中,患者可能会出现心律失常,如心动过速、心动过缓等。
处理方法包括观察心电图变化、使用抗心律失常药物。
3. 神经系统并发症(1)术后认知功能障碍:全麻患者术后可能出现认知功能障碍,影响患者生活质量。
处理方法包括优化麻醉方案、早期康复训练。
(2)术后疼痛:全麻患者术后可能出现疼痛,影响患者康复。
处理方法包括多模式镇痛、个体化用药。
4. 其他并发症(1)恶心、呕吐:全麻患者术后可能出现恶心、呕吐,影响患者舒适度。
处理方法包括预防性使用止吐药物、调整麻醉深度。
(2)尿潴留:全麻患者术后可能出现尿潴留,影响患者康复。
处理方法包括留置导尿管、给予膀胱功能训练。
三、麻醉过程中的意外与并发症处理规范与流程1. 术前评估(1)详细询问患者病史,了解患者是否存在麻醉禁忌症。
(2)进行体格检查,评估患者心肺功能、神经系统状况。
