无痛胃肠镜诊疗流程
麻醉医生带你了解无痛胃肠镜

麻醉医生带你了解无痛胃肠镜夏天到了,夜市成为很多人的宵夜第一选择,面对小龙虾、啤酒和烧烤的诱惑,一部分人在畅快享用的同时也会感到肠胃不舒服,选择到医院进行胃肠镜检查。
大家普遍有一个顾虑,害怕胃肠镜的疼痛感。
胃肠镜能够直观发现胃肠部的病变,无痛胃肠镜更是缓解了患者的紧张心理。
但是一听到无痛胃肠镜需要打麻醉药,很多人又犹豫起来。
现在就跟着麻醉医生来了解一下无痛胃肠镜吧!什么是无痛胃肠镜?无痛胃肠镜就是以静脉麻醉的状态进行胃肠镜的检查。
麻醉医生会给患者进行静脉麻醉或者镇静,患者处于感知不到痛苦的状态,医生将胃肠镜放进患者身体,检查患者的胃肠病变情况。
无痛胃肠镜是一种新型检查技术,当麻醉效果消失后,患者就能恢复到清醒状态,也没有什么身体的不适感,在手术过程中基本感知不到胃肠镜在体内的异物感,也没有关于检查的痛苦记忆。
无痛胃肠镜真的能做到完全无痛吗?在进行无痛胃肠镜手术之前,麻醉医生会对患者的静脉注射适量的麻醉药,让患者进入安静、舒适的状态。
在手术结束后,患者也会很快清醒。
麻醉之后的身体感知不到疼痛,不会产生恶心、干呕等不适症状。
为什么不选择做普通胃肠镜?大部分患者如果在清醒的状态下进行胃肠镜检查容易出现恶心、呕吐等反应。
胃肠镜在经过肠道弯曲部位时也会有明显的疼痛感。
许多医生在进行胃肠镜检查时都遇到过患者干呕的情况。
为了减少胃肠道检查时出现的操作损伤,减少患者的不良反应,因此可以选择无痛胃肠镜。
患者在麻醉状态下不会出现疼痛反应或者身体疼痛反射,医生可以更加直观的看到患者的肠胃病变情况。
部分患者担心无痛胃肠镜的麻醉会影响身体和大脑,实际上随着科技的发展,无痛的麻醉药都是安全的,不会对身体造成任何损伤。
无痛胃肠镜的好处有哪些?无痛胃肠镜能缓解患者的紧张情绪,麻醉药效开始发挥作用后患者对中间发生的事情失去记忆,也就不会担心可能出现的疼痛感或者恶心、呕吐反应;患者处于安静的状态下,医生能够更加方便的开始检查,对患者的胃肠进行仔细检查,提高检查的全面性和准确性;患者的高度配合极大程度上缩短检查时间,无痛胃肠镜十分钟左右就可以结束;无痛胃肠镜还能减少一些并发症,比如肠道痉挛、机械性损伤等。
无痛胃肠镜检查流程
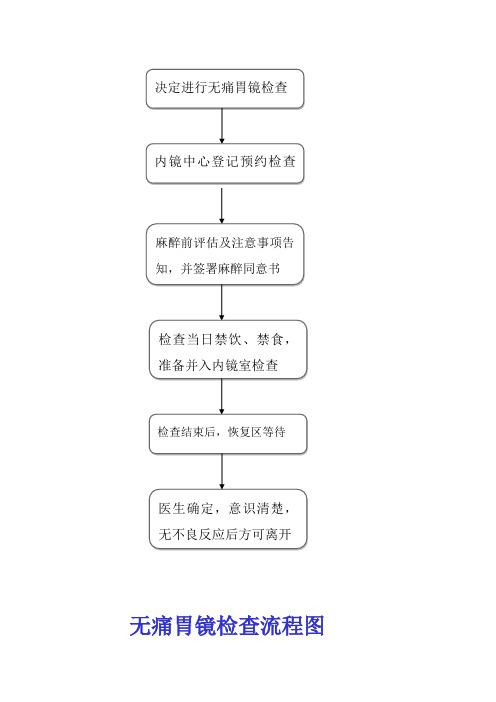
无痛胃镜检查流程图无痛胃镜注意事项注:1、在挂号看门诊医生或主治医生后决定要做无痛胃镜检查。
2、是否预约打电话或当面咨询内镜中心。
3、麻醉前评估决定是否做无痛或改为其他检查,同意书是为无痛胃镜检查中要进行活检的标本取出。
在做无痛胃镜检查前需签麻醉同意书方可进行检查。
4、无痛胃镜术前准备:(1).术前禁食8h,禁饮4h,高血压者可用少量水服药;(2).检查需有成年亲友陪同5、为降低检查的漏病率不要进食、饮水,胃镜检查前15到30分钟服用消泡剂(健亨)和润滑剂(1%丁卡因)(服用消泡剂和润滑剂后不要吞口水等)再注射全麻醉然后检查。
6、无痛肠镜术后注意事项(1).术后1h后才能饮水,饮水无呛咳后可进食(2).术后3h需有人陪护(3).术后24h不得驾驶机动车辆、进行机械操作和从事高空作业,以防意外7、检查结束后,在等候室等待10分钟左右就可领取检查结果报告并告知检查后的注意事项;若有活检需缴活检费后领取,并通知您取活检报告时间并告知检查后的注意事项。
检查报告领取后可找门诊医生察看是否需要药物治疗。
无痛肠镜检查流程无痛肠镜检查流程图注:1、在挂号看门诊医生或主治医生后决定要做无痛肠镜检查。
2、是否预约打电话或当面咨询内镜中心。
3、麻醉前评估决定是否做无痛或改为其他检查,同意书是为无痛肠镜检查中要进行活检的标本取出。
在做无痛肠镜检查前需签麻醉同意书方可进行检查。
4、无痛肠镜术前准备(1).检查前三天宜吃无渣或少渣半流质饮食,不吃蔬菜、水果、牛奶及乳制品;(2).肠道准备方法:一般于检查前4~6小时口服泻药(检查时间若为上午,建议前一日晚8时左右口服泻药;检查时间若为下午,建议当日上午8时左右口服泻药)。
服用泻药后禁止服用食物,检查前4小时禁水及其他液体。
(3).泻药使用方法:“复方聚乙二醇电解质散” 2盒(共6小包),配2L(2000ml)温水,混匀后2小时内服完,第1L(1000ml)温水尽快喝完。
服药后多喝水,总饮水量需达3L(3000ml),直至排出清水便为止;(4).检查需有成年亲友陪同(5).妇女月经期间不能检查。
门诊麻醉工作流程及应急预案.

根据本院门诊麻醉工作安排的实际,为保证门诊麻醉的安全,特制定以下流程规定:无痛胃肠镜诊疗流程1,麻醉前评估患者病情及麻醉风险,如无禁忌证向患者和(或)患者委托人解释麻醉的目的和风险,取得患者和(或)委托人同意,并签署麻醉知情同意书。
2,正确掌握适应证与禁忌证:(一)适应证(1)所有因诊疗需要,并愿意接受消化内镜诊疗镇静/麻醉的患者。
(2)对消化内镜诊疗心存顾虑或恐惧感、高度敏感而不能自控的患者。
(3)操作时间长、操作复杂的内镜诊疗技术,如ERCP、EUS、EMR、ESD、POEM、小肠镜等。
(4)一般情况良好,ASA I级或II级患者。
(5)处于稳定状态的ASA III级或IV级患者,可酌情在密切监测下实施。
(二)禁忌证(1)有常规内镜操作禁忌证或拒绝镇静/麻醉的患者。
(2)ASA V级的患者。
(3)未得到适当控制的可能威胁生命的循环及呼吸系统疾病,如未控制的严重高血压、严重心律失常、不稳定心绞痛以及急性呼吸道感染、哮喘急性发作期等。
(4)肝功能障碍(Child-Pugh C级以上)、急性上消化道出血伴失代偿休克、严重贫血、胃肠道梗阻伴有为内容物潴留。
(5)无陪同或监护人者。
(6)有镇静/麻醉药物过敏及其他严重麻醉风险者。
(三)相对禁忌证(1)预计困难气道的患者如张口度过小、小下颌、颈部活动严重受限、鼾症患者等。
(2)严重的神经系统疾病者(如脑卒中、癫痫、惊厥等)。
(3)有药物滥用史、年率过高或过小、病态肥胖及气管食管瘘的患者。
3,术前评估根据患者的一般情况、病史、实验室检查及必要的体格检查进行综合分析,对患者的全身情况和麻醉耐受力及麻醉分级作出一个比较全面的评估,主要评估患者的心肺功能,有无呼吸道急性感染、严重的鼾症、严重的心功能不全、哮喘急性发作及呼吸功能衰竭等情况。
4,术前准备(1)一般患者应在术前禁食至少6h,术前禁水至少2h,特殊需要服用药物患者可服用小于20毫升清水,适当推后检查至少1h。
胃肠镜准备流程

胃肠镜准备流程胃肠镜检查呀,可重要啦,那准备流程咱可得好好唠唠。
一、饮食方面。
做胃肠镜之前呢,饮食得调整调整。
在检查前的几天呀,就不能吃那些高纤维的食物喽,像什么芹菜呀,韭菜之类的,这些东西在肠道里不好消化,会影响检查的。
还有啊,带籽儿的食物也得少吃,比如西瓜、火龙果,籽儿在肠道里就像调皮的小豆子,可能会干扰医生的视线呢。
检查前一天啊,最好就吃点流食啦,像粥呀,米糊之类的,软软乎乎的,肠胃负担小。
可别贪嘴吃那些大鱼大肉啦,它们在胃里和肠子里可不容易被清理出去哦。
二、肠道准备。
这肠道准备可是个大事儿。
如果是做肠镜的话,医生一般会给开那种清肠的药。
拿到药之后呀,可别不当回事儿。
按照医生说的方法把药溶在水里,然后就开始喝吧。
那味道可能不太美妙,有点像咸咸的盐水混合着奇怪的味道,就当是喝一种特殊的“健康饮料”啦。
喝了之后呀,你就会感觉肚子开始咕噜咕噜叫了,这时候可别乱跑,赶紧找个离厕所近的地方待着。
因为呀,喝了清肠药之后就会不停地跑厕所,要把肠道里的东西都排干净才行呢。
这时候可别害羞,这是为了让肠镜检查能顺利进行呀。
三、胃的准备。
要是做胃镜呢,检查前得禁食禁水一段时间。
一般来说,在检查前的6 - 8个小时就不能吃东西也不能喝水了。
这是为啥呢?因为胃里如果有食物残渣或者水的话,医生就看不清楚胃里面的情况啦。
所以呀,晚上如果要做第二天早上的胃镜,前一天晚上吃完晚饭就别再吃夜宵啦,乖乖地饿着肚子睡觉,虽然有点小难受,但是为了能准确地检查出胃的健康状况,这也是值得的呀。
四、检查当天的准备。
到了检查当天呢,也有一些小细节要注意。
如果是做无痛胃肠镜的话,得有家属陪着呢。
因为无痛胃肠镜是打了麻药的,做完之后可能会有点晕乎乎的,就像刚睡醒的小迷糊一样,有家属在身边就会安心很多啦。
穿衣服也要穿宽松舒适的,方便穿脱,别穿那些紧身的衣服,在检查的时候不好操作。
而且呀,最好把之前做过的一些检查报告都带上,比如之前的血液检查呀,腹部B超之类的,这样医生就能更全面地了解你的身体情况啦。
无痛胃肠镜镜检查操作流程

无痛胃肠镜镜检查操作流程
1.完善病人必要相关术前检查,如:血压、心电图、血常规、凝血功能、心脏
超声等;告知检查前相关准备,如禁食8小时,禁饮2小时等。
住院病人检查前一天下午3点前送预约单到门诊胃镜中心,门诊病人现场预约。
责任人:临床医生。
2.每天下午3点,内镜护士通知麻醉医生访视住院预约病人.责任人:内镜护士。
3.麻醉前评估患者病情,门诊病人现场评估,住院预约病人检查前一天在病房评
估,如无禁忌症签署麻醉知情同意书。
责任人:麻醉医生。
4.接诊:登记、排队、收费、服消泡剂等.责任人:内镜护士.
5.做好麻醉前设备检查和药物的准备工作,尤其是抢救设备的完好情况。
责任
人:麻醉机、麻醉药品—-—麻醉医生;其他抢救设备和抢救药品--—内镜护士。
6.病人入室摆放体位,连接监护仪,建立静脉通道,放置口垫、吸氧等。
责任人:
内镜护士。
7.根据患者的年龄、病情、体质选择适当的药物和剂量,术中严密观察生命体
征的变化,尤其是SPO2的变化情况.责任人:麻醉医生.
8.麻醉结束后,麻醉医生协助内镜室护士护送患者到复苏室,内镜护士继续连接
监护仪,予以低流量吸氧,注意观察患者生命体征、体位并观察穿刺部位的出血情况。
(无复苏室时,原地复苏。
)
9.病人完全清醒无不适,告知术后注意事项,家属或本人在登记本上签字后方
可离开。
责任人:内镜护士.。
无痛胃肠镜检查流程

无痛胃肠镜检查流程
1、根据患者自愿原则,门诊医生开具无痛胃肠镜检查单。
2、门诊医生开具无痛检查单后,开具化验室检查单:血常
规、肝肾功能、凝血功能、心电图等。
3、门诊医生应告知患者等拿到检查报告后,去疼痛门诊进
行麻醉会诊。
4、麻醉医生接诊患者后,详细询问病情,做出病情评估,
适合做无痛胃肠镜的,麻醉医生开出麻醉药物并收取相
关治疗费用、签署麻醉知情同意书、告知患者麻醉前后
注意事项。
5、经麻醉医生评估后患者去预约分诊台进行预约检查日
期。
6、到达检查日期、患者进行无痛胃肠镜检查。
7、检查结束后,患者送人复苏室进行麻醉复苏,患者苏醒
后至少卧床留院观察半小时,无明显不良反应后,方可
离院。
附:关于无痛胃肠镜检查后患者恶心呕吐情况的解决方案,麻醉后恶心呕吐,是全身麻醉最常见并发症,麻醉中使用阿片类药物是出现恶心呕吐的主要原因,目前,我院使用的是阿片类激动-拮抗剂地佐辛,优点是呼吸抑制轻微,使用起来相对安全,缺点是阿片类药物通病恶心呕吐。
解决方案:1、
麻醉前常规使用镇吐类药物+地塞米松以预防麻醉后恶心呕吐。
2、无痛胃肠镜麻醉中停用阿片类药物,以嗯噻类药物替代,但目前医院没有可用于静脉注射的嗯噻类药物,需药剂科新进。
无痛胃肠镜流程
无痛胃肠镜流程胃肠镜检查,又称胃肠镜检查,是一种通过内窥镜检查食道、胃、十二指肠和结肠内壁的一种检查方法。
它可以帮助医生发现和诊断胃肠道内的疾病,如溃疡、息肉、炎症、出血等。
对于需要进行胃肠镜检查的患者来说,了解和掌握胃肠镜检查的流程是非常重要的。
接下来,我们将为大家介绍一下无痛胃肠镜检查的具体流程。
首先,患者需要在进行胃肠镜检查前按照医生的要求进行相关准备。
通常来说,患者需要在检查前一天晚上开始禁食,并且需要清洁肠道,以确保检查的准确性。
在禁食的同时,患者还需要根据医生的建议服用肠道准备剂,以帮助清洁肠道内的残留物质。
当患者到达医院进行胃肠镜检查时,首先需要进行登记和缴费手续。
随后,患者将被引导到准备室进行准备工作。
在准备室,医护人员会对患者进行身体检查,并询问患者的相关病史和过敏史,以确保患者适合进行胃肠镜检查。
接着,患者将被引导到检查室进行胃肠镜检查。
在检查室内,医生和护士会向患者解释检查的具体流程,并询问患者是否有不适或过敏情况。
随后,患者将被要求脱掉上身衣物,并穿上医院提供的检查服。
医生会向患者详细解释胃肠镜检查的注意事项,并让患者签署知情同意书。
一切准备工作完成后,医生将开始进行胃肠镜检查。
在检查过程中,医生会通过口腔将柔软的胃肠镜引入患者的食道,然后逐渐推进到胃、十二指肠和结肠。
在检查过程中,医生会仔细观察胃肠道内壁的情况,并在必要时进行活检或治疗。
胃肠镜检查通常需要10-30分钟不等,具体时间取决于患者的情况和检查的需要。
在检查过程中,患者需要配合医生的指导,放松身体,以确保检查的顺利进行。
在检查结束后,医生会将胃肠镜缓慢地从患者的口腔中取出,然后观察患者的情况,确保患者的生命体征稳定。
最后,在胃肠镜检查结束后,患者将被引导到休息室休息,直到麻醉效果完全消退。
医生会向患者解释检查结果,并根据需要进行进一步的治疗或随访。
患者在离开医院后,需要在家休息一段时间,并遵循医生的建议进行饮食和生活方式的调整。
无痛胃肠镜诊疗流程
无痛胃肠镜诊疗流程1,麻醉前评估患者病情及麻醉风险,如无禁忌证向患者和(或)患者委托人解释麻醉的目的和风险,取得患者和(或)委托人同意,并签署麻醉知情同意书。
2,正确掌握适应证与禁忌证:(一)适应证(1)所有因诊疗需要,并愿意接受消化内镜诊疗镇静/麻醉的患者。
(2)对消化内镜诊疗心存顾虑或恐惧感、高度敏感而不能自控的患者。
(3)操作时间长、操作复杂的内镜诊疗技术,如ERCP、EUS、EMR、ESD、POEM、小肠镜等。
(4)一般情况良好,ASA I级或II级患者。
(5)处于稳定状态的ASA III级或IV级患者,可酌情在密切监测下实施。
(二)禁忌证(1)有常规内镜操作禁忌证或拒绝镇静/麻醉的患者。
(2)ASA V级的患者。
(3)未得到适当控制的可能威胁生命的循环及呼吸系统疾病,如未控制的严重高血压、严重心律失常、不稳定心绞痛以及急性呼吸道感染、哮喘急性发作期等。
(4)肝功能障碍(Child-Pugh C级以上)、急性上消化道出血伴失代偿休克、严重贫血、胃肠道梗阻伴有为内容物潴留。
(5)无陪同或监护人者。
(6)有镇静/麻醉药物过敏及其他严重麻醉风险者。
(三)相对禁忌证(1)预计困难气道的患者如张口度过小、小下颌、颈部活动严重受限、鼾症患者等。
(2)严重的神经系统疾病者(如脑卒中、癫痫、惊厥等)。
(3)有药物滥用史、年率过高或过小、病态肥胖及气管食管瘘的患者。
3,术前评估根据患者的一般情况、病史、实验室检查及必要的体格检查进行综合分析,对患者的全身情况和麻醉耐受力及麻醉分级作出一个比较全面的评估,主要评估患者的心肺功能,有无呼吸道急性感染、严重的鼾症、严重的心功能不全、哮喘急性发作及呼吸功能衰竭等情况。
4,术前准备(1)一般患者应在术前禁食至少6h,术前禁水至少2h,特殊需要服用药物患者可服用小于20毫升清水,适当推后检查至少1h。
(2)如患者存在胃排空功能障碍或者胃潴留,应适当延长禁食和禁水时间,必要时行气管插管以保护气道。
胃肠镜检查治疗的诊疗流程及注意事项
胃肠镜检查治疗的诊疗流程及注意事项:
1、诊前评估:了解病史,感染指标、血常规、凝血试验化验、血压、心肺功能评估,无痛内镜检查者需麻醉评估。
注意长期服用阿司匹林等抗凝药物的,需要提前停药1周。
2、预约检查时间:填写申请单及签署同意书,预约检查日期,准备检查中所用药物,肠镜检查者需要提前服用泻药。
3、检查:按预约时间携带申请单、检查单等到科室就诊。
4、诊后注意:无痛检查者需到苏醒室苏醒至清醒状态,未取活检者一般检查后30分钟至预约窗口取报告,取活检者一般3个工作日后预约窗口取报告,病房病人报告由专人送至病房。
内镜中心无痛胃肠镜管理标准化流程_概述及解释说明
内镜中心无痛胃肠镜管理标准化流程概述及解释说明1. 引言1.1 概述本篇文章旨在介绍内镜中心无痛胃肠镜管理标准化流程的概况和解释说明。
随着医疗技术的不断发展,胃肠镜检查已成为一种常见、重要的诊断手段,然而目前存在胃肠镜管理方面的不足之处。
为了改善现有问题并提高胃肠镜检查质量与效率,内镜中心引入了无痛胃肠镜管理标准化流程,以确保患者舒适度和安全性,并提高医院的整体管理水平。
1.2 文章结构本文首先介绍胃肠镜管理标准化流程的概念和意义,进而探讨现行胃肠镜管理存在的问题,并针对这些问题提出了标准化流程的优势与意义。
接下来将详细阐述无痛胃肠镜操作的基本原理与技术,包括麻醉药物种类与作用机制以及无痛胃肠镜操作步骤与技巧指南以及合理使用无痛胃肠镜需注意事项。
随后将对内镜中心无痛胃肠镜管理标准化流程进行解释和说明,包括流程的具体步骤、各环节职责分工、设备、药品与材料管理要点及措施,以及可能出现的问题及应对措施示例。
最后,将总结并提升内镜中心无痛胃肠镜管理标准化流程,并展望未来胃肠镜管理的发展方向,同时还会讨论研究的局限性与提出进一步的研究建议。
1.3 目的本文旨在全面介绍内镜中心无痛胃肠镜管理标准化流程,帮助读者了解其概念、意义和优势。
通过详细阐述无痛胃肠镜操作的基本原理与技术,使读者对麻醉药物种类与作用机制以及操作步骤与技巧指南有所了解,并明确合理使用无痛胃肠镜需注意事项。
同时,对内镜中心无痛胃肠镜管理标准化流程进行解释和说明,便于医护人员和管理层了解具体步骤以及各个环节的职责分工。
通过讨论设备、药品与材料管理要点及措施,以及可能出现问题的应对措施示例,提供一种操作指南和常见问题解决方案。
最后,总结并提升无痛胃肠镜管理标准化流程,并展望未来胃肠镜管理的发展方向,同时也指出本研究的局限性,并提出进一步的研究建议。
通过本文的阐述,在内镜中心无痛胃肠镜管理方面能够有更好的效果和质量。
2. 胃肠镜管理标准化流程概述:2.1 胃肠镜管理的重要性:胃肠镜是一种常见的医疗检查工具,广泛用于消化道疾病的诊断和治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
无痛胃肠镜诊疗流程1,麻醉前评估患者病情及麻醉风险,如无禁忌证向患者和(或)患者委托人解释麻醉的目的和风险,取得患者和(或)委托人同意,并签署麻醉知情同意书。
2,正确掌握适应证与禁忌证:(一)适应证(1)所有因诊疗需要,并愿意接受消化内镜诊疗镇静/麻醉的患者。
(2)对消化内镜诊疗心存顾虑或恐惧感、高度敏感而不能自控的患者。
(3)操作时间长、操作复杂的内镜诊疗技术,如ERCP、EUS、EMR、ESD、POEM、小肠镜等。
(4)一般情况良好,ASA I级或II级患者。
(5)处于稳定状态的ASA III级或IV级患者,可酌情在密切监测下实施。
(二)禁忌证(1)有常规内镜操作禁忌证或拒绝镇静/麻醉的患者。
(2)ASA V级的患者。
(3)未得到适当控制的可能威胁生命的循环及呼吸系统疾病,如未控制的严重高血压、严重心律失常、不稳定心绞痛以及急性呼吸道感染、哮喘急性发作期等。
(4)肝功能障碍(Child-Pugh C级以上)、急性上消化道出血伴失代偿休克、严重贫血、胃肠道梗阻伴有为内容物潴留。
(5)无陪同或监护人者。
(6)有镇静/麻醉药物过敏及其他严重麻醉风险者。
(三)相对禁忌证(1)预计困难气道的患者如张口度过小、小下颌、颈部活动严重受限、鼾症患者等。
(2)严重的神经系统疾病者(如脑卒中、癫痫、惊厥等)。
(3)有药物滥用史、年率过高或过小、病态肥胖及气管食管瘘的患者。
3,术前评估根据患者的一般情况、病史、实验室检查及必要的体格检查进行综合分析,对患者的全身情况和麻醉耐受力及麻醉分级作出一个比较全面的评估,主要评估患者的心肺功能,有无呼吸道急性感染、严重的鼾症、严重的心功能不全、哮喘急性发作及呼吸功能衰竭等情况。
4,术前准备(1)一般患者应在术前禁食至少6h,术前禁水至少2h,特殊需要服用药物患者可服用小于20毫升清水,适当推后检查至少1h。
(2)如患者存在胃排空功能障碍或者胃潴留,应适当延长禁食和禁水时间,必要时行气管插管以保护气道。
(3)做好麻醉前设备检查和药物的准备工作,包括常规麻醉药物和抢救药物,尤其是抢救设备的完好情况。
(4)患者进入胃肠镜检查准备室,先开放外周静脉通道,并妥善固定,对特殊患者进行必要的监护。
(5)患者进入检查室后,协助内镜室护士给患者摆放体位、吸氧、监测SPO2、脉搏,特殊患者同时监护血压、心电图,并做好抢救准备。
5,根据患者的年龄、病情、体质选择适当的药物和剂量,并注意诱导的速度不可太快。
术中严密观察患者的意识、睫毛发射情况、呼吸、循环等生命体征的变化,尤其是呼吸方面的变化情况,如有呼吸抑制、呼吸道梗阻及喉痉挛,并作出相应的处理。
6,对高龄、病情特殊者,门诊麻醉负责人应亲自参与麻醉的实施。
7,根据消化内镜的诊疗目的和镇静/麻醉深度的需求,我科常采用下列几种麻醉方法:(1)对于诊断性胃肠镜检查或胃肠镜下简单治疗如息肉钳除、EMR等一般单用丙泊酚间断推注或者同时复合小剂量舒芬太尼(3~5 ug)即可满足要求,即缓慢静脉注射初始负荷剂量丙泊酚1.5~2.5mg/kg。
患者呼吸变缓慢但平稳、睫毛反射消失、全身肌肉松弛即可开始内镜操作。
术中如诊疗时间稍长或操作刺激增强,根据患者体征如呼吸加深、心率增快或骤然下降、甚至体动等,可每次静脉追加0.3~0.6mg/kg。
诊疗过程维持适当的麻醉深度,以确保患者无知觉和体动,直至检查结束。
(2)对于消化内镜诊疗时间长、麻醉深度及平稳度要求高的检查,如ERCP、ESD、小肠镜等,一般采用地佐辛5mg或者舒芬太尼5ug+丙泊酚2~2.5mg/kg缓慢诱导后呼吸平稳,睫毛反射消失、全身肌肉松弛、托下颌无反应时插入内镜,确定无反应即开始消化内镜操作,如有体动、呛咳等反应可适当追加0.3~0.6mg/kg后进行操作,然后再持续泵注丙泊酚6~10mg/(kg*h)维持直至检查结束。
(3)对于消化内镜诊疗过程可能明显影响呼吸,可能发生大出血,返流误吸风险较高,要求胃肠蠕动弱的检查治疗,如POEM、ESD、上消化道出血的急性期的内镜下探查止血等一般采用全麻气管插管。
(4)对于1~5岁的小儿消化内镜诊疗一般选用氯胺酮3~4mg/kg肌注后开放静脉通道,然后用丙泊酚2~3mg/kg间断推注维持;有静脉通路者可静脉滴入氯胺酮2mg/kg诱导或者使用丙泊酚3~5mg/kg诱导,患儿入睡后开始检查,术中可间断推注丙泊酚维持或持续泵注直至检查结束。
8,检查结束后由麻醉医生评估患者意识、呼吸、循环等情况后决定是否可以过床及离开检查室并协助内镜室护士护送患者到复苏室复苏,同时与复苏室工作人员做好交接。
有特殊情况需要重点交代相关注意事项。
9,门诊患者检查结束后意识完全恢复,自主行动能力恢复良好,各生命体征平稳,可在家属陪同下离开复苏室;住院患者意识恢复良好,生命体征平稳后由相关科室工作人员接回本科室;一般患者经复苏室工作人员评估后可以离室,特殊患者需经麻醉医生评估后方可离室。
无痛胃肠镜并发症的应急预案1, 呼吸抑制无痛胃肠镜诊疗过程中常见的并发症,多为一过性的轻度抑制,一般通过缓慢推注药物可预防其发生,出现后给予辅助呼吸几次多可恢复,有时还可使用小剂量呼吸兴奋剂,严重时可使用呼吸球囊面罩手控辅助呼吸或者气管插管控制呼吸,以保证患者安全。
2,舌后坠部分患者麻醉后会出现的并发症,舌后坠会导致呼吸道部分或者完全阻塞,引起患者缺氧。
一般加强麻醉前对患者的气道评估可降低其发生率,出现后一般通过轻轻托起下颌角,多可缓解,或者置入口咽通气道,畅通呼吸,严重舌后坠需要气管插管控制呼吸以保证患者安全。
3,喉痉挛一般在麻醉较浅,刺激较大,内镜直接刺激声门,口咽部分泌物较多的情况下发生,如处理不及时会危及患者生命安全。
可通过保持一定的麻醉深度,提醒内镜医生观察清楚再进镜子同时请内镜医生协助及时吸除咽部尤其是声门附近的分泌物可预防其发生,如发生后首先加深麻醉、高流量吸氧、吸除分泌物,必要时给予地塞米松10mg,严重时给予肌松药行气管插管控制呼吸,以保证患者安全。
4,低血压胃肠镜患者一般术前都禁食水,尤其对于老年患者,容易引起血容量的相对不足,加上麻醉药物会引起血管扩张,心肌抑制,导致心排血量减少,从而可引起血压下降。
如出现血压明显下降可适当加快输液速度,同时给予小剂量升压药如麻黄碱5~10mg,多可改善。
5,心律失常一般表现为心率增快时,可考虑患者麻醉前过于紧张交感神经过于兴奋,可给予小剂量美托洛尔;如出现心率过慢可能麻醉过浅刺激迷走神经兴奋可以适当加深麻醉,或者给予阿托品0.25~0.5mg进行处理,严重复杂的心律失常在进行简单处理的同时应请心内科医生急会诊。
6,恶心呕吐术后恶心呕吐可使患者恢复延迟,管路脱落,同时增加误吸风险,必须密切监护,让患者侧卧位,注意吸引,必要时使用止吐药物。
7,意外坠床一般发生在检查中或者检查结束麻醉未完全清醒期间,主要通过加强安全防范意识培训,检查全程有医护人员陪同直至离院可预防其发生。
不管发生什么突发情况,第一时间呼叫,请求帮助,通力合作,多能化险为夷,保证患者生命安全。
无痛人流诊疗流程1,麻醉前评估患者病情及麻醉风险,如无禁忌证向患者和(或)患者委托人解释麻醉的目的和风险,取得患者和(或)委托人同意,并签署麻醉知情同意书。
2,正确掌握适应证和禁忌证一适应证(1)初次妊娠,瘢痕子宫等估计手术需时较长的患者(2)多次流产后精神紧张难以配合手术的患者(3)因高血压、心脏病不能耐受疼痛刺激的患者(4)对传统人流手术恐惧或不能忍受其中痛苦的患者(5)要求对手术过程无任何感觉的患者(6)不规则阴道流血需要诊刮性刮宫的患者(7)长期放置同一宫内节育环需要取环的患者二禁忌证(1)严重心脏疾病或心功能不全,心律失常的患者(2)严重呼吸系统疾病或肺功能不全,哮喘急性发作的患者(3)预计麻醉后可能有重度上呼吸道梗阻并有困难气道史的患者(4)对手术所需麻醉药品过敏的患者(5)未执行严格的禁食禁饮等术前准备的患者(6)无人陪护的门诊患者3,术前评估根据患者的一般情况、病史、实验室检查及必要的体格检查进行综合分析,对患者的全身情况和麻醉耐受力及麻醉分级作出一个比较全面的评估,主要评估患者的心肺功能,有无呼吸道急性感染、严重的鼾症、哮喘急性发作、预计困难气道的可能性及是否严格执行禁食禁饮等情况。
4,术前准备(1)一般患者应在术前禁食至少8h,术前禁水至少4h,特殊需要服用药物患者可服用小于20毫升清水,适当推后检查至少2h。
(2)做好麻醉前设备检查和药物的准备工作,包括常规麻醉药物和抢救药物,抢救药物常规准备地塞米松10mg、阿托品0.5mg、麻黄碱30mg 稀释至5ml及佳苏仑100mg。
检查确认有通畅的静脉通路,麻醉机打开处于工作状态,并检查是否漏气,氧气压力是否足够,气管插管、喉镜等设备是否齐全,特殊患者还需准备相应抢救物品。
(3)患者进入门诊手术室,先开放静脉通路,并妥善固定,协助妇科护士摆放体位,对患者常规监测BP、SPO2、HR、ECG及RR等生命体征。
特殊患者做好抢救准备。
5,根据患者的年龄、病情、体质选择适当的药物和剂量,并注意诱导的速度不可太快。
术中严密观察患者的意识、呼吸、循环等生命体征的变化,尤其是呼吸方面的呼吸抑制、呼吸道梗阻及喉痉挛和人工流产综合征的发生,一旦发生将会积极作出相应的正确处理。
6,对高龄、病情特殊者,门诊麻醉负责人应亲自参与麻醉的实施。
7,根据无痛人流对麻醉的要求,我科常采用的麻醉方法如下:(1)对于高度紧张的患者一般在摆放膀胱截石位后先进行麻醉然后术者再进行消毒和刮宫操作,以防患者过于紧张从而引起神经系统内大量儿茶酚胺类物质的分泌导致呼吸循环的不平稳,常采用单次静脉推注丙泊酚2~3mg/kg诱导剂量,同时复合小剂量的舒芬太尼5~10ug或地佐辛5mg提前静脉滴入,丙泊酚一般缓慢匀速静脉推注,以防出现呼吸抑制,待患者入睡,睫毛反射消失,呼吸平稳后再进行操作,术中严密观察心率、血压、血氧饱和度及呼吸变化,还有注意返流误吸的发生,术中根据有无体动和刺激大小随时追加丙泊酚0.4~0.6mg/kg,直至操作结束。
(2)对于不是很紧张的患者一般在患者摆好膀胱截石位后术者先进行手术区的消毒工作,消毒完成一切准备就绪后再采用以上麻醉方法进行麻醉然后开始手术操作。
8,手术操作结束后由麻醉医生评估患者意识、呼吸、循环等情况后决定是否可以过床并协助妇科医生、妇科护士护送患者到复苏室复苏,直至患者完全清醒方可让其在家属陪同下离开检查室。
无痛人流并发症的应急预案1,呼吸抑制人流手术麻醉诱导时有时会出现一过性的呼吸抑制或呼吸暂停,从而引起血氧饱和度的下降,一般通过减缓药物推注速度多可预防,如出现后在手术刺激下或者通过面罩加压给氧呼吸一般很快就会恢复。
