解读围生期高危脑损伤
新生儿缺氧缺血性脑病86例临床观察

新生儿缺氧缺血性脑病86例临床观察摘要:目的:本文主要是对86例新生儿缺氧缺血性脑病患者的临床观察结果进行探讨。
方法:回顾性分析从2012年1月到2013年1月在本院出生的患有新生儿缺氧缺血性脑病的86例新生儿的临床资料。
结果:在86例患有缺氧缺血性脑病的新生儿主要是以体重正常的并是足月生的婴儿为主,这些新生儿在出生时,大多数都出现了围生期窒息的现象,不仅如此,大多数的新生儿还患有多种围生期的高危因素。
这些围生期高危因素的临床表现为激惹、抽搐、兴奋等神经系统症状。
医院让这些新生儿都照头颅ct,根据ct照出来的结果可以看到大多数的新生儿患有脑缺氧、基底核丘脑损伤、脑水肿为主的脑损伤。
经过医务人员的悉心治疗和护理后,大部分婴儿病情已经好转,有些已经完全康复出院了。
结论:医生在接生新生儿时,要注意观察新生儿是否有窒息、围生期高危因素的情况,尤其是可能出现的缺氧缺血性脑病。
医生在根据自己的临床经验的判断的基础上,还要对有可能患病的新生儿做头颅ct,最后再依据ct的显示结果来做出诊断。
关键词:新生儿缺氧缺血性脑病头颅ct【中图分类号】r4 【文献标识码】b 【文章编号】1671-8801(2013)06-0177-01新生儿缺氧缺血性脑病,简称hie,主要是新生儿在围生期的时候,因窒息而导致脑部缺氧缺血情况的出现,对于新生儿的身体造成伤害,甚至死亡[1]。
新生儿缺氧缺血性脑病如果治疗不当,会导致新生儿成为残疾。
新生儿缺氧缺血性脑病主要发生在足月出生的婴儿身上,为了减少病情的发生,医务人员要做好预防工作并及早进行治疗。
本文就是对我院86例患有新生儿缺氧缺血性脑病的临床资料进行回顾性的分析,以提高人们对于新生儿缺氧缺血性脑病的认识。
资料如下。
1 资料与方法1.1 临床资料。
从2012年1月到2013年1月在我院收治的86例患有新生儿缺氧缺血性脑病的患者的临床资料中可以看出。
在86例中男婴病例有35例,占总数的40.7%;女婴有51例,占总数的59.3%。
【课题申报】产科医生新生儿脑损伤的预防策略

产科医生新生儿脑损伤的预防策略产科医生新生儿脑损伤的预防策略一、前言新生儿脑损伤是指在胎儿或婴儿期间所造成的脑组织的结构或功能异常,常引起儿童智力障碍、神经发育迟滞以及其他严重并发症。
作为产科医生,对于新生儿脑损伤的预防具有重要的意义。
本课题旨在总结新生儿脑损伤的预防策略,以提高产科医生的工作水平和预防新生儿脑损伤的效果。
二、研究背景随着医疗技术的进步,新生儿死亡率明显下降,但新生儿脑损伤的发病率却并未减少。
新生儿脑损伤给患儿及家庭带来巨大的负担,也给社会和医疗资源造成不小的压力。
因此,制定科学合理的预防策略对于减少新生儿脑损伤具有重要的意义。
三、研究内容1. 新生儿脑损伤的分类与病因分析1.1. 将新生儿脑损伤分为产前、围产期和产后3个阶段1.2. 详细分析不同阶段新生儿脑损伤的常见病因,并探讨其发生机制。
2. 新生儿脑损伤的预防策略2.1. 产前预防策略2.1.1. 加强孕妇健康管理,提高孕产妇自身免疫力2.1.2. 对高危孕妇进行定期产前检查,进行早期干预2.1.3. 做好产前咨询和教育工作,提高孕妇和家属对孕期管理的重视程度2.2. 围产期预防策略2.2.1. 严格执行孕产妇的产科检查和监护2.2.2. 加强分娩过程的监测和干预2.2.3. 指导产妇正确进行自然分娩或剖宫产操作2.3. 产后预防策略2.3.1. 加强对新生儿生命体征的监测和评估2.3.2. 配置良好的新生儿护理设施和设备2.3.3. 建立新生儿脑损伤早期诊断和干预机制3. 新生儿脑损伤的诊断和治疗3.1. 通过对新生儿脑损伤的早期诊断和评估,制定个体化的治疗策略3.2. 依据不同类型的脑损伤,采取合理的药物治疗和康复措施3.3. 建立随访制度,跟踪儿童脑损伤后的发展情况,及时调整治疗方法四、研究方法1. 文献综述:对相关研究领域的优秀文献进行系统综述,了解国内外关于新生儿脑损伤预防策略的最新研究进展和成果。
2. 医学数据分析:对本院近年来的新生儿脑损伤病例进行回顾性分析,探究不同预防策略的实际效果。
新生儿缺氧缺血性脑病(HIE)与颅内出血(ICH)的诊治
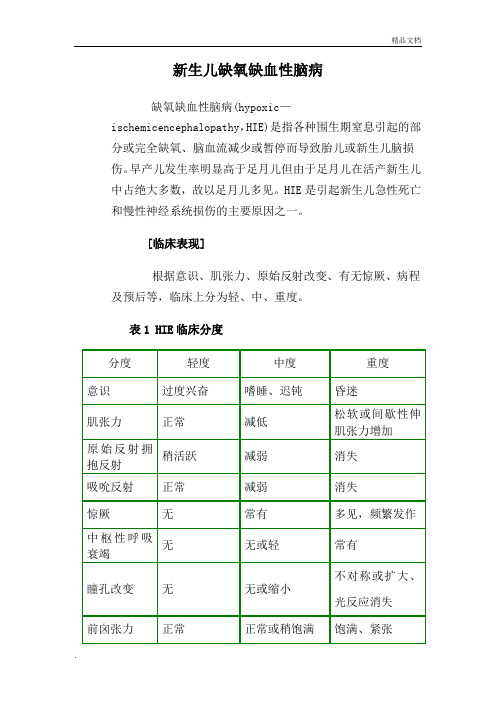
新生儿缺氧缺血性脑病缺氧缺血性脑病(hypoxic—ischemicencephalopathy,HIE)是指各种围生期窒息引起的部分或完全缺氧、脑血流减少或暂停而导致胎儿或新生儿脑损伤。
早产儿发生率明显高于足月儿但由于足月儿在活产新生儿中占绝大多数,故以足月儿多见。
HIE是引起新生儿急性死亡和慢性神经系统损伤的主要原因之一。
[临床表现]根据意识、肌张力、原始反射改变、有无惊厥、病程及预后等,临床上分为轻、中、重度。
表1 HIE临床分度急性损伤、病变在两侧大脑半球者,症状常发生在生后24h 内,其中50%~70%可发生惊厥,特别是足月儿。
惊厥最常见的表现形式为轻微发作型或多灶性阵挛型,同时有前囟隆起等脑水肿症状体征。
病变在脑干、丘脑者,可出现中枢性呼吸衰竭、瞳孔缩小或扩大、顽固性惊厥等脑干症状,常在24—72h病情恶化或死亡。
部分患儿在宫内已发生缺血缺氧性脑损伤,出生时Apagar评分可正常,多脏器受损不明显,但生后数周或数月逐渐出现神经系统受损症状。
[诊断要点]1.有围生期缺氧病史,如母亲有高血压、妊高症、胎儿宫内胎动增强、胎心增快或减慢、羊水被污染。
出生后有窒息。
2.有神经系统的症状体征。
3.血清肌酸磷酸激酶同工酶(creatinekinase,CPK—BB) 正常值<10U/L,脑组织受损时升高。
4.神经元特异性烯醇化酶(neuron—specificenolase,NSE) 正常值<6~tg/L,神经元受损时血浆中此酶活性升高。
5.B超具有无创、价廉、可在床边操作和进行动态随访等优点,对脑室及其周围出血具有较高的特异性。
6.CT扫描有助于了解脑水肿范围、颅内出血类型,对预后的判断有一定的参考价值,最适检查时间为生后2~5天。
7.核磁共振(MRl) 分辨率高、无创,具有能清晰显示颅后窝及脑干等B超和CT不易探及部位病变的特点。
8.脑电图可客观地反应脑损害程度,判断预后及有助于惊厥的诊断。
高危儿分级管理制度

高危儿分级管理制度一、背景高危儿是指出生时围生期和新生儿期(即出生后28天内)发生的高危,即有可能导致死亡或长期残疾的问题。
高危儿的管理需要综合多学科的专业知识及临床经验,对高危儿进行早期评估、及时干预和监测,以减少并发症的发生,提高高危儿的存活率和生活质量。
因此,建立高危儿分级管理制度是非常重要的。
二、高危儿的分类高危儿可以按照病因、临床表现和风险因素进行分类。
常见的高危儿包括早产儿、低出生体重儿、出生缺陷儿、新生儿窒息、新生儿脑损伤等不同类型的高危儿。
根据高危儿的不同特点,可以将其分为轻度高危儿、中度高危儿和重度高危儿三个级别。
1、轻度高危儿:指存在潜在高危因素,但没有明显的生命危险,主要需要一般监测和护理。
例如,早产儿、低出生体重儿等。
2、中度高危儿:指存在明显高危因素,可能会出现生命危险,需要特殊监测和护理。
例如,新生儿窒息、新生儿感染等。
3、重度高危儿:指存在严重高危因素,可能会导致严重后遗症或死亡,需要紧急处理和全面护理。
例如,新生儿脑损伤、新生儿心脏病等。
三、高危儿的管理流程1、评估:对所有新生儿进行初步评估,筛查出可能存在高危因素的婴儿。
2、分级:根据评估结果,将高危儿分为轻度、中度和重度三个级别。
3、干预:根据高危儿的不同级别,制定相应的干预措施,包括监测、护理、药物治疗等。
4、监测:对高危儿进行定期监测,及时发现并处理可能出现的并发症。
5、转诊:对于重度高危儿,及时转诊到专业医院进行进一步治疗。
6、随访:对高危儿进行长期随访,保证其生长和发育的正常。
四、高危儿分级管理的意义1、提高存活率:通过对高危儿进行早期评估和干预,可以减少死亡率,提高存活率。
2、减少并发症:及时发现并处理高危儿可能出现的并发症,可以减少后遗症的发生。
3、提高生活质量:对高危儿进行全面的管理和护理,可以提高其生活质量,减少长期残疾的发生。
4、降低医疗费用:通过对高危儿的有效管理,可以减少医疗资源的浪费,降低医疗费用。
浅谈围生期缺氧性脑损伤不良预后的危险因素及预测指标

医学 综 述 2o 0 8年 9月 第 l 第 l 4卷 7期
Me i lR cptlt,e 0 8 V 11 , o 1 dc eai ae Sp2 0 , o. 4 N .7 a u
N r S s,0 6.2 1 ) 1 4 一 5 ev y t2 o 2 ( 1 :4 l1 . 4
r;
t rl s , oo soi d wt te ajcn r ti r l I E ipi t h l rav e J e a
1 9 .O( ) 8 6 8 4 9 9 4 7 : 5 —6 .
n g r J Ha e s C a P,t 2 0 A o uai — ae t d o [ ] An e e F, n srWA , o n S e . p p lt n b sdsu y 7 o i rsae amacbani u e 『 . n l d 19 , f ez e trru t ri n r sJ1N E g Me ,9 8 su f t i ji J
s iu e d c r b a e in o u d r n e in co e t c e e z r sa e e r ll so swh n e we t so e t my r sr t d n l i
用抗癫痫药物治疗 , 患者将从 中受益 , 并能提高手术 的成功率、 减少术后并发症发生、 改善术后神经功能 的恢 复 ] " 。 综上所述 , 颅脑手术后癫痫 发作是常见 的术后 并发症之一。手术 后癫 痫发 作 与患者 基础 疾 病相 关 。可 以根 据 患者 颅 脑 病 变 病 理 类 型 、 拉 斯 哥 预 格 后评 分 、 世界 神 经外 科 协 会 联 盟评 分 、 硬脑 膜 损 伤 程 度、 手术及病变部位评估术后癫痫发生 的危险 , 正确 把握抗癫痫药物的使用策略。预防性 给予抗癫痫药 能有效预防颅脑手术后 1 内的早期抽搐发生 , 周 但 是 不应该 作 为 常规 用 于 预 防术 后 晚发 抽搐 。颅 脑 术 后新发抽搐立 即给予抗癫痫药物治疗能使患者从 中 受益。目前对于神经外科颅脑手术后癫痫治疗 的认 识 尚未完全阐 明, 随着对癫痫 的发病机制 的研究 深
孕产妇猝死原因及相关因素分析3

羊水栓塞
妊娠期高血压疾病
产科出血
(1)产科出血:产科出血是我国孕产妇死亡最主 要的原因 , 产科出血多见于 异位妊娠破裂、 前臵胎盘、胎盘早剥、 子宫破裂、产后出血等。 各种原因所致产科出血短期内出现严重低血容 量休克得不到及时纠正而猝死。
二、栓塞类疾病
1.羊水栓塞猝死
AFE的发生较为罕见,国外报道的发生率仅为1 /80000~1/8000。新加坡的一份尸解报告发现, 在孕产妇死亡原因中,AFE占30%以上。1989年至 1999年我国孕产妇死于AFE的占4.6% 。
2、脑栓塞
血液浓缩,流速慢,高凝状态,可造成脑血栓 缺血性梗塞,如面积广泛或累及大血管可猝死
妊娠期高血压性心脏病
妊娠期高血压时,冠状动脉痉挛,心肌缺血 ,周围小动脉阻力增加,水、电解质紊乱,血 黏度增加等,易诱发急性心衰,导致猝死。
孕产妇猝死的间接产科原因:
分娩过程突然出现原因不明呼吸困难、紫绀、 休克、子宫大出血等,应疑为该症。治疗包 括抗过敏、供氧、缓解肺高压、补充血容量、 抗休克、纠正DIC等。若胎儿未娩出,应立 即结束分娩。 1/3的羊水栓塞患者在发病后1h死亡;1/3在 1h后死亡;1/3存活,但发生肾衰或脑损伤, 造成终生残疾
认识到了,想到了,马上想抡救的九项基本措施 AFE抢救九项措施:
临床表现
羊水栓塞 - 辅助检查
血涂片找羊水有形成分经股静脉 或颈静脉插管取下腔静脉或上腔 静脉血5~10ml,如找到毳毛、鳞 状上皮细胞或脂肪细胞可确诊羊 水栓塞。 凝血功能障碍检查DIC的诊断 但近年耒有不同的看法,认为外 周血中找到麟状细胞无意义,因 为穿刺时可将毌体上皮细胞污染 血液。
早产儿脑损伤的发生及其高危因素分析
C H e a l t h H o s p i t a l fB o a o ' a nD  ̄ t r i c t o f S h e n z h e n , S h e n z h e n5 1 8 1 3 3 . G u a n g d o n g , C H I N A
【 A b s t r a c t 】 Ob j e c t i v e T o e x p l o r e t h e i n c i d e n c e a n d r i s k f a c t o r s o f b r a i n i n j u r y i n p r e t e r m i n f a n t s .
海南医学 2 0 1 3 年7 月第2 4 卷第 l 3 期
H a i n a n Me d J ' J u 1 . 2 o 1 3 , V o 1 . 2 4 , N o . 1 3
d o i : 1 0 . 3 9 6 9  ̄ . i s s n . 1 0 0 3 — 6 3 5 0 . 2 0 1 3 . 1 3 . 0 8 0 0
・
论
著・
早产儿脑损伤 的发生及其高危 因素分析
汪 皓‘ , 杨 勇‘ , 陈秋梅 。 , 王
深圳
维
5 1 8 0 2 8 ;
( 1 . 深圳 市妇 幼保健 院儿科 , 广东
围生期缺氧缺血性脑损伤治疗的研究进展
与诱 导 型 N [ i uie 6 iK8 产 生 的 N 与神经 损伤 有 关 , ( n c lN0 ,' 3  ̄ d b 1 ) , 0 内皮 型 r (noh i 0 ,l 3) 、 edtda N 6e, 8 产生 的 N l _ ' K O有 神经 保 护作 用 。 n OS eK8统 称 为 结 构 型 N0 (o s tt e 0 ,N S 。 N 及 b3 S cntui l N S c O ) i vy I3 ' 8抑制 剂分 为选 择 性 与 非 选 择 性 。7一硝 基 吲 唑 ( NI是 一 , K 7一 )
体 内 自由基 的生 成 。 2 12 兴奋性氨基酸 ( A 受体阻滞 剂 .. E A) E AA尤其 是谷氨 酸在 HID时大量释 放 , B 清除减少 , 从轴 突末端 释放 至轴 突 间
关键词
脑 缺氧 ; 缺血 ; 脑 围生期 ; 治疗进展
R 7 2 1 2 . 2 文献 标识码 A 文章编号 10 0 8 ( 0 7 0 0 4— 1 8 2 0 ) 4—0 0 56—0 3
中图分类号
围生 期 缺 氧 缺血 性 脑 损 伤 ( yo i—sh iba a a e h p x i ma ri dm g , c c c n HID) 新 生 儿 窒 息 的 严 重 并 发 症 , 1% ~ 2 % 的 HID 患 B 是 约 5 O B
由基 的 生 成 ; 已 从 牛 红 细 胞 中 提 取 出 过 氧 化 物 歧 化 酶 现
(OD , S ) 其结晶重组人铜锌 S OD、 S D、 乙二 烯 S D及脂 镁 O 聚 O 质体包裹 的 S OD已开始用于临床 ; 年来 中药 的抗氧化 作用 近
研究十分活跃 , 许多 中药 诸如人 参 、 参、 芎 嗪等 均能 减少 丹 川
2024婴幼儿脑损伤神经修复治疗专家共识要点(全文)
2024婴幼儿脑损伤神经修复治疗专家共识要点(全文)本共识所界定的婴幼儿脑损伤是指婴幼儿时期由于各种围生期高危因素、感染、创伤、意外窒息、中毒、脑血管病等所致的中枢神经损伤,临床表现为中枢性运动障碍、认知障碍、语言障碍、癫痫发作、视听障碍、社会交往和心理行为障碍等[1-3]。
本界定不包括遗传代谢性疾病和先天性脑畸形所致的脑损伤。
神经修复治疗是通过采用神经保护、组织工程或细胞移植、神经电刺激、药物、早期干预和康复训练等各种综合干预措施,促进被破坏或受损害神经的再生修复和重塑,恢复神经功能[4]。
婴幼儿期是神经发育的关键期,未成熟脑在结构和功能上都具有很强的可塑性。
因此,神经修复治疗对婴幼儿脑损伤尤为重要。
当前临床上对婴幼儿脑损伤的诊治尚无统一方案,存在认识不足或诊治过度等问题。
基于这一背景,由中国医师协会神经修复学分会儿童神经修复学专业委员会发起,组织国内相关领域26位专家,共同制订了《婴幼儿脑损伤神经修复治疗专家共识》,目的在于为临床医师提供一个对婴幼儿脑损伤治疗有一定循证医学依据的方案。
共识意见的证据和推荐级别依照GRADE标准[5]。
证据级别分为高、中、低和极低4级(表1)[6]。
根据对共识推荐意见的证据支持级别、效益、风险、负担和费用的综合判断,推荐级别分为强推荐和弱推荐2种(表2)。
强推荐的含义是大多数患者应该接受推荐的方案,弱推荐的含义是不同的选择适合不同的患者。
GRADE对推荐强度的二元分类的优点在于它为患者、临床医师和决策者提供了明确的方向,这尤其适用于缺乏高级别循证医学证据的临床情况,也常是共识制订时选择的分级方法。
1急性期脑保护治疗脑损伤急性期和早期主要采用神经保护治疗,目的在于阻断神经细胞损伤所涉及的病理生理机制的恶性循环,减轻毒性通路的活化和继发性脑损伤,促进神经细胞存活和再生。
1.1 基础治疗基础治疗非常重要,包括维持内环境稳定、对症治疗、病因治疗、防治并发症、营养支持和护理,以及监护等措施。
新生儿缺氧缺血性脑病
一般治疗: 保持安静、吸氧、保暖、保持呼吸道通畅。 纠正酸中毒。有凝血功能障碍者,可给予 维生素K1 5mg/d,或输鲜血或血浆。及 时纠正低血糖、低血钙等
重症监护: 进行心肺、血压、颅内压及脑电监护,严 密观察体温、呼吸、神志、眼冲、瞳孔大 小、前囟情况及有无早期惊厥的情况。维 持血气和pH在正常范围。当出现心功能不 全和休克时要及时处理。
病 理
脑水肿和脑组织坏死。不同部位的脑组织对缺氧 缺血的易感程度不同,细胞丰富、代谢率高的区 域需氧量高,对缺氧缺血敏感。脑的动脉末梢边 缘区由于血压低、供血少,成为缺氧缺血的敏感 区。大脑的病变表现为白质软化、皮质坏死、变 性、分解和液化。严重者液化成空洞脑,形成多 囊及出血性坏死、神经广泛脱失萎缩。 脑干的病变表现为在脑干神经核或血管末梢的白 质区发生坏死和软化,脑干萎缩。 颅内出血常见脑实质出血及蛛网膜下腔出血。
是围生期脑损伤的最重要原因。
病 因
1、围生期窒息 宫内窘迫和分娩过程中或 出生时的窒息是主要的病因。脑部病变依 窒息时间和缺氧缺血程度而定。 2、新生儿疾病 如严重的呼吸暂停、肺泡 表面活性物质缺乏、胎粪吸入综合征、严 重肺炎,心搏骤停、心力衰竭、休克等。
发病机理
]缺氧时脑细胞能量供应不足,使脑细胞氧化代谢 发生障碍,体液由血管 内经组织间隙转移到细胞 内,产生细胞内水肿。 缺氧也使血管通透性增加,产生细胞外水肿,继 而使脑血管受压,发生脑缺血。 严重缺氧时心搏减少,脑血流量明显减少,更加 重脑组织的缺氧缺血,最终导致脑组织坏死。 缺氧使静脉淤血,毛细血管通透性增加,红细胞 渗出或组织坏死使血管破裂,引起颅内出血
脑电图 脑电图异常程度与病情轻重程度相平行。 脑电图正常或单灶者,预后好;持续异常 (等电位、低电位、快波、暴发抑制波形等) 脑电图,尤其是周期性、多灶性或弥曼性 改变者,是神经系统后遗症的信号。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
如对您有帮助,可购买打赏,谢谢
生活常识分享解读围生期高危脑损伤
导语:围生期高危脑损伤儿不仅是宝宝受苦,家长们也跟着伤心。
其实,随着科技的发展,围生期高危脑损伤儿是可以治疗的。
那么,下面就来和小编一起盘点养生保健知识,揭秘围生期脑损伤干预措施。
目录
第一章:什么是围生期高危脑损伤儿
第二章:围生期高危儿转归
第三章:围生期脑损伤干预措施
围生期高危脑损伤儿不仅是宝宝受苦,家长们也跟着伤心。
其实,随着科技的发展,围生期高危脑损伤儿是可以治疗的。
那么,下面就来和小编一起盘点养生保健知识,揭秘围生期脑损伤干预措施。
什么是围生期高危脑损伤儿
进入到21世纪以来,脑瘫已成为继脊髓灰质炎被控制后又一个严重危害儿童身心健康的常见病、多发病。
其患病率逐年提高,我国脑瘫患病率为0.18%一0.60%,初步估计有200万~400万患者。
脑瘫康复周期长,费用高昂,不仅给家庭和社会带来沉重的负担,也严重影响着人口素质的提高。
那么如何降低脑瘫的患病率,让我们的孩子不会输在起跑线上呢?高危儿脑损伤的早期干预就是降低脑性瘫痪最为有效的措施之一。
围生期高危脑损伤儿是指由于受某些高危因素的影响,已经发生或可能发生危重疾病而需要监护的胎儿、新生儿,常见的高危因素如下。
1、出生前:
母亲患有糖尿病、感染、慢性心肺疾患、吸烟、酗酒、Rh阴性血型、过去有死胎或死产等:孕妇年龄大于40岁或小于16岁;孕期阴道出血、妊娠期高血压,先兆子痫、子痫、羊膜早破、胎盘早剥、前置胎盘等。
