急性肠系膜淋巴结炎28例临床分析
小儿肠系膜淋巴结炎80例回顾分析

小儿肠系膜淋巴结炎80例回顾分析作者:潘漩漩来源:《健康必读·下旬刊》2012年第12期【中图分类号】R445.1【文献标识码】A【文章编号】1672-3783(2012)12-0032-01腹痛是儿科最常见的病症,肠系膜淋巴结炎是造成儿童反复发作性腹痛的病因之一,近年有逐渐上升趋势。
因缺少特征性症状和体征,易误诊为其他腹部疾患,从而延误诊治和带来不必要的外科处理。
现将我科2008年1月至2010年12月经超声诊断为肠系膜淋巴结炎的患儿80例作一回顾性分析,报告如下。
1临床资料1.1一般资料80例均为本院儿科2008年1月至2010年急诊患儿。
男50例,女30例。
年龄8个月-14岁。
1.2临床表现80例中腹痛75例(93.8%)。
腹痛部位;脐周痛30例(37.5%),右下腹痛25例(31.2%),左下腹痛10例(12.5%)部位不固定者15例(18.7%)。
腹痛以阵(12.5%)发为主,每次持续数分钟至半小时不等,发作次数2次至10余次不等。
5例仅表现为夜间哭闹。
其他伴随症状:发热40例(50%),呕吐10例(12.5%),腹泻10例(12.5%),咳嗽20例(25%)。
1.3辅助检查血白细胞升高50例(62.5%),大便常规检查白细胞(±—++)15例(18.7%),肺炎支原体抗体阳性10例(12.5%)。
胸片提示:支气管肺炎5例(6.25%),支气管炎10例(12.5%)。
腹部彩色多普勒超声检查均可见腹腔内多个大小不等椭圆形低回声结节,边界清,直径约2.5cm×1cm—1cm×0.5cm.同时除外腹部肿块,积液,肠梗阻,阑尾肿大,肠炎等征象。
1.4治疗及转归本组患儿给予头孢噻肟钠或头孢曲松联合病毒唑静滴,病情较轻者给予头孢克肟及利巴韦林口服。
对10例肺炎支原体抗体阳性者给予静滴阿奇霉素。
大部分患儿给予肠道微生态制剂,如培菲康,金双歧调节胃肠道菌群。
经治疗后腹痛消失时间2-7天。
急性肠系膜淋巴结炎病因、临床诊断标准、彩超诊断标准、鉴别诊断和预防措施

急性肠系膜淋巴结炎病因、临床诊断标准、彩超诊断标准、鉴别诊断和预防措施病因急性肠系膜淋巴结炎病因一般认为是因呼吸道病毒或细菌感染引起,近年来发现肺炎支原体感染也可引起急性肠系膜淋巴结炎,尤其是3岁以上儿童。
小儿肠系膜淋巴结沿肠系膜动脉及其分支分布,以回肠末端及回盲部的淋巴结最为丰富,加上小儿淋巴系统发育尚未成熟,屏障作用差,因此呼吸道、胃肠道的病毒、细菌等感染常累及肠系膜,小肠内容物常因回盲瓣的作用,在回肠末端停留,故肠内细菌及病毒易在该处吸收进入回盲部淋巴结,引起肠系膜淋巴结炎。
诊断急性肠系膜淋巴结炎的临床症状无特异性,患者表现为发热、腹痛、恶心、呕吐、腹泻或便秘等症状,腹痛部位不固定,以右下腹最多见,也可见于脐周、上腹和左下腹部,腹痛性质不一,多为间歇性阵发性腹痛,部分为持续性腹痛,腹痛程度多不剧烈,疼痛剧烈者易与肠痉挛、阑尾炎以及输尿管结石混淆。
腹部压痛位置不固定,多见于右下腹,也可见于腹部其他部位,右下腹压痛伴有反跳痛及肌紧张者易与急性阑尾炎混淆而被误诊,除腹部体征外,常可发现咽部充血、扁桃体大、颈部淋巴结大等。
血常规显示白细胞增高或在正常范围。
常用临床诊断标准(1)上呼吸道感染或肠道感染史;(2)发热、腹痛、呕吐、腹泻或便秘;(3)腹痛发作间歇期多数患儿感觉良好,经解痉、驱虫、保护胃粘膜治疗无效;(4)腹痛以右下腹及脐周多见,部位不固定;(5)白细胞计数正常或轻度升高;(6)腹部彩色多普勒超声检查证实。
腹部超声可清晰显示淋巴结,可为临床诊断及随访观察提供安全可靠的依据,可作为肠系膜淋巴结炎检查的首选方法;腹部超声检查可发现淋巴结大,部分有少量腹水,可能为炎性渗出性病变。
对肠系膜淋巴结炎诊断CT发现右下腹肠系膜有数个以上直径>5mm的淋巴结即可考虑为肠系膜淋巴结炎。
对肠系膜淋巴结炎的患者,首先应确定是原发还是继发,如果除肠系膜淋巴结炎外无其他异常发现,考虑为原发性肠系膜淋巴结炎;如果肠系膜淋巴结炎伴明显的回肠末端增厚,可见于克隆氏病和回肠炎,则考虑为继发性肠系膜淋巴结炎,应进一步行内镜活检、粪便培养或小肠钡透检查以明确引起淋巴结炎的原因,尤其在经验性治疗效果不好的情况下,应做上述检查以明确诊断。
儿童急性肠系膜淋巴结炎45例临床分析

中国医疗前沿China Healthcare InnovationM ay ,2008Vo l ,3No.102008年05月第3卷第10期作者简介朱晓红(6),女,主治医师,北京平谷区医院儿科。
急性肠系膜淋巴结炎是肠系膜的非特异性炎症,常见于儿童及青壮年,冬春季多发,是引起儿童急性腹痛的常见原因之一。
近年来本病有增多趋势,现将我院2006年1月至2007年11月收治的45例肠系膜淋巴结炎进行总结分析,报告如下。
1临床资料1.1儿童急性肠系膜淋巴结炎目前尚无统一诊断标准。
临床上根据病史、症状、体征和辅助检查,本病有以下特点:①儿童和青少年好发,尤其是7岁以下的儿童,男多于女,冬春季常见;②患儿多合并有上呼吸道感染,均伴有腹痛,多有发热、呕吐等症状;③腹痛以脐周痛常见,多呈阵发性或痉挛性疼痛;④查体多可见咽充血、扁桃体肿大,腹部均有不同程度的压痛,疼痛部位以脐周痛多见,但疼痛不固定,可随体位变化而移动;⑤腹部B 超可见肿大的淋巴结,少数可见液性暗区。
1.2一般资料45例中男32例(71.1%),女13例(28.9%)。
年龄:≤3岁8例(17.8%),3~7岁27例(60.0%),7~14岁10例(22.2%)。
最小16月,最大14岁,平均7.7岁。
发病时间:1~3月份6例(13.3%),4~6月21例(46.7%),7~9月6例(13.3%),10~12月12例(26.7%),病程1~7天。
1.3临床表现45例均有不同程度的腹痛,腹痛部位:脐周痛25例(55.6%),上腹痛6例(13.3%),下腹痛6例(13.3%),腹痛部位不清8例(17.8%)。
腹痛性质:隐痛9例(20%),痉挛性疼痛32例(71.1%),剧烈绞痛4例(8.9%)。
腹痛多为阵发性,每次持续5-10分钟左右,每日发作3~10次不等,间歇期多数患儿基本如常,少数诉腹部隐痛。
伴随症状:发热22例(48.9%),大多数体温在38℃~39.5℃,有2例>39.5℃(4.4%),为不规则发热。
小儿急性肠系膜淋巴结炎51例临床分析

。9 ・ 3 3
小 儿 急性肠 系膜 淋 巴结炎 5 例 临床分 析 1
下小 儿 , 属病 毒感染 , 发于 冬 、 多 好 春季 节 , L 。d J 肠 系膜淋 巴结 沿肠 系膜 动脉 及其 分 支分布 。由于末 端 回肠 的肠 系膜淋 巴结 引流 十分 丰 富 ,以及 回盲瓣 的
关 闭作用 , 以回盲部是 该病 的好 发部 位 。 所 腹部 彩 色 多普勒 超声 检查 方便 无创 , 复性好 , 诊 断该 病 重 是 的 可靠依 据I 1 是也 有文 献报 道肿 大 的肠系 膜淋 s 。但 - 6
年增 多 的趋 势 , 易与 肠痉 挛 、 阑尾 炎 等 混淆 , 误 诊 易
误 治 。现 对我 院 2 0 0 8年 1 月一 0 9年 l 20 2月 门诊 收
例 , 中男 2 其 2例(31 , 2 4 .%)女 9例 (69 ; 龄 2 5 .%) 年 ~ 3岁 5例 (.%)4 7岁 3 98 ,  ̄ 5例 (86 , — 1岁 6 6 .%)8 1
【 胡 亚 美 , 载 芳 . 福 棠实 用 儿 科 学 上 册 【 】7 . 京 : 2 】 江 诸 M. 版 北
人 民卫 生 出版 社 . 0 2 16 —1 6 . 2 0 :3 2 3 4
块, 钡或 空 气 灌 肠 可 确 诊 和 复 位【; ) 痉 挛 : 床 ( 肠 3 临
表 现 为 突 然 阵发 性 腹 痛 , 间较 短 , 自行 缓 解 但 时 能 易 反 复 发 作 。容 易 受 外 界 因素 影 响 使 肠 平 滑 肌 收 缩, 导致 阵发 性腹 痛 或 哭 闹不 安 ; ) f 肠蛔 虫 病 : 4 以学
肠系膜淋巴结炎病例

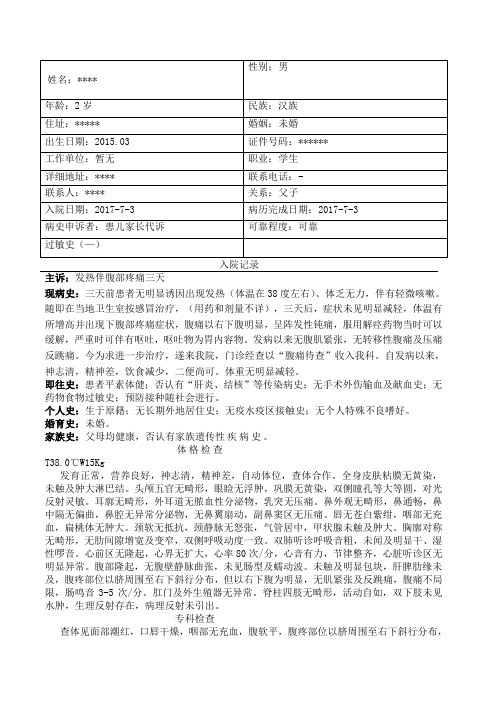
肠系膜淋巴结炎病例文档编制序号:[KK8UY-LL9IO69-TTO6M3-MTOL89-FTT688]入院记录姓名:病区:内科病区性别:男出生地:年龄:2岁住址:民族:汉族入院日期:2014-03-1016:00婚姻:已婚记录日期:2014-03-1020:17职业:农民病史陈述者:患者本人主诉:腹痛1天。
现病史:患儿于1天前无明显原因的出现腹痛,呈阵发性发作,无恶心及呕吐,无腹泻。
无咳嗽及咳痰,无头痛及发热。
在家口服消炎药物,效果不佳,为求进一步治疗,于近日来我院门诊就治,门诊以“肠系膜淋巴结炎”收治入院。
自发病以来,患儿饮食睡眠可,大小便正常,体重无明显改变。
既往史:既往体健,无急慢性传染病史,无外伤史,无手术史,无输血史,无药物过敏史,无食物过敏史。
预防接种史随当地进行。
个人史:出于原籍,无长期外地居住史。
无疫区疫水等密切接触史,父母非近亲婚配,母亲孕期健康,营养良好。
家族史:无家族传染性、遗传倾向性疾病史。
体格检查T 36.1℃,P90次/分,R20次/分,BP/mmHg,体重14Kg男性儿童,发育正常,营养良好,神志清,精神一般,自主体位,查体合作。
全身皮肤巩膜无黄染。
皮肤未见出血点、瘀斑及皮疹,浅表淋巴结无肿大。
头颅外形正常,无畸形、无肿块。
睑结膜无充血,巩膜无黄染,两侧瞳孔等大等圆,直径3mm,调节对光反射灵敏。
双耳粗测听力正常,外耳道通畅,无异常分泌物,乳突无压痛。
鼻无畸形,通气差,有分泌物,各鼻副窦均无压痛。
口唇无发绀,齿龈无出血、无溢脓。
口腔粘膜无出血点、无溃疡,伸舌居中,咽充血,扁桃体Ⅰ度肿大。
颈软、无抵抗,无颈静脉怒张、无异常搏动,甲状腺正常,气管居中。
双侧胸廓对称无畸形,无局部突出、无凹陷,无胸壁静脉曲张。
两侧呼吸动度相等,肋间隙无增宽、无变窄。
胸骨及胸壁无明显压痛,两侧语音震颤相等,无胸膜摩擦感。
两肺叩诊音清,听诊双肺呼吸音清,未闻及干性啰音。
心前区无异常隆起,心尖搏动点位于第五肋间左锁骨中线内0.5cm,触无震颤,心率90次/分,心律整齐。
肠系膜淋巴结炎误诊为阑尾炎的临床误诊分析

• 临床研究 •251引起胸痛,胸闷等症状,也应注意鉴别。
近来,有学者将ERS 按心电图早复极改变出现的导联分为:心尖部型(V3-V6)、下壁型(Ⅱ、Ⅲ、aVF )、前间壁型(V1-V3)和混合型;按临床表现和预后分为良性ERS 和恶性ERS ,并提出恶性ERS 特征:①常伴有晕厥史、恶性室性心律失常/心脏骤停发作史、猝死家族史和/或ERS 家族史;②心电图常表现为下壁型或混合型,J 点上移幅度≥0.20mv ,同一次心电图记录时J 点上移可逐渐增高(多在恶性室性心律失常发作前);③心脏电生理检查可诱发恶性心律失常,基因筛查时可有突变[3]。
本文135例入选病例中,ERSST 段抬高大部分见于心尖部型(V3-V6)85例(63.0%),见于下壁和混合型50例(37.0%),差异有显著性意义(P <0.05),值得关注的是晕厥原因待查8例患者中,ST 段抬高见于下壁型和混合型4例(50%),百分率高于所有入选病例,50例(37.0%),但因仅行了一次动态心电图检查,当时无晕厥症状发作,也未记录到恶性心律失常发作,惜后又失访,预后不详。
提示ERS 长期预后值得关注。
综上,目前部分研究根据ERS 心电图改变的电生理机制和离子基础与Brugada 综合征,特发性室颤有相似之处,推断少数患者在某种特定条件下可能会发生恶性室性心律失常事件,但现实工作中对于一般人群中发生ERS 的庞大人群而言,据目前临床资料及本文研究均显示,恶性ERS 仅占极少数,绝大多数都是良性ERS ,预后良好,一般不需要特殊处理。
提示面对具有ERS 心电图改变的被检查者,作为心内科和心电图医师,应拓展临床思维,既不能草木皆兵,也不有掉以轻心,我们应该熟悉ERS 的心电图和临床特征。
对于ERS 运动后ST段下降到基线以下,年龄>45岁,有高血压、糖尿病、吸烟、冠心病家族史患者,应高度警惕ERS 合并冠心病,需及早行冠脉选影检查确诊,尽量减少ERS 误诊率。
肠系膜淋巴结炎病历模板

肠系膜淋巴结炎病历模板(总5页)--本页仅作为文档封面,使用时请直接删除即可----内页可以根据需求调整合适字体及大小--入院记录主诉:发热伴腹部疼痛三天现病史:三天前患者无明显诱因出现发热(体温在38度左右)、体乏无力,伴有轻微咳嗽。
随即在当地卫生室按感冒治疗,(用药和剂量不详),三天后,症状未见明显减轻,体温有所增高并出现下腹部疼痛症状,腹痛以右下腹明显,呈阵发性钝痛,服用解痉药物当时可以缓解,严重时可伴有呕吐,呕吐物为胃内容物。
发病以来无腹肌紧张,无转移性腹痛及压痛反跳痛。
今为求进一步治疗,遂来我院,门诊经查以“腹痛待查”收入我科。
自发病以来,神志清,精神差,饮食减少,二便尚可。
体重无明显减轻。
即往史:患者平素体健;否认有“肝炎、结核”等传染病史;无手术外伤输血及献血史;无药物食物过敏史;预防接种随社会进行。
个人史:生于原籍;无长期外地居住史;无疫水疫区接触史;无个人特殊不良嗜好。
婚育史:未婚。
家族史:父母均健康,否认有家族遗传性疾病史。
体格检查T ℃ W 15 Kg发育正常,营养良好,神志清,精神差,自动体位,查体合作。
全身皮肤粘膜无黄染,未触及肿大淋巴结。
头颅五官无畸形,眼睑无浮肿,巩膜无黄染,双侧瞳孔等大等圆,对光反射灵敏。
耳廓无畸形,外耳道无脓血性分泌物,乳突无压痛。
鼻外观无畸形,鼻通畅,鼻中隔无偏曲,鼻腔无异常分泌物,无鼻翼扇动,副鼻窦区无压痛。
唇无苍白紫绀,咽部无充血,扁桃体无肿大。
颈软无抵抗,颈静脉无怒张,气管居中,甲状腺未触及肿大。
胸廓对称无畸形,无肋间隙增宽及变窄,双侧呼吸动度一致。
双肺听诊呼吸音粗,未闻及明显干、湿性啰音。
心前区无隆起,心界无扩大,心率80次/分,心音有力,节律整齐,心脏听诊区无明显异常。
腹部隆起,无腹壁静脉曲张,未见肠型及蠕动波。
未触及明显包块,肝脾肋缘未及,腹疼部位以脐周围至右下斜行分布,但以右下腹为明显,无肌紧张及反跳痛,腹痛不局限,肠鸣音3-5次/分。
肠系膜淋巴结炎病历
主诉:发热伴腹部疼痛三天现病史:三天前患者无明显诱因出现发热(体温在38度左右)、体乏无力,伴有轻微咳嗽。
随即在当地卫生室按感冒治疗,(用药和剂量不详),三天后,症状未见明显减轻,体温有所增高并出现下腹部疼痛症状,腹痛以右下腹明显,呈阵发性钝痛,服用解痉药物当时可以缓解,严重时可伴有呕吐,呕吐物为胃内容物。
发病以来无腹肌紧张,无转移性腹痛及压痛反跳痛。
今为求进一步治疗,遂来我院,门诊经查以“腹痛待查”收入我科。
自发病以来,神志清,精神差,饮食减少,二便尚可。
体重无明显减轻。
即往史:患者平素体健;否认有“肝炎、结核”等传染病史;无手术外伤输血及献血史;无药物食物过敏史;预防接种随社会进行。
个人史:生于原籍;无长期外地居住史;无疫水疫区接触史;无个人特殊不良嗜好。
婚育史:未婚。
家族史:父母均健康,否认有家族遗传性疾病史。
体格检查T38.0℃W15Kg发育正常,营养良好,神志清,精神差,自动体位,查体合作。
全身皮肤粘膜无黄染,未触及肿大淋巴结。
头颅五官无畸形,眼睑无浮肿,巩膜无黄染,双侧瞳孔等大等圆,对光反射灵敏。
耳廓无畸形,外耳道无脓血性分泌物,乳突无压痛。
鼻外观无畸形,鼻通畅,鼻中隔无偏曲,鼻腔无异常分泌物,无鼻翼扇动,副鼻窦区无压痛。
唇无苍白紫绀,咽部无充血,扁桃体无肿大。
颈软无抵抗,颈静脉无怒张,气管居中,甲状腺未触及肿大。
胸廓对称无畸形,无肋间隙增宽及变窄,双侧呼吸动度一致。
双肺听诊呼吸音粗,未闻及明显干、湿性啰音。
心前区无隆起,心界无扩大,心率80次/分,心音有力,节律整齐,心脏听诊区无明显异常。
腹部隆起,无腹壁静脉曲张,未见肠型及蠕动波。
未触及明显包块,肝脾肋缘未及,腹疼部位以脐周围至右下斜行分布,但以右下腹为明显,无肌紧张及反跳痛,腹痛不局限,肠鸣音3-5次/分。
肛门及外生殖器无异常。
脊柱四肢无畸形,活动自如,双下肢未见水肿,生理反射存在,病理反射未引出。
专科检查查体见面部潮红,口唇干燥,咽部无充血,腹软平,腹疼部位以脐周围至右下斜行分布,但以右下腹为明显,无肌紧张及反跳痛,腹痛不局限。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
急性肠系膜淋巴结炎28例临床分析
发表时间:2011-07-14T10:22:48.440Z 来源:《中外健康文摘》2011年第15期供稿作者:韦正光[导读] 目的探讨急性肠系膜淋巴结炎的临床特征,以加深对本病的认识,提高诊疗水平。
韦正光(宁波市北仑区第二人民医院浙江宁波 315000)【中图分类号】R726.5 【文献标识码】A 【文章编号】1672-5085 (2011)15-0210-02 【摘要】目的探讨急性肠系膜淋巴结炎的临床特征,以加深对本病的认识,提高诊疗水平。
方法回顾性分析28例急性肠系膜淋巴结炎病人的临床特点和治疗转归。
结果 ≤14岁者25例,男性20例。
临床主要表现为腹痛25例,或伴恶心呕吐18例或腹泻13例;发热19例;脐周压痛20例;常合并急性咽峡炎或伴扁桃体炎21例;多数外周血白细胞计数升高15例和中性粒细胞比率升高18例。
结论临床上遇到急
性腹痛、发热、脐周压痛或伴上呼吸道感染病例时,医生应想到急性肠系膜淋巴结炎的可能,尤其儿童患者。
B超检查是诊断急性肠系膜淋巴结炎的首选方法。
内科治疗预后良好。
【关键词】肠系膜淋巴结炎腹痛 B超检查
为探讨急性肠系膜淋巴结炎的临床特征,提高对本病的认识,笔者对我院近年收治的28例急性肠系膜淋巴结炎患者的临床资料进行了回顾性分析,现将资料总结如下。
1 临床资料
1.1一般资料 28例均为我院2003年至2008年间住院诊治的急性肠系膜淋巴结炎病人。
其中男20例,女8例,男∶女为
2.5∶1;年龄最小者2岁,最大者80岁,平均11.3岁;其中2~14岁25例,28岁1例,29岁1例,80岁1例。
全部经腹部B超检查证实肠系膜淋巴结肿大,并排除了阑尾炎及肝、胆、胰、输尿管等可能引发腹痛的其他疾病。
1.2主要临床表现(1)胃肠道表现:①腹痛25例;②恶心呕吐18例,腹泻13例;③腹部压痛20例。
(2)发热19例。
(3)合并症:急生咽峡炎或伴扁桃体炎21例,多数外周血白细胞计数升高15例,中性粒细胞比率升高18例。
1.3辅助检查
(1)血常规:28例病人均做了血常规检查,其中 WBC<4×109/L者2例,>10×109/L者15例;中性粒细胞比率<50%者3例,>70%者18例;其余病例白细胞计数或中性粒细胞比率在正常范围。
(2)尿常规:26例病人做尿常规检查,其中1例RBC3~5/HP,另1例RBC3~6/HP,其余无异常。
(3)大便常规及培养:26例病人行大便常规检查,1例WBC+,另1例隐血+,其余病例无异常;2例病人大便培养均无细菌生长。
(4)肝功能:28例病人均做了肝功能检查。
其中1例AST53U/L;另1例ALT61U/L,AST272U/L;还有1例入院时ALT239U/L,GGT130U/L,治疗4天后复查ALT79U/L,GGT78U/L(此例B超显示肝内胆管扩张伴结石);其余病例肝功能各项指标均正常。
(5)放射学检查:12例病人行胸部X片检查,其中提示支气管炎1例,余11例正常;3例行腹部X片检查,均无异常。
(6)B超检查:28例病人经腹部B超检查均探及肿大的肠系膜淋巴结,一个或数个不等,其长径分别为11~21mm,其中7例合并肠间隙少量积液;除1例并肝内胆管扩张伴结石外,其余病例阑尾、肝脏、胆囊、胰腺、肾脏及输尿管均未见异常,也未探及腹腔其他异常情况。
1.4治疗及转归 28例患者经住院抗感染(抗菌素或加用抗病毒药物)、支持、对症等治疗后症状消失,体温正常,腹部无压痛而出院。
住院时间2~9天不等。
2 讨论
2.1急性肠系膜淋巴结炎及其临床特点急性肠系膜淋巴结炎又称急性非特异性肠系膜淋巴结炎。
本病多见于儿童,但成人也可以发生[1]。
病因一般认为可由多种感染性疾病引起[2]。
临床主要表现为:(1)腹痛:是本病最主要的临床症状,可在任何部位,但以脐周常见。
(2)发热:体温可上升达39℃左右,个别可达40℃以上。
(3)常伴有咽峡炎或扁桃体炎等上呼吸道感染征象,少数病人可伴浅表淋巴结肿大或并压痛。
(4)周围血白细胞计数和中性粒细胞比率多数升高。
尿、粪常规检查一般无异常。
少数病人一过性肝酶升高(可能与病原体毒素的吸收或发热等对肝脏的影响有关)。
2.2急性肠系膜淋巴结炎的诊断及注意事项(1)临床上遇到急性腹痛、发热、脐周压痛或伴上呼吸道感染征象病例时,医生应想到急性肠系膜淋巴结炎的可能,尤其儿童患者。
(2)腹部B超检查可探及肿大的肠系膜淋巴结及其位置、数目、形态、大小及有无炎性渗液等,且具有简便、可靠、无创伤、费用低等优点。
(3)对病情的严密观察和腹部B超动态检查具有重要价值。
(4)诊断过程中特别要注意排除阑尾炎、胃肠、肝胆、胰腺疾病及泌尿系结石等所引起的腹痛,以免延误这些疾病的治疗或手术时机而造成不良后果。
2.3急性肠系膜淋巴结炎的治疗及预后急性肠系膜淋巴结炎诊断明确后通常采用内科治疗,以抗菌药物治疗为主[2],同时可加用抗病毒药物,并酌情给以支持、对症处理。
一般3~4日后腹痛消失,体温正常,预后良好。
笔者以为对出院患者最好随访1~2周,并嘱病人或其家属一旦发现异常及时到医院复诊,以确保病人安全。
参考文献
[1]郑芝田主编.胃肠病学.北京:人民卫生出版社,1986,1008.
[2]萧树东主编.江绍基胃肠病学.上海:上海科学技术出版社,2001,537.。
