胃肠道解剖及常用术式
4.5.1胃应用解剖
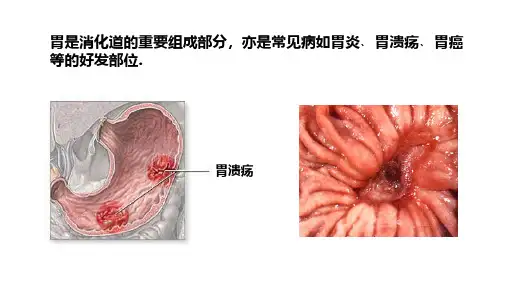
胃是消化道的重要组成部分,亦是常见病如胃炎﹑胃溃疡﹑胃癌等的好发部位.胃溃疡胃的位置常因体位、呼吸及胃内容物多少而有变化。
中等充盈时,大部份位于左季肋区,小部份位于腹上区。
胃贲门位于TV 10左侧,幽门在LV 1下缘右侧。
(一)位置:胃容量:成人为1500 ml左右,新生儿为30 ml左右。
(二)形态从外观看,有两口、两弯。
贲门切迹贲门:与食管相连处,是胃的入口,向上距中切牙40-45cm左右。
其左侧有贲门切迹。
幽门:连接十二指肠处,是胃的出口,距离切牙60cm。
胃小弯:角切迹胃大弯:大部份凸向左下方。
角切迹凹向右上方,最低点明显转折处称角切迹。
钡餐检查时,角切迹明显。
(三)胃的分部:幽门部幽门窦幽门管贲门部:贲门附近的胃部贲门部胃底胃体幽门管幽门窦胃底:临床称胃穹窿,放射学称胃泡胃体:胃底与幽门部之间的胃部二、胃的毗邻:毗邻两面前面右侧半肝左叶左侧半上部膈、肋膈窦、左肺下叶、左胸廓下部下部腹前壁后面胃床 后方:隔网膜囊毗邻较多结构,共同构成一个浅凹,称“胃床”。
胃床的主要结构: 胰、脾、左肾、左肾上腺、十二指肠空肠曲、横结肠及其系膜。
三、胃的血管动脉:主要来自腹腔A及其分支。
主要有7条。
胃左A 胃右A 胃网膜右A 胃后A胃短A胃的静脉:常与同名A伴行,均汇入肝门V。
胃左淋巴结幽门上和胃右淋巴结胃网膜右和幽门下淋巴结脾和胃网膜左淋巴结四、胃的淋巴五、胃的神经交感神经:腹腔神经丛分支膈下动脉内脏大神经腹腔神经节胃左动脉肝总动脉功能:抑制胃的分泌和蠕动副交感神经:迷走神经左X-X前干-肝支与胃前支右X-X后干-腹腔支与胃后支功能:支配胃腺与肌层,增加胃的运动六、胃大部切除术 根据胃肠道重建方式不同,分二类:BillrothⅠ式(毕Ⅰ式)BillrothⅡ式(毕Ⅱ式)。
胃大部切除术的解剖手术步骤

3)胃底部:从脾动脉末端或其分支发 出3~5支胃短动脉,经胃脾韧带分布于 胃底。另约72%的人自脾动脉或其上极 支发出1~2支胃后动脉,于网膜囊后壁 腹膜后方上行,经胃膈韧带至胃底后壁。
胃大部切除术的பைடு நூலகம்剖
位置
大部份 左季肋区
小部份 腹上区
毗邻
前壁:肝左叶、膈、
腹前壁
后壁:胰、横结肠、
左肾、左肾上
腺等。
胃
胃
形态
二口 贲门 幽门 二弯 胃小弯 胃大弯 二壁 前壁 后壁
分部 (四部)
贲门部 胃底 胃体 幽门部 幽门窦 (胃窦) 幽门管
胃壁构造
粘膜 粘膜下层 肌层
外纵 中环 内斜
胃后壁隔网膜囊与 胰、左肾、左肾上 腺、膈脚、脾、横 结肠及其系膜相毗 邻,这些器官共同 构成“胃床” 。
腹膜
壁腹膜:衬于腹盆 壁内表面
脏腹膜:贴覆于腹、 盆脏器的 表面
脏腹膜和壁腹膜互相延续, 移行、共同围成不规 则的潜在性腔隙,称 腹膜腔,仅含少量浆 液
腹腔与腹膜腔的区别
腹膜的形成物
(1)大网膜与小网膜。
(二)胃大部切除术
胃(远端)大部切除术是切除胃远侧2/3~3/4 范围,包括胃体大部、整个胃窦部、幽门和部 分十二指肠球部。
[手术步骤]
1.切口 上腹 正中切口或左 上腹旁正中切 口。
2.胃的游离及切除
进腹后先行探查,明确病变部位、确定需行胃切除后即开始行胃游离。
胃部手术

3 术中接触胃肠内污染物的器械放于弯盘内,不 可再用与其它无菌组织。
谢谢观看!
1.BillrothⅠ式: ⑴优点:操作简单。吻合后胃肠道接近于正 常解剖生理状态,术后胃肠道功能紊乱等并 发症较少。 ⑵缺点:如果十二指肠有炎症、瘢痕、粘连 时,操作技术常有困难。切除的范围有一定 限制,术后易复发。 ⑶适应症:主要适用于胃溃疡及早期胃癌。
胃毕1式手术示意图
各种术式的评价
BillrothⅡ式: ⑴优点:能够切除足够的胃,而吻合口张力不致过 大,术后溃疡复发率较低。食物不再通过十二指 肠所以即使是未能切除的十二指肠溃疡也能愈合 。 ⑵缺点:操作较毕Ⅰ式复杂,吻合后改变了正常 的解剖生理关系,术后发生胃肠道功能紊乱等并 发症较多。 ⑶适应症:各种情况的胃、十二指肠溃疡,特别 是十二指肠溃疡。
NO.10-脾门淋巴结。 NO.11p-脾动脉近端淋巴结。 NO.11d-脾动脉远端淋巴结。 NO.12a-肝十二指肠韧带内沿肝动脉淋巴结。 NO.12b-肝十二指肠韧带内沿胆管淋巴结。 NO.12p-肝十二指肠韧带内沿门静脉后淋巴结 NO.13-胰头后淋巴结。 以上为第三站
NO.14v-肠系膜上静脉淋巴结。 NO.14a-肠系膜上动脉淋巴结。 NO.15-结肠中血管淋巴结。 NO.16a1-主动脉裂孔淋巴结。 NO.16a2-腹腔干上缘至左肾静脉下缘之间腹主 动周围脉淋巴结。
常见毕Ⅱ式手术步骤与配合
12、空肠处作荷包, 6×14号圆针1号线缝荷包
放入吻合器钉座
,递吻合器钉座
常见毕Ⅱ式手术步骤与配合
13、在胃后壁作胃—空肠吻合
常见毕Ⅱ式手术步骤与配合
14、缝合胃残端
15、冲洗腹腔,放置腹腔引 流管,逐层关腹。
胃的应用解剖

解剖学教研室
胃是消化道的重要组成部分,亦是常见病如胃炎﹑胃溃疡﹑胃 癌等的好发部位.据统计资料显示胃溃疡的发病率可达15~25%, 且常导致严重的并发症,如出血﹑穿孔﹑梗阻和癌变等.
一、胃的位置、形态与分部
(一)位臵:
胃的位臵常因体位、呼吸及胃
内容物多少而有变化。中等充
盈时,大部份位于左季肋区,
Pyloric canal 幽门管 Pyloric antrum 幽门窦
Pyloric part 幽门部
按活体X线钡餐透视,可将胃分成3型:
角型胃:胃的位臵较高,呈牛角型,略呈横位,多位于
腹上部,胃大弯常在脐以上,胃角不明显,常见于矮胖体
型的人。 钩型胃:呈丁字型,胃体垂直,胃角呈明显的鱼钩型, 胃大弯下缘几乎与髂嵴同高。常见于中等体型的人。 长胃:胃的张力较低, 全胃几乎在中线左侧,
切除的范围有一定限制,术后易复
发。
⑶适应症:主要适用于胃溃疡及早期胃癌。
2.BillrothⅡ式: ⑴优点:能够切除足够的胃,而吻合口张力不致过大,
术后溃疡复发率较低。术后食物不再通过十二指肠,所
以即使是未能切除的十二指肠溃疡也能愈合。
⑵缺点:操作较毕Ⅰ式复杂,吻 合后改变了正常的解剖生理关系, 术后发生胃肠道功能紊乱等并发症 较多,如倾倒综合征。 ⑶适应症:各种情况的胃、十二
口)直接与十二指肠吻合。
2. BillrothⅡ式(毕Ⅱ式) : 1885 年。胃残端(全口或半 口)在结肠前或后与空肠吻合。
(三)各种术式的评价 1.BillrothⅠ式: ⑴优点:操作简单。吻合后胃肠
道接近于正常解剖生理状态,术后
胃肠道功能紊乱等并发症较少。
⑵缺点:如果十二指肠有炎症、
胃部手术

胃毕1式手术示意图
各种术式的评价 BillrothⅡ式: ⑴优点:能够切除足够的胃,而吻合口张力不致过 大,术后溃疡复发率较低。食物不再通过十二指 肠所以即使是未能切除的十二指肠溃疡也能愈合。 ⑵缺点:操作较毕Ⅰ式复杂,吻合后改变了正常 的解剖生理关系,术后发生胃肠道功能紊乱等并 发症较多。 ⑶适应症:各种情况的胃、十二指肠溃疡,特别 是十二指肠溃疡。
递中弯钳、梅氏剪,带4号 线结扎
10、在贲门下4㎝处离断 胃近端
递残端闭合器闭合胃小弯 侧,递肠钳钳夹胃大弯 侧
常见毕Ⅱ式手术步骤与配合
11、移除胃标本,胃大弯处 递组织钳牵开,递吻合器身 松开肠钳,放入吻合器身
常见毕Ⅱ式手术步骤与配合
12、空肠处作荷包, 放入吻合器钉座
6×14号圆针1号线缝荷包, 递吻合器钉座
胃癌根治术手术配合
手术室 张海娇
胃的毗邻
与肝、膈、脾、胰、 横结肠、左肾、 左肾上腺毗邻
胃解剖 胃位于膈下,腹腔上部, 呈囊袋状,约有1500ml 的容量。胃大部分位于 左季肋区,小部分位于 右季肋区。 胃分为前后两个壁,和 上面的胃小弯下面的胃 大弯。 上接食管下接十二指肠。
胃解剖 胃的入口位于食管相连,被食管 下端的环状平滑肌(贲门括约肌) 环绕;当贲门括约肌收缩时即关 闭食管与胃之间的通道。 胃分为四个区域:贲门、胃底、 胃体和幽门部。 幽门是胃的出口,幽门部的环状 平滑肌形成幽门括约肌,其收缩 时即关闭胃与小肠间的通道。
NO.17-胰头前淋巴结。 NO.18-胰腺下缘淋巴结。 NO.19-膈下淋巴结。 NO.20-膈肌食管裂孔淋巴结。 NO.110-下胸部食管旁淋巴结。 NO.111-膈上淋巴结。 NO.112-中纵膈后淋巴结。 以上为第五站
解剖学胃ppt课件

对健康和疾病的影响。
02 03
胃癌的早期诊断和治疗
胃癌是一种常见的恶性肿瘤,早期诊断和治疗对于提高患者生存率具有 重要意义。目前,研究者正在探索基于生物标志物和影像学的早期诊断 方法,以及针对胃癌的个性化治疗方案。
胃再生医学的研究
胃再生医学旨在通过细胞疗法和组织工程等手段,修复或替代受损的胃 组织。目前,这一领域的研究已取得一定进展,但仍面临许多挑战。
肌层
由三层平滑肌构成,内层斜行, 中层环行,外层纵行。具有收缩 和舒张功能,以调节胃内压和胃 的排空。
浆膜层
为胃的外膜,与周围器官和组织 相连。
胃液成分及作用
盐酸
可激活胃蛋Байду номын сангаас酶原,提供酸性 环境,有助于蛋白质的消化。 同时可杀死随食物进入胃内的
细菌。
胃蛋白酶原
在盐酸的作用下转化为有活性 的胃蛋白酶,参与蛋白质的消 化。
胃癌的解剖学基础
胃黏膜上皮细胞恶性增生 ,形成肿块,可向胃壁深 层浸润,累及全胃。
早期诊断意义
早期胃癌治愈率高,预后 良好,因此早期诊断对胃 癌的治疗和预后具有重要 意义。
胃癌的病理类型
腺癌、鳞癌、未分化癌等 ,其中腺癌最为常见。
04
胃部手术入路及术式选 择依据
传统开腹手术入路优缺点分析
优点 暴露充分,便于操作
胃再生医学的临床应用前景
随着再生医学技术的不断成熟和完善,未来胃再生医学有望在临床应用中发挥重要作用。 例如,通过细胞疗法和组织工程等手段修复受损的胃组织,提高患者的生活质量和预后。
THANKS
感谢观看
检查时需按照医生指示服用造影剂,并 配合医生进行X线照射。
注意事项
检查前需禁食8小时以上,确保胃内无食 物残留。
胃肠外科常见手术术式(1)
胃肠外科常见手术术式(1)
胃肠外科常见手术术式涵盖了胃、食管、肠道等器官的多种治疗方法。
以下将重点介绍几种常见的手术术式。
1. 胃癌切除术
胃癌是目前消化系统恶性肿瘤中较为常见的一种,根据病变程度不同,治疗方法也各有不同。
对于早期胃癌患者可以考虑根治性手术,主要
包括根治性胃大部分切除术和胃切除加淋巴结清扫术。
2. 食管癌切除术
食管癌的手术治疗主要包括部分切除和全食管切除,手术方式则包括
开放手术和腔镜手术。
腔镜手术已经逐渐成为普遍使用的治疗方式,
该方法切口小、创伤小、恢复快。
3. 肠梗阻手术
肠梗阻通常是由肠道黏膜细胞坏死、血栓形成或干酪坏死等原因引起的。
对于轻度肠梗阻患者可以非手术治疗,重度肠梗阻患者则需要手
术治疗,手术方式包括胃肠动力障碍患者常用的肠减压术和开腹手术。
4. 肠胃切除术
对于肠胃部挛缩、瘢痕等减少胃肠道管径,以及胃或者肠道部分切除
后其残存长度小于吸收必须长度的患者,需要进行肠胃切除手术。
术
式包括胃部切除、十二指肠降段切除、小肠切除等。
5. 大肠癌切除术
大肠癌是发病率较高的癌症之一,手术切除是最为主要的治疗方法之一。
根据不同病变程度,可行的手术方式包括直肠癌术、乙状结肠术、升结肠术等。
其中腔镜手术是常见的微创治疗方式,优点为恢复较快,切口小。
以上是胃肠外科常见手术术式的简要概述。
手术切除是最为主要的治
疗方法之一,但由于手术本身风险较大,应根据患者具体情况制定治
疗方案,并在手术过程中加强护理与监测,从而保障手术后患者的治
愈和康复。
胃肠道解剖及功能
向下:会阴及大腿皮下→腹股沟 →髂外
周围:坐骨直肠间隙→经闭孔动 脉旁→髂总动脉旁
自主神经,无痛觉
阴部内神经,痛觉敏感
直肠肛管
✓直肠:排便、吸收、分泌
✓肛管:排便
✓肛管直肠环 •肛管内括约肌 •外括约肌深部 •直肠纵肌的下部 •耻骨直肠肌
直肠、肛门周围间隙
胃的静脉与同名动脉伴行,最后注入门静脉
胃的淋巴引流
• 腹腔淋巴结群,引流胃小弯上部淋巴液 • 幽门上淋巴结群,引流胃小弯下部淋巴液 • 幽门下淋巴结群,引流胃大弯右侧淋巴液 • 胰脾淋巴结群,引流胃大弯上部淋巴液
神经支配
• 交感神经主要抑制胃的分泌和运动,并 传出痛觉
• 副交感神经来自左、右迷走神经,主要 促进胃的分泌和运动
✓吸收 • 10m2的吸收面积
成人每天经小肠重吸收的液体量约8000ml
解剖生理概要
✓小肠 • 包括十二指肠、空肠、回肠
✓ 空肠与回肠 • 小肠上2/5段称空肠,下3/5段称 回肠
• 通过扇形的小肠系膜固定于腹后 壁
肠系膜
✓ 动脉:来自肠系膜上动脉 ✓ 静脉:汇集成肠系膜上静脉与脾静脉汇合成门静脉干 ✓ 淋巴:空肠粘膜下散在孤立淋巴小结回肠粘膜下许多淋巴集结 ✓ 神经:交感和副交感神经双重支配
直肠与肛管
直肠和肛管腔面的形态
肛管齿状线上、下部的比较
齿状线以上
齿状线以下
覆盖上皮 动脉来源 静脉回流
淋巴引流 神经支配
单层立方上皮
复层扁平上皮
直肠上、下动脉及骶正中动脉
肛管动脉
直肠上静脉→肠系膜下静脉 →脾静脉→肝门静脉
直肠下V及肛管V →阴部内V→髂内V →髂总V→下腔V
胃解剖(完整版)
胃解剖(完整版)胃是人体消化系统中的一个重要器官,位于上腹部,主要功能是储存食物、分泌胃液以及进行初步的消化。
胃的解剖结构复杂,包含多个部分和功能。
下面,我们将详细介绍胃的解剖结构。
胃可以分为四个主要部分:贲门、胃底、胃体和幽门。
贲门是胃与食管相连的部分,负责控制食物从食管进入胃。
胃底位于贲门上方,胃体位于胃底下方,幽门位于胃体下方,与十二指肠相连。
胃体的主要功能是进行食物的混合和初步消化。
胃壁由四层组织构成,从内向外依次为:黏膜层、黏膜下层、肌层和外膜。
黏膜层是胃壁的最内层,含有分泌胃液的腺体。
黏膜下层含有丰富的血管和淋巴管,负责供应胃壁的营养。
肌层是胃壁的最厚层,由平滑肌构成,负责胃的收缩和蠕动。
外膜是胃壁的最外层,由结缔组织构成,与周围的器官和组织相连。
胃的功能主要由胃液来完成。
胃液是一种强酸性的消化液,主要由胃黏膜分泌。
胃液中含有盐酸、胃蛋白酶和黏液等成分。
盐酸可以降低胃内的pH值,使胃蛋白酶活性增强,从而分解蛋白质。
黏液可以保护胃壁不受胃液的侵蚀。
胃还有一定的内分泌功能。
胃黏膜中存在一些内分泌细胞,可以分泌胃泌素、促胃液素和生长抑素等激素。
这些激素在调节胃的功能和消化过程中起着重要作用。
胃的解剖结构复杂,包含多个部分和功能。
了解胃的解剖结构有助于我们更好地理解胃的功能和疾病的发生机制。
在今后的学习和工作中,我们将继续深入研究胃的解剖和功能,为临床诊断和治疗提供有力支持。
胃解剖(完整版)胃是人体消化系统中的一个重要器官,位于上腹部,主要功能是储存食物、分泌胃液以及进行初步的消化。
胃的解剖结构复杂,包含多个部分和功能。
下面,我们将详细介绍胃的解剖结构。
胃可以分为四个主要部分:贲门、胃底、胃体和幽门。
贲门是胃与食管相连的部分,负责控制食物从食管进入胃。
胃底位于贲门上方,胃体位于胃底下方,幽门位于胃体下方,与十二指肠相连。
胃体的主要功能是进行食物的混合和初步消化。
胃壁由四层组织构成,从内向外依次为:黏膜层、黏膜下层、肌层和外膜。
【正式版】胃大部切除术的各种手术步骤PPT文档
• 5.幽门:位于第一腰椎右侧,幽门括约肌连接胃窦 和十二指肠。
胃壁的结构
• 胃壁组织由外而内分为四层,即
1. 浆膜层 2. 肌层 3. 粘膜下层 4. 粘膜层
胃的毗邻与韧带
• 胃前壁左侧与左半肝邻近,右侧与膈邻近,其后 壁隔网膜囊与胰腺、左肾上腺、左肾、脾、横结 肠及其系膜相邻,胃的前后壁均有腹膜覆盖,腹 膜自胃大、小弯移行到附近器官,即为韧带和网 膜。
胃网膜左静脉
胃网膜右静脉
二、术式:
由于胃肠道重建方式不 同分二类: 1.BillrothⅠ 式 : 胃 残 端 直接与十二指肠吻合。 2.BillrothⅡ 式 : 胃 残 端 与空肠吻合。
三、各种术式的评价
1.BillrothⅠ式: ⑴优点:操作简单。吻合后胃肠道接近于正常
解剖生理状态,术后胃肠道功能紊乱等并发 症较少。 ⑵缺点:如果十二指肠有炎症、瘢痕、粘连时, 操作技术常有困难。切除的范围有一定限制, 术后易复发。 ⑶适应症:主要适用于胃溃疡及早期胃癌。
(5) 胃短静脉 经胃脾韧带入脾静脉。
解 剖 生 理 关 系 , 术 后 发 生 胃 肠 道 功 能 紊 乱 等 并 发 递有齿短镊夹酒精棉球消毒皮肤,递干纱垫2块,布巾钳2把固定
一次性物品:输液器、Y型针、输液包、贴膜、麻包(腰麻、腰硬联合)、无菌手套、23#11#刀片、1#4#7#线、电刀、负极板、清洁片
• 1.贲门:食管与胃交界处,在第11胸椎左侧,其近 端为食管下端括约肌,位于膈食管裂孔下2-3cm, 与第七肋软骨胸骨关节处于同一平面。
• 2.胃底:胃的最上部分,位于贲门至胃大弯水平连 线之上。胃底上界为横膈,其外侧为脾,食道与 胃底的左侧为His角。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
肝总动脉 第8
肝胃韧带
第3组淋巴 结
胃十二指肠动脉
十二指肠切断
胃网膜右血管 第6组淋巴结
肠系膜上血管 第14v组淋巴结
胃胰皱壁
横结肠系膜
胃体切断部
第1组淋巴 结
网膜囊后壁
脾动脉 第11p组淋 巴结
胃短血管 第4sa组淋巴 结
胃网膜左血管 第4sb组淋巴结
• EMR/ESD的手术指征建立在精确的术前 分期基础上,应严格把握适应征
– 局限于粘膜、粘膜下层的腺癌 – 不伴有淋巴结转移 – 局部病灶直径<2cm – 高分化或中分化、无溃疡
胃D1切除术适应证
• 粘膜内癌直径超过2cm的,以及侵犯粘膜下层的胃癌。一旦出现淋巴结转移, 应当施行D2切除术。
*内镜下粘膜切除术(endoscopic mucosa resection,EMR)和内镜下粘膜下切除术(andendoscopic submucosa dissection,ESD)
建常用Roux-en-Y。 • 近端胃癌也可选用根治性胃切除,胃食管吻合。
D2手术的淋巴结清扫范围
• D1手术是指切除胃部病灶以及大小网膜(包括贲门左右、大小弯侧、幽门上/下淋巴结 )
• D2手术是在D1的基础上,再清扫胃左动脉、肝总动脉、回肠动脉、脾门和脾动脉周围 的淋巴结
远端胃切除
近端胃切除
全胃切除
胃结肠韧带 大网膜
胃癌其他手术
结肠癌常用术式
胃肠道解剖及常用术式
胃的解剖
胃前壁
胃后壁
胃的淋巴结
1. 贲门右 2. 贲门左 3. 胃小弯 4. 胃大弯 5. 幽门上 6. 幽门下 7.胃左动脉干 8.肝总动脉旁
9.腹腔动脉周围 10.脾门 11.脾动脉干周围 12.肝十二指肠韧带内 13.胰头后 14.沿肠系膜上动静脉 15.结肠中动脉范围 16.腹主动脉旁
R.Seevaratnam et al. gastric cancer, 2011 胃癌诊疗规范(2011年版)
进展期胃癌标准术式:D2
• 远端胃癌:远端胃大部切除术。 切除胃的3/4-4/5,幽门下3-4cm切断十二指肠,
距癌边缘5cm切断胃,同时清除一、二站淋巴结,切 除大小网膜、横结肠系膜前叶与胰腺背膜,消化道 重建可选毕I胃十二指肠吻合,或毕II胃空肠吻合。 • 胃体与胃近端癌:根治性胃癌切除术,消化道重
D1 1、3、4sb、4d、5、6、7
1、2、3、4sa、4sb、7 1~7
D2 D1+8a、9、11p、12a
D1+8a、9、10、11
D1+8a、9、10、11、12a
NCCN GC Guideline(2015v3);卫生部胃癌诊疗规范(2011)
手术步骤示意图
胃右血管 第5组淋巴结
肝固有动脉 第12a组淋巴结
小肠的解剖
大肠的解剖
腹部查体
视诊 触诊 叩诊 听诊
远端胃大部切除后 重建常用术式
胃癌缩小手术
EMR/ESD*(早期胃癌N0)
• 传统分期手段存在局限性
– CT (T准确度71.5%,N准确度66.1%) – 超声内镜(T准确度67.8%,N准确度68.1%) – MRI(T准确度82.9%,N准确度53.4%) – PET-CT(N准确度60%)
