髋置换评估
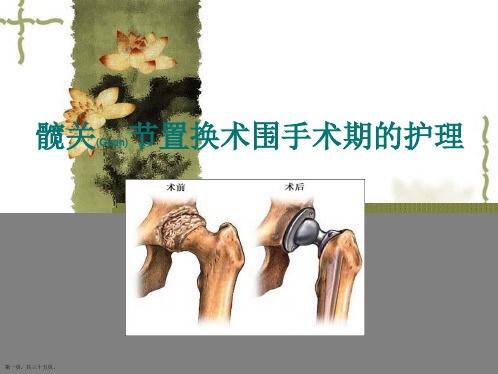
髋关节置换术围手术期的护理评估及诊断ppt
术后早期康(Kang)复程序
❖ 1. 术后搬运患者时,双膝之间夹三角垫捆 绑好,使髋关节外展10~20度,防止搬运时 脱位。
❖ 2. 术后当天晚上,患肢下加垫,将患侧(Ce) 髋膝关节置于稍屈曲、外展位。或者继续双 膝之间夹三角垫捆绑好,使髋关节外展;患 肢也可穿矫形防外旋鞋,但要防止压伤。
第二十八页,共三十五页。
5、如何用步行器(Qi)迈步行走
❖ 先用习步架辅助行走,待重心稳定,改用双 侧(Ce)腋杖。先将步行器摆在身体前20厘米处, 先迈出手术的腿,再将未手术的腿跟上。如 此循环。
第二十九页,共三十五页。
6、如何(He)上下楼梯
❖ 上楼梯时先将(Jiang)健肢迈上台阶,再将(Jiang)手 术肢体迈上台阶,下楼梯时先将双拐移到下一 台阶,,再将手术肢体迈下台阶,最后将健肢 迈下台阶
第十九页,共三十五页。
6.3 脱位 术后人工髋关节脱位较易发生,发 生率为0.6%~7%,脱位原因与关节类型、手 术人路途径、术后搬动不正确、早期功能锻炼 不得当及病人自身条件有关。护理工作中应注 意保持患(Huan)者正确的体位。观察脱位的要点 是:患(Huan)肢疼痛剧烈,双下肢长度不同(患肢 缩短),成过度外旋位。一旦发生脱位,应立 即使患肢制动,并通知医生进一步处理。
第二十五页,共三十五页。
2.坐位(Wei)练习
❖ 坐的时间不宜长,每天4-6次,每次20分钟。 坐位是髋关节最容易出现脱(Tuo)位的体位。如 果术中关节稳定性欠佳,应放弃坐位练习。 坐下之前做好准备,有靠背和扶手的椅子, 加坐垫,倒退,看好位置,双手扶稳,缓缓 坐下。屈髋不能超过90度,要坐较高的椅子
等需要髋关节大范围剧烈活动的运动项目, 以减少发生关节脱位、骨折、假体松动。 ❖ 4、避免将髋关节放置在易脱位的体位。 ❖ 5、避免在不平滑不平整路面行走。 ❖ 6、保持下肢经常中立位外展位,6-8周内屈 髋不要超过90度。
髋关节术前术后评定

常用量表
临床评定项目可以单独评定,但由于项目繁杂,目前,各国普遍倾向于采用便于交 流的髋关节Harris评估量表。是目前国内外最为常用的评定标准,用来评估髋关节炎的 程度和全髋关节置换手术的效果。疼痛和功能性活动的权重比较重大,合计91分,关节活 动所占权重比较小,一方面,人们认为宁可要一个不动而不痛的髋关节,也不要一个活动 而疼痛的髋关节,另一方面,ROM的测量结果因测量者不同而差异较大,权重过大会导致 评分结果的重复性差。
如疼痛,僵硬及其他关节情况。并检查脊柱活动性,记录腰椎曲度的变化。 (5)疼痛:何时发生,休息?负重? (6)神经系统功能:注意患肢有无神经系统功能障碍 (7)既往史:心、肺、肝等情况、排除身体重要器官疾病及过敏史 (8)下肢的长度 (9)下肢的围度 (10)X线检查:双侧髋关节的骨盆正位片和患侧髋关节蛙式位片 (11)髋关节功能评定
30
可忍受,日常活动稍受限,但能正常工作,偶服比阿 20 司匹林强的止痛药
有时剧痛但不必卧床,活动严重受限,经常服用比阿 10 司匹林强的止痛药
因疼痛被迫卧床、跛行;卧床也有剧痛;病废
0
生活能力项目得分
一步一阶 ,不用手扶
4
一步一阶 ,用手扶
2
用某种方法能上楼
1
不能上下楼
0
有能力进入公共交通工具内
1
常见并发症
1、下肢深静脉血栓形成及坠积性肺炎 最常见最严重并发症 2、疼痛、水肿 冰敷:消肿减痛 低频:经皮 目测类比法(VAS)≥5可选择药物镇痛 3、脱位 术后5周是脱位的高危时期 假体放置不当 手术部位肌肉瘫痪 4、异位骨化
人工髋关节置换术康复目标
(1)解除或缓解疼痛,恢复体力,恢复患者日常生活协调性,提高生活质量。 (2)改善关节周围肌肉的力量,重建关节的稳定性。 (3)改善置换后关节的活动度,重建关节良好的功能 (4)改善和纠正患者因长期疾病所造成的不正常的姿势和步态 (5)防止关节僵硬和肌肉萎缩。 (6)加强对置换关节的保护,延长关节使用的寿命。
髋关节置换的X线评估

术后评估:股骨假体外翻
中南大学湘雅二医院 骨科
术后评估:股骨假体内翻
中南大学湘雅二医院 骨科
术后评估:髋臼侧骨水泥
❖ 1、骨水泥应在骨床面 上分布均匀,切忌骨水 泥集中于一区,其他区 骨水泥不足。
❖ 2、骨水泥应具有一定 的厚度,一般为3-4mm。
中南大学湘雅二医院 骨科
术前X片评估:股骨偏心距
❖ 股骨偏心距是股骨头中 心到股骨干中线的垂直 距离。
❖ 偏心距对于髋关节外展 肌的正常功能有着极大 的影响。
中南大学湘雅二医院 骨科
术后评估
评估内容: 1、髋臼假体:泪滴、沈通氏线、外展角、前倾 角、髋臼旋转中心。 2、股骨假体:颈干角、前倾角、柄-髓腔比 3、假体-骨界面;假体-骨水泥界面;骨水泥-骨 界面 4、双下肢等长
骨水泥缺损 2. 厚度小于1mm; 部分假体与皮质骨 直接接触 ❖ D:多处骨水泥缺如,假体远端没有水泥。
中南大学湘雅二医院 骨科
术后评估:骨水泥
❖ 远端骨水泥量不够,柄外翻, ❖ 远端骨水泥量不够,柄内翻,
骨水泥分布不均。
骨水泥分布不均。
中南大学湘雅二医院 骨科
术后评估:假体-骨界面
使用生物型假体,应使骨组 织在假体表面“直接贴附生 长”,理论上假体-骨界面 不能大于1mm。但临床中很 难达到。 临床中达到标准柄-髓腔比 即可达到满意的临床效果。
中南大学湘雅二医院 骨科
术后评估:髋臼位置
中南大学湘雅二医院 骨科
术后评估:股骨假体
❖ 柄-髓腔轴线夹角 ❖通过正位X 线片上测量
假体柄长轴与股骨长轴 间夹角来确定, 夹角 ≤3°为中心固定, 超出 3°为内翻或外翻固定。
中南大学湘雅二医院 骨科
初次人工髋关节置换术稳定性评估

D p r n fOr o adc , uy n o r epe s i l G ia g5 0 0 , uz o ,C ia e a t t t p e is G ia gF u hP o l'Hop t , uy n 50 2 G ih u hn me o h t s a A s a t Obet e T vsiaetei lec gfc r fh tblyatrhpatrpat. bt c r jci oi et t f n i at s esa it f i rho lsy v n g h nu n o ot i e
t f et e ilg ss( A)s o eweerc r e Reut 0 a e r olwe pf ra v r g yo n A sh soo it AS c r r eo d & s l 1 8c s sweefl s o du o na ea e
p r d o 4 mo t s( a g d fo 6 t 4 mo t s . se o ilcto CUT n 7his i ih e o f1 n h r n e rm o 2 n h ) Po tr rdso a in O C le i p ,n whc i i d
TH A e r s n e i s a d h mi rh o l s y r p e e t d 2 h p .I il a i n c s s 2 h p r rp e e td 5hp n e a t r p a t e r s n e i s n 5 d so t a e , i s we e c o r v so e , e o h r3 h p r e u e y co e t o d r s r i e O b wo we k . Two o e ii n d Th t e i swe e r d c d b l s d me h d a e t an d t e t e s n d f
人工髋关节置换技术疗效判定标准

人工髋关节置换技术疗效判定标准人工髋关节置换手术是一种常见且有效的治疗髋关节损伤和疾病的方法。
为了准确评估手术的疗效,制定一份科学和系统的疗效判定标准非常重要。
本文将探讨人工髋关节置换技术疗效判定标准,并提出一份参考标准,以期对相关研究和临床实践有所指导。
人工髋关节置换技术疗效判定标准应包括以下内容:一、手术成功率。
手术成功率是评估人工髋关节置换手术效果的重要指标。
常用的指标有手术成功率、再置换率和术后并发症率。
手术成功率指术后患者疼痛减轻、功能恢复、不再需要进一步治疗的比率。
如果患者术后疼痛明显减轻、活动功能改善,则被认为手术成功。
手术成功率的评估可通过术后随访、患者自我评定以及临床评价等方式。
再置换率指由于置换部件松动、感染等原因,需要对人工髋关节进行再置换的比率。
再置换率越低,说明人工髋关节置换手术具有较好的长期生存率和稳定性。
术后并发症率指手术后出现各种并发症的比率,包括感染、假体脱位、血栓形成等。
术后并发症率较低的人工髋关节置换手术疗效较好。
二、疼痛缓解和功能改善。
人工髋关节置换手术的关键目标是缓解患者的疼痛和改善其功能。
在疗效判定标准中,应包含对患者疼痛缓解和功能改善程度的评估。
常用的评估方法包括疼痛视觉模拟量表(VAS)、髋关节功能评分(Harris hip score)、步行能力评估等。
疼痛视觉模拟量表是一种由患者自我评定疼痛程度的量表。
通过让患者在0-10的尺度上选择相应的数字,来评估患者的疼痛程度。
疼痛视觉模拟量表的评分越低,说明患者的疼痛程度越轻。
髋关节功能评分是通过对患者的髋关节功能进行系统评估的量表。
包括疼痛、活动能力、步态、髋关节活动度等方面的评估。
评分越高,说明患者的髋关节功能越好。
步行能力评估是通过对患者的步态进行评估,评估患者的步态是否正常、步行是否受限等。
步行能力评估的结果反映了患者术后的功能恢复程度。
三、生活质量改善。
人工髋关节置换手术的成功与否还可以通过患者的生活质量改善程度来评估。
人工髋关节置换术后松动的影像学评估

人工髋关节置换术后松动的影像学评估人工髋关节置换术后松动的影像学评估人工髋关节置换术(THA)疗效的确切性及可预期性,使更多的髋关节疾病患者乐于接受。
人工关节长期使用最终导致的无菌性松动是THA失败的最主要原因。
通过放射学检查,观察分析假体松动的表现与过程,对人工关节松动的及时临床处理及预防均非常重要。
一、髋关节放射学观察分区1、Gruen的股骨分区及Delee&Charnley的髋臼分区:为方便对THA术后假体松动放射X 线观察分析,一般采用Gruen的股骨分区及Delee&Charnley的髋臼分区,以此来判定假体的移位及放射学上透亮带的范围和程度。
Gruen等[1]经研究将近端股骨分为7个区,内侧与外侧各3个区,柄尖端1个区(图1)。
Delee和Charnley[2]将髋臼分为三个区。
以股骨头中心点为中心,作水平和垂直线,即将髋臼分为上(Ⅰ)、内(Ⅱ)及下(Ⅲ)三个分区(图2)。
2、垂直距离及水平距离:Nunn等[4]提出了髋臼迁移的测量方法。
在骨盆正位片上经每侧骨盆的泪珠连线向髋臼的中心点画一垂直线,测量其距离,为垂直移位。
泪点到此线的垂直距离为髋臼的水平移位(图3)。
用此方法的前提是:股骨头与髋臼匹配较好,股骨头在X 线片上呈圆形,不考虑聚乙烯磨损。
因为X线片的标准度、骨盆的倾斜等影响因素,此方法的误差约为3mm,所以把髋臼的迁移标准定为5mm。
图1 Gruen分区图2Delee&Charnley髋臼分区图3 垂直及水平距离3、外展角:在骨盆正位上通过两侧泪滴最低点,做连线为水平线,髋臼杯开口上下缘连线与水平线所形成的锐角即为髋臼杯外展角。
经研究表明髋臼杯外展角为45-55°时对对髋关节的活动度和稳定性来说是最合适,在此范围内髋臼杯对股骨头的覆盖较好与股骨头的表面接触较多,因此应力分布均匀,关节稳定。
如大于55°人工股骨头易向后上方脱位4、前倾角:(1)在髋关节正位片检测:在正位片上髋臼开口投照后应是椭圆的(前倾角为0°时是一直线)在椭圆长轴(D)的1/5处标记M点。
髋关节置换鉴定标准
髋关节置换鉴定标准
髋关节置换的鉴定标准通常包括以下几个方面:
1. 临床评估:以Harris评分为标准,评估患者的疼痛、功能、活动范围等方面的恢复情况。
2. 影像评估:根据术后随访的双髋关节正、侧位X线片,观察臼杯、股骨假体位置及周围骨质改变,并测量臼杯内衬磨损速度与趋势。
3. 假体生存率:采用Kaplan-Meier分析,分别以臼杯及股骨假体的无菌性松动和任何原因导致的翻修作为止点。
这些鉴定标准可以帮助医生评估髋关节置换术后的患者恢复情况,并为后续治疗和康复提供参考。
需要注意的是,不同患者、不同病情以及不同医生的要求可能有所不同,因此在实际操作中,请参照相应的标准进行评估。
人工髋关节置换术后影像学评价方法探讨
人工髋关节置换术后影像学评价方法探讨人工髋关节置换术是治疗髋关节疾病最常用的方法之一,术后的影像学评价是判断手术效果的重要指标。
通过影像学评价可以了解人工关节在体内的位置、稳定性及周围软组织情况,为临床医生提供重要的诊断依据。
本文将探讨人工髋关节置换术后影像学评价方法,希望可以为临床工作提供一定的参考。
一、X线片X线片是最常用的影像学评价方法之一,可以清晰地显示人工关节在体内的位置及与周围组织的关系。
在评价人工髋关节置换术后,应注意以下几个方面:1.骨质状况:X线片可以显示骨折、骨质疏松、骨肿瘤等病变,评估骨骼的质量和稳定性。
2.人工关节的位置:通过X线片可以判断人工关节是否正确放置,旋转是否合适,杆件与骨质之间的间隙是否均匀等。
3.人工关节的稳定性:通过X线片可以评估人工关节与骨质之间的连接,包括杆件与骨质的结合情况,杆件的稳定性等。
4.骨质增生和嵌入:人工关节置换术后,骨质会出现不同程度的增生和嵌入,通过X线片可以判断骨质增生的程度及对关节功能的影响。
5.周围软组织情况:通过X线片可以初步判断周围软组织的情况,如有异常情况可进一步检查。
二、超声波检查超声波检查是一种无创伤的影像学检查方法,可以清晰地显示软组织的情况。
在人工髋关节置换术后,超声波检查可以评估术后软组织的情况,包括肌肉、韧带、腱等结构的完整性和功能状态,有助于评估关节的稳定性和功能。
三、MRI检查MRI检查是一种高分辨率的影像学检查方法,可以清晰地显示软组织的情况,对于评估术后人工关节周围软组织的情况具有很好的效果。
通过MRI检查可以评估软组织的情况,包括肌肉、韧带、腱等结构的完整性和功能状态,有助于评估关节的稳定性和功能。
四、CT检查CT检查是一种高分辨率的影像学检查方法,可以清晰地显示骨骼的情况。
在人工髋关节置换术后,CT检查可以评估骨骼的情况,包括骨折、骨质增生、骨质疏松等情况,有助于评估人工关节与骨质的连接情况。
在进行人工髋关节置换术后的影像学评价时,应综合运用X线片、超声波检查、MRI检查和CT检查等多种检查方法,以获取全面的信息。
charnley髋关节功能评分标准
charnley髋关节功能评分标准Charnley髋关节功能评分标准是一种用于评估人工髋关节置换术后患者功能恢复情况的标准。
它由英国外科医生Sir John Charnley于1972年提出,经过多年的临床验证和修订,已成为评估人工髋关节置换术后患者功能恢复的国际标准之一。
Charnley髋关节功能评分标准主要包括四个方面:疼痛、活动能力、步态和独立性。
具体内容如下:一、疼痛评分标准:0-4分,0分表示无疼痛,4分表示严重疼痛。
评分内容:0分:无疼痛。
1分:轻微疼痛,不影响日常活动。
2分:中等疼痛,影响日常活动。
3分:严重疼痛,只能进行轻微活动。
4分:极度疼痛,不能进行任何活动。
二、活动能力评分标准:0-4分,0分表示完全恢复活动能力,4分表示完全丧失活动能力。
评分内容:0分:完全恢复活动能力。
1分:能够进行正常日常活动,但不能进行剧烈运动。
2分:能够进行轻度体力活动,但不能进行剧烈运动。
3分:只能进行轻微活动,不能进行正常日常活动。
4分:完全丧失活动能力。
三、步态评分标准:0-4分,0分表示步态正常,4分表示完全丧失步态。
评分内容:0分:步态正常。
1分:轻微跛行,但不影响日常活动。
2分:中度跛行,影响日常活动。
3分:严重跛行,只能进行轻微活动。
4分:完全丧失步态。
四、独立性评分标准:0-4分,0分表示完全独立,4分表示完全依赖他人。
评分内容:0分:完全独立,不需要他人帮助。
1分:需要偶尔帮助,但能够独立完成大部分活动。
2分:需要经常帮助,但能够进行一些日常活动。
3分:完全依赖他人,不能进行任何活动。
4分:完全丧失自理能力,需要全天候照顾。
以上就是Charnley髋关节功能评分标准的具体内容。
通过这个评分标准,医生可以客观地评估患者的康复情况,制定更合理的康复计划,帮助患者更快地恢复健康。
髋关节置换鉴定标准
髋关节置换鉴定标准
髋关节置换(total hip replacement)是一种手术治疗髋关节严
重疾病或损伤的方法。
髋关节置换的鉴定标准通常包括以下几个方面:
1. 严重髋关节疼痛:持续存在的严重髋关节疼痛,即使在休息时也无法缓解,严重影响日常生活和功能活动,是进行髋关节置换的主要指征。
2. 髋关节功能丧失:髋关节功能受限且无法通过非手术治疗改善,如药物治疗、物理治疗等。
3. 髋关节病变:严重的髋关节病变,包括骨关节炎、髋关节确诊的类风湿性关节炎、髋关节强直等,影响关节正常功能。
4. 髋关节损伤:髋关节严重损伤,如髋臼或股骨头骨折等。
5. 年龄和健康状态:年轻人也可进行髋关节置换,但通常建议对年龄较大、体弱多病的患者谨慎对待。
对于年龄较大的患者,需评估其手术风险和术后康复情况。
最终是否适合进行髋关节置换手术还需综合考虑患者的具体情况和医生的专业判断,最好咨询专业的骨科医生或进行相关医学检查。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
髋置换评估
髋置换评估是指对患有髋关节严重病变的患者进行髋关节置换手术前的综合评估,以确定手术适应症,并预测手术风险,为患者提供更安全有效的治疗方案。
髋置换评估主要包括病史采集、体格检查、髋关节影像学检查、髋功能评估以及骨质密度检测等。
首先,病史采集是髋置换评估的重要环节之一。
医生需要详细了解患者的病史,包括髋关节疼痛出现的时间、疼痛的性质、程度以及患病前的运动能力等。
同时,还需要了解患者是否有其他伴随疾病,如糖尿病、高血压、心脏病等,这些疾病将对手术的选择和术后康复产生重要影响。
其次,体格检查是评估髋置换手术的必要环节。
医生会进行髋关节的触诊、活动度检查以及其他相关系统的检查,以评估患者的疼痛程度、髋关节的活动度和其他关节的功能状态等。
髋关节影像学检查是评估髋置换手术的重要手段。
主要包括X 光检查和核磁共振(MRI)检查。
通过X光检查,医生可以明确髋关节的解剖结构和相关病变的程度。
而MRI检查则可以更详细地观察髋关节软组织的病变情况,如髋关节囊、软骨和韧带等。
髋功能评估是髋置换评估的重要环节之一。
主要通过疼痛量表和功能评分来评估患者的疼痛程度和髋关节功能。
疼痛量表可以帮助医生了解患者的疼痛程度和疼痛对日常生活和运动活动的影响。
而功能评分则可以帮助医生了解患者的运动能力和日
常生活能力的损害程度。
最后,骨质密度检测是评估髋置换手术的重要依据之一。
骨质密度检测可以评估患者的骨质状况,了解患者是否存在骨质疏松或其他骨代谢异常,以确定手术的稳定性和术后的成功率。
综上所述,髋置换评估是对患有髋关节严重病变的患者进行综合评估,以确定手术适应症和预测手术风险的重要环节。
通过病史采集、体格检查、髋关节影像学检查、髋功能评估和骨质密度检测等多个方面的评估,可以为患者提供更安全有效的治疗方案。
