微小病变肾病
微小病变性肾病的饮食

微小病变性肾病的饮食1、钠盐摄入:水肿时应进低盐饮食,以免加重水肿,一般以每日食盐量不超过2g为宜,禁用腌制食品,少用味精及食碱,浮肿消退,血浆蛋白接近正常时,可恢复普通饮食。
2、蛋白质摄入:肾病综合征时,大量血浆蛋白从尿中排出,人体蛋白降低而处于蛋白质营养不良状态,低蛋白血症使血浆胶体渗透压下降,致使水肿顽固难消,机体抵抗力也随之下降,因此在无肾功能衰竭时,其早期,极期应给予较高的高质量蛋白质饮食(1~1.5g/kg*d),如鱼和肉类等.此有助于缓解低蛋白血症及随之引起的一些合并症.但高蛋白饮食可使肾血流量及肾小球滤过率增高,使肾小球毛细血管处于高压状态,同时摄入大量蛋白质也使尿蛋白增加,可以加速肾小球的硬化.因此,对于慢性,非极期的肾病综合症患者应摄入较少量高质量的蛋白质(0.7~1g/kg*d),至于出现慢性肾功能损害时,则应低蛋白饮食(0.65g/kg*d)。
3、脂肪摄入:肾病综合征患者常有高脂血症,此可引起动脉硬化及肾小球损伤,硬化等,因此应限制动物内脏,肥肉,某些海产品等富含胆固醇及脂肪的食物摄入。
4、微量元素的补充:由于肾病综合征患者肾小球基底膜的通透性增加,尿中除丢失大量蛋白质外,还同时丢失与蛋白结合的某些微量元素及激素,致使人体钙,镁,锌,铁等元素缺乏,应给予适当补充.一般可进食含维生素及微量元素丰富的蔬菜,水果,杂粮等予以补充。
二、肾病综合征蛋白转阴,无浮肿病友饮食:1、主食摄入:馒头,米饭等正常饮食摄入量。
2、钠盐摄入:按正常口味或清淡饮食。
3、优质蛋白摄入:按1.0~1.2g/(公斤体重,每天),每天约需:1个蛋清/1两瘦肉/半杯牛奶。
4、常用可食蔬菜:豆腐,大白菜,大葱(调味),甘蓝,蕨菜,榆钱,方瓜,佛手瓜,绿豆芽,红心甘薯,芸豆,葫芦,四季豆,丝瓜,茄子,卷心菜,洋葱,冬瓜,南瓜,西葫芦,黄瓜,小白菜,萝卜,苦菜,豆角,辣椒(调味),芋头,扁豆,胡萝卜,茼蒿,蒜黄,蒜苔,芹菜,韭菜,莴苣,菜花,西红柿,甜柿椒,豆芽,生菜,油菜,山药,藕,榨菜,大蒜(调味),姜,苜蓿,苦瓜,菠菜,雪里红,干木耳,银耳,荠菜,土豆。
微小病变型肾病

微小病变型肾病微小病变型肾病是一种常见的肾脏疾病,其特点是肾小球的轻微病变和尿蛋白量的增加。
本文将就微小病变型肾病的病因、症状、诊断和治疗等方面进行详细介绍。
一、病因微小病变型肾病是一种原因不明的疾病,目前认为可能与免疫系统异常有关。
免疫系统的异常会导致肾小球滤过膜的病理变化,从而引发肾病。
此外,感染、药物、肿瘤等因素也可能与微小病变型肾病的发生有一定关系。
二、症状微小病变型肾病的症状比较隐匿,常常表现为尿蛋白量的增加。
初期患者可能没有任何不适感,但通过尿液检查发现尿蛋白量升高。
随着病情进展,患者可能出现肿腿、全身水肿、血压升高等症状,并逐渐出现贫血、血尿等表现。
三、诊断诊断微小病变型肾病需要综合临床表现、病史、实验室检查以及肾脏组织病理学检查等进行判断。
常见的检查项目有尿常规检查、24小时尿蛋白定量、血肌酐测定、肾活检等。
四、治疗针对微小病变型肾病,治疗的关键是控制蛋白尿和保护肾功能。
常用的治疗方法包括以下几个方面:1. 药物治疗:常用的药物有ACEI(血管紧张素转换酶抑制剂)和ARB(血管紧张素受体拮抗剂),这类药物可以降低血压、减少蛋白尿,并对肾脏有保护作用。
2. 营养支持:合理的饮食对于微小病变型肾病患者的治疗很重要。
建议减少食盐的摄入,限制蛋白质的摄入量,并增加水果和蔬菜的摄入。
3. 控制病因:对于引起微小病变型肾病的潜在病因,如感染、药物等,应及时进行治疗或停用。
4. 对症治疗:针对肾功能不全、高血压、贫血等症状,可进行对症治疗,控制病情的进展。
五、预后微小病变型肾病的预后较为良好,但也有一部分患者可能会病情进展,最终发展为肾功能衰竭。
因此,在治疗过程中需要密切监测患者的肾功能、尿常规、血压等指标,及时调整治疗方案。
六、预防目前尚无针对微小病变型肾病的特效预防措施,但可通过合理饮食、增强锻炼、预防感染等方式降低发病风险。
综上所述,微小病变型肾病是一种常见的肾脏疾病,主要表现为肾小球的轻微病变和尿蛋白量的增加。
肾病综合征常见病理类型有哪些

肾病综合征常见病理类型有哪些肾病综合症,有原发性以及继发性之分,而我们都知道这种病理类型各不相同,所以面对这种情况,采取的治疗以及生活当中,需要注意的问题也是有不同的,那么下面我们来分析一下,肾病综合征的病理类型,只有科学地认识这些常识,了解他的差异和区别,才可以正确有效的治疗预防。
1.微小病变性肾病(MCN):光镜下肾小球基本正常,近曲小管上皮细胞脂肪变性,免疫荧光阴性是本病特征之一。
电镜下可见上皮细胞足突广泛融合,伴上皮细胞空泡变性,微绒毛形成,无电子致密物沉积。
本型多见于少年儿童,水肿常为首要临床表现,几乎所有病例均呈肾病综合征或大量蛋白尿,镜下血尿发生率低,不出现肉眼血尿。
本病对激素敏感,反复发作可转为局灶节段性肾小球硬化。
2.系膜增生性肾小球肾炎(MsPGN):光镜下早期以系膜细胞增生为主,后期系膜基质增多,肾小球所有小叶受累程度一致,依其增生程度可将其分为轻、中、重3度。
Masson染色有时于系膜区及副系膜区可见到嗜复红沉积物。
免疫荧光检查可将其分为IgA肾病及非IgA肾病。
前者以IgA沉积为主,常伴有C3沉积,后者以IgM或IgG沉积为主。
电镜于系膜区及内皮下可见到电子致密物。
本型肾病综合征多见于青少年,临床表现多样,血尿IgA肾病的发生率高于非IgA肾病。
3.局灶节段性肾小球硬化(FSGS):肾小球局灶性节段性损害,影响几个肾小球(即局灶损害)和肾小球的部分小叶(即节段损害),常从皮质深层近髓质部位肾小球开始,硬化部位通常与邻近的肾小囊壁粘连,玻璃样物质特征性地存在于受损毛细血管袢的内皮细胞下。
免疫荧光示局灶硬化处lgM和C3不规则、团块状或结节状沉积。
电镜可见大部分或全部肾小球广泛融合,内皮细胞下及系膜区有电子致密物沉积。
本病好发于青少年,男多于女,血尿发生率很高,并可见肉眼血尿,对糖皮质激素及细胞毒药物不敏感,小儿及对糖皮质激素治疗有反应者预后相对较好。
很多的疾病有不同的类型,但是有的时候它的一些症状是相似的,所以才会让人们在治疗的过程当中,产生混淆而耽误了科学的治疗时间,所以希望大家对这些常识,要有科学的认识和了解,尽量减少这种问题给自己产生的不利影响。
微小病变型肾病护理查房PPT

评估患者满意 度:了解患者 对护理服务的
满意程度
评估护理人员 工作表现:检 查护理人员是 否尽职尽责, 是否有需要改
进的地方
发现潜在问题
观察患者病情变化,及时发现潜在问题 评估患者治疗效果,调整治疗方案 指导患者进行自我护理,提高生活质量 加强医患沟通,提高患者满意度
调整护理方案
评估患者病情: 了解患者病情 变化,制定针 对性护理方案
临床表现
血尿:尿液中红细胞含量增 加,可能导致尿液颜色改变
蛋白尿:尿液中蛋白质含量 增加,可能导致水肿、高血 压等症状
水肿:由于蛋白尿和血尿导 致体内水分潴留,可能出现
水肿
高血压:由于蛋白尿和血尿 导致体内水分潴留,可能出
现高血压
肾功能异常:由于蛋白尿和 血尿导致肾脏功能受损,可
能出现肾功能异常
03
加强护理工作 的规范化和标 准化,提高护 理工作的质量
和效率
对未来工作的展望
加强护理人员的培训,提高护理质量 完善护理查房制度,提高查房效率 加强与患者的沟通,提高患者满意度 加强与其他科室的协作,提高护理效果
感谢观看
汇报人:
微小病变型肾病护 理查房目的
了解患者病情
观察患者病情变化,及时 发现异常情况
评估患者治疗效果,调整 治疗方案
指导患沟通,提高患者 满意度和依从性
评估护理效果
评估患者病情 变化:了解患 者病情是否好
转或恶化
评估护理措施 实施情况:检 查护理措施是 否到位,是否
定期进行体检, 监测病情变化
保持良好的心理 状态,避免焦虑、 抑郁等不良情绪
积极配合治疗, 遵循医嘱,按时 服药
对护理工作的建议
加强患者教育, 提高患者对疾 病的认识和自
微小病变性肾小球病
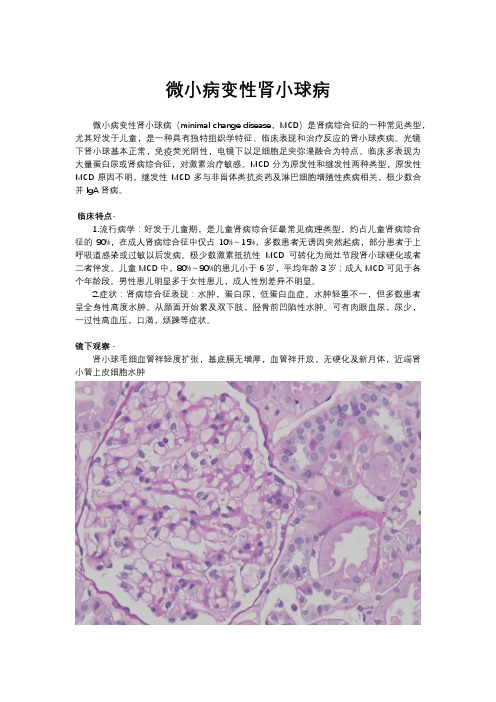
微小病变性肾小球病微小病变性肾小球病(minimal change disease,MCD)是肾病综合征的一种常见类型,尤其好发于儿童,是一种具有独特组织学特征、临床表现和治疗反应的肾小球疾病。
光镜下肾小球基本正常,免疫荧光阴性,电镜下以足细胞足突弥漫融合为特点。
临床多表现为大量蛋白尿或肾病综合征,对激素治疗敏感。
MCD分为原发性和继发性两种类型,原发性MCD原因不明,继发性MCD多与非甾体类抗炎药及淋巴细胞增殖性疾病相关,极少数合并IgA肾病。
临床特点·1.流行病学:好发于儿童期,是儿童肾病综合征最常见病理类型,约占儿童肾病综合征的90%,在成人肾病综合征中仅占10%~15%,多数患者无诱因突然起病,部分患者于上呼吸道感染或过敏以后发病。
极少数激素抵抗性MCD可转化为局灶节段肾小球硬化或者二者伴发。
儿童MCD中,80%~90%的患儿小于6岁,平均年龄3岁;成人MCD可见于各个年龄段。
男性患儿明显多于女性患儿,成人性别差异不明显。
2.症状:肾病综合征表现:水肿,蛋白尿,低蛋白血症。
水肿轻重不一,但多数患者呈全身性高度水肿。
从颜面开始累及双下肢,胫骨前凹陷性水肿。
可有肉眼血尿,尿少,一过性高血压,口渴,烦躁等症状。
镜下观察·肾小球毛细血管袢轻度扩张,基底膜无增厚,血管袢开放,无硬化及新月体,近端肾小管上皮细胞水肿肾小球系膜轻度增生,近端肾小管上皮细胞水肿,其余无明显异常近端肾小管上皮细胞水肿,间质无明显炎症细胞浸润鉴别诊断·1弥漫轻度系膜增生性肾小球肾炎:临床上一般无大量蛋白尿,或仅有少量蛋白尿,多不表现为肾病综合征。
病理学上肾小球病变较轻,仅有轻度的系膜增生,无硬化,血管袢基底膜无增厚,无双轨、钉突等表现。
免疫病理示系膜区高强度的IgG、IgM、C3沉积。
电镜下系膜区有电子致密物,足细胞可节段融合而非弥漫融合。
2 IgM肾病:光镜下肾小球系膜细胞及基质增生,基底膜无明显病变。
微小病变性肾病的病因治疗与预防

微小病变性肾病的病因治疗与预防微小病变性肾病(Minimalchangenephropathy)又称类脂性肾病,是导致肾病综合征最常见的疾病之一。
约占儿童原发性肾病综合征的75%%,约占8岁以下儿童肾病综合征的70%~80%..在成人中也很少见,占16岁以上原发性肾病综合征患者的15岁%~20%。
是什么导致了微小病变性肾病:微小病变性肾病的发病机制尚不清楚,其特点是肾小球毛细血管壁阴电荷的损失。
这种疾病也可以发生在肾移植中,因此它支持体液因子的观点,这些因素可能会在循环血液中消耗肾小球阴电荷。
后者损害了肾小球的电荷屏障,产生选择性蛋白尿。
此外,何杰金病并发的微小病变性肾病对类固醇和烷化剂有效。
切除受累淋巴结后,肾病可迅速缓解,部分患者麻疹等病毒感染也缓解,提示T淋巴细胞功能异常,由其产生的一些淋巴因子加了肾小球毛细血管壁的渗透性。
但该物质尚未得到明确证实。
1.儿童高峰年龄为2~6岁,成人以30~在40岁以上患者的肾病综合征中,微小病变性肾病的发病率也很高。
儿童中男性是女性的两倍,成人男性和女性的比例基本相似。
大约三分之一的患者在患病前可能有上呼吸道或其他感染。
大多数疾病都很紧急。
典型病例的首发症状多为明显的肾病综合征,占儿童肾病综合征的90%%,成人的20%,血压正常。
2、20%患者可以看到不同程度的镜下血尿。
随着年龄的增长,镜下血尿的发生率也会增加。
特别是在60岁以上的患者中,由于肾间质炎症、纤维化和血管疾病,镜下血尿的发生率较高,但肉眼血尿很少见。
由于低血容量和肾灌注量下降,约三分之一的患者在第一次就诊时可能会有肾小球滤过率下降,尿沉淀物检查无细胞或管型,严重病例24小时尿蛋白可超过40。
g。
3.尿蛋白是儿童患者典型的高选择性蛋白尿,主要包括白蛋白和少量聚合物蛋白,如IgG,α2-巨球蛋白,C3.成年人表现不同。
60岁以上老年患者的微小病变性肾病可表现为非选择性蛋白尿,常伴有高血压和肾小球滤过率下降。
预防微小病变型肾病PPT

谢谢您的观赏聆听
质,减少对肾脏的负担。 - 均衡营养:摄入足够的水、维生素
和矿物质,保持身体健康。 - 控制体重:避免超重和肥胖对肾脏
的影响。 - 规律运动:增强身体的免疫力和代
谢功能。
预防策略
预防感染: - 保持个人卫生:勤洗手,
注意饮食卫生。 - 避免接触感染源:避免与
有感染的人密切接触,尤其是 呼吸道感染。
预防微小病变 型肾病PPT
目录 引言 预防策略 结论
引言
引言
什么是微小病变型肾病: 微小病变 型肾病是一种以肾小球滤过膜轻微 增厚和免疫沉积缺失为特征的肾小 球肾炎。
预防的重要性:微小病变型肾病是 慢性的发展。
预防策略
预防策略
维持健康的生活方式: - 合理饮食:控制摄入的盐量和蛋白
- 接种疫苗:按照医生建议 接种疫苗,提高免疫力。
预防策略
定期体检: - 血压控制:定期测量血压,保持正
常水平。 - 尿常规检查:监测尿液中的蛋白质
和红细胞,及早发现异常。 - 肾功能评估:定期检查肾功能指标
,判断肾脏健康状况。
预防策略
避免药物滥用: - 遵医嘱用药:按照医生指导使
用药物,避免滥用和长期使用药物 对肾脏的损伤。
- 不乱服药:不私自购买和服用 药物,避免不必要的药物刺激。
结论
结论
微小病变型肾病的预防十分重要,可以 通过维持健康的生活方式、预防感染、 定期体检和避免药物滥用来降低患病风 险。
推广健康教育:提高公众对微小病变型 肾病的认知和预防意识,减少疾病的发 生率。
结论
与医生合作:密切配合医生的 治疗方案,及早治疗和管理已 有的肾脏疾病,避免病情恶化 。
微小病变肾病 (MCD)---PPT精品课件

何流
定义特征
• 微小病变肾病(minimal change disease,MCD)又称微小病变性肾小球 病(minimal change glomerulopathy)
• 肾病综合征 • 光镜:肾小球结构大致正常 • 电镜:足细胞足突广泛消失为特点
发病率
多见于儿童及青少年,约占10岁以内儿童肾病综合征70%~90%,成人肾病综合征10%~30%, 中年为低谷,老年略有上升。 儿童患者男性多于女性,约2:1;成人性别接近。
水平蛋白尿(高选择性白蛋白尿)的形成有关; 足细胞也发生结构性变化,不但出现广泛足突消失,而且,有发现足突用于附着在肾小球基
底膜上的蛋白—dystroglycan,在发病时明显减少,缓解后恢复; 还有人发现微小病变肾病患者残留的足突间的裂隙膜明显减少,可能是参与蛋白尿形成的机
制之一
临床表现
①突然起病,表现为肾病综合征,一般水肿明显,血尿不突出。血压大多正常,成人患者高血 压较多见。 ②并发症:感染、电解质紊乱(低钠血症、低钙血症、高钾血症)、血栓、栓塞、营养不良、 内分泌功能紊乱(甲状腺功能低下)及急性肾衰竭。 ③大多数患者肾功能正常,约30%患者可有轻微的eGFR下降和SCr升高。
肾脏病理
电镜
• 透射电镜 • EP:脏层上皮细胞 • CAP:毛细血管腔 • 红色箭头:脏层上皮细胞(足细
胞)的足突弥漫性融合
肾脏病理
电镜
• 红色箭头:肾小球脏层上皮细胞 (足细胞)的足突出现弥漫性融 合
病因
吉兰-巴雷综合征(Guillain-Barre syndrome,GBS)
1.原发性微小病变肾病
临床表现为急性对称性弛缓性肢体瘫痪。
锂、金制剂、甲巯咪唑等
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
●继发性微小病变肾病
●继发性微小病变肾病
1.药物相关性:非甾体类消炎药、抗生素、干扰素、 锂、金制剂、甲硫咪唑。 2.感染相关性:HIV、梅毒、寄生虫。
3.肿瘤相关性:霍奇金病、非霍奇金淋巴瘤、实体 肿瘤、嗜酸细胞性淋巴肉芽肿。
4.过敏相关性:食物、花粉、尘土、昆虫叮咬。 其中,非甾体类消炎药引起者常导致微小病变肾病与急 性间质性肾炎并存,因而可同时表现出肾病综合征、急 性肾衰、无菌性白细胞尿及全身过敏表现。
微小病变肾病
内 容
概 念
流行 病学
病 理
病 因
诊断 治疗 发病 临床 及 中医 及 机制 表现 鉴别 认识 预后 诊断
概 念
微小病变型肾病(minimal change disease,MCD)
又称微小病变性肾小球病,是指临床表现为肾 病综合征,光镜下肾小球结构大致正常,电镜下仅 以足细胞足突广泛消失为主要特点的一类肾小球疾 病。由于在肾小管上皮细胞中存在大量的含脂质的 重吸收颗粒,在20世纪中叶曾被称为类脂性肾病, 其中包括局灶阶段性肾小球硬化(FSGS),随着对 本病认识的深入,这一名称已被废弃。
二、局灶阶段性肾小球硬化:由于本病的局灶阶段性
特点,因而可能在肾活检或病理切片时未取到阶段 性硬化的肾小球而被误诊为微小病变肾病,对此类 患者,在以下情况时应高度警惕FSGS的可能:
1.以蛋白尿为主要表现的原发性肾小球疾病,光镜下肾小球病 变轻微,但肾小球体积增大,或存在球囊粘连、灶状肾小管 萎缩、肾间质纤维化; 2.除外诊断为MCD或轻度系膜增生性肾小球肾炎的NS患者,经 相应正规的糖皮质激素治疗无效; 3.电镜下,见到足突与肾小球基底膜分离,或在患者尿液中找 到脱落的足细胞。
一、免疫系统异常:
• 该病患者中可以比较普遍的观察到Th1下调和 Th2上调,该失衡可能进一步造成T细胞免疫细 胞反应异常、免疫球蛋白产生异常及产生某些 致病因子使患者发病。 • 该病发病时,患者外周血淋巴细胞中核因子NFkB活性增高,缓解时恢复正常,复发时再次升 高。激素可使其抑制剂I-kBα上调,环孢素可 使灭活I-kBα的蛋白酶体活性下降,从而使NFkB保持非活性状态,起到治疗作用。
1.CsA适用于激素依赖、激素抵抗、不能耐受激素 毒副作用患者,剂量应在5 mg/(Kg.d)以内; 2.用药后血肌酐比基础值上升超过30%,应立即停 药,使用4-5月后无效也应停用。有效1年后开 始逐渐减量至停药。
●吗替麦考酚酯(MMF)使用
北京大学第一医院组织的使用吗替麦考酚 酯(MMF)治疗难治性肾病综合征患者的多中 心 观察表明其有效: 口服MMF1-2g/d 6月,同时口服泼尼松2060mg/d ,11/19例四周起效,12/19例最终完 全缓解,MMF有助于加快激素的减量速度,减 少后者副作用。
●儿科患者的治疗中,有大量的循证医学证据,成人患者中缺 乏前瞻性随机对照研究,儿科资料可供借鉴: 儿科治疗思路:泼尼松60mg/(㎡.d)6周,再用40mg/(㎡.48h) 至少6周,以后缓慢减量; • 初次治疗:足量激素使用超过3月,可减少复发,副作用无明 显增加,隔日顿服比每日服用副作用小。 • 第一次复发者:再次单用激素仍有效,同时可了解对激素的 反应类型,但延长治疗时间与以后频繁复发无关。因此,NS 缓解后即可减量。 • 频繁复发者:环磷酰胺在减少复发方面优于环孢素,2月作为 理想疗程(相当于累计量6-8g)。 • 对于激素依赖和频繁复发者,左旋咪唑具有增加肾病综合征 缓解、减少激素用量、减少复发的作用。
诊断 及 鉴别诊断
诊
断:
• 单纯性NS(血尿不明显、血压正常、肾功能正 常):由于该病是儿童及青少年常见病,且激 素疗效好,因此,可通过NS经足量激素治疗完 全缓解做出推断性诊断,不需肾活检。 • 非单纯性NS或复发的、激素依赖或抵抗的单纯 性NS及老年患者 :激素治疗前先行肾活检。 大量蛋白尿、电镜下足突消失,除外其他肾小 球疾病,才能诊断为原发性微小病变肾病。
●环孢素( CsA )使用
• 单用CsA治疗初发及频繁复发者,完全缓解率可达 80%,接近激素疗效; • 对于激素抵抗者,完全缓解率仅为14%,合用激素 可提高至24%,但停药后复发率在75%以上。 • 副作用:高血压和肾间质纤维化。可使部分患者 缓慢进展到慢性肾衰。
• Meyrler提出治疗微小病变肾病中使用CsA 专家意见:
• 体液免疫方面: 患者血中IgG常降至非 常低的水平,且在NS缓解后其恢复需要 较长时间。
• 本病的蛋白尿是选择性蛋白尿,尿中 IgG丢失不多,且血中与IgG分子量接近 的IgA、 IgE不降低,说明低IgG血症主 要原因不是丢失,而是产生异常。
二、循环通透因子/淋巴因子
• 有个例报道难治性MCD患者作为肾移植供 体,受者移植后无蛋白尿,说明致病因素 在全身而不在肾脏局部。 • 通透因子: 功能紊乱的免疫系统可能在血液循环中 产生某些通透因子导致NS,体外培养的患 者淋巴细胞上清液可诱发动物的蛋白尿为 此提供支持证据。
三、肾小球基底膜电荷屏障改变和广泛足突消失
既往研究表明本症与肾小球滤过膜电荷屏障功能 紊乱、毛细血管壁净负电荷下降有关。目前大多数学 者认为该病肾病水平蛋白尿的的形成与此有关。 足细胞也出现结构性变化,不但出现广泛足突消 失,且附着于肾小球基底膜上的蛋白-dystroglycan, 在发病时明显减少,肾病综合征缓解后恢复,另一蛋 白—整合素则无明显变化,而在FSGS中则没有这种现 象,提示可能与MCD广泛足突消失的形成机制有关。 也有人发现微小病变肾病患者残留的足突间的裂 隙膜明显减少,而膜性肾病变化不明显,提示该变化 可能参与该病蛋白尿形成机制。
三、IgA肾病:
• 典型患者不易于本病混淆,而表现为肾病综合征 者光镜下无明显病变或仅有轻度系膜增生,免疫 荧光以IgA沉积为主,电镜见广泛足突消失及电 子致密物在系膜区沉积,激素治疗有效。 • 但此类诊断存在几种可能: 1、微小病变肾病合并IgA肾病 2、IgA肾病的一种特殊类型 3、微小病变肾病伴IgA在肾小球内沉积
缓解后的治疗重点是维持缓解,防止复发
●激素治疗有关概念
• • • • •
缓解:蛋白尿转阴或微量保持3天以上。 复发:缓解后再出现3天以上≥2+蛋白尿。 频繁复发:6个月内≥2次复发或1年内≥3次复发。 激素敏感:激素治疗8周内尿蛋白转阴。 激素抵抗:激素治疗8周后NS不能缓解(成人>12
周)
• 激素依赖:激素停用或减药后2周内复发。
●成人患者年龄越大,激素治疗完全缓解率越 低,所需时间越长,复发率也越低。推荐治 疗方案为:
• 初次治疗:泼尼松1mg/(Kg.d)口服(一般不超过 60mg/d),8-12周后(或完全缓解2周后)缓慢减量, 约为每2周减10%剂量,总疗程为9个月或1年。 • 复发者:再次使用足量激素,同时加用环磷酰胺 2mg/(Kg.d)口服2月,可使停药后完全缓解率达到 75 %,但对于激素激素抵抗者效不佳。
中医认识
微小病变肾病属中医学“水肿”范畴,发病与 肺脾肾三脏功能失调有关。蛋白在中医属精微物质, 其大量排出导致阴精亏损。肾病 病程多长, 病因涉 及内伤、 外感, 病理维系脏腑、 气血、 阴阳。久 病湿热伤阴, 或因精微物质( 蛋白尿) 的排出导致 气阴两虚, 或长期应用 大量激素, 或过用温燥之 品而致阴虚, 其病机属性为本虚标实、 虚实夹杂之 病证。气阴两虚为本, 湿热瘀阻为标。
肾脏病理
●光 镜:
1.肾小球没有明显改变,或仅有轻微系膜增生。
2.近曲小管有重吸收颗粒,肾小管上皮细胞可 见空泡变性。伴有急性肾衰者,见肾小管上皮 细胞扁平化及其他肾小管损伤。 3.肾间质无明显异常,严重水肿时,可见肾间 质水肿。
●免疫荧光:
1.典型者肾小球内各种免疫球蛋白及补体均阴 性。偶见IgM和补体C3在系膜区微弱阳性。 2.肾小管上皮细胞内可见白蛋白阳性的重吸收 颗粒。
发病机制
●1974年Shalhoub首先提出本病是由T细胞 功能异常导致,证据是:
1.临床上可见到部分患者感染麻疹后,NS自行缓 解,该病毒通常可抑制细胞免疫。 2.应用糖皮质激素、环磷酰胺、环孢素等免疫抑 制剂治疗有效。 3.体外培养患者T淋巴细胞,将其上清液注射给 大鼠可以诱发蛋白尿。
参与发病的环节中, 现有线索:
--中华医学会,《临床诊疗指南,肾脏病学》
微小病变型肾病(minimal change disease,MCD)
近年对肾小球足细胞研究,发现足细胞是微小 病变肾病和局灶阶段性肾小球硬化肾组织病变形成 的主要受损细胞,并将它们列为最具代表性的足细 胞病。
-- 《中国肾脏病学》
流行病学
●原发性微小病变肾病发病高峰在儿童及青少年。 ●占10岁以内儿童肾病综合征的70%-90%,男童: 女童为2:1 ●占成人肾病综合征的10%-30% ,中年人为低谷, 老年人为高峰。 ●黑人发病率较低,白人和黄人相对较高。 ●亚洲不同国家,本病在肾活检中所占比例差别较 大。
鉴 别 诊 断:
●系膜增生性肾小球炎(非IgA型) ●局灶阶段性肾小球硬化 ●IgA肾病 ●膜性பைடு நூலகம்病
一、系膜增生性肾小球炎(非IgA型):表
现为NS的患者与MCD临床特点相似。
• 部分患者可有比较突出的血尿,光镜下见弥漫性 系膜细胞及基质增生,免疫荧光见IgG、IgM、C3 等沉积,电镜见电子致密物在系膜区沉积,以此 鉴别。若仅有轻度系膜细胞增生而无免疫荧光和 电镜异常,则为微小病变肾病。
四、膜性肾病:
早期膜性肾病光镜下可见肾小球大致正常,但 免疫荧光可见IgG沿毛细血管壁颗粒样沉积及电镜 下见电子致密物在上皮下沉积。 • 微小病变肾病合并特发性急性肾衰: 先除外肾灌流不足引起的肾前性急性肾衰及双 侧肾静脉血栓,病理上除外急性肾小管损伤及急 性间质性肾炎。
治疗和预后
90%患者经激素治疗后可缓解,但易复发
临床采用益气养阴、 清利活血法治疗 微小病变肾 病 , 疗效显著。黄芪、 生地益气养阴以扶正, 丹参、 水蛭活血化瘀, 白茅根、 白花蛇舌草清热利湿以祛邪。 研究表明,益气养阴、 清利活血法对微小病变肾病 大鼠有明显疗效, 可抑制重要介质 I L - 8 和 TN F- α 的分泌; 抑制其亢进的脂质过氧化反应; 调整 TXA 2 /PG I2比例而改善机体高凝状态,此外,益气养阴、清利活血 法还可能通过降低内皮素( ET)含量, 抑制增高的NO表 达,减轻机体组织细胞的损伤, 同时尿蛋白排泄量也随之 减少, 从而减轻肾脏病理损害, 缓解肾病。
